Что такое плоскоклеточный рак головного мозга
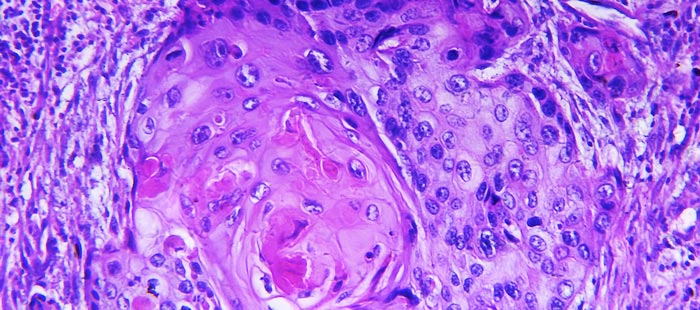
Плоскоклеточный рак, или плоскоклеточная карцинома – это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В Европейской онкологической клинике диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последних поколений, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. Европейская онкологическая клиника – первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
- Причины возникновения плоскоклеточного рака
- Какие бывают виды плоскоклеточного рака?
- Виды диагностики заболевания
- Лечение плоскоклеточного рака
- Прогноз выживаемости при плоскоклеточном раке
- Профилактика
Причины возникновения плоскоклеточного рака
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже – в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.
Злокачественные опухоли губ составляют не более 1–3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3–13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% – плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы – злокачественные опухоли из железистых клеток.

Плоскоклеточный рак – наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак – он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс – канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс – железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70–90%). Они делятся на две группы:
- Большая группа – опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа – злокачественные опухоли, вызванные вирусом папилломы человека.
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами – железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала – узкого прохода, который соединяет прямую кишку с анусом.
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.
Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию – исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия – самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией – это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В Европейской онкологической клинике пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости – переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Профилактика
Основные меры профилактики плоскоклеточного рака:
- Отказ от курения и употребления алкоголя.
- Защита от воздействия на кожу ультрафиолетовых лучей – важнейшая мера профилактики рака кожи. Не стоит посещать солярии, ходить на пляж с 10.00 до 16.00 часов, когда наиболее высока солнечная активность. Защититься помогает одежда с длинными рукавами и штанинами, шляпа с широкими полями, солнцезащитные очки.
- Предотвращение заражения ВПЧ, приводящими к развитию рака: нужно избегать беспорядочных половых связей, использовать презервативы. В настоящее время существует вакцина против папилломавирусной инфекции. Прививать рекомендуется всех подростков до начала половой жизни.

Заболеваемость
В 2002 году заболеваемость плоскоклеточным раком головы и шеи (МКБ-10 C00–C10, C12–C14, C32) в странах Европы составила 36 случаев на 100 тыс. чел. в год среди мужчин и 7 случаев на 100 тыс. чел. в год среди женщин, а смертность 18 и 3 на 100 тыс. чел. в год, соответственно. По Европейским данным ежегодно регистрируется 139000 новых случаев плоскоклеточного рака головы и шеи. Более 90% всех злокачественных новообразований головы и шеи относятся к плоскоклеточному раку.
В Европе относительная выживаемость для плоскоклеточного рака головы и шеи составила 72% (1-летняя) и 42% (5-летняя выживаемость) у взрослых. 5-летняя выживаемость у женщин выше (51%), чем у мужчин (39%). На выживаемость значительное влияние оказывает возраст. Для более молодой возрастной группы (15-45 лет) 5-летняя выживаемость составила 54%, тогда как в группе пожилого возраста (.75 лет) 35%.
Диагноз
Гистологический диагноз должен быть установлен на основе биопсийного материала в соответствии с классификацией ВОЗ.
Стадирование должно быть основано на физикальном осмотре, РГ ОГК, эндоскопическом исследовании органов головы и шеи, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) головы и шеи. МРТ более предпочтительна для любой локализации опухоли, кроме гортани и гортаноглотки. КТ ОГК может быть выполнена для выявления метастатического поражения легких или второй опухоли. Применение позитронно-эмиссионной томографии (ПЭТ) с использованием 2-[18F]фтор-2-дезокси-Д-клюкозы или ПЭТ-КТ в целях стадирования изучается. В целом специфичность ПЭТ ниже, чем чувствительность, поэтому этот метод может быть более информативен для выявления метастазов или синхронных опухолей, чем для выявления пораженных лимфоузлов на шее. Стадирование плоскоклеточного рака головы и шеи должно производиться согласно TNM классификации, а группировка по стадиям в соответствии с таблицей №1. По данным 7-го издания классификации AJCC, опухоли Т4 стадии делятся на Т4а (операбельные) и Т4b (неоперабельные). IV стадия подразделяется соответственно на IVa и IVb, а также IVc (при наличии отдаленных метастазов).
Современная оценка факторов риска должна быть основана на тех же принципах, что и для рака ротоглотки (связь заболевания с вирусом папилломы человека (HPV), курением).
Классификация TNM для плоскоклеточного рака головы и шеи (TNM, седьмое издание 2009).
Стадия I T1N0M0
Стадия II T2N0M0
Стадия III T3N0M0 T1-3N1M0
Стадия IVA T1-3N2M0 T4aN0-2M0
Стадия IVB T4bNлюбаяM0 TлюбаяN3M0
Стадия IVC TлюбаяNлюбая M1
Лечение
Во всех случаях должен быть использован мультидисциплинарный лечебный подход. Диета пациента должна быть должным образом скорректирована и соблюдена. Перед проведением лучевой терапии пациенты должны быть осмотрены стоматологом и при необходимости получить соответствующее лечение.
Лечение зависит от локализации первичной опухоли и ее распространенности. Плоскоклеточный рак придаточных пазух носа и носоглотки встречается редко, поэтому пациентов с такими локализациями обычно не включают в клинические исследования, по результатам которых разрабатываются рекомендации, основанные на принципах доказательной медицины. Таким образом, эти локализации не включены в данные клинические рекомендации. При ранних стадиях заболевания (I-II стадии) хирургическое лечение и дистанционная лучевая терапия (или брахитерапия) одинаково эффективны с точки зрения локорегионарного контроля заболевания. Однако данный вывод основывается только на результатах ретроспективных клинических исследований, поскольку рандомизированных исследований, посвященных этому вопросу, не проводилось. Современная лучевая терапия должна проводиться в трехмерном конформном режиме или с модулируемой интенсивностью.
Стандартным подходом лечения местнораспространенных операбельных опухолей (III и IV стадии) является хирургическое лечение с реконструкцией и последующей лучевой (ЛТ) или химиолучевой терапией (ХЛТ) с включением производных платины в монорежиме (для пациентов из группы высокого риска: прорастание капсулы лимфоузла или наличие опухолевых клеток по краю резекции) [I,A]. Однако для операбельных пациентов, хирургическое лечение которых, может привести к значительному ухудшению качества жизни и/или при неблагоприятном прогнозе, калечащие операции не оправданы, таким пациентам рекомендовано проведение одновременной ХЛТ.
Одновременная ХЛТ является стандартом лечения пациентов с неоперабельными опухолями [I,A]. Лучевая терапия, проводимая одновременно с цетуксимабом, продемонстрировала более высокую частоту ответа, безрецидивную и общую выживаемость по сравнению с лучевой терапией [II, B]. Прямого сравнения эффективности комбинации ЛТ с цисплатином или цетуксимабом не проводилось, что осложняет принятие решения в пользу того или иного подхода. С другой стороны следует помнить о том, что результаты одновременной ХЛТ основаны на большом числе пролеченных пациентов (тысячи), это лечение токсично и эго эффективность у пожилых пациентов сомнительна. С другой стороны эффективность комбинации ЛТ с цетуксимабом была оценена на небольшом числе пациентов (двести), эффективность была похожей или более высокой, чем для одновременной ХЛТ. Комбинация с цетуксимабом была менее токсичной, однако, ее эффективность у пожилых пациентов также под вопросом.
Роль индукционной терапии была пересмотрена, поскольку комбинация на основе таксанов и производных платины (TPF) продемонстрировала более высокую эффективность в лечении местно-распространенного рака по сравнению с комбинацией платины и фторурацила (PF) [I, A]. Однако, в настоящее время, индукционная химиотерапия не считается стандартным подходом в лечении местно-распространенного рака. Индукционная химиотерапия с последующей ХЛТ (так называемая последовательная ХЛТ) все еще изучается. Токсичность данного метода может быть значительной, что негативно отражается на результатах лечения.
Индукционная химиотерапия по схеме TPF с последующей лучевой терапий может быть вариантом органосохранного лечения местнораспространенного рака гортани или гортаноглотки у пациентов, ответивших на лечение, в противном случае выполняется ларингоэктомии [II, A]. Другой вариант лечения ― это ХЛТ. По данным одного рандомизированного исследования одновременная ХЛТ позволяет добиться более высокой частоты сохранения гортани в течение первых двух лет после окончания лечения, не влияя при этом на выживаемость, по сравнению с индукционной ХТ + ЛТ (у пациентов, ответивших на лечение) или только ЛТ [II A].
Выбор органосохранного лечения, на основе индукционной ХТ или одновременной ХЛТ зависит от различных факторов (анатомическая локализация, предполагаемая комплаентность пациента/переносимость лечения, соматический статус и др.). Кроме того, не каждому пациенту может быть проведено органосохранное лечение. Пациентам с массивной опухолью, распространяющейся на хрящи гортани, такое лечение не показано. Оба варианта лечения (на основе индукционной ХТ или одновременной ХЛТ) не оказывают негативного влияния на безрецидивную и общую выживаемость, поскольку в случае неэффективности возможно проведение хирургического вмешательства по жизненным показаниям [II, A]. Не смотря на это, у пациентов подвергнутых комбинированным методам лечения, отмечено снижение частоты отдаленного метастазирования.
Локо-региональный рецидив и отдаленные метастазы
В отдельных случаях при локализованных рецидивах могут быть рассмотрены хирургический подход (при операбельной опухоли) или повторная лучевая терапия. Для большинства больных стандартным методом является паллиативная химиотерапия. Пациентам с хорошим соматическим статусом в качестве первой линии терапии может быть рекомендована комбинация цетуксимаба с цисплатином или карбоплатином + 5-ФУ, которая продемонстрировала увеличение продолжительности жизни, по сравнению с PF [II, A]. Пациентам, которые не смогут перенести полихимиотерапию, может быть проведена монохимиотерапия.
Стандартным может считаться еженедельное введение метотрексата [I, А]. Поскольку не было проведено прямого сравнения эффективности метотрексата и таксанов в монотерапии, сложно утверждать о целесообразности применения последнего в монорежиме. Цетуксимаб менее токсичен, а его активность сравнима с метотрексатом.
Наблюдение
Ответ на лечение должен оцениваться путем клинического обследования и применением КТ или МРТ области головы и шеи в зависимости от метода, который применялся до лечения.
Оценка ответа на ЛТ или одновременную ХЛТ может быть выполнена при помощи ФДГ-ПЭТ (или ПЭТ-КГ), на основании которых можно решить вопрос о целесообразности шейной лимфодиссекции.
Цель наблюдения ― раннее выявление потенциально курабельных локорегиональных рецидивов и вторых опухолей. Физикальное обследование с радиологическими методами визуализации должны быть выполнены при подозрении на рецидив. При неоднозначных результатах обследования особенно после ХЛТ может быть применен ФДГ-ПЭТ. В таких ситуациях прогностическая ценность отрицательного результата более значима, чем положительного.
В то же время особое внимание должно быть уделено побочным эффектам от лечения, среди которых нарушение глотания и дыхания. Ежегодно должно проводиться рентгеновское исследование органов грудной клетки. Через 1, 2 и 5 лет после облучения шеи рекомендуется оценивать функцию щитовидной железы (уровень сывороточного ТТГ).
Каковы симптомы опухоли головного мозга, каковы причины злокачественной болезни и какие существуют возможности лечения? Ранняя диагностика помогает продлить жизнь.
Что такое опухоль головного мозга
Это доброкачественное или злокачественное образование в мозгу, влияющее на функциональность мозга, которое развивается из мозговых клеток (тогда говорят о первичном раке) или из раковых клеток других органов, то есть как метастазы (тогда говорят о вторичном раке головного мозга).
Иногда, хотя это не совсем правильно, опухолью головного мозга называют также те образования, которые расположены в черепной коробке, но развиваются из клеток мозговых оболочек. Очень редко опухоли головного мозга вызывают метастазы за пределами центральной нервной системы.
Ежегодная заболеваемость первичными опухолями головного мозга составляет 8 человек на каждые 100 000 лиц. Вторичные опухоли более многочисленны и встречаются, примерно, в десять раз чаще. Больше страдают мужчины, чем женщины.
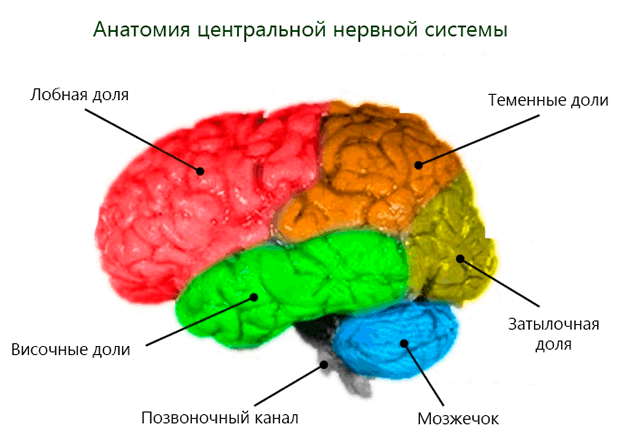
Центральная нервная система состоит из головного и спинного мозга. Головной мозг заключен в черепе, а спинной мозг – в позвоночнике.
Мозг состоит из нейронов, которые образуют нервную ткань, и глия, это ткань, которая поддерживает и питает глиальные клетки, образованные нейронами.
Мозг подразделяется на:
- Передний мозг. Он состоит из двух отдельных полушарий: левого и правого. Правое полушарие контролирует левую часть тела. Левое – правую. Каждое из двух полушарий состоит из четырех отдельных долей: лобной, височной, теменной и затылочной долей. В мозге имеются также другие объекты, которые являются частью ЦНС , например, гипофиз и гипоталамус.
- Мозжечок. Имеет много меньшие массу и размер, чем передний мозг, и располагается под передним мозгом в затылочной части черепа. Влияет на многое функции, в том числе на речь и движения.
Спинной мозг растянут внутри позвоночника, он влияет на различные функции, такие как дыхание и терморегуляция, т.е. поддержание температуры тела у постоянного значения около 37°C.
Спинной мозг также состоит из глиальных клеток и нервных волокон. От него отходят нервы, которые передают команды от мозга во все области организма, а также образуют периферическую нервную систему.
Вся центральная нервная система (головной и спинной мозг), покрыты и защищены тремя концентрическими мембранами, известными как мозговые оболочки. Пространство между двумя внешними мембранами (паутинной и мягкой мозговой оболочкой) определяется как субарахноидальное, оно заполнено спинномозговой жидкостью.
Классификация опухолей, которые влияют на мозг
Опухоли головного мозга могут быть классифицированы как и все виды новообразований:
- Доброкачественные опухоли растут медленно, десятками лет, они состоят из клеток, которые сохраняют свои первоначальные характеристики, за исключением тех, которые проникают в другие органы. Их опасность обусловлена, в основном, тем, что они могут оказывать давление на соседние органы и ткани.
- Злокачественные опухоли растут быстро, в сроки порядка нескольких месяцев, и, кроме того, состоят из клеток, которые имеют форму и функции полностью отличающиеся от оригинальной, также могут вторгнуться и разрушить другие органы и ткани, которые далеки от этого источника, что приводит к появлению, так называемых, метастазов.
- Глиомы. Сюда относятся все те, которые возникают из клеток глии (астроциты, олигодентроциты). Очевидно, что различные типы глиальных клеток вызывают разные виды рака. Наиболее частыми являются те, которые исходят от астроцит, то есть астроцитомы. Могут наблюдаться также глиомы, которые возникают из нескольких типов клеток.
- Глиальные опухоли. Существуют опухоли, которые возникают не из глиальных клеток, а из клеток окружающих нервную ткань. К категории, например, относятся внутричерепные менингиомы, возникающие из мозговых оболочек.
- Метастатические опухоли. Они образуются из раковых клеток, которые попадают в череп из других органов, в которых изначально возникла опухоль. Чаще всего в мозгу появляются метастазы меланомы (рак эпителия), рака легкого, молочной железы и, в меньшей степени, кишечника или простаты.
Проявления опухолей головного мозга
Опухоли головного мозга не имеют клинической картины, которая бы их однозначно идентифицировала. В том смысле, что их симптомы вполне сопоставимы с проявлениями многих других заболеваний.
Кроме того, симптоматика крайне разнообразна, так как зависит от того, в какой области развивается опухоль и какой массы достигает. Действительно, каждая область мозга контролирует конкретные функции, например: опухоли правого полушария могут вызвать проблемы с движениями в левой части тела, опухоли в затылочной доле вызывают нарушения зрения и судороги, а опухоли коры головного мозга часто провоцируют судороги.
Масса самой опухоли также является элементом симптоматики. Действительно, череп – это закрытая, жесткая и ограниченного объема полость, следовательно, появление дополнительной массы внутри обязательно приведет к повышению внутричерепного давления. Дополнительно эта проблема усугубляется отёком, который часто сопутствует раку из-за нарушений циркуляции биологических жидкостей.
Из сказанного ясно, что симптомы опухоли головного мозга не могут быть однозначно определены. Однако, несмотря на это, их можно сгруппировать по общим проявлениям, которые являются прямым следствием сдавливания внутричерепных тканей:
- Головная боль. Часто, но не обязательно, локализованная в области развития опухоли.
- Тошнота и рвота.
- Проблемы зрения (особенно нечеткость зрения).
- Судороги, а затем непроизвольное сокращение мышц.
- Изменения личности и настроения.
Также можно сгруппировать их по форме симптоматики, которая указывает на пораженную часть головного мозга:
- Проблемы с движением, поддержанием равновесия, головокружения могут сопровождать опухоли, которые влияют на мозжечок.
- Сонливость, вялость, слабость, отсутствие сил, нарушение способности судить о ситуации появляются при развитии опухоли в лобной доли мозга.
- Полная или частичная потеря зрения типична для опухолей, которые развиваются в затылочной доле головного мозга.
- Нарушения слуха, трудности артикуляции, речи и языка, потеря памяти, изменение настроения, которые сопровождаются приступами ярости и агрессии характерны для опухолей, возникающих в височной доле.
- Нарушение сенсорного восприятия в различных частях тела характерно для опухоли в теменной доле.
- Выделение молока из сосков, сбои менструального цикла и аномальный рост конечностей у взрослых являются симптомами опухоли в области гипофиза.
Причины: почему образуется опухоль
На сегодняшний день медицинская наука ещё не в состоянии определить точные причины опухолей головного мозга. Точно известно, что ионизирующее излучение в высокой дозе представляют собой фактор риска для развития злокачественных опухолей. Ещё одним важным фактором риска является наследственность.
Диагностика: анализы и обследования
Диагностикой опухолей мозга занимается невролог. Он изучает историю болезни пациента и клиническую картину. Предположение об опухоли головного мозга затем проверяется путём сложных клинических исследований.
- Компьютерная томография с использованием контрастного вещества.
- Ядерный магнитный резонанс.
- Позитронно-эмиссионная томография.
- Биопсия.
- Ангиография.
- Поясничная пункция.
Лечение рака головного мозга
Независимо от места, в котором развивается опухоль мозга, и от её типа, существует три различных вида лечения, а именно:
Хирургическое лечение имеет целью удалить как можно больше опухолевой массы, не повреждая соседние ткани. Всё это, в полной мере, осуществимо только для некоторых видов доброкачественных опухолей, где всегда присутствует четкое разграничение между тканями опухоли и соседними тканями, но практически недостижимо или достижимо в меньшей степени в случае злокачественной опухоли, которые, обычно, проникают в окружающие ткани и делают невозможным различение границы между здоровыми и больными клетками.
Вмешательство осуществляется под общей анестезии и с помощью нейронавигационных средств, при поддержке КТ или МРТ, которые позволяют хирургу добраться до опухоли с максимальной точностью и минимизировать риск повреждения окружающих тканей.
Лучевая терапия имеет много побочных эффектов, поэтому не все желающие могут обратиться к её средствам.
Химиотерапия опухолей головного мозга заключается в назначении препаратов, которые вызывают гибель раковых клеток. Выбор этих препаратов зависит от многих факторов: типа опухоли, агрессивности, пострадавшей области мозга, возраста пациента, состояние его здоровья и др. Очевидно, что химиотерапия имеет много побочных эффектов.
Выбор метода лечения целесообразно осуществлять командой специалистов, которая состоит из невролога, нейрохирурга, радиолога, лучевого терапевта и анатомопатолога основываясь на типе рака, его распределении, возрасте и состоянии здоровья пациента. Часто совмещают все три или две формы терапии.
Каковы шансы на выживание
Прогноз для доброкачественных опухолей головного мозга, если они открытые, как правило, хороший и хирургическое вмешательство приводит к полному выздоровлению.
Иначе обстоит дело со злокачественными опухолями мозга. В этих случаях прогноз чрезвычайно изменчив и зависит от большого числа параметров, в частности: от гистологического типа опухоли, места, в котором она возникла, развития опухолевой массы и др. и отчасти от особенностей пациента: возраста, общего состояния здоровья, биологических особенностей и др.
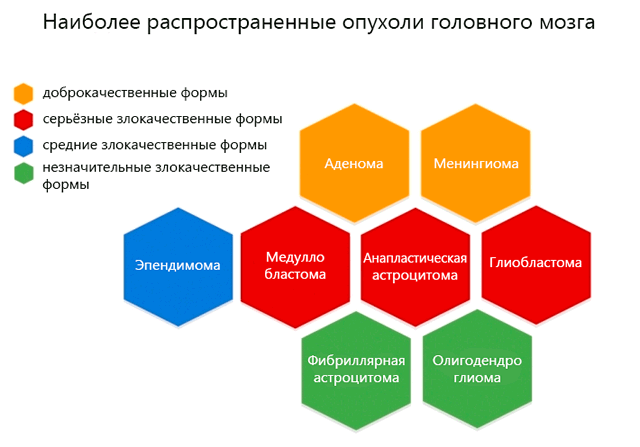
Таким образом, прогноз может варьироваться от полного выздоровления до летального исхода. В большинстве случаев прогноз – это ограниченная ожидаемая продолжительность жизни. В частности, глиобластома и астроцитома имеют более неблагоприятный прогноз, олигодендроглиома, наоборот, имеет наиболее благоприятный прогноз.
Ниже приведена таблица, посвященная характеристикам опухолей головного мозга и шансам на выживание.
Типы опухолей головного мозга
Лечение и прогноз опухоли головного мозга тесно связаны с её типом и место образования, а также многими другими переменными. Мы приводим краткую карту симптомов, методов терапии и прогнозов для некоторых из наиболее распространенных опухолей головного мозга.
Неспецифичны и являются следствием сдавливания и развития опухолевой массы:
Операции по удалению массы опухоли, насколько это возможно.
Лучевая терапия, как дополнение хирургическому удалению или в качестве альтернативы.
Различаются с зависимости от локализации опухоли. Наиболее распространенные ранние симптомы:
| Клетки, из которых образуется | Глиальные астроциты |
| Симптомы | Симптоматика похожа на глиобластому. |
| Лечение | Хирургическое вмешательство, лучевая и химиотерапия. |
| Прогноз | 10 лет для 35% больных. Возраст меньше 40 лет значительно улучшает прогноз. |
Эпилептические припадки являются наиболее распространенным симптомом, часто сопровождаются тяжелыми изменениями личности больного.
Довольно часто появляются симптомы сдавливания структур мозга:
| Клетки, из которых образуется | Эпендимные клетки |
| Симптомы | Развитие опухоли вызывает увеличение внутричерепного давления с появлением соответствующих симптомов. |
| Лечение | Хирургическое, если это возможно. Лучевая терапия, а иногда химиотерапия. |
| Прогноз | От 20 до 40% пациентов живёт ещё 5 лет |
Наиболее распространенными симптомами являются:
Читайте также:

