Что такое глиома низкой степени злокачественности
Глиома – это рак или нет? Глиома является злокачественной опухолью, а значит подпадает под критерии рака (злокачественное новообразование, представляющее опасность для здоровья организма).
Что это такое
Глиома – опухоль головного мозга (первичная – развивается непосредственно из тканей нервной системы). Является наиболее распространенной опухолью мозга – 60% среди всех новообразований. Глиома развивается из частично зрелых глиальных клеток. Глия – это вспомогательные клетки центральной нервной системы. Их функция заключается в поддержке жизнедеятельности нейронов путем поставки питательных веществ. Также глиальная ткань выступает в роли передатчика электрических импульсов.
На вскрытии и разрезе опухоль имеет розовый цвет, серый или белый цвет. Очаг глиомы – от нескольких миллиметров до размеров небольшого яблока. Опухоль медленно растет и редко дает метастазы. Тем не менее заболевание характеризуется агрессивной динамикой – она прорастает в ткани мозга (инфильтративный рост). Прорастание в вещество мозга иногда достигает такой степени, что на вскрытии опухоль тяжело отличить от нормальных глиальных клеток.
Частая локализация – стенки мозговых желудочков и в месте перекреста зрительных нервов. Новообразование также встречается в структурах ствола мозга, мозговых оболочках и даже костях черепа.
Глиома в голове вызывает неврологические нарушения (судороги, снижение зрения, ослабление мышечной силы, нарушение координации) и психические расстройства.
Всемирная организация здравоохранения составила классификацию, базирующуюся на гистологических признаках и степени злокачественности. Глиома головного мозга бывает таких типов:
- Глиома 1 степени. Имеет первую степень злокачественности. Опухоль первой степени разделяется на такие подвиды: астроцитома, гигантоклеточная астроцитома и ксантоастроцитома.
- Глиома 2 степени. Имеет один или два признака злокачественного роста. Проявляется клеточной атипией – клетки опухоли имеют разную структуру. Бывают такие подвиды: диффузная астроцитарная глиома, фибриллярная астроцитома, гемистоцитарная астроцитома.
- Глиома 3 степени. Имеет два достоверных признака злокачественности. Включает следующий подвид: анапластическая астроцитома (анапластическая глиома головного мозга).
- Глиома 4 степени. Имеет 3-4 признака злокачественного роста. Включает разновидность: мультиформная глиобластома.

Причины
Сегодня актуальна мутационная теория канцерогенеза. В ее основе лежит учение, что опухоли головного мозга, как и другие новообразования, развиваются вследствие мутаций в геноме клетки. Опухоль имеет моноклональное происхождение – заболевание изначально развивается из одной клетки.
- Вирусная. Эта теория предполагает, что опухоль развивается вследствие воздействия онкогенных вирусов: Эпштейна-Барр, герпес шестого типа, папилломавирус, ретровирус и вирусы гепатитов. Патогенез онкогенного вируса: инфекция проникает в клетку и изменяет ее генетический аппарат, вследствие чего нейрон начинает созревать и работать по патологическому пути.
- Физико-химическая теория. В окружающей среде существуют искусственные и натуральные источники энергии и излучения. Например, гамма-излучение или рентгеновские лучи. Облучение ими в больших дозах приводит к превращению нормальной клетки в опухолевидную.
- Дисгормональная теория. Сбой гормонального фона может привести к мутации генетического аппарата клетки.
Классификация
Существует множество классификаций глиомы. Первая базируется на локализации по отношению к палатке мозжечка:
- Субтенториальные – опухоль растет под наметом мозжечка.
- Супратенториальные – новообразование развивается над наметом мозжечка.
Классификация, базирующаяся на разновидности глиальной ткани:
-
Астроцитарная глиома – первичная опухоль головного мозга, развивающаяся из астроцитов (клетки, имеющие форму звезды). Это преимущественно злокачественная опухоль: только 10% астроцитом – доброкачественное новообразование.
Астроцитома, в свою очередь, делится на 4 подкласса:
- пилоцитарная (глиома grade 1) – доброкачественная опухоль, имеет четкие границы и медленно растет, часто фиксируется у детей; локализуется в стволовых отделах головного мозга и хиазме;
- фибриллярная астроцитома – имеет вторую степень злокачественности, не имеет четких границ, характеризуется медленным ростом, средний возраст больных – от 20 до 30 лет;
- анапластическая астроцитома – злокачественное новообразование, не имеющее на разрезе четких границ, быстро врастает в соседние ткани;
- глиобластома – наиболее агрессивная форма, растет крайне быстро.
Болезнь имеет отдельную разновидность – low grade глиома – это низкозлокачественная опухоль. Это солидная опухоль (твердой консистенции). Могут локализоваться по всей центральной нервной системе, однако чаще встречается в мозжечке. Характеризуются медленным ростом. Глиома низкой степени злокачественности чаще всего развивается у детей и подростков. Средний возраст больных детей – от 5 до 7 лет. По данным министерства образовании Германии, такая глиома регистрируется у 10 детей на миллион. Девочки болеют реже мальчиков.
Симптомы
Клиническая картина глиомы разнообразна и зависит от скорости развития, интенсивности прорастания в мозговую ткань, степени злокачественности и локализации.
Low grade глиома растет медленно. Поэтому симптоматика у детей скрыта и проявляется только в случае, когда опухоль начинает прорастать в мозговое вещество. На поздних этапах развития новообразование повышает внутричерепное давление и может вызвать отек. У маленьких детей, за счет несформированного черепа, повышение внутричерепного давления может развить макроцефалию – увеличение размеров головы.
Больные дети медленнее растут, у них отмечается задержка психомоторного развития. Часто дети жалуются на боль в голове и спине. По утрам, независимо от приема пищи, у больных наблюдается рвота и головокружение. Со временем расстраивается походка, речь, снижается точность зрения, нарушается концентрация внимания, расстраивается сознание, нарушается сон и снижается аппетит. Клиническая картина иногда может дополняться судорожными припадками и снижением мышечной силы, вплоть до паралича.
У детей также могут развиваться злокачественные опухоли. Например, глиома стволовых отделов мозга. Глиома ствола головного мозга у детей характеризуется нарушением жизненно важных функций за счет того, что в стволовых структурах локализуются ядра, отвечающие за дыхание и сердечно-сосудистую систему. Поэтому диффузная глиома ствола головного мозга имеет неблагоприятный прогноз жизни.
Клиническая картина зависимо от локализации опухоли:
В этой области новообразование встречается в 25% случаев всех глиом. В основном симптоматика базируется на выраженных психических расстройствах, которые встречаются в 15-100% случаев. Клиническая картина также зависит от ведущей руки (правша-левша). Так, если опухоль располагается в правой височной коре у правшей, наблюдаются: судорожные припадки. При локализации в левом отделе отмечается нарушение сознания и амбулаторные автоматизмы.
Глиома височной доли также расстраивает эмоциональную сферу: у больных наблюдаются приступы апатичной депрессии, заторможенность, выраженная тревога и возбудимость на фоне тревожного ожидания.

Поражение опухолью лобных долей приводит к эмоциональным, волевым, личностным и двигательным расстройством. Так, заболевание лобной доли вызывает у больного апатию, абулию (снижение воли). Пациенты безучастны, иногда утрачивают критику к своему состоянию. Поведение становится развязанным, а эмоции трудно контролируемыми. Могут заостряться или наоборот, стираться особенности личности. Так, например, мелкий педантизм может перейти в мелочность, а ироничность в грубую язвительность и
меркантильность. Поражение лобных долей также вызывает эпилептические припадки за счет повреждения двигательных центров лобных извилин.
Локализация опухоли в гипоталамической области проявляется двумя ведущими синдромами: синдром повышенного внутричерепного давления и гипоталамические дисфункции. Внутричерепная гипертензия проявляется распирающими головными болями, рвотой, нарушением сна, астенией, раздражительностью.
Гипоталамические дисфункции из-за повреждения опухолью проявляются органными или системными патологиями: несахарным диабетом, быстрым снижением веса, ожирением, чрезмерной сонливостью, быстрым половым созреванием.
Опухоль в области мозжечка проявляется тремя синдромами: общемозговыми, отдаленными и очаговыми.
Общемозговая симптоматика обуславливается повышенным внутричерепным давлением (головная боль, тошнота, рвота, снижение точности зрения).
Очаговая симптоматика обуславливается поражением самого мозжечка. Проявляется такими симптомами:
- нарушается ходьба, больные могут упасть;
- трудно удерживать равновесие;
- снижение точности движений;
- изменяется почерк;
- расстраивается речь;
- нистагм.
Отдаленные симптомы обуславливаются компрессией черепно-мозговых нервов. Синдром проявляется болями в лице по ходу лицевого или тройничного нерва, асимметрией лица, снижением слуха и извращением вкусовых ощущений.
Опухоль таламической области и таламуса проявляется сниженной чувствительностью, парестезиями, болями в разных участках тела, гиперкинезиями (насильственными движениями).
В хиазме располагается зрительный перекрест. Нарушается зрение за счет компрессии зрительных нервов. В клинической картине отмечается снижение точности зрения, обычно двустороннее. Если болезнь прорастает в область глазницы – развивается экзофтальм (выпирание глазных яблок из орбит). Заболевание хиазмальной области часто сочетается с поражением гипоталамуса. Симптоматика дополняется общемозговыми симптомами за счет повышения внутричерепного давления.

Опухоль ствола мозга проявляется парезом лицевого нерва, асимметрией лица, нарушением зрения, косоглазием, нарушением ходьбы, головокружением, снижением зрения, дисфагией и ослаблением мышечной силы. Чем больше опухоль в размере, тем более выраженная клиническая картина. Симптоматика также дополняется общемозговыми симптомами за счет повышения внутричерепного давления. Диффузная глиома моста головного мозга также характеризуется похожей картиной.
Диагностика
Злокачественная глиома головного мозга диагностируется при помощи объективного неврологического осмотра (расстройства чувствительности, снижение мышечной силы, нарушение координации, наличие патологических рефлексов), осмотра у психиатра (наличие психических расстройств) и инструментальных методов исследования.
К инструментальным методам диагностики относится:
- Эхоэнцефалография.
- Электроэнцефалография.
- Магнитно-резонансная томография.
- Мультиспиральная компьютерная томография.
- Позитронно-эмиссионная томография.
Лечение
Доброкачественная глиома головного мозга лечится оперативным вмешательством (первая, и максимум вторая степень злокачественности). Неоперабельная глиома бывает только при злокачественном ее течении. Удаление глиомы головного мозга при агрессивном инфильтративном росте сопряжено с трудностями: внешне на мозге линии глиомы размыты, и их тяжело отделить от мозговой ткани.
Моделирование глиом человека позволяет использовать новые методы лечения: таргетная терапия при помощи дендритных вакцин, антитела, наноконтейнеры и онколитические вирусы.
В лечение глиомы также применяются классические терапевтические методы – химио- и лучевая терапия. Они применяются в случае, если глиома неоперабельная.
Можно ли вылечить глиому: опухоль не излечима и трудно поддается коррекции.
Прогноз
Продолжительность жизни после постановки диагноза составляет в среднем 1 год. В течение первых 12 месяцев умирает половина больных. При полном удалении опухоли, отсутствии иммунных и системных заболеваний, молодой возраст пациента продлевают срок жизни до 5-6 лет. Однако даже после полного и успешного иссечения опухоли в первые несколько лет глиома рецидивирует. Немного лучше картина у детей. У них компенсаторные возможности мозга превышают таковые у взрослых, поэтому у них прогноз менее неблагоприятный.
Включая низкую выживаемость, глиома также характеризуется последствиями: психические расстройства, неврологические нарушения, снижение качества жизни, побочные эффекты от химио- и лучевой терапии.
Глиомы низкой степени злокачественности - это вид рака центральной нервной системы (специалисты называют их опухоли ЦНС). В этом тексте Вы получите важную информацию о болезни, о том, как часто она встречается, почему ею заболевают дети, какие бывают симптомы, как составляют план лечения и как лечат детей, какие у них шансы вылечиться от злокачественной опухоли мозга.
автор: Dipl. Biol. Maria Yiallouros; PD Dr. med. Gesche Tallen, erstellt am: 2007/04/20, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Astrid Gnekow; Prof. Dr. med. Ursula Creutzig, Переводчик: Dr. Maria Schneider, Последнее изменение: 2020/03/06 doi:10.1591/poh.patinfo.ng.kurz.1.20070627
Оглавление
- Что такое низкозлокачественные глиомы?
- Как часто встречаются низкозлокачественные глиомы у детей?
- Какие бывают формы низкозлокачественных глиом?
- Почему дети заболевают низкозлокачественной глиомой?
- Какие бывают симптомы болезни?
- Как диагностируется низкозлокачественная глиома?
- Как составляют план лечения?
- Как лечат низкозлокачественную глиому?
- По каким протоколам лечат детей?
- Какие шансы вылечиться от низкозлокачественной глиомы?
Что такое низкозлокачественные глиомы?
Низкозлокачественные глиомы (они также называются глиомы низкой степени злокачественности) –это опухоли [ опухоль ] центральной нервной системы ( ЦНС ). Это солидная опухоль , которая возникает из мутировавших клеток [ клетка ] головного мозга [ головной мозг ] или спинного мозга [ спинной мозг ]. Так как они начинают расти прямо в самой центральной нервной системе, то их также называют первичные опухоли ЦНС . То есть это не метастазы в центральную нервную систему от какой-то другой злокачественной опухоли, которая выросла в другом органе.
Низкозлокачественые глиомы могут появиться в любом месте в центральной нервной системе. Но чаще всего их находят в мозжечке [ мозжечок ] и в центральных отделах большого мозга [ большой мозг ].
Обычно низкозлокачественые глиомы растут очень медленно. Так как кости черепа не дают опухоли разрастаться, а болезнь частично может затрагивать жизненно-важные области мозга, то низкозлокачественная глиома может стать смертельной для жизни ребёнка.
Как часто встречаются низкозлокачественные глиомы у детей?
У детей и подростков низкозлокачественные глиомы – это самая большая группа в опухолях ЦНС, почти 30 – 40%. Ими можно заболеть в любом возрасте. Средний возраст детей, когда им ставят диагноз „низкозлокачественная глиома“, от пяти до семи лет.
В Германии ежегодно регистрируется около 120 – 150 новых случаев низкозлокачественной глиомы у детей и подростков в возрасте до 15 лет. Другими словами из 1.000.000 детей заболевают примерно от 10 до 12 человек. Мальчики болеют немного чаще, чем девочки (соотношение примерно 1,2 : 1).
Какие бывают формы низкозлокачественных глиом?
Низкозлокачественные глиомы – это большая группа опухолей разных типов. Различия можно увидеть только под микроскопом. По классификации Всемирной Организации Здравоохранения (ВОЗ) ( классификация ВОЗ ) всех их обозначают как низкозлокачественные глиомы и относят либо к I или ко II стадии. Предполагают, что переход глиомы в более злокачественную стадию (то есть выше II стадии), как это бывает у взрослых, у детей бывает редко. Но пока об этом нельзя говорить абсолютно точно, потому что у детей из больших опухолей трудно для диагностики получить пробу раковой ткани, чтобы это было безопасно для ребёнка.
Невозможно предугадать, как будет расти низкозлокачественная глиома. Чаще всего она растёт медленно и не покидает то место, где она возникла. У некоторых детей можно наблюдать, как долгое время опухоль вообще не растёт. Но бывает и так, что опухоль начинает расти агрессивно и быстро. Вообще опасность того, что опухолевые клетки начнут расходиться по организму через спинно-мозговую жидкость ( ликвор ) [ метастазирование ], довольно низкая. Хотя у маленьких детей выше риск того, что опухоль может перейти в область зрительного пути.
Почему дети заболевают низкозлокачественной глиомой?
Низкозлокачественные глиомы возникают из мутировавших клеток нервной системы. Эти вспомогательные защитные клетки называются глиальные клетки. Никто точно не знает, почему начинается мутация этих клеток.
Известно, что риск заболеть низкозлокачественной глиомой выше у детей и подростков с некоторыми врождёнными дефектами развития (например, нейрофиброматоз 1 типа (NF 1) или туберозный склероз ). Так, например, 20 % детей с нейрофиброматозом 1 типа заболевают низкозлокачественной глиомой (чаще всего болезнь появляется в области зрительных путей).
Кроме этого, риск заболеть опухолью мозга повышается, если ранее ребёнку облучали головной мозг. Например, когда его лечили от острого лейкоз а, или от злокачественной опухоли глаз ( ретинобластома ).
Какие бывают симптомы болезни?
Так как низкозлокачественная глиома растёт медленно, то симптомы болезни у детей и подростков появляются как-бы исподволь. Они появляются тогда, когда опухоль начинает сдавливать сначала соседние ткани. На более поздних стадиях она начинает давить на весь головной мозг или на спинномозговой канал Кроме того, давление также появляется из-за отёк а, который даёт сама опухоль в соседние нормальные ткани мозга.
В зависимости от того, где конкретно выросла опухоль и сколько лет ребёнку, может сильно вырасти размер головы (макроцефалия), бывают задержки в развитии, может болеть голова или спина, по утрам ребёнка может тошнить (хотя он ещё не завтракал), у него может кружиться голова. Также бывают проблемы с походкой, со зрением, дети не могут сконцентрироваться, теряют сознание, у них расстраивается сон и аппетит. Иногда у детей появляются судорожные приступы или они теряют двигательную способность (паралич).
Как диагностируется низкозлокачественная глиома?
Если после наружного осмотра ребёнка [ наружный осмотр ] и в истории болезни [ анамнез ] у педиатра есть подозрение на злокачественную опухоль ЦНС , врач выдаёт направление в клинику детской онкологии и гематологии.
Потому что если подозревают такую опухоль, то полное обследование проводят специалисты разного профиля. Во-первых, они должны подтвердить диагноз, действительно ли у ребёнка злокачественная опухоль центральной нервной системы. Во-вторых, если диагноз подтверждается, они должны сказать, какой конкретный тип опухоли у ребёнка и насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать прогноз .
Чтобы поставить точный диагноз, есть ли у ребёнка опухоль ЦНС (в частности, низкозлокачественная глиома), ещё раз тщательно изучают историю болезни [ анамнез ], проводят наружный осмотр и назначают такие методы исследования по снимкам , как магнитно-резонансная томография (МРТ) и компьютерная томография . Эта диагностика даёт точный ответ, выросла ли опухоль в центральной нервной системе. Если да, то где именно она выросла, какого она размера и где проходят границы опухоли с соседними структурами. её расположение и размеры, а также её границы с рядом расположенными структурами. Для тех детей, у которых подозревают опухоль на зрительном нерве, для обследования также приглашают опытного глазного врача. В зависимости от стадии болезни и её вида могут назначаться дополнительные исследования.
Для окончательного подтверждения диагноза берут пробу опухолевой ткани [ биопсия ]. Биопсию не делают только тем немногим детям, у которых глиомы зрительных путей или промежуточного мозга. Для этих видов глиом не нужен гистологический анализ, так как по снимкам можно точно увидеть характер опухоли и её объём.
Как составляют план лечения?
После окончательного диагноза составляют план лечения. Чтобы составить максимально индивидуальный программу лечения, специально подобранную для конкретного пациента (риск-адаптированная терапия), коллектив лечащих врачей должен учитывать определённые факторы, которые влияют на прогноз пациента (так называемые прогностические факторы или факторы риска).
Важные прогностические факторы у детей с низкозлокачественной глиомой это – конкретный вид опухоли, где она находится и насколько успела распространиться. Кроме этого имеет значение возраст ребёнка и общее состояние его здоровья. При составлении индивидуального плана лечения учитываются все эти факторы, чтобы получить максимально эффективный результат лечения.
Как лечат низкозлокачественную глиому?
Лечение состоит из операции [ операция ] по удалению опухоли (нейрохирургия) и/или химиотерапии [ химиотерапия ] и/или лучевой терапии [ лучевая терапия ]. Основной метод лечения - нейрохирургическое удаление опухоли. Срочность операции зависит прежде всего от тяжести проявлений болезни и расположения опухоли. Благодаря накопленному опыту мы знаем, что объём операции играет наибольшую роль в последующем течении болезни.
Известно, что некоторые опухоли из-за их локализации в центральной нервной системе полностью удалить без тяжёлых неврологических осложнений невозможно; в таких случаях нужно планировать неполное удаление, результатом чего будет остаточная опухоль, либо лишь забор пробы ткани (последнее возможно лишь у детей с опухолью в области зрительных путей либо в промежуточном мозге).
Если у детей опухоль нельзя удалить полностью, то рассматривают стратегию нехирургического лечения. В этом случае речь идёт о химиотерапии и/или лучевой терапии. Все специалисты единодушны в том, что начинать нехирургическое лечение с момента диагноза можно лишь тогда, когда у ребёнка есть определённые тяжёлые симптом ы.
Если в начале была избрана наблюдательная тактика (например, после хирургического удаления опухоли нет тяжёлых симптомов), то нехирургическое лечение проводят тогда, когда состояние ребёнка ухудшается. И/или на контрольных снимках можно увидеть, что оставшаяся часть опухоли начинает расти. У большинства детей вероятность по меньшей мере пяти- и десятилетней выживаемости высокая, даже если опухоль полностью не удалили.
По каким протоколам лечат детей?
Во всех крупных лечебных центрах детей и подростков с низкозлокачественными глиомами лечат по стандартизированным протоколам. Эти протоколы расписывают единую схему лечения для всех пациентов (с нейрофиброматоз ом и без нейрофиброматоза) с рекомендациями по нехирургическому лечению в зависимости от возаста ребёнка.
Цель лечения – добиться наибольшей выживаемости пациента, когда опухоль не начинает снова вырастать. Одновременно стремятся снизить отдалённые негативные последствия опухоли на здоровье ребёнка (например, влияние опухоли зрительных путей на зрительную способность ребёнка). В Германии детей лечат по протоколам, которые называются исследования оптимизации терапии .
В настоящее время в Германии и многих европейских странах проводится международное исследование по лечению детей и подростков с низкозлокачественными глиомами. Этот протокол называется SIOP-LGG 2004. В исследовании участвуют многочисленные клиники Германии, а также Австрии, Великобритании, Дании, Италии, Испании, Норвегии, Франции, Швейцарии, Швеции и Австралии. Центральнаый офис исследовательской группы работает в детской клинике г. Аугсбург (руководитель протокола – канд. мед. н. Астрид Гнеков).
У детей и подростков с низкозлокачественной глиомой болезнь может протекать абсолютно по-разному и её прогноз не всегда бывает благоприятным. Имеет значение конкретный тип опухоли, где она расположена, в каком объёме её можно прооперировать, какой возраст у ребёнка и есть ли у него нейрофиброматоза 1 типа.
Результаты разных международных протоколов [ исследования оптимизации терапии ] показали, стратегия лечения, рекомендованная в протоколах, во многих случаях способна стабилизировать болезнь. То есть благодаря ей болезнь перестаёт прогрессировать. Также была доказана эффективность химиотерапии [ химиотерапия ], которая проводилась строго по протоколу. Благодаря ей удалось отсрочить начало проведения лучевой терапии [ лучевая терапия ]. А это значит, что можно выиграть время с нежелательными отдалёнными последствиями, которые даёт облучение.
Какие шансы вылечиться от низкозлокачественной глиомы?
С тех пор, как ввели обязательную общую стратегию лечения, то за последние два десятилетия лечение детей и подростков с низкозлокачественной глиомой очень сильно изменилось. Также на эффективности лечения сказываются достижения современной диагностики и накопленный хирургический опыт.
У большинства детей с низкозлокачественной глиомой очень хорошие шансы вылечиться (средняя вероятность 10-летней выживаемости составляет около 80%). Шансы на выздоровление и прогноз болезни зависят прежде всего от того, где конкретно находится опухоль и насколько она операбельна. Кроме того неврологический дефицит (в особенности офтальмологический, интеллектуальный, гормональный и психосоциальный) может значительно снизить качество жизни ребёнка.

Низкозлокачественные глиомы (Niedrigmalignes Gliom) формат PDF
Что это такое — глиома головного мозга? Эта раковая опухоль считается наиболее часто встречающейся опухолью головного мозга, которая формируется из различных клеток глиального ряда в головном мозге, окружающих нейроны головного мозга. А представляет собой, как правило, первичную внутримозговую опухоль полушарий мозга.
Внимание! Самыми опасными новообразованиями считаются раковые опухоли головного и спинного мозга. Глиома относится именно к таким.
- Глиома и ее классификация
- Симптомы
- Причины возникновения
- Диагностика глиомы
- Виды глиом
- Диффузная глиома ствола головного мозга
- Опухоль хиазмы
- Низкозлокачественные глиомы
- Лечение глиомы
- Видео на тему: Глиома — смертельно опасная опухоль мозга
- Сколько живут с глиомой
Глиома и ее классификация
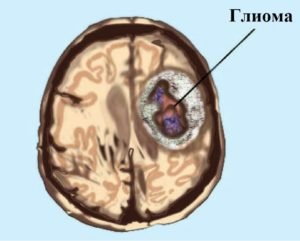
Глиома (нейроглиома) – это объемное внемозговое образование, которое внешне выглядит как розоватый, серовато-белый (иногда темно-красный) узел с нечеткими очертаниями. Располагаться глиальная опухоль может в стенке желудочка мозга и в зоне хиазмы (глиома хиазмы). Иногда опухоль может обнаружиться в нервных стволах, редко, но случается, прорастание глиомы в мозговые оболочки или черепные кости.
Форма глиальной опухоли округлая или веретенообразная, размер от 2-3 мм до размера крупного яблока. Обычно этот вид рака медленно развивается и не имеет склонности к метастазированию. Но глиома отличается высоким инфильтративным ростом, а это значит, что границу между здоровой тканью и тканью опухоли трудно разглядеть даже под микроскопом. Этот вид опухоли также сопровождается вырождением окружающих нервных тканей.
Ведущие клиники в Израиле



Выделяют три основных вида глиальных клеток:
- Астроциты;
- Олигодендроглиоциты;
- Эпендимоциты.
В зависимости от того, из какого вида начинает свое развитие опухоль, различают и ее виды:
- Астроцитома;
- Олигодендроглиома;
- Эпендимома.
Самым частым диагностируемым видом такого ракового заболевания является астроцитома, она случается почти у половины больных, имеющих диагноз глиома. Олигодендроглиома выявляется у 8-10 % больных, а эпендимома – у 5-8 %. Различают также и смешанные глиомы головного мозга – опухоли сосудистого сплетения и нейроэпителиальные опухоли неясного генезиса (олигоастроцитомы и астробластомы, глиосаркомы).
По классификации ВОЗ выделяются 4 степени злокачественности:
- I степень – это медленно растущая доброкачественная глиома, к таким относят: гигантоклеточную астроцитому, ювенильную астроцитому, плеоморфную ксантоастроцитому, ангиоцентрическую глиому;
- II степень считается пограничным типом, так как хотя глиома этой степени и выделяется медленным ростом и имеет только один признак злокачественности (обычно клеточную атипию), но может переродиться в глиому III или IV степеней злокачественности;
- III степень характерна присутствием 2 признаков из трех: фигуры митозов, микропролиферацию эндотелия или ядерной атипии. Сюда относят: анапластическую глиому;
- IV степень характеризуется присутствием области некроза (мультиморфная глиобластома).
Также есть классификация опухоли по месту расположения. Они бывают:
- Супратенториальные (находящиеся выше мозжечка). Они расположены в больших полушариях мозга, где нет возможностей для оттока спинномозговой жидкости и венозной крови;
- Субтенториальные (ниже мозжечка). Они расположены в задней черепной ямке.
Симптомы
Как и другие новообразования объемного характера, глиома головного мозга предполагает различные клинические проявления, которые зависят непосредственно от ее расположения.
Читайте также: опухоль головного мозга — симптомы на ранних стадиях
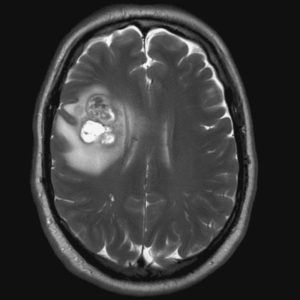
Обычно у онкобольных присутствует общемозговая симптоматика — головные боли, с сопутствующим чувством тяжести в глазах, тошнотой, иногда рвотой, которые невозможно купировать обычными лекарствами. Если раковая опухоль прорастает в желудочки и ликворные пути, то эти симптомы становятся более выраженными. Также наблюдается нарушение движения цереброспинальной жидкости и ее отток, что приводит к формированию гидроцефалии и повышению внутричерепного давления. Нередки также нарушения зрения, расстройство речи, вестибулярная атаксия, возможно развитие параличей, снижение чувствительности, различные психосоматические отклонения (нарушение памяти, расстройство мышления).
Причины возникновения
Точно известно, что глиома начинает формироваться из глиального ряда клеток.
Запомните! Основной причиной болезни признаны генетические нарушения, если быть точнее, то – изменение структуры гена ТР 53. Что именно провоцирует эти изменения, пока не выяснено.
Диагностика глиомы
Диагностика заболевания начинается с опроса по поводу жалоб. Неврологический осмотр может выявить некоторые симптомы, соответствующие заболеванию:
- Нарушение чувствительности покрова кожи и конечностей (рук, стоп);
- Расстройство координации движения;
- Нарушения рефлексов;
- Упадок мышечного тонуса и т.д.
Пристальное внимание уделяют анализу психической и мнестической сферы больного.
Оценить состояние нервно-мышечного аппарата помогают электронейрография и электромиография. Для подтверждения наличия гидроцефалии и смещения мозговых структур применяют эхоэнцефалографию. Если заболевания сопровождается нарушением зрения, то также необходима консультация офтальмолога и полное обследование у него, состоящее из визиометрии, периметрии, исследования конвергенции и офтальмоскопии.
Если наблюдается судорожный синдром, то назначают ЭЭГ. Некоторые признаки глиомы могут быть похожи на симптомы других заболеваний. Для этого проводят дифференцирование глиомы от внутримозговой гематомы, эпилепсии, абсцесса головного мозга и других раковых опухолей ЦНС (герминомы, медуллобластомы, гемангиобластомы, ганглиоглиомы и других), а также остаточных явлений после ишемического инсульта.
Самым приемлемым видом обследования для диагностирования опухоли головного мозга можно считать МРТ. Если ее невозможно провести, то применяют МСКТ или КТ мозга, контрастную ангиографию мозговых сосудов, сцинтиграфию. О скорости роста опухоли и ее агрессивности можно судить по ПЭТ головного мозга. Также делают люмбальную пункцию с целью выявления атипичных (опухолевых) клеток в цереброспинальной жидкости.
Все эти неинвазивные методы помогают определить опухоль, но верный диагноз с постановкой ее вида и степени ставят по результатам микроскопического исследования тканей из опухолевого узла, которые получают при стереотаксической биопсии или при оперативном вмешательстве.
Виды глиом
Глиома зрительного нерва (оптическая глиома нерва) формируется из глиальных элементов, которые окружают зрительный нерв. Она характерна постепенным развитие и тем, что отсутствуют выраженные симптомы в начале заболевания.
Важно! Глиома зрительного нерва может стать причиной снижения зрения.
Расположение такого вида глиомы может быть в пределах глазницы и тогда эта опухоль является интраорбитальным и ее лечением занимаются офтальмологи. Глиома на той части зрительного нерва, которая находится в черепной коробке, называется интракраниальная, и ее лечат нейрохирурги. Эта патология обычно доброкачественного характера, но при позднем обнаружении может привести к слепоте. Часто такое заболевание возникает у детей.
Привычное месторасположение глиомы ствола головного мозга – точка сочленения спинного мозга с головным. Здесь собраны центры нервной системы, которые ответственны за сердцебиение, дыхание, движение и другие функции человека. Диффузная глиома ствола распространяется на некоторые части головного мозга и может затрагивать хиазму, ножки среднего мозга, четверохолмию. Опухоль в этой области приводит к нарушению работы вестибулярного аппарата, к дисфункции речи и слуха и другим симптомам.
Часто такой вид глиомы обнаруживается у 3-10-ти летних. Признаки заболевания могут проявляться как медленно, так и за считанные недели. Если опухоль быстро растет, это является неблагоприятным признаком. Такой вид опухоли встречается у взрослых довольно редко. К видам диффузной глиомы относится, например, глиоматоз.
Такого вида глиома расположена в той части головного мозга, где размещен зрительный перекресток. Это вид глиомы характеризуется появлением миопии, появлением признаков гидроцефалии. Такой вид опухоли чаще бывает астроцитомой и случается не только у детей, но и у взрослых после 20 лет. Часто такой вид глиом сопутствует с другим заболеванием – нейрофиброматозом Реклингхаузена.
Это глиомы 1 и 2 степени злокачественности, они характерны своим медленным формированием – иногда от момента появления опухоли до начальных ее симптомов проходит несколько лет. Их месторасположение – мозжечок и большие полушария. Таким видом опухоли часто подвержены дети и молодежь до 20 лет.
Читайте также:

