Что при раке означает с-34
В этом разделе мы ответим на такие вопросы, как: Что такое стадия рака? Какие бывают стадии рака? Что такое начальная стадия рака? Что такое 4 стадия рака? Какой прогноз при каждой стадии рака? Что означают буквы TNM при описании стадии рака?
Когда человеку говорят, что у него обнаружено онкологическое заболевание, первое, что он хочет узнать – это стадия и прогноз. Многие онкобольные боятся узнать стадию своего заболевания. Пациенты боятся 4 стадии рака, думая, что это приговор, и прогноз только неблагоприятный. Но в современной онкологии ранняя стадия не гарантирует хороший прогноз, так же как и поздняя стадия заболевания не всегда является синонимом неблагоприятного прогноза. Есть множество побочных факторов, которые влияют на прогноз и течение болезни. К ним относятся гистологические особенности опухоли (мутации, индекс Ki67, дифференцировка клеток), ее локализация, тип обнаруженных метастазов.
Стадирование новообразований на группы в зависимости от их распространённости необходимо для учёта данных об опухолях той или иной локализации, планирования лечения, учёте прогностических факторов, оценке результатов лечения и контролем за злокачественными новообразованиями. Другими словами, определение стадии рака необходимо для того, чтобы спланировать наиболее эффективную тактику лечения, а также для работы статистов.
TNM классификация
Существует специальная система стадирования каждого онкологического заболевания, которая принята всеми национальными комитетами здравоохранения, - это TNM классификация злокачественных новообразований, которая была разработана Пьером Денуа в 1952 году. С развитием онкологии она пережила несколько пересмотров, и на данный момент актуальным является седьмое издание, опубликованное в 2009 году. Оно содержит самые последние правила классификации и стадирования онкологических заболеваний.
В основе классификации TNM для описания распространённости новообразований лежит 3 компонента:
- Первый — T (лат. Tumor- опухоль). Этот показатель определяет распространенность опухоли, её размеры, прорастание в окружающие ткани. Для каждой локализации идет своя градация от самых малых размеров опухоли (T0), до самых больших (T4).
Второй компонент — N (лат. Nodus - узел), он указывает на наличие или отсутствие метастазов в лимфатических узлах. Точно так же, как и в случае с компонентом Т, для каждой локализации опухоли существуют свои правила определения этого компонента. Градация идет от N0 (отсутствие пораженных лимфоузлов), до N3 (распространённое поражение лимфатических узлов).
| Легкие | Pul |
| Кости | Oss |
| Печень | Hep |
| Головной мозг | Bra |
| Лимфатические узлы | Lym |
| Костный мозг | Mar |
| Плевра | Ple |
| Брюшина | Per |
| Надпочечники | Adr |
| Кожа | Ski |
| Другие органы | Oth |
Также, в особых ситуациях перед обозначением TNM ставят дополнительное буквенное обозначение. Это - дополнительные критерии, обозначаемые символами “c“, ”р”, "m", "y", "r" и "a".
Гистологическая классификация стадий рака
Помимо классификации TNM, существует классификация по гистологическим особенностям опухоли. Её называют степенью злокачественности (Grade, G). Этот признак указывает, насколько опухоль активна и агрессивна. Степень опухолевой злокачественности указывают следующим образом:
-
GX — степень дифференцировки опухоли не может быть определена (мало данных);
G1 — высокодифференцированная опухоль (неагрессивная);
G2 — умеренно дифференцированная опухоль (умеренно-агрессивная);
G3 — низкодифференцированная опухоль (высокоагрессивная);
В классификациях сарком костей и мягких тканей вместо степеней G просто используются термины "высокая степень злокачественности" и "низкая степень злокачественности". Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, они определяются с помощью показателей в результате иммуногистохимического исследования.
Только после классифицирования опухоли по системе ТNМ, может быть выполнена группировка по стадиям. Определение степени распространения опухолевого процесса по системе TNM или по стадиям очень важно для выбора и оценки необходимых методов лечения, тогда как гистологическая классификация позволяет получать наиболее точные характеристики опухоли и предугадать прогноз болезни и возможный ответ на лечение.
Определение стадии рака: 0 - 4
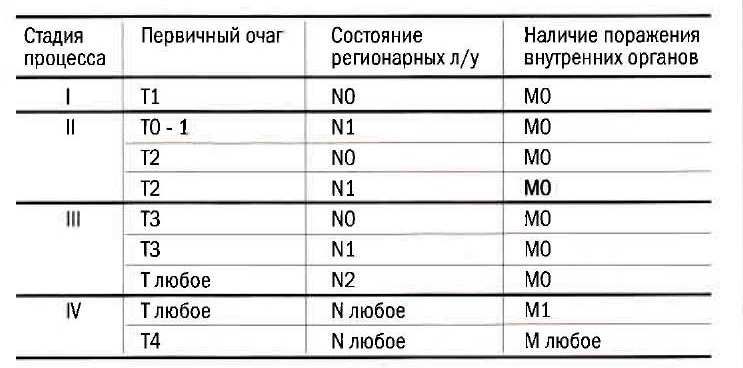
Традиционно стадии рака принято обозначать от 0 до 4. Каждая стадия, в свою очередь, может иметь буквенные обозначения А и В, что разделяет её еще на две подстадии, в зависимости от распространенности процесса. Ниже мы разберем наиболее распространенные стадии рака.
Стадии рака на примере опухоли кишечника
При 0 стадии рака границы опухоли не выходят за пределы эпителия, который дал начало новообразованию. При раннем обнаружении и своевременном начале лечения прогноз при раке 0 стадии практически всегда благоприятный, то есть рак 0 стадии в подавляющем большинстве случаев полностью излечим.
В отличие от первой, на второй стадии рака опухоль уже проявляет свою активность. Вторая стадия рака характеризуется еще большим размером опухоли и ее прорастанием в окружающие ткани, а также началом метастазирования в ближайшие лимфатические узлы.
Вторая стадия рака считается самой распространенной стадией рака, на которой диагностируют онкологические заболевания. Прогноз при раке 2 стадии зависит от многих факторов, включая локализацию и гистологические особенности опухоли. В целом, рак второй стадии успешно поддается лечению.
На третьей стадии рака происходит активное развитие онкологического процесса. Опухоль достигает еще больших размеров, прорастая ближайшие ткани и органы. При третьей стадии рака уже достоверно определяются метастазы во все группы регионарных лимфатических узлов.
Третья стадия рака не предусматривает отдаленные метастазы в различные органы, что является положительным моментом и определяет благоприятный прогноз.
Четвертая стадия рака считается самой серьезной стадией рака. Опухоль может достигать внушительных размеров, прорастает окружающие ткани и органы, метастазирует в лимфатические узлы. При раке 4 стадии обязательно наличие отдаленных метастазов, другими словами, метастатическое поражение органов.
Редко бывают случаи, когда рак 4 стадии может диагностироваться и при отсутствии отдаленных метастазов. Большие в размерах, низкодифференцированные, быстрорастущие опухоли также часто относят к раку 4 стадии. Излечение при раке 4-й стадии невозможно, равно как и при раке 3-й стадии. На четвертой стадии рака болезнь принимает хронический характер течения, и возможно только введение болезни в ремиссию.
Страница 1 из 4заболевание левого верхнедолевого бронха С-34
14.07.06 у папы (54года) начались сильные боли в левой части грудной клетки. 5 дней врачи лечили меозит. После того, как легче не стало, послали на ФГ и анализ крови. Кровь в пределах нормы, на ФГ - образование на левом легком, в области бронхов. Направили в обласной онкодиспансер, где сделали рентген.Была проведена фиброскопия: печень, почки, желудок чистые. по результатам биопсии ставят "заболевание левого верхнедолевого бронха С-34", сказали, что клеток группы А(?) не обнаружено, что это значит?. Диагноз он знает. Туберкулез на уровне местного и обласного тубдиспансера - исключили. Направлен на химиотерапию. Толком ничего не знаем, пока еще в ступоре, что означает этот диагноз? Он отражает степень распространения онкозаболевания? При фиброскопии сказали, что возле легкого, за плеврой есть жидкость (около 8 мл(?)) что это за жидкость не может ли это быть плеврит? Большая просьба дать ответ.Сегодня ему 4й день делают химию. Что нужно для восстановления после неё? Рекомендуете ли Вы принимать после нее травы для поднятия иммунитета? Спасибо.
УЗИ брюшной полости:
- Лимф.узлы брюшной полости и забрюшного пространства не визуализируются
- Диффузные изменения печени
- Нормальная картина селезенки
- Эхопризнаки хронического холецистита
- Диффузные изменения поджелудочной железы
- Эхопризнаки солевого диатеза (слева)
- Эхопризнаки солевого диатеза (справа)
- Нельзя исключить неполное удвоение правой почки
- Нельзя исключить неполное удвоение левой почки
- Эхопризнаки плеврита (слева)
Цитология:
Аспирационный материал из органа: бронхов;
Клинический диагноз: С34 органов и легких
Макроскопическая картина:
Диагноз при направлении: Заболевание левого в/д бронха 1623
Доставлены: 1 кус. Из левого в/д бронха №22318, №22319-24
Микроскопическая картина:
22318 – На фоне небольшого количества элементов воспаления цилиндрический эпителий с признаками дистрофии и гиперплазии. АК не обнаружены.
22319 – Цилиндрический эпителий в небольшом количестве с признаками дистрофии и гиперплазии;
Альвеолярные макрофаги до ½ п/зр.; Лейкоциты – до ½ п/зр.(98% нейтрофилы, 2% лимфоциты);
Спирали Куршмана. АК не обнаружены.
Результаты обследований: Устье левого вернедолевого бронха обтурировано бугристым образованием с патологически измененным сосудистым рисунком с участками налета серого цвета. Биопсию взять не удалось. Секрет слизистогнойный, с примесью алой крови, умеренное количество. Произведена его аспирация. Взят смыв на цитологию, на АК, МБТ. Другие доступные осмотру бронхи этого и противоположного легкого, их устья и шпоры обычной формы, слизистая розовая с паутоновидным рисунком.
Рекомендовано лечение:
Проведение 2х курсов ПХТ по схеме ЦИСПЛАТИН 150 мл, ЭТОПОЗИД 600 мг, в н…вантном режиме.
На данный момент пройден 1 курс ПХТ с 04.08.06.
Почему-то нам не предлагаю пройти компьтерную томограмму, говорят, что ничего нового она не покажет (т.к. есть результаты рентгена).
снимки с томографа не видел, поэтому ничего сказать не могу. но по тому, что написано. лечат рак лёгкого. Только вот верификации что -то я не увидел. т.е. еачали химиотерапию без подтверждения диагноза рак лёгкого. 22318 – На фоне небольшого количества элементов воспаления цилиндрический эпителий с признаками дистрофии и гиперплазии. АК не обнаружены.
22319 – Цилиндрический эпителий в небольшом количестве с признаками дистрофии и гиперплазии;
Альвеолярные макрофаги до ½ п/зр.; Лейкоциты – до ½ п/зр.(98% нейтрофилы, 2% лимфоциты);
Спирали Куршмана. АК не обнаружены.
А если там не рак? Надо не КТ а надо делать бронхоскопию и пытаться верифицировать процесс. Ничего вы не потеряете за пару дней. А вот хуже сделать можете.
Бронхоскопию мы сделали и по результатам ее нам поставили с-34. А цитология, проведенная через 3 дня, ничего не показала.
Так что нам ничего не оставалось делать как соглашаться на химию..
УЗИ брюшной полости:
- Лимф.узлы брюшной полости и забрюшного пространства не визуализируются
- Диффузные изменения печени
- Нормальная картина селезенки
- Эхопризнаки хронического холецистита
- Диффузные изменения поджелудочной железы
- Эхопризнаки солевого диатеза (слева)
- Эхопризнаки солевого диатеза (справа)
- Нельзя исключить неполное удвоение правой почки
- Нельзя исключить неполное удвоение левой почки
- Эхопризнаки плеврита (слева)
особенно впечатляют УЗИ признаки солевого диатеза, и удвоение обоих почек. для больного этого актуальнее КТ ?
Биопсию взять не удалось
а это, что?
Доставлены: 1 кус. Из левого в/д бронха №22318, №22319-24 вот номера биопсии. по номеру аж 5 срезов сделали.где результаты?
Как нам объяснили, это УЗИ проводилось для того, чтобы исключить метастазы.
Может я что-то не то говорю.
Прошу простить, к медицине никогда отношения не имела, поэтому от отчаяния и незнания могу написать много ненужного.
Все результаты, которые у нас есть на руках, я привела выше.
Как объяснили нам, биопсию не удалось взять из-за того, что "опухоль не сверху"..
На каких именно дополнительных анализах или на каких видах обследования стоит настаивать для уточнения диагноза??
Есть рентген, результаты фибробронхоскопии, цитологии, УЗИ.
Моё мнение - делать КТ и смотреть опухоль. Что за бред, *ничего не увидете*. Значит надо делать там, где увидят, если на обычном рентгенснимке видно, на кт увидят и подавно. ВЕРИФИКАЦИЯ. Еще раз повторюсь. А если это не опухоль? А если это не опухоль ЛЁГКОГО? Ни одного объективного данного, подтверждающего диагноз - это невозможно.
Ну вот, подошли к нашему онкологу, показали распечатки с этого форума, он пожал плечами, ну делайте, если ХОТИТЕ, КТ, но это большего материала не даст..
На вопрос, а что ВЫ предлагаете? - ответил - я считаю, нужно делать операцию, брать биопсию и тогда уже определить, что же это на самом деле..Злости не хватает! Как это просто - разрезать, дать доступ кислорода к этому НЕЧТО и зашить!!
Ну что тут делать?
Вы описали картину рака лёгкого
2-3стадии (обследование приборами - это ещё не всё. Больного нужно посмотреть, "пощупать". Не уповайте на КТ).Можно лечить. Но не у всех. Об этом позже.
КТ сделать стоит, если нет противопоказаний к операции. расположение опухоли, поражение лимфоузлов средостения нужны в первую очередь хирургу. Стоит сделать КТ головного мозга - рак лёгкого часто метастазирует в головной мозг.
Мои мысли:
Фибробронхоскопия - картина типичного рака легкого
Рентгенография - тоже.
Биопсия - АК ("атипичные"=опухолевые клетки) не выявлены. Не попали в биоптат. Принято повторить биопсию опухоли (бронхоскопия повторно или мокроту сдать 3-5 раз на цитологию). Или показать эти "стёкла" другому морфологу, может просто проглядели. Проще сдать мокроту.
УЗИ - нет метастазов в печень. Осмотреные органы без грубой патологии.
КТ - грудной клетки и головного мозга стоит сделать.
Ждать выявления опухолевых клеток в мокроте или взять кусочек опухоли для анализа.
Заключение терапевта - в первую очередь состояние сердца и лёгких (ИБС? Хр. бронхит? и т.п.)
Только потом решать вопрос о лечении
"Химия" назначена на мой взгляд несколько поспешно. Не определён тип опухоли.
Добавлено через 7 минут 45 секунд
Стадии рака используются врачами для классификации того, насколько опухоль распространилась. Если говорить о раке легких, то существует два основных типа - мелкоклеточный и немелкоклеточный. Каждый из них имеет отдельную систему стадий.
Такая градация помогает врачам определить вероятные направления развития рака легких, и разработать оптимальный план лечения.
Какие стадии бывают при раке легких?
Два главных вида рака легких имеют различные системы стадий.
Designed by free-images /Freepik
Три основных подтипа:
Аденокарцинома. У 40% людей такая опухоль развивается во внешних частях легких и имеет тенденцию расти медленнее, чем два других подтипа. Это означает, что шансов найти и вылечить опухоль до того, как она распространится больше.
Плоскоклеточная карцинома. Составляет около 25-30% случаев. злокачественное образование растет из клеток, которые находятся во внутренних дыхательных путях. Обычно появляется в центре легкого.
Крупноклеточная карцинома. Относится к 10-15% диагнозов рака легких. Она может развиться в любой части легкого и растёт быстрее, чем другие подтипы.
Врачи обычно используют следующие критерии для классификации НКРЛ:
размер и расположение опухоли;
количество близлежащих лимфатических узлов, на которые распространился рак;
есть ли метастазы в отдаленных органах.
В соответствии с критериями выделяют стадии НКРЛ:
Стадия 1. Опухоль находится в одном легком и не распространилась ни на какие лимфатические узлы или отдаленные органы.
Стадия 2. Опухоль увеличилась более чем на 3 см и, возможно, раковые клетки попали в лимфатические узлы внутри легкого. Другие органы не задеты.
Стадия 3. Размер опухоли стал больше на 7 см. Метастазы пошли лимфатические узлы в центре грудной клетки, но не на какие-либо отдаленные органы.
Стадия 3а. Раковые клетки не затронули противоположную сторону груди.
Стадия 3b. Метастазы попали в лимфатические узлы в противоположном легком или вблизи ключичной кости.
Стадия 4. Метастазы обнаружены в другом легком, жидкость вокруг легкого или сердце, или в удаленных лимфоузлах или органах.
Designed by commons.wikimedia.org
В данном случае применяют иную систему градации:
Ограниченная стадия - злокачественное образование развивается только на одной стороне грудной клетки, в одной области легкого, лимфоузла.
Запущенная стадия - метастазы за пределами грудной клетки.
Для диагностики на любой стадии требуется рентген грудной клетки.
Если на рентгеновском снимке будут обнаружены признаки опухоли, для более детального рассмотрения необходима компьютерная томография (КТ). Она поможет определить размер, форму и положение опухоли в легком.
Следующий шаг - выяснить, является ли аномалия, выявленная на КТ, раковой опухолью. Если да, то врач также должен определить тип рака легких.
Для этих целей прибегают к биопсии ткани легких с помощью иглы или хирургического вмешательства. В качестве альтернативы врач может исследовать образцы клеток от мокроты или жидкости, окружающей легкие.
Рак легких - выживаемость
Перспективы пациента с раком легких зависят от типа и стадии. Другие факторы, такие как возраст и общее состояние здоровья, также оказывают влияние.
Коэффициент выживаемости определяет вероятность того, что человек проживет 5 лет после постановки диагноза.
Если рак распространяется на близлежащие структуры или лимфоузлы, то 5-летняя выживаемость снижается до 33%. После распространения рака в отдаленные места, такие как мозг, кости или печень, вероятность выжить снижается до 6%.
МКРЛ имеет тенденцию к быстрому росту и распространению, что затрудняет лечение и в целом приводит к плохим перспективам.
Симптомы и признаки
Ранними симптомами рака легких на 1-2 начальных стадиях могут быть небольшой кашель или одышка. Может также наблюдаться снижение аппетита и небольшая общая усталость. Но обычно на таких ранних стадиях болезнь себя не проявляет никак.
Большинство случаев рака легких не вызывают симптомов, пока болезнь не прогрессирует, отчасти потому, что в легких мало нервных окончаний.

Признаки рака легких начинают проявляться на стадии 3, они могут варьироваться от человека к человеку, но обычно включают в себя:
- вновь появившийся постоянный или ухудшающийся кашель;
- изменение существующего хронического кашля;
- кашель с кровью;
- боль в груди, спине или плечах, которая усиливается во время кашля, смеха или глубокого дыхания;
- одышка, которая возникает внезапно во время повседневной деятельности;
- необъяснимая потеря веса;
- постоянное чувство усталости или слабости;
- инфекции легких, такие как бронхит или пневмония, которые не проходят;
- хрипы в легких.
Менее распространенные симптомы рака легких могут включать:
- отек лица или шеи;
- трудность глотания или боль при глотании.
Хотя большинство этих симптомов чаще всего вызвано чем-то иным, чем рак легких, важно обратиться к врачу. Раннее обнаружение рака легких может означать, что доступно больше вариантов лечения.

Симптомы рака легких 4 стадии в добавление к первым признакам часто характеризуются распространением рака на отдаленные участки тела:
- боль в костях;
- отек лица, рук или шеи;
- головные боли, головокружение или слабость или онемение конечностей;
- желтуха;
- комки в области шеи или ключицы.
Стадии
Существуют два варианта определения стадии онкологического заболевания — анатомический и клинический. Их часто путают.
Анатомическая международная классификация TNM оценивает онкозаболевание по трем показателям.
- Т — размер и распространенность первичной опухоли.
- N — наличие близких метастазов в регионарные лимфоузлы.
- М — отдаленные метастазы.
Клиническая же классификация по стадиям определяет подходы к лечению и прогноз. Клинические стадии могут не зависеть ни от размера опухоли, ни от наличия симптомов. Клиническая стадия заболевания определяется определенным набором анатомических характеристик TNM.

Первичная опухоль (Т)
T0 — Нет признаков первичной опухоли.
Tis — Карцинома на месте или Плоскоклеточный рак на месте (SCIS) — небольшая группа атипичных клеток без инвазии через базальную мембрану.
T1 — Опухоль ≤ 3 см в наибольшем измерении, окруженная легкими или висцеральной плеврой, без бронхоскопических признаков инвазии, более проксимальных, чем долевой бронх (т.е. не в главном бронхе).
T1mi — Минимально инвазивная аденокарцинома: аденокарцинома (≤ 3 см в наибольшем измерении) с преимущественно лепидным рисунком и инвазией ≤ 5 мм в наибольшем измерении.
Т1а — Опухоль ≤ 1 см в наибольшем измерении. Поверхностная распространяющаяся опухоль любого размера, инвазивный компонент которой ограничен бронхиальной стенкой.
T1b — Опухоль > 1 см, но ≤ 2 см в наибольшем измерении.
T1c — Опухоль > 2 см, но ≤ 3 см в наибольшем измерении.
T2 — Опухоль > 3 см, но ≤ 5 см или имеющая любую из следующих особенностей:
- вовлечен главный бронх независимо от расстояния до киля, но без вовлечения киля;
- инвазия опухоли в висцеральную плевру (PL1 или PL2);
- сопутствующие ателектаз или обструктивная пневмония, поражающие часть или все легкое.
T2a — Опухоль > 3 см, но ≤ 4 см в наибольшем измерении.
T2b — Опухоль > 4 см, но ≤ 5 см в наибольшем измерении.
T3 – Опухоль > 5 см, но ≤ 7 см в наибольшем измерении или непосредственно поражающая любое из следующего: париетальная плевральная (PL3), грудная стенка (включая опухоли верхней борозды), диафрагмальный нерв, париетальный перикард; или отдельные опухолевые узлы в той же доле, что и первичная.
T4 — Опухоль > 7 см или опухоль любого размера, которая поражает один или несколько из следующих органов: диафрагма, средостение, сердце, магистральные сосуды, трахея, рецидивирующий нерв гортани, пищевод, тело позвонка или киль; или отдельные опухолевые узлы в ипсилатеральной доле, отличной от первичной.

Регионарные лимфатические узлы (Н)
N0 — отсутствие метастазов в региональных узлах.
N1 — метастазирование в околобронхиальные и/или внутригрудные лимфатические узлы.
N2 — метастазирование в ипсилатеральный и/или субкаринальный лимфатический узлы.
N3 — метастазирование в средостении или надключичном лимфатическом узле.
Отдаленные метастазы (М)
M0 — Нет отдаленных метастазов.
M1 — Отдаленные метастазы.
M1a — Отдельный узелок опухоли в опухоли контрлатеральной доли; опухоль с плевральными или перикардиальными метастазами.
M1b — Одиночный внегрудной метастаз в одном органе и поражение одного нерегионального узла.
M1c — Множественные внегрудные метастазы в одном или нескольких органах.
Стадия I соответствует опухолям с такими анатомическими показателями:
- стадия Iа — T1aN0M0;
- стадия Iб —T1bN0M0, T2aN0M0.
Стадия II обозначает опухоли с такими критериями:
- стадия IIа — T2bN0M0;
- стадия IIб — T1aN1M0, T1bN1M0, T1bN1M0, T2aN1M0, T2bN1M0, T3N1M0.
Стадия IIIA — это опухоли T1aN2M0, T1bN2M0, T2aN2M0, T3N1M0, T3N2M0, T4N1M0.
Стадия IIIB — T1aN3M0, T1bN3M0, T2aN3M0, T2bN3M0, T3N3M0, T4N2M0, T4N3M0.
Стадия IV — любая Т, любая N, M1a; любая Т, любая N, M1(a/b/c).
Метастазы и стадии заболевания
Клиническая третья стадия рака — это не обязательно большая опухоль, но это всегда метастазы в регионарные лимфоузлы.
А четвертая клиническая стадия обозначает, по сути, выявление отдаленных метастазов при любом уровне развития первичной опухоли.

Особенности лечения на разных стадиях
Хирургическое лечение является предпочтительным методом лечения немелкоклеточного рака легкого 1а-1б стадии (NSCLC). Тщательная оценка остаточного легочного резерва должна проводиться как часть хирургического планирования. Лобэктомия часто считается оптимальной процедурой, но пациенты с ограниченным легочным резервом могут рассматриваться для более ограниченного вмешательства с сегментарной или клиновидной резекцией. Долгое время считалось, что риск локального рецидива выше при ограниченной резекции, но в рандомизированном исследовании, проведенном европейской группой по изучению рака легких, не было отмечено неблагоприятного воздействия на общую выживаемость.
В Бельгии на ранних стадиях широко используется торакоскопическая видеохирургия (VATS) — она сокращает время послеоперационного восстановления и снижает послеоперационную заболеваемость.
Пациенты с недостаточным легочным резервом для проведения резекции могут лечиться только лучевой терапией с лечебными намерениями. Ретроспективные данные свидетельствуют о 5-летней выживаемости в пределах 10-25% только при лучевой терапии в этой обстановке. Отобранные пациенты могут быть кандидатами либо на стереотаксическую радиотерапию тела, либо на радиочастотную абляцию для изолированных поражений.
Адъювантная химиотерапия с тандемом карбоплатин-паклитаксел обеспечивает улучшение общей выживаемости через 4 года (71% против 59%), но более длительное наблюдение через 74 месяца не показало изменений в общей выживаемости, за исключением пациентов с размером опухоли более 4 см.

Хирургическая резекция является методом выбора для этой стадии, за исключением тех пациентов, которые не являются кандидатами на хирургическое вмешательство из-за сопутствующих состояний или плохого легочного резерва.
У пациентов, получающих только лучевую терапию, долгосрочная выживаемость составляет 10-25%. В таких случаях, однако, доза лучевой терапии должна составлять приблизительно 60 Гр, с тщательным планированием, чтобы определить объем опухоли и избежать критических структур.
Пациенты с резецированной болезнью II стадии являются кандидатами на адъювантную химиотерапию на основе платины, им должны быть предложены четыре цикла адъювантной химиотерапии на основе платины.
Большое рандомизированное исследование, проведенное Европейской организацией по исследованию и лечению рака (EORTC), сравнивало хирургическое вмешательство и лучевую терапию после неоадъювантной химиотерапии и не выявило существенных различий между двумя подходами в стадии болезни 3A N2. Однако неоадъювантную химиотерапию с последующим хирургическим вмешательством можно рассматривать для более молодых пациентов с болезнью 3A стадии, которые имеют хорошие показатели работоспособности.
Пациентов со стадией 3 (T3-4, N1) заболевания верхней борозды обычно лечат неоадъювантной химиотерапией с последующей хирургической резекцией. Двухлетняя выживаемость в этой группе составляет 50-70%.
В Бельгии пациентам с болезнью 3A (T3, N1) стадии все чаще назначается таргетная и иммунотерапия в качестве лечения первой линии. Химиотерапевтические схемы и схемы с использованием лучевой терапии отходят н второй план ввиду меньшей эффективности.
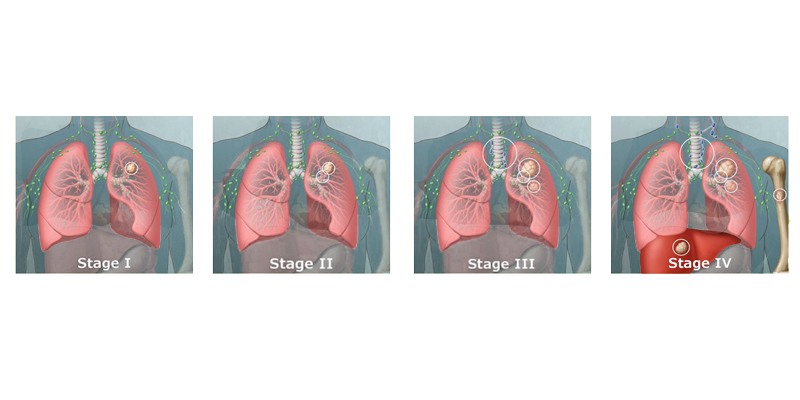
Пациенты с болезнью стадии 3B, как правило, не могут быть кандидатами на хирургическую резекцию, и их лучше всего лечить таргетной или иммунотерапией (иногда в сочетании с химиолучевой терапией).
В открытом исследовании фазы III у пациентов с НМРЛ 3B стадии, цетуксимаб в сочетании с химиотерапией (таксан /карбоплатин) достиг статистически значимого улучшения в общей частоте ответов.
Мета-анализ 10 рандомизированных исследований комбинированной химиолучевой терапии выявил снижение риска смерти на 10% при комбинированной модальной терапии по сравнению с одним только облучением. Похоже, что у соответствующих кандидатов (с хорошим состоянием работ) химиотерапия, проводимая одновременно с облучением, приводит к более высокой выживаемости по сравнению с химиотерапией с последующей лучевой терапией.
Пациентам с НМРЛ 3B стадии и плохим статусом не показана химиотерапия или комбинированный подход. Этим пациентам может быть полезна только лучевая терапия для облегчения симптомов одышки, кашля и кровохарканья.
Пациенты с инвазивной обструкцией дыхательных путей могут быть кандидатами на паллиативное эндобронхиальное выскабливание или стентирование для облегчения обструктивного ателектаза и одышки.
Пациенты с прогрессирующим НМРЛ должны быть обследованы на наличие отдаленных метастазов. Пациенты с одиночными поражениями головного мозга могут извлечь выгоду из хирургической резекции или стереотаксической радиохирургии, если их основное заболевание хорошо контролируется.
В небольшом исследовании пациенты с изолированными метастазами в надпочечниках, получавшие хирургическую резекцию надпочечников, имеют ощутимо лучшую 5-летнюю выживаемость по сравнению с неоперативным лечением — 34% против 0%.
Пациенты с несквамозной гистологией, отсутствием метастазов в череп и отсутствием кровохарканья могут быть кандидатами на лечение бевацизумабом, который изучался в сочетании с карбоплатином-паклитакселом и цисплатином-гемцитабином.
Низкомолекулярные ингибиторы тирозинкиназы EGFR, такие как гефитиниб и эрлотиниб, могут быть полезны для некурящих с аденокарциномами, особенно бронхоальвеолярной карциномой. У таких пациентов может быть полезно оценить мутации EGFR и использовать эти препараты первой линии.
Аналогичным образом, пациенты с экспрессией EGFR и отсутствием мутаций KRAS могут рассматриваться для добавления цетуксимаба к химиотерапии первой линии.

Терапия первой линии
- Платин-дублетная терапия (бевацизумаб может быть добавлен к карбоплатину плюс паклитаксел, если нет противопоказаний).
- Афатиниб, эрлотиниб или гефитиниб для пациентов с мутациями EGFR.
- Кризотиниб для пациентов с перестройкой генов ALK или ROS1.
- Другие рекомендуемые схемы первого ряда или платина плюс этопозид для пациентов с крупноклеточной нейроэндокринной карциномой.
- Продолжение приема пеметрекседа у пациентов со стабильным заболеванием или реакцией на схемы, содержащие пеметрексед первой линии.
- Альтернативная химиотерапия.
- Перерыв химиотерапии.
Терапия второй линии
- Доцетаксел, эрлотиниб, гефитиниб или пеметрексед для пациентов с несквамозно-клеточным раком.
- Доцетаксел, эрлотиниб или гефитиниб для пациентов с плоскоклеточным раком.
- Химиотерапия или церитиниб для пациентов с перегруппировкой АЛК, у которых наблюдается прогрессия после кризотиниба.
Терапия третьей линии
- Лечение эрлотинибом для пациентов, которые не получали эрлотиниб или гефитиниб.
Пациенты с крупноклеточной нейроэндокринной карциномой должны получать платину плюс этопозид или такое же лечение, как и другие пациенты с несквамозной карциномой.

Прогноз по стадиям
В целом (с учетом всех типов и стадий рака легких) 18% людей с раком легких выживают в течение не менее 5 лет.
Это очень низкие показатели по сравнению с 65% 5-летней выживаемости для рака толстой кишки, 91% для рака молочной железы и более 99% для рака простаты.
- Люди, у которых ранняя стадия (стадия 1-1б) НМРЛ и которые подвергаются хирургическому вмешательству, имеют шанс от 60% до 70% выжить 5 лет.
- У людей с обширным неоперабельным раком легких средняя продолжительность жизни составляет 9 месяцев или меньше.
- Пациенты с ограниченным мелкоклеточным раком, которые получают химиотерапию, имеют 2-летнюю выживаемость от 20% до 30% и 5-летнюю выживаемость от 10% до 15%.
- Менее 5% людей с обширной стадией мелкоклеточного рака остаются живыми через 2 года при средней выживаемости от восьми до 13 месяцев.
При неоперабельном НМРЛ 1-2 стадии без метастазирования 5-летняя выживаемость составляет от 10% до 25%.
При НМРЛ на поздней стадии 3B и 4, в неоперабельных случаях паллиативная лучевая терапия и биологическая терапия могут обеспечить значительное улучшение симптомов и продление жизни.
Статья подготовлена по материалам:
Читайте также:

