Злокачественные новообразования губы полости рта и глотки
Злокачественные опухоли губы, рта и глотки имеют единое происхождение, сходную структуру и одни и те же причины развития.
Причины рака губы, рта и глотки
Основное место среди причин возникновения опухолей губы, рта и горла занимают хронические воспалительные заболевания: хейлиты (воспаления губ), стоматиты (воспаление слизистой оболочки рта и десен), фарингиты (воспаления глотки). В свою очередь, причиной вышеуказанных заболеваний является постоянная травматизация слизистой оболочки раздражающими веществами: употребление чрезмерно горячей и острой пищи, крепкого кофе, крепких алкогольных напитков, курение табака (особенно трубок), жевание табака, бетеля и наса, интенсивное воздействие солнечных лучей (инсоляция), резкие смены температуры и влажности, вирусные инфекции, несоблюдение гигиены полости рта и другие. Доказана непосредственная роль курения в развития рака органов полости рта и глотки.
Среди опухолей полости рта и глотки наиболее чаще встречается плоскоклеточный рак.
Рак губы
Рак губы - это злокачественная опухоль из элементов покровного эпителия красной каймы губ. Чаще болеют мужчины, составляющие более 70% заболевших. Раком поражается чаще нижняя губа.
Предраковыми процессами чаще всего являются: хронические трещины губ и воспалительные процессы, папилломы и другие заболевания губ. Опухоли губ относятся к новообразованиям внешней локализацией, поэтому 85% опухолей выявляются в 1-2 стадии заболевания.
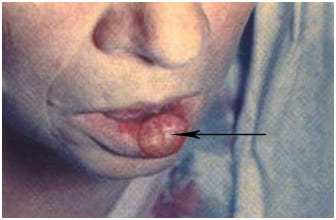
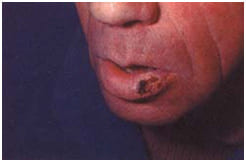
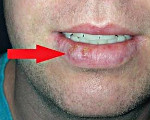
На фото рак губы
Внешне рак губы выглядит как небольшое образование, или участок уплотнения, выступающий над поверхностью губы, в центре его формируется изъязвление. Находится образование на красной кайме нижней губы в стороне от средней линии. Опухоль отличается плотной консистенцией и постепенно увеличивается в размерах, приобретает неправильную форму. Нередко опухоль растет в форме папилломы или трещины, покрыта чешуйками, кровоточит. Опухоль может изначально появиться в виде язвы, глубоко уходящей в ткани губы, с инфильтрацией (переходом) на близлежащие ткани, быстрым метастазированием.
Опухоли полости рта
Опухоли полости рта могут развиваться из следующих органов: язык, слизистая оболочка дна полости рта и нёба, слизистая оболочка верхней и нижней челюсти (и десен), слизистая щёк.
Опухоли ротоглотки развиваются из: миндалин, корня языка, мягкого неба, задней стенки глотки. Чаще, опухолью поражаются язык, слизистая дна полости рта и миндалины.
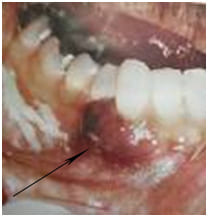
По структуре опухоли могут быть: плоскоклеточным раком, разнообразными мягкоткаными злокачественными опухолями (саркомами), высокой степени злокачественности, иногда встречаются меланомы и другие, более редкие опухоли, такие как ангиосаркомы (сосудистые опухоли).
На фото рак языка
- неспецифические симптомы: слабость, подъемы температуры тела до 37- 38 градусов С, потливость, снижение веса и аппетита, быстрая утомляемость.
- наличие в полости рта или на губе безболезненного или доставляющего неприятные ощущения уплотнения или изъязвления, не проходящего на фоне лечения и постепенно увеличивающегося в размерах. По мере роста опухоли присоединяются боли, которые, обычно, отдают в соответствующую ушную раковину, висок или челюстную область.
Далее симптомы зависят от характера пораженного органа:
Стадии рака губы и полости рта:
1 стадия: опухоль до 2 см;
2 стадия: опухоль до 4 см;
3 стадия: опухоль больше 4 см, а так же любой размер опухоли при наличии метастазов в близлежащих лимфатических узлах (одиночный на стороне поражения размером не более 3 см);
4 стадия: опухоль с распространением на соседние структуры: кости, глубокие мышцы, мягкие ткани шеи, синусы, кожу или опухоль любого размера при наличие метастазов в нескольких близлежащих лимфатических узлах более 3 см в размере, или наличие отдаленных метастазов в других внутренних органах.
Характерным свойством рака полости рта и глотки является частое лимфогенное метастазирование (в близлежащие лимфатические узлы), иногда с двух сторон.
При этом лимфатические узлы поражаются поэтапно: сначала метастазы появляются в подбородочных и подчелюстных узлах, потом в шейных, и, наконец, последним барьером служат глубокие шейные и надключичные узлы. Отдаленные метастазы в других внутренних органах встречаются резко, даже при 4 стадии болезни.
Результаты лечения зависят от стадии заболевания и пораженного органа: при 1-2 стадии выживает 90 % пациентов, больных раком губы, при 3-4 стадии, даже при использовании всего коплекса лечебных мероприятий, 5 лет переживают не более 50% пациентов.
Рак горла
Из опухолей губы, полости рта и ратоглотки наиболее опасными и агрессивными являются последние. Они обладают более высокими темпами роста, более ранним и широким метастазированием в близлежащие лимфатические узлы, наличие которых, часто, является первым симптомом заболевания.
Опухоли глотки подразделяются на следующие, в зависимости от места расположения: носоглотки (самый верхний отдел), ротоглотки, гортаноглотки (переход в гортань).
Диагностика рака губы, полости рта и горла
При появлении на губе или в полости рта плотного узлового образования или длительно не проходящего изъязвления, необходимо обратиться к стоматологу. При наличии указанных образований в области миндалин или глотки требуется осмотр отоларинголога (ЛОР-врача).
Диагностика опухолей рта и глотки трудностей не представляет, так как это опухоли визуальной локализации. Границы распространенности опухолевого поражения определяются при осмотре полости рта и ротоглотки, иногда, посредством специальных инструментов (ларингоскопия, фиброскопия ротоглотки, носоглотки и гортани).
Для выявления опухолевого поражения костей лицевого черепа или прорастания их опухолью используют рентгенографию и компьютерную томография черепа.
Для диагностики метастазов в близлежащих лимфатических узлах выполняют ультразвуковое исследование подчелюстной, шейной и надключичной областей.
После визуального осмотра и ультразвукового исследования выполняют забор биопсии (небольшого кусочка опухолевой ткани для исследования под микроскопом) и пункцию подозрительных лимфатических узлов.
Опухоли ротоглотки склонны давать метастазы в отдаленные органы, чаще поражаются легкие, печень, головной мозг и кости скелета. Для выявления поражения этих органов выполняют ультразвуковое исследование брюшной полости, рентгенографию легких, при наличии показаний- компьютерную томографию различных внутренних органов.
Лечение рака губы, полости рта и горла.
В лечении рака губы, полости рта и глотки важная и, пожалуй, ведущая роль принадлежит лучевой терапии. Это связано с тем, что опухоли данных локализаций обладают высокой чувствительностью к лучевым воздействиям. Лучевая терапия может быть нескольких видов:
- дистанционная (источник облучения находится на расстоянии),
- брахитерапия - источник облучения вводится непосредственно в пораженный орган, в данном случае, в полость рта,
- аппликационная - источник облучения укладывается непосредственно на опухоль (пластины или иглы) и сочетание нескольких методов.
При раннем раке губы или языка небольших размеров эффективна лучевая терапия, криогенное воздействие (жидким азотом) или фотодинамическая терапия (введение внутривенно специальных препаратов, усиливающих чувствительность опухоли с последующим облучением пораженной зоны). При раке больше 1 стадии применяют комплексный метод лечения: облучение опухоли и шейных лимфоузлов в небольших дозах, после чего следует операция (удаление части губы или языка с опухолью или удаление лимфатических узлов шеи).
В некоторых случаях (при небольших опухолях 1-2 стадии), используют лучевую терапию как самостоятельный метод лечения, при этом подводится большая доза облучения.
При опухолях 3-4 стадий лечение обычно включает несколько этапов: лучевое, химиотерапия и операция. Обычно лечение начинают с химиотерапии или облучения.
При наличии рака дна полости рта и врастании опухолей соседних органов (языка, челюсти, губы) при 3- 4 стадиях, требуется проведение сложного хирургического вмешательства, включающее частичное или полное удаление губы, тканей дна полости рта и нижней челюсти. После таких калечащих операций пациенты нуждаются в замещении удаленных тканей. При выявлении пораженных метастазами шейных лимфатических узлов, необходимо их полное удаление, часто операция выполняется в несколько этапов с двух сторон.
При опухолях 4 стадии, когда невозможно удаление пораженного органа или имеются неудалимые метастазы, используется химиотерапия или лучевая терапия с целью уменьшения размеров опухоли или снятия тягостных симптомов (боли, отека).
Осложнения рака губы, языка и глотки.
Связаны с ростом опухоли и прямым распространением на окружающие ткани: кровотечение (при прорастании крупных сосудов), нагноение опухоли и окружающих тканей, образование свищей с окружающими органами (отверстий в распадающейся опухоли, которых нет в норме), асфиксия, вызванная перекрыванием опухолью верхних дыхательных путей.
Профилактика:
- защита лица от прямых солнечных лучей (ношение широкополых шляп);
- отказ от курения;
- изменение условий работы (исключить контакт с химическими веществами);
- соблюдение гигиены полости рта и регулярное посещение стоматолога;
- отказ от употребления крепких спиртных напитков;
- лечение хронических заболеваний полости рта (хейлитов, трещин, папилломатоза);
-диета, богатая витаминами.
Вопрос: Каким образом можно выявить рак полости рта на ранней стадии?
Ответ: Выявление опухолей губы трудностей не представляет, так как часто сам больной обнаруживает подозрительный участок. Для выявления опухолей полости рта необходим ежегодный осмотр у стоматолога, так как раковые опухоли растут достаточно медленно.
Вопрос: Какие методы лечения используются при раке вышеуказанных органов?
Ответ: При небольших опухолях наиболее эффективен хирургический метод (полное удаление пораженного участка). Но, часто опухоли полости рта достигают больших размеров и затрагивают соседние органы, удаление их сопряжено с высоким риском для больного и калечащим характеров операции. Ввиду вышесказанного, наиболее приемлем сочетанный метод лечения (операция, лучевая и химиотерапия). Ведущим в лечении рака полости рта и глотки, является лучевая терапия.
Вопрос: Кто наиболее подвержен появлению рака рта и глотки?
Ответ: Чаще всего болеют мужчины (более 70%), это связано с распространенностью курения табака, употреблением крепких спиртных напитков и горячей, острой пищи. Заболевание распространено в странах Азии, где в культуру введено жевание табака и наса.
- Причины и факторы риска
- Локализация
- Метастазы
- Симптомы рака полости рта
- Стадии заболевания
- Лечение
- Прогноз и выживаемость
- Профилактика
Злокачественные опухоли полости рта составляют около 6% от всех онкозаболеваний в целом. По гистологическому строению (типу образующих опухоль клеток) выделяют следующие типы:
- Опухоль из клеток эпителия — рак
- Опухоль из клеток соединительной ткани — саркома
- Меланома
Каждый из типов включает в себя несколько разновидностей.
Также отдельно выделяют несколько групп предраковых заболеваний. Предраковые заболевания полости рта делятся на:
- Облигатные — с высокой частотой озлокачествления. К ним относится болезнь Боуэна, бородавчатый предрак, ограниченный гиперкератоз, хейлит Манганотти.
- Факультативные — с меньшей частотой озлокачествеления. В данную группу входят веррукозная форма лейкоплакии, папилломатоз, эрозивноязвенная и гиперкератотические формы системной красной волчанки и красного плоского лишая, постлучевой стоматит и постлучевой хейлит, кератоакантома.
Среди злокачественных опухолей полости рта чаще всего встречается рак.
Рак полости рта, в свою очередь, подразделяется следующим образом.
- Интраэпителиальная карцинома (Carcinoma in situ, рак in situ) характеризуется отсутствием прорастания в базальную мембрану, несмотря на злокачественность новообразования.
- Плоскоклеточный рак — встречается наиболее часто.
Причины и факторы риска
Причины развития злокачественных новообразования полости рта можно условно разделить на местные и общие факторы повышения риска.
К общим факторам относят возраст, наличие в анамнезе различных вредностей (воздействие радиации и т.п.), наследственная предрасположенность.
Местными факторами называют локальные факторы, влияющие на ротовую полость. К ним относятся — жевание насвая (табако- и наркосодежащих смесей), курение, привычка употреблять внутрь обжигающе горячие напитки, хроническая травматизация слизистой (обломком зуба, деформированным зубным протезом), а также наличие предраковых заболеваний. Отдельно следует выделить фактор риска выявления заболевания на поздних стадиях — отсутствие ежегодных осмотров стоматолога.
Именно пренебрежение профилактическими визитами к доктору препятствует диагностике рака на ранних, поддающихся лечению, стадиях и выявлению и лечению.
Локализация
Рак полости рта принято классифицировать по локализации. Это связано с тем, что обсуждаемая зона включает большое количество анатомических образований, отличающихся существенным разнообразием.
При выборе тактики лечения и вида операции значимую роль играет именно положение опухоли во рту. Разные участки ротовой полости по-разному иннервированы, по-разному кровоснабжаются, имеют разную функциональную значимость, поэтому перспективы лечения абсолютно одинаковых опухолей, расположенных в различных местах, могут существенно отличаться.
По локализации рак полости рта принято подразделять на:
- Рак щек
- Рак дна полости рта
- Рак языка
- Рак в зоне альвеолярного отростка
- Рак неба
- Рак десны
Рак слизистой оболочки щек занимает второе по частоте место (после рака языка) в структуре рака полости рта. Существенное влияние на повышение риска оказывают местные факторы, химические и физические агенты, вызывающие хроническую травматизацию слизистой оболочки. В большей степени, чем при раке других зон, актуален такой предрасполагающий фактор как хроническая травматизация зубными протезами, острыми краями поврежденных зубов.
Данный вид опухоли составляет 10-15% всех раков полости рта. Дно ротовой полости образовано структурами между языком и подъязычной костью. Слизистая, выстилающая дно полости рта, имеет развитую подслизистую основу, состоящую из рыхлой соединительной ткани и клетчатки. Данная область богато кровоснабжается. Всё это создаёт благоприятные условия для роста опухоли, ее распространения и метастазирования.
Рак языка — наиболее распространенная разновидность рака полости рта. Язык — подвижный орган с большим количество нервных окончаний (рецепторов). Благодаря этому пациенты, как правило, обращают внимание на возникшее новообразование, и имеют возможность своевременно обратиться за помощью. Развитая сеть кровеносных и лимфатических сосудов способствует раннему метастазированию опухоли, в первую очередь — в периферические лимфоузлы.

Рак в данной области развивается или из клеток слизистой оболочки, или из эпителиальных островков Малассе. Эпителиальные островки Малассе — это остатки эпителиальных клеток в толще периодонта. В норме данные клетки никак себя не проявляют, но при неблагоприятных условиях могут стать источником опухоли. Отличительная особенность этих опухолей -относительно раннее возникновение симптомов, зубы в зоне роста опухоли подвергаются ее воздействию, у пациента появляются жалобы на боли.
Рак неба встречается редко. Разделяют твердое и мягкое небо, поэтому гистологические типы опухоли мягкого и твердого неба различны. Для твердого неба более характерны цилиндромы и аденокарциномы, мягкое небо в большей степени подвержено плоскоклеточному раку.
Метастазы
Метастатическая природа опухолей полости рта — большая редкость. Описаны случаи опухолей легких, почек, молочной и щитовидной желез, метастазировавших в ротовую полость. Также метастазировать в полость рта могут саркомы. Чаще появление признаков онкопатологии в полости рта может быть вызвано прорастанием опухоли из соседних анатомических зон. Уточнению диагноза помогает исследование тканей опухоли — гистологическое исследование.
Симптомы рака полости рта
Проявления заболевания зависят от характера опухоли и от зоны расположения. Как правило, пораженная область представляет собой или локальное изъязвление, или уплотнение (выпуклость, узел). Пациент чувствует боль и дискомфорт в соответствующей зоне. К тревожным признакам надо отнести следующие:
Стадии заболевания
I стадия характеризуется наличием опухоли до 1-2 см в диаметре, не выходящей за пределы пораженной зоны (щеки, десны, неба, дна полости рта), ограниченной слизистой оболочкой. В регионарных лимфоузлах метастазы не определяются.
II стадия — поражение такого же или большего диаметра, не выходящее за пределы какого-либо одного отдела полости рта, но распространяющееся в подслизистый слой. В регионарных лимфатических узлах — единичные метастазы.
III стадия — опухоль прорастает в подлежащие ткани, но не глубже периоста челюсти, или распространилась на соседние отделы полости рта. В регионарных лимфатических узлах — множественные метастазы размерами до 2 см в диаметре.
IV стадия — поражение распространяется на несколько отделов полости рта и глубоко инфильтрирует подлежащие ткани, в регионарных лимфатических узлах — неподвижные или распадающиеся метастазы, также характерно наличие отдаленных метастазов.
Классификация по стадиям периодически подлежит пересмотру, можно встретить подразделение стадий на подвиды — А и В. В настоящее время классификация по стадиям используется все реже, более актуальна классификация TNM. Ее принцип заключается в том, что данной кодировкой обозначаются характеристики самой опухоли, состояние ближайших к ней (регионарных) лимфоузлов, наличие или отсутствие отдаленных
метастазов.
В диагнозе онколог указывает гистологический тип рака, так как разные типы клеток отличаются по темпам роста, тенденции к метастазированию, чувствительности к лечению. Все типы классификаций служат одной цели — правильно оценить степень распространения болезни, степень повреждения и выработать верную тактику помощи.
Лечение
Для проведения оптимального лечения важны следующие факторы:
- Своевременное обращение. Фактор запущенности заболевания играет огромную роль.
Даже сейчас, когда врачи научились достаточно успешно бороться с болезнью и на поздних стадиях, окончательный прогноз в большинстве случаев определяется тем, как быстро пациент обратился к онкологу. - Качественная диагностика. Существует множество методов исследования, позволяющих более точно установить диагноз. В онкологии широко применяются УЗИ, МРТ, КТ, ПЭТ-КТ, а также гистологические исследования.
- Хороший контакт пациента и лечащего доктора. Умение врача объяснить больному суть происходящего, поддержать его и верно выстроить совместную работу, а также умение пациента быть дисциплинированным, доверять специалисту и не затягивать с
выполнением назначенных исследований или лечебных процедур.
При раке полости рта применяются как хирургическое лечение, так и химиотерапия, и лучевая терапия (включая брахитерапию).
Операция — классика лечебной тактики в онкологии вообще и в онкологии полости рта в том числе. Сложность применения хирургии ротовой полости в том, что в ряде случаев технически сложно удалить опухоль и не повредить жизненно важные анатомические образования.
Врач учитывает следующие важные моменты:
- Область рта богато кровоснабжается, и это риск активного кровотечения.
- Органы и ткани области рта подвижны, и возможность этого смещения друг относительно друга определяет такие важные функции как речь, глотание и т.п.
- Анатомические образования данной зоны имеют мелкий размер и тесно прилежат друг к другу. В данной области мало балластных, функционально незначимых тканей, на каждый сантиметр приходятся важнейшие сосуды, нервы, органы. Это усложняет процесс операции. Отсутствие достаточного количества тканей делает более сложным закрытие дефекта, образовавшегося после удаления опухоли.
Как и в случае радикального оперативного лечения опухолей других зон, при операциях на полости рта стремятся соблюсти следующие условия:
- Удаление опухоли должно происходить в пределах здоровых тканей, срез проходит не на границе здоровой и больной ткани, а по здоровой ткани, то есть, опухоль иссекается как бы с запасом. При близком положении органов это составляет проблему.
- При иссечении опухоли учитывается важность дальнейшего восстановления целостности покрова, а также, по возможности, сохранение функции.
- Иссекая опухоль, в большинстве случаев, удаляют и периферические лимфоузлы. Это связано с тем, что ближайшие к опухоли лимфатические узлы являются ловушкой для метастазов, и в них зачастую могут содержаться клетки опухоли.
В классической онкологии хирургическое лечение было методом выбора, операции применялись, как правило, сразу после установления диагноза. В настоящее время подход немного изменился, стал более дифференцированным. Иногда операции предшествуют химиотерапия и (или) лучевая терапия.
Особенность опухолевых клеток — быстрый рост и деление. Именно на этом основан метод химиотерапии. В организм вводят специальные токсичные для клеток вещества, подавляющие их рост. Химиотерапия влияет на весь организм, но при этом большинство клеток малочувствительны к веществу, а для клеток опухоли химиопрепарат губителен.
Химиотерапия применяется как дополнение к операции, перед ней или после нее, как самостоятельный метод, и в комплексе с лучевой терапией.
Целесообразность применения химиотерапии определяется гистологическим типом опухоли. Разновидность препарата выбирается с учетом чувствительности конкретного новообразования к различным видам соответствующих лекарств.
Недостаток химиотерапии — ее побочные эффекты. В организме есть ряд здоровых клеток, которые часто обновляются, соответственно, быстро делятся. Это клетки слизистой желудочно-кишечного тракта, клетки крови и другие. Препараты химиотерапии влияют на них. Меняется формула крови, гибнут клетки выстилки желудка и кишечника. Результатом становятся тошнота, расстройство стула, слабость, снижение иммунитета. Данные явления временны, и, как правило, преодолимы, однако, применение химиотерапии требует постоянного врачебного наблюдения.
Метод основан на повреждающем действии рентгеновского излучения на клетки, прежде всего на активно делящиеся клетки, каковыми являются клетки злокачественных опухолей. Лучевая терапия может применяться и как самостоятельный способ лечения, и в комплексе с оперативными методами и химиотерапией. Перед началом курса проводится разметка, определяющая направление воздействия и обеспечивающая максимальное воздействие на саму опухоль и минимальное — на окружающие ткани.
Брахитерапия — подвид современной лучевой терапии, когда источник излучения вводится непосредственно в пораженную область. Брахитерапия позволяет воздействовать на опухоль максимальными дозами излучения и уменьшить повреждающие влияние на здоровые ткани.
Прогноз и выживаемость
Прогноз заболевания зависит от стадии, локализации, своевременного оказания помощи. На ранних стадиях при условии адекватного лечения, заболевание практически всегда удается победить. Когда обращение к врачу было не своевременным, прогноз несколько хуже, процент излечившихся пациентов ниже. В оценке прогноза важно наличие или отсутствие отдаленных метастазов. Несмотря на огромный прогресс в онкологии, отдаленные метастазы резко снижают 5-летнюю выживаемость, это существенная проблема для специалиста. Помимо этого, прогноз зависит от гистологического типа опухоли, т.к. скорость роста у разных типов опухолей может существенно различаться. Возраст пациента, локализация опухоли, наличие у больного сопутствующих заболеваний, выбранная тактика лечения — все эти факторы существенно влияют на прогноз.
Профилактика
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета. К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, гигиена.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, контролировать состояние протезов.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.
Таким образом, задача любого человека — забота о своей полости рта и регулярные визиты к стоматологу.
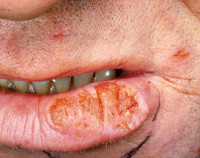
Рак губы – злокачественное новообразование эпителиального происхождения, локализующееся в зоне красной каймы губ. Представляет собой уплотнение либо язвочку, обычно располагается на нижней губе. При прогрессировании возможно присоединение инфекции. Рак губы прорастает близлежащие анатомические образования и затрудняет прием пищи. На поздних стадиях выявляются грубые косметические дефекты, обусловленные разрушением тканей и вторичными инфекциями. Лимфогенные метастазы при раке губы возникают чаще гематогенных. Диагноз выставляют с учетом симптомов и данных дополнительных исследований. Лечение – операция, радиотерапия, химиотерапия.
- Причины рака губы
- Классификация рака губы
- Симптомы рака губы
- Диагностика рака губы
- Лечение и прогноз при раке губы
- Цены на лечение
Общие сведения
Рак губы – достаточно часто встречающаяся злокачественная опухоль, происходящая из многослойного плоского эпителия. С учетом распространенности занимает 10-е место в структуре онкологических поражений у мужчин и 20-е у женщин. Доля от общего количества злокачественных новообразований составляет соответственно 1,4% и 0,4%. Рак верхней губы обнаруживается реже опухолей нижней губы и составляет от 2 до 5% от общего количества случаев данной патологии. У мужчин чаще диагностируются поражения нижней губы, у женщин – новообразования верхней губы. Риск развития увеличивается с возрастом. В наши дни отмечается уменьшение количества случаев рака губы. Лечение осуществляют специалисты в области онкологии, дерматологии и челюстно-лицевой хирургии.

Причины рака губы
В числе факторов, увеличивающих вероятность возникновения данной патологии – повторяющиеся механические, химические, температурные и метеорологические воздействия. В качестве характерных механических травм, способствующих развитию рака данной локализации, исследователи указывают постоянные повреждения губ некачественными зубными протезами или неровными краями разрушенных зубов. В список повторяющихся термических воздействий включают курение, прием слишком горячей пищи и напитков.
К химическим факторам, провоцирующим рак губы, относят курение и профессиональный контакт с некоторыми канцерогенами. Неблагоприятными метеорологическими воздействиями являются чрезмерное ультрафиолетовое облучение, ветер, мороз и повышенная влажность воздуха. Негативную роль в развитии рака губы играют вирусы (особенно – вирус простого герпеса 1 типа, вызывающий появление пузырьков) и аномалии прикуса: дистальный прикус, при котором рот постоянно остается приоткрытым, и мезиальный прикус, при котором нижняя челюсть выступает вперед, а верхняя губа недостаточно прикрывает нижнюю.
Рак губы всегда является результатом трансформации других патологических процессов. К числу облигатных предраковых поражений относят бородавчатый предрак, ограниченный предраковый гиперкератоз и хейлит Манганотти. Факультативными заболеваниями, способными трансформироваться в рак губы, являются лейкоплакия и кератоакантома губ, папиллома, хронический хейлит, постлучевой стоматит, язвенная и гиперкератотическая формы СКВ и красного плоского лишая.
Классификация рака губы
Это заболевание является разновидностью плоскоклеточного рака. С учетом особенностей строения различают две формы рака губы: ороговевающий и неороговевающий. Ороговевающие новообразования составляют 95% от общего количества случаев онкологических поражений данной анатомической зоны. Для этой разновидности рака губы характерно относительно благоприятное течение: медленный экзофитный рост, умеренное прорастание близлежащих тканей, позднее образование язв и редкое метастазирование.
Неороговевающий рак губы течет более злокачественно. Он растет преимущественно эндофитно, быстро поражает близлежащие ткани, рано изъязвляется и чаще метастазирует. Лимфогенные метастазы выявляются у 5-8% больных, гематогенные – у 2%. При лимфогенном метастазировании рака губы обычно поражаются подчелюстные и подбородочные лимфоузлы, а также узлы в области яремной вены. При гематогенном распространении, как правило, страдают легкие. Другие органы вовлекаются редко.
С учетом клинических проявлений выделяют три типа рака губы: бородавчатый, папиллярный, язвенный и язвенно-инфильтративный. Язвенные формы рака губы развиваются на фоне эритроплакии, отличаются более злокачественным течением.
С учетом распространенности процесса различают следующие стадии рака губы:
- 0 стадия – рак in situ.
- 1 стадия – диаметр опухоли не превышает 2 см, лимфатические узлы не задействованы.
- 2 стадия – диаметр новообразования не превышает 4 см, лимфатические узлы интактны.
- 3 стадия – диаметр рака губы не превышает 4 см, в одном из регионарных лимфоузлов обнаруживается метастаз диаметром не более 3 см. К этой стадии также относится рак губы диаметром более 4 см при отсутствии метастазов либо одиночном лимфогенном метастазе диаметром не более 3 см.
- 4А стадия – диаметр опухоли от 2 до 4 и более сантиметров, в одном либо нескольких лимфоузлах выявляются метастазы диаметром не более 6 см.
- 4В стадия – рак губы прорастает основание черепа, боковую стенку глотки либо крылонебную ямку, обнаруживается один либо несколько метастазов диаметром не более 6 см в регионарных лимфоузлах. Кроме того, к этой стадии относят рак губы любого размера с прорастанием либо без прорастания близлежащих тканей при условии, что в одном или нескольких лимфоузлах определяется метастаз диаметром более 6 см.
- 4С стадия – выявляются гематогенные метастазы.
Симптомы рака губы
На начальных стадиях обнаруживается уплотнение либо язвочка на губе (обычно – нижней). Некоторых больных беспокоит зуд. В последующем картина дополняется болями и дефектом мягких тканей в области поражения. Пациенты с раком губы испытывают трудности при приеме пищи. Возможно слюнотечение. По мере прогрессирования процесса симптомы становятся более выраженными. Отмечается усиление болевого синдрома и усугубление косметических дефектов. Рак губы распространяется на слизистую полости рта, десну, щеку и нижнюю челюсть.
При внешнем осмотре пациента с экзофитно растущим раком губы выявляется плотное безболезненное опухолевидное образование, покрытое серовато-коричневой корочкой. Корочка удаляется с трудом, под ней обнаруживаются бугристые кровоточащие разрастания. При дальнейшем развитии рака губы разрастания увеличиваются и соединяются, образуя выступающий узел, напоминающий бородавку либо соцветие цветной капусты. На поверхности узла возникают трещины и язвочки.
У больных с язвенным раком губы в зоне красной каймы обнаруживается язва с приподнятыми неровными уплотненными краями и изрытым дном. Пальпация краев безболезненна. Со временем эндофитно и экзофитно растущий рак губы постепенно прорастает близлежащие ткани. Область поражения плотная, болезненная, поверхность покрыта язвочками или разрастаниями, чередующимися с неизмененной кожей либо слизистой оболочкой.
При прорастании кости возможно разрушение нижней челюсти. При лимфогенном метастазировании выявляется увеличение и уплотнение лимфоузлов. В последующем лимфоузлы спаиваются с близлежащими тканями. В зоне узлов образуются инфильтраты, возможно с изъязвлением. Небольшие одиночные метастазы рака губы в легкие могут протекать бессимптомно. При множественном метастазировании наблюдаются кашель, одышка, боли в груди и кровохарканье. Пациенты теряют в весе. Отмечаются потеря аппетита, утомляемость и повышение температуры тела.
Диагностика рака губы
Диагноз выставляется с учетом жалоб, результатов внешнего осмотра и дополнительных исследований. Онколог тщательно осматривает и пальпирует губы, десны, щеки и регионарные лимфоузлы. При осмотре красной каймы губ, кожи и слизистой специалист использует лупу. Пациента с подозрением на рак губы направляют на УЗИ губы и рентгенографию нижней челюсти. По показаниям назначают панорамную томографию. Проводят цитологическое исследование материала, полученного при взятии мазков-отпечатков с поверхности язвы, либо гистологическое исследование тканей, полученных при проведении биопсии.
При раке губы с лимфогенным метастазированием осуществляют биопсию лимфоузлов. Для исключения гематогенных метастазов применяют рентгенографию грудной клетки, реже – УЗИ органов брюшной полости и другие исследования (с учетом имеющейся симптоматики). Рак губы дифференцируют с твердым шанкром и предраковыми заболеваниями губ: ограниченным предраковым гиперкератозом, лейкоплакией, хейлитом Манганотти, папилломой, кератоакантомой, язвами при красном плоском лишае и СКВ.
Лечение и прогноз при раке губы
Лечебную тактику определяют с учетом стадии онкологического поражения. При раке губы 1 стадии проводят радикальные операции либо (реже) осуществляют радиотерапию. При новообразованиях 2 стадии выполняют хирургическое удаление узла на фоне предоперационной рентгенотерапии. При раке губы 3 стадии назначают радиотерапию на область первичной опухоли и пораженные лимфоузлы, остатки новообразования удаляют оперативным путем. Возможно также иссечение пораженных лимфоузлов.
На 4 стадии рака губы осуществляют предоперационную химио- и радиотерапию опухоли и лимфатических узлов. Затем проводят широкое иссечение новообразования. На 4С стадии назначают паллиативную химиотерапию и радиотерапию. При метастазировании в подчелюстные лимфоузлы выполняют операцию Ванаха. При раке губы с множественными, крупными, неподвижными метастазами в надключичных и яремных лимфоузлах показана операция Крайля (иссечение лимфоузлов вместе с окружающими анатомическими образованиями). Иногда применяют фотодинамическую терапию (при небольших поверхностных очагах) и криохирургию (при опухолях 1-3 стадии и при рецидивировании новообразования).
Прогноз при раке губы определяется формой и стадией онкологического поражения, чувствительностью новообразования к радиотерапии, степенью дифференцировки злокачественных клеток, возрастом и общим состоянием пациента. Начальные стадии рака губы считаются прогностически благоприятными. При опухолях 1-2 стадий полное выздоровление наступает у 97-100% пациентов. При 3 стадии и ограниченных рецидивах полное излечение наблюдается у 67-80% больных. При раке губы 4 стадии и распространенных рецидивах этот показатель снижается до 55%.
Читайте также:




