C48 злокачественное новообразование забрюшинного пространства и брюшины
Первичный перитонеальный рак обычно проявляется на начальных этапах вздутием живота и диффузными неспецифическими новообразованиями в области живота. Эти опухоли чаще встречаются у женщин.
Перитонеальная неоплазия может развиться в тканях брюшины (первичная) или дать метастазы из брюшины в соседние или отдаленные органы (вторичная).
Основными причинами перитонеального рака могут являться многие заболевания, в том числе и рак яичников, появляющийся спустя несколько лет после двусторонней овариэктомии. Другие перитонеальные раковые заболевания и опухоли: злокачественные мезотелиомы, доброкачественные папиллярные мезотелиомы, десмопластические маленькие опухоли вокруг клеток, перитонеальная ангиосаркома, перитонеальный нейродермит и перитонеальный гемангиоматоз.
Рак брюшины и забрюшинного пространства также развивается при тяжелой степени железистой дисплазии (выявляется при помощи теста Папаниколау или цитологического пап-мазка).

Рисунок 1. Стадии развития опухоли
Злокачественная мезотелиома брюшной полости, как правило, сопровождается болями, асцитом, потерей веса. Мезотелиомы обычно поражают брюшную полость с сальниковым подвеском и диафрагмой. Также возможен тромбоцитоз или другие аномалии свертывания крови: флебит, эмболия, гемолитическая анемия и диссеминированное внутрисосудистое свертывание крови. Летальный исход часто фиксируется еще до того, как опухоль поразит грудную клетку. Десмопластические опухоли обычно обнаруживаются у пациентов молодого возраста. Эти опухоли обширно поражают перитонеальные поверхности. Общим состоянием для всех больных с раком брюшины является такое состояние, как быстрый мультифокальный рост и гематогенные метастазы в печени, легких и лимфатических узлах.
Перитонеальный нейродермит встречается у женщин репродуктивного возраста, нередко и во время беременности. Однако вначале он протекает бессимптомно, ввиду долгосрочного приема контрацептивов. Обычно заболевание обнаруживается во время акушерских процедур или гинекологических операций. Перитонеальные гемангиомы имеют тесную связь с гемангиомами желудочно-кишечного тракта. Они редки, и могут сопровождаться асцитом, анемией, тромбоцитопенией и коагулопатией.
Диагностика злокачественных новообразований брюшины
- перитонеальный лаваж (может быть выполнен лапараскопически или с использованием чрескожной закрытой техники). Процедура подразумевает промывание всей брюшной полости, и часто используется как помощь при перитоните. После процедуры содержимое анализируется на раковые клетки.
- лапароскопия или лапаротомия. Визуализация брюшной полости вместе с пальпацией содержимого брюшины на сегодняшний день является наиболее чувствительной техникой для обнаружения перитонеального рака. Лапароскопия является минимально инвазивной и позволяет безопасно провести целевой перитонеальный лаваж.
- цитологическое исследование асцитической жидкости;
- биопсия сальника;
- стандартные тесты, в том числе УЗИ и спиральная компьютерная томография.
Последние два метода универсальны и помогают определить наличие перитонеальных поражений (например, утолщение брыжейки кишечника и сальника).
В США ежегодно диагностируется примерно 8600 случаев сарком мягких тканей брюшины и забрюшинного пространства. Треть злокачественных опухолей являются саркомами, развивающимися из мезенхимальных клеток. Эти клетки обычно содержатся в жировой, мышечной и соединительной тканях организма. Забрюшинные саркомы имеют различные клинические показатели в зависимости от их гистологического подтипа и класса. Малая частота возникновения забрюшинных сарком в сочетании с огромным массивом гистологических подтипов усложнила современное медицинское понимание этих видов опухолей, и препятствует быстрой разработке эффективных методов лечения.
Оценка состояния и лечение забрюшинных сарком достаточно сложны, поскольку такие опухоли встречаются относительно редко, и часто обнаруживаются при наличии другого хронического прогрессирующего заболевания в анатомически труднодоступных участках.
Признаки и симптомы рака брюшины
Первичный перитонеальный рак проявляется по-разному. Пациенты со злокачественными мезотелиомами брюшной полости обычно испытывают следующие симптомы:
- боли в животе;
- быстрое похудение;
- асцит;
- кровотечения, рвота с кровью;
- вздутие живота;
- отрыжка;
- зловонный запах изо рта;
- ощущение переполненности живота;
- расстройства пищеварения;
- поносы, запоры.
Саркомы, как наиболее опасный вид опухолей, тем не менее, часто протекают бессимптомно. Средний возраст пациента с забрюшинной саркомой – примерно 50 лет. И мужчины, и женщины одинаково склонны к развитию этого типа опухолей. Обычно такие саркомы имеют размеры до 5 см. Если опухоль начинает расти, появляются и симптомы. Основные из них:
- быстрое насыщение при употреблении пищи;
- желудочно-кишечные обструкции;
- отек нижних конечностей;
- боль в животе;
- рвота.
Если опухоль имеет крупный размер, она может давить на почку (в зависимости от стороны расположения). В обязательном порядке после обнаружения рака брюшины онколог проверяет пациента на наличие других опухолей внутренних органов: почек, поджелудочной железы, надпочечников, половых органов. Важно установить, первичная опухоль или вторичная. От этого зависят и методы лечения, и прогноз, и общее состояние здоровья пациента.
Лечение рака брюшины
Комплексное лечение в настоящее время заключается в:
- хирургической циторедукции;
- внутрибрюшинной предоперационной химиотерапии;
- гипертеремии.
Подогрев химиотерапевтических препаратов усиливает их воздействие на пораженный участок. Для проведения химиотерапии используются такие препараты, как Цисплатин, Митомицин, Доксорубицин. Для пациентов с неоперабельной или рецидивирующей злокачественной мезотелиомой применяется паллиативная системная химиотерапия. Препаратами для паллиативной терапии являются Пеметрексед, Палитаксел, коллоидное радиоактивное золото (Au-198).
Первичные перитонеальные раковые опухоли удаляют хирургическим путем с последующей химиотерапией 5-фторурацилом, доксорубицином, или цисплатином. Более новые комбинации препаратов – это таксаны, ингибиторы топоизомеразы I, гемцитабин, винорелбин – по отдельности или в различных сочетаниях.
Добавочные антиангиогенные препараты: бевацизумаб и эрлотиниб.
Хирургическая помощь
Первичные опухоли подлежат общей абдоминальной гистерэктомии с двусторонним удалением придатков матки (у женщин), а также с циторедукцией опухоли и последующей химиотерапии. Полное удаление мезотелиомы брюшины проводится достаточно редко. Доброкачественные кистозные мезотелиомы появляются снова даже после агрессивной химиотерапии. Тем не менее, смерть вследствие появления такой доброкачественной опухоли регистрируется редко.
Профилактика опухолей брюшины
В связи с тем, что женщины репродуктивного возраста более подвержены риску возникновения опухолей брюшины, необходимо регулярно проходить осмотр у гинеколога. Прием оральных контрацептивов должен проходить по графику с необходимыми паузами каждый месяц.
Женщины и мужчины старше 50 лет, так же входящие в группу риска, должны контролировать свое состояние здоровья, питание и вес.
Повышают вероятность раковых опухолей брюшины такие факторы, как диабет, ожирение, неправильное питание, гормональный дисбаланс, доброкачественные опухоли, генетические факторы (проблемы с сосудами), а также различные аутоиммунные заболевания, например, болезнь Лайма.
По материалам:
Temel Tirkes, MD
Kumaresan Sandrasegaran, MD
Aashish A. Patel, MD
Margaret A. Hollar, DO
Juan G. Tejada, MD
Mark Tann, MD
Fatih M. Akisik, MD
John C. Lappas, MD
Department of Radiology and Clinical Sciences,
Section of Abdominal Imaging
University of Indiana School of Medicine
Olga Kozyreva, MD
Asif Mahmood, MD
H. Lee Moffitt Cancer Center and Research Institute, Inc.
Melinda Ratini, DO, MS
Боль в животе, вздутие и рвота могут быть признаками предынфарктного состояния
Липосаркома забрюшинного пространства (код по МКБ 10 – C48) – злокачественная опухоль, образованная клетками, которые имеют тенденцию превращаться в жировые. Новообразование может находиться в области плеча, отделах нижних конечностей или других частях тела. Поражение органов брюшины встречается в 19% всех сарком.
Этиология рака забрюшинного пространства
Причины развития липосаркомы окончательно не выявлены. Существует гипотеза, что появление опухоли связано с белками, возникающими при хромосомных аномалиях. В некоторых случаях липосаркома развивается из доброкачественных новообразований жировой или нервной ткани. Факторы риска появления липосаркомы:
- длительная микротравматизация или серьезное механическое повреждение мягких тканей;
- воздействие ионизирующей радиации;
- прием кортикостероидов;
- воздействие химических соединений (асбест, формальдегид).
Липосаркома относится к мягкотканным ретроперитонеальным опухолям. Отличительная особенность – реже возникает у женщин и детей.
Классификация

Липосаркому классифицируют на следующие разновидности:
- Высокодифференцированная – отличается медленным развитием и отсутствием метастазов. По строению напоминает липому (жировик).
- Склерозирующая высокодифференцированная. Опухоль злокачественного характера составляют атипичные жировые клетки, разделенные фиброзными прослойками.
- Воспалительная – в новообразовании имеется выраженная лимфоплазмоцитарная инфильтрация.
- Миксоидная – метастазы практически не развиваются, однако риск повторного образования опухоли довольно высок. Такое новообразование содержит зрелые атипичные жировые клетки. В опухоли находится множество кровеносных сосудов. Иногда в ее тканях находят участки с нормальными и атипичными клетками – в таких случаях прогноз является неблагоприятным.
- Круглоклеточная. Имеет небольшое количество кровеносных сосудов.
- Плеоморфная. В ее состав входят участки с большими липобластами (молодыми жировыми клетками) и незначительным числом круглых и мелких.
- Недифференцированная. Ее основной признак – наличие участков с высоким уровнем разделения клеток разных типов.
Внеорганные забрюшинные опухоли иногда затрагивают нервные и мышечные ткани.
Клиническая картина

Продолжительное время при липосаркоме не проявляется никаких клинических признаков. Пациент может заметить небольшую безболезненную припухлость мягких тканей. Дискомфортные ощущения появляются на поздних сроках. На этот момент узел разрастается до больших размеров и сдавливает сосуды с нервами.
Симптомы рака забрюшинного пространства:
- появляется выраженная отечность тканей;
- в области поражения выпирают вены;
- температура кожи локально повышается;
- боли, вначале проявляющие себя непостоянно, становятся интенсивными;
- нарушается двигательная функция, поэтому пациенту становится сложно передвигаться.
К общим признакам липосаркомы относят недомогание и слабость, истощение, повышение температуры тела.
Отличие рака забрюшинного пространства заключается в поражении кишечника, желудка, печени и других внутренних органов. У больного появляются проблемы с пищеварением и мочеиспусканием. К признакам запущенной липосаркомы относятся сильные боли и видимое увеличение живота. Если заболевание затрагивает крестцово-копчиковый отдел позвоночника, возможно развитие неврологических нарушений.
В 52% случаев липосаркома забрюшинного пространства поражает его левую половину. Может развиваться как одиночный узел, так и конгломерат. Опухоль, имеющая такую локализацию, может разрастаться до невероятных размеров, захватывая разные анатомические зоны. Метастазы этих новообразований распространяются по сосудам, проникая в сердце, мозг, кости и легкие.
Диагностика
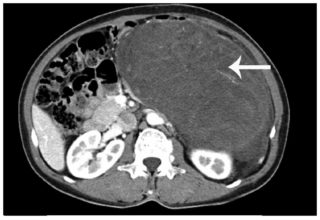
На начальном этапе диагностики врач проводит осмотр пациента. Он пальпирует живот, заостряя внимание на размере предполагаемой саркомы, ее плотности и локализации. После осмотра передней стороны брюшины специалист осматривает и прощупывает другие части тела. Важный этап в диагностике липосаркомы – проверка лимфоузлов на предмет увеличения.
При сборе анамнеза больного особое внимание уделяется подобным болезням родственников. Врач выясняет, было ли механическое воздействие на живот или случаи нейрофибром (доброкачественных опухолей, развивающихся из оболочек нервных клеток).
Инструментальные методы обследования, применяющиеся при диагностике рака забрюшинного пространства:
- УЗИ. Позволяет определить наличие новообразования, узнать его размер и степень воздействия на рядом расположенные органы.
- КТ ПЭТ (двухфотонная эмиссионная томография) и МРТ. Компьютерная томография помогает выявить структуру тканей, а магнитно-резонансное исследование показывает четкую картину состояния пациента.
- Биопсия. Полученный материал отправляется к гистологам для исследования особенностей клеток опухоли.
Липосаркома часто диагностируется как липома (доброкачественная опухоль). Биопсия позволяет выявить характер новообразования и назначить эффективное лечение.
Методы терапии

Основной метод лечения рака забрюшинного пространства – операция. На выбор способа хирургического вмешательства влияет расположение липосаркомы, степень ее злокачественности, подвижность, первичный или рецидивирующий характер образования. Врач также обращает внимание на наличие метастазов.
После операции пациенту назначается радиотерапия. Метод полезен при малодифференцированных опухолях. Химиотерапию с дакарбазином, винкристином, дактиномицином и циклофлофосфамидом назначают при диагностировании крупных неоперабельных новообразований. В таких ситуациях обычно определяются метастазы. Использование препаратов сочетают с лучевой терапией и хирургическим вмешательством.
Некоторые любители народной медицины рекомендуют лечение содой при забрюшинной липосаркоме. Однако избавиться от новообразования или подавить его рост путем приема щелочного вещества не получится.
Профилактические меры

Снизить риск развития онкологических процессов в забрюшинном пространстве можно при соблюдении следующих рекомендаций:
- профилактика травматизации мягких тканей;
- избегание сильнодействующих химических веществ;
- предупреждение влияния радиационного излучения;
- выявление доброкачественных опухолей на ранних стадиях.
Принимать медикаменты рекомендуется только по рецепту врача. Ведение здорового образа жизни и регулярное лабораторно-инструментальное обследование позволяет снизить вероятность развития опухолевых процессов.
Прогноз
Рак забрюшинного пространства отличается высоким уровнем смертности заболевших. Даже при использовании современных методов лечения не всегда получается добиться положительных результатов. Опасность липосаркомы заключается в раннем метастазировании в окружающие ткани.
Средняя продолжительность жизни больных с раком забрюшинного пространства, давшим метастазы, составляет 1 год. При отсутствии лечения опухоли кишечника выживаемость составляет от 2 до 4 лет. Новообразование, возникшее после рецидива, быстрее растет и дает метастазы, поэтому бороться с ним сложнее.
В детском возрасте липосаркома протекает благоприятнее, чем во взрослом. Пятилетняя выживаемость у больных детей составляет 90%. Если диагностирована миксоидная или высокодифференцированная липосаркома, более 1/3 пациентов проживает 5 и более лет. У трети больных заболевание полностью вылечивается.
Прогноз при ганглионейробластоме забрюшинного пространства составляет 60% выживаемости. При поражении внутренних органов метастазами этот показатель снижается до 50% в двухлетнем периоде.
Рубрика МКБ-10: C48.0
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Злокачественное новообразование забрюшинного пространства: Диагностика
- 5 Дифференциальный диагноз
- 6 Злокачественное новообразование забрюшинного пространства: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Первичные опухоли забрюшинного пространства представляют собой гетерогенную группу мезенхимальных, нейрогенных, нейроэндокринных и герминогенных новообразований, составляющих около 1% всех солидных опухолей.
Мезенхимальные опухоли
Мезенхимальные опухоли, происходящие из мезенхимальных клеток в мышцах, жировой и соединительной ткани, подразделяют на доброкачественные (фибромы, лейомиомы, ангиомы) и злокачественные (саркомы). Доброкачественные мезенхимальные опухоли встречают редко. Лечение оперативное. Прогноз благоприятный.
Эпидемиология
Треть опухолей забрюшинного пространства составляют саркомы. Средний возраст заболевших около 50 лет. Соотношение заболевших мужчин и женщин - 1:1.
Наиболее распространёнными гистологическими типами злокачественных опухолей данной локализации выступают липосаркома (41%), лейомиосаркома (28%), злокачественная фиброзная гистиоцитома (7%) и фибросаркома (6%). Около 50% ретроперитонеальных сарком имеет высокую степень дифференцировки. Опухоли данной группы склонны к местноинвазивному росту с инвазией магистральных сосудов в 34% и паренхиматозных органов более чем в 50% наблюдений. Для всех ретроперитонеальных сарком, кроме липосаркомы, характерно гематогенное метастазирование с поражением лёгких, печени и костей (15-34%). Липосаркомам свойственна низкая частота появления отдалённых метастазов (7%).
Нередко забрюшинные саркомы проявляются как пальпируемые опухоли живота значительных размеров, не вызывающие появления других жалоб. В связи с этим на момент выявления размер данных опухолей, как правило, превышает 5 см. Рост новообразования и его инвазия в окружающие структуры может привести к появлению жалоб, связанных с гастроинтестинальной обструкцией (кишечная непроходимость), прорастанием стенки кишки опухолью (кишечное кровотечение), сдавлением нижней полой вены (отёки нижней половины тела, асцит, гепатоспленомегалия, "голова медузы"), сдавлением корешков спинномозговых нервов (боль).
Методом выбора в диагностике забрюшинных опухолей служит КТ, позволяющая выявить новообразование и оценить его синтопию с окружающими тканями, а также исключить метастатическое поражение органов брюшной полости. КТ даёт возможность определить содержание жировой ткани в опухоли, что важно в диагностике липосарком. МРТ также позволяет получить объективную информацию о размерах опухоли и её соотношении с соседними органами. Всем больным с забрюшинными неорганными опухолями обязательно выполняют рентгенографию органов грудной клетки для исключения метастазов в лёгкие. Биопсия до начала лечения рекомендуется лишь в тех случаях, когда верификация диагноза может повлиять на тактику ведения пациента (назначение дооперационной химиотерапии).
При ретроперитонеальных саркомах дифференциальную диагностику проводят с опухолями надпочечника, почки, поджелудочной железы. Для исключения гастроинтестинальных новообразований следует выполнять гастродуоденоскопию и колоноскопию. Также необходимо исключить забрюшинные метастазы герминогенных опухолей яичка и первичные внегонадные герминогенные новообразования. При этом существенную помощь оказывает определение уровней β-субъдиницы хорионического гонадотропина человека (ХГЧ) и α-фетопротеина (АФП), которые повышаются при герминогенных опухолях. От забрюшинных сарком следует дифференцировать увеличенные забрюшинные лимфатические узлы при лимфоме; с этой целью рекомендуют биопсию.
Стандарт лечения ретроперитонеальных сарком - операция. Удаление новообразований данной группы нередко ассоциировано с техническими трудностями, обусловленными большими размерами опухолей и сложной анатомией забрюшинного пространства. Радикальное оперативное вмешательство технически выполнимо у 70% больных. С целью полного удаления ретроперитонеальных сарком примерно в 30% наблюдений требуется резекция нижней полой вены и/или аорты, в 63-86% наблюдений - резекция или удаление смежных органов, таких как почка, толстая и тонкая кишка, поджелудочная железа, мочевой пузырь. Нерадикальное удаление забрюшинных сарком не увеличивает выживаемость пациентов, за исключением больных ретроперитонеальной липосаркомой.
Для забрюшинных сарком характерна высокая частота местных рецидивов после радикального оперативного лечения, достигающая 50-70%. Возможно позднее локальное рецидивирование, через 5 и даже 10 лет после операции. Около 90% больных с местными рецидивами опухоли погибает от прогрессирования болезни. Это диктует длительное тщательное наблюдение за больными.
С целью улучшения результатов оперативного лечения ретроперитонеальных сарком предпринимали попытки введения в схему лечения облучения и терапии цитостатиками. Данных, свидетельствующих об эффективности неоадъювантной и адъювантной лучевой терапии, не получено. В нерандомизированных исследованиях проведение интраоперационного облучения снижало частоту местных рецидивов в два раза. Роль неоадъювантной химиотерапии при забрюшинных саркомах не изучена. Согласно метаанализу Sarcoma Meta-analysis Collaboration, включившему 1568 больных, подвергнутых радикальному оперативному удалению локализованных сарком всех локализаций, адъювантная цитостатическая терапия приводит к достоверному увеличению безрецидивной выживаемости на 10%.
Метод выбора в лечении солитарных или единичных метастазов и местных рецидивов ретроперитонеальных сарком - операция. Роль дополнительной химиотерапии и лучевой терапии при метастатических и рецидивных опухолях не определена.
Диссеминированные ретроперитонеальные саркомы служат показанием к проведению паллиативной химиотерапии. У данной категории больных продемонстрирована умеренная эффективность доксорубицина, ифосфамида и дакарбазина в режиме монотерапии. Комбинация ифосфамида с доксорубицином повышает частоту объективных ответов по сравнению с монотерапией данными препаратами, однако увеличения выживаемости при этом не наблюдают.
Все больные ретроперитонеальными саркомами нуждаются в тщательном наблюдении после окончания лечения. При высокодифференцированных опухолях после завершения лечения рекомендуют КТ грудной полости, брюшной полости и таза каждые 3 мес в течение 1-го года, каждые 6 мес - в течение 2-3-го года, каждые 12 мес - с 4-го года и пожизненно. При низкодифференцированных новообразованиях после завершения лечения аналогичное исследование проводят чаще (каждые 3 мес в течение 1-3-го года, каждые 6 мес - в течение 4-5-го года, каждые 12 мес с 5 года до смерти больного).
Общая 5-летняя выживаемость больных ретроперитонеальными саркомами составляет 46-71%. Факторы прогноза выживаемости - гистологический тип, степень дифференцировки опухоли, стадия опухолевого процесса, вид лечения и радикальность оперативного удаления опухоли. Наиболее благоприятным морфологическим вариантом служит высокодифференцированная липосаркома. Появление отдалённых метастазов уменьшает медиану выживаемости до 6-12 мес. Наилучших результатов позволяет добиться агрессивная оперативная тактика, при этом радикальное удаление локализованных опухолей позволяет добиться 5-летней общей выживаемости, достигающей 53,6%, рецидивов первичного опухолевого очага и солитарных метастазов - 25-39%.
Нейрогенные опухоли
Нейрогенные забрюшинные опухоли подразделяют на ганглионарные (ганглионейромы, ганглионейробластомы, нейробластомы), параганглионарные (феохромоцитома, параганглиома) и опухоли нервных оболочек (нейролеммома, нейрофиброма, злокачественная футлярная опухоль).
Нейрогенные опухоли чаще всего располагаются в паравертебральной области и надпочечниках. Большинство новообразований данной группы, исключая нейробластому и ганглионейробластому, развивается у взрослых. Методом выбора в диагностике этой группы новообразований является КТ. Радиологическая картина нейрогенных опухолей представляет собой хорошо отграниченное солидное или дольчатое объёмное образование; возможно наличие кальцинатов.
Прогноз зависит от течения заболевания: при злокачественных нейрогенных опухолях - неблагоприятный, при доброкачественных - хороший.
Нейроэндокринные опухоли
Определение и общие сведения
Нейроэндокринные опухоли - группа новообразований, развивающихся в различных органах или имеющих внеорганное происхождение, клетки которых содержат нейросекреторные гранулы и продуцируют особые пептиды. Выделяют три группы внеорганных нейроэндокринных опухолей: карциноид, мелкоклеточная карцинома и недифференцированная карцинома.
Клинические проявления
Клиническое течение первичного ретроперитонеального карциноида аналогично карциноидной опухоли любого происхождения (проявления первичной опухоли и её метастазов в сочетании или без карциноидного синдрома, вызванного выработкой серотонина в опухоли). Мелкоклеточная карцинома - агрессивная опухоль, биологически сходная с мелкоклеточным раком лёгкого. Недифференцированная карцинома составляет 10% нейроэндокринных опухолей и, как правило, не вызывает эндокринных проявлений.
Лечение локализованных нейроэндокринных опухолей забрюшинного пространства оперативное. Диссеминированный опухолевый процесс служит показанием к проведению системного лечения. Как правило, используют режимы, основанные на цисплатине, доксорубицине и этопозиде. Частота объективных ответов на химиотерапию - 67-82%. При карциноиде с паллиативной целью для подавления карциноидного синдрома возможно применение соматостатина, а также интерферона альфа.
Внегонадные герминогенные опухоли
Определение и общие сведения
От 3 до 10% герминогенных опухолей имеет первичную внегонадную локализацию, при этом в 50% наблюдений поражено забрюшинное пространство. Клинические наблюдения ретроперитонеальных герминогенных новообразований описаны во всех возрастных группах, однако пик заболеваемости приходится на 20-35 лет.
Все герминогенные опухоли как тестикулярного, так и внегонадного происхождения, подразделяют на семиномы и несеминомы (опухоль желточного мешка, эмбриональный рак, хориокарцинома, тератома), что существенно влияет на прогноз.
Как правило, к моменту обращения большинство ретроперитонеальных герминогенных опухолей имеет значительные размеры и вовлекает в процесс органы забрюшинного пространства. До 90% этих пациентов имеют метастазы. Чаще всего поражены лёгкие, надключичные и медиастинальные лимфатические узлы, печень.
Клинические проявления
Для первичных внегонадных герминогенных опухолей характерно длительное бессимптомное течение. По мере увеличения новообразований возможно постепенное появление жалоб, связанных со сдавлением магистральных сосудов, двенадцатиперстной кишки и мочеточников опухолью. Развитие отдалённых метастазов вызывает соответствующие клинические проявления.
Диагностика
При наличии объёмного образования забрюшинного пространства у молодого пациента, особенно мужского пола, в круг рассматриваемых диагнозов должна входить герминогенная опухоль. Помимо обязательного физикального обследования необходимо выполнение УЗИ органов мошонки, рентгенографии и КТ органов грудной клетки, КТ брюшной полости и забрюшинного пространства, а также определение уровня сывороточных маркеров - АФП, β-ХГЧ и ЛДГ. Сканирование костей и КТ головного мозга следует производить по показаниям, при наличии соответствующей симптоматики или при повышении уровня β-ХГЧ более 10 000 Ед/л. Тонкоигольная биопсия с последующим цитологическим и иммуногистохимическим исследованием полученного материала позволяет подтвердить диагноз внегонадной герминогенной опухоли в 71% наблюдений.
Тактика лечения первичных ретроперитонеальных герминогенных опухолей определяется гистологическим вариантом новообразования и степенью распространённости опухолевого процесса. Доброкачественная (зрелая) тератома резистентна к лучевой и химиотерапии. Метод выбора - оперативное удаление опухоли. Рецидивы опухоли после выполнения радикального оперативного вмешательства редки. Даже больные, подвергнутые паллиативным циторедуктивным операциям, имеют длительную выживаемость.
Оптимальная тактика лечения злокачественных внегонадных герминогенных опухолей забрюшинного пространства не выработана. В настоящее время наиболее эффективно у пациентов с внегонадной семиномой проведение индукционной химиотерапии, основанной на цисплатине (4 цикла ВЕР: цисплатин 20 мг/м 2 1-5 дни, этопозид 100 мг/м 2 1-5 дни, блеомицин 30 мг/м 2 1, 3, 5-й дни). У 20% пациентов после индукции выявляют резидуальные опухоли, за которыми рекомендуют наблюдать. В случае увеличения остаточных опухолевых масс возможно проведение химиотерапии второй линии, основанной на ифосфамиде, или оперативного вмешательства.
Первичная внегонадная несеминома забрюшинного пространства служит показанием к проведению индукционной химиотерапии, основанной на цисплатине (4 цикла ВЕР), с последующим удалением резидуальной опухоли. При выявлении жизнеспособных клеток герминогенной опухоли в удалённых забрюшинных массах проводят два цикла адъювантной химиотерапии, основанной на цисплатине.
Несмотря на значительное улучшение результатов лечения герминогенных опухолей после появления цисплатина и этопозида, прогноз больных внегонадными новообразованиями остаётся плохим. Отдалённая выживаемость этой категории пациентов в разных сериях наблюдений колеблется от 13% до 88%. Наиболее важный фактор, влияющий на отдалённые результаты, - гистологический вариант опухоли. Общая 5-летняя выживаемость больных зрелой тератомой составляет 100%, семиномой - 88%, злокачественной несеминомой - 45%.
Читайте также:

