Болезнь грейвса это рак
Что такое болезнь Грейвса?
Болезнь Грейвса — это заболевание, поражающее щитовидную железу и часто кожу и глаза. Щитовидная железа является железой и частью эндокринной системы, сети желез, которые выделяют гормоны, регулирующие химические процессы (обмен веществ), которые влияют на деятельность организма, а также регулируют частоту сердечных сокращений, температуру тела и кровяное давление. Гормоны выделяются непосредственно в кровоток, где они попадают в различные области тела.
Болезнь Грейвса характеризуется аномальным увеличением щитовидной железы (зобом) и повышенной секрецией гормона щитовидной железы (гипертиреоз). Гормоны щитовидной железы участвуют во многих различных системах организма, и, следовательно, конкретные симптомы и признаки болезни Грейвса могут широко варьироваться от одного человека к другому. Общие симптомы включают непреднамеренную потерю веса, непереносимость тепла, мышечную слабость, усталость и выпячивание глазных яблок из их гнезд. Болезнь Грейвса является аутоиммунным заболеванием.
Признаки и симптомы

Появление симптомов, связанных с болезнью Грейвса, обычно происходит постепенно, часто на развитие признаков уходит несколько недель или месяцев. Симптомы могут включать поведенческие изменения, такие как:
- нервозность;
- раздражительность;
- беспокойство;
- проблемы со сном (бессонница).
Дополнительные симптомы включают:
- непреднамеренную потерю веса;
- мышечную слабость;
- ненормальную непереносимость тепла;
- повышенное потоотделение;
- учащенное, нерегулярное сердцебиение (тахикардия);
- усталость.
Болезнь Грейвса часто связана с аномалиями, затрагивающими глаза, которые часто называют офтальмопатией Грейвса. В то время как легкая офтальмопатия присутствует у большинства людей с гипертиреозом Грейвса в какой-то момент их жизни, менее 10% имеют значительное поражение глаз, которое требует терапии. Глазные симптомы могут развиваться до, одновременно или после развития гипертиреоза. В редких случаях у людей с глазными симптомами никогда не развивается гипертиреоз. В некоторых случаях офтальмопатия Грейвса может впервые проявиться или ухудшиться после лечения гипертиреоза Грейвса.
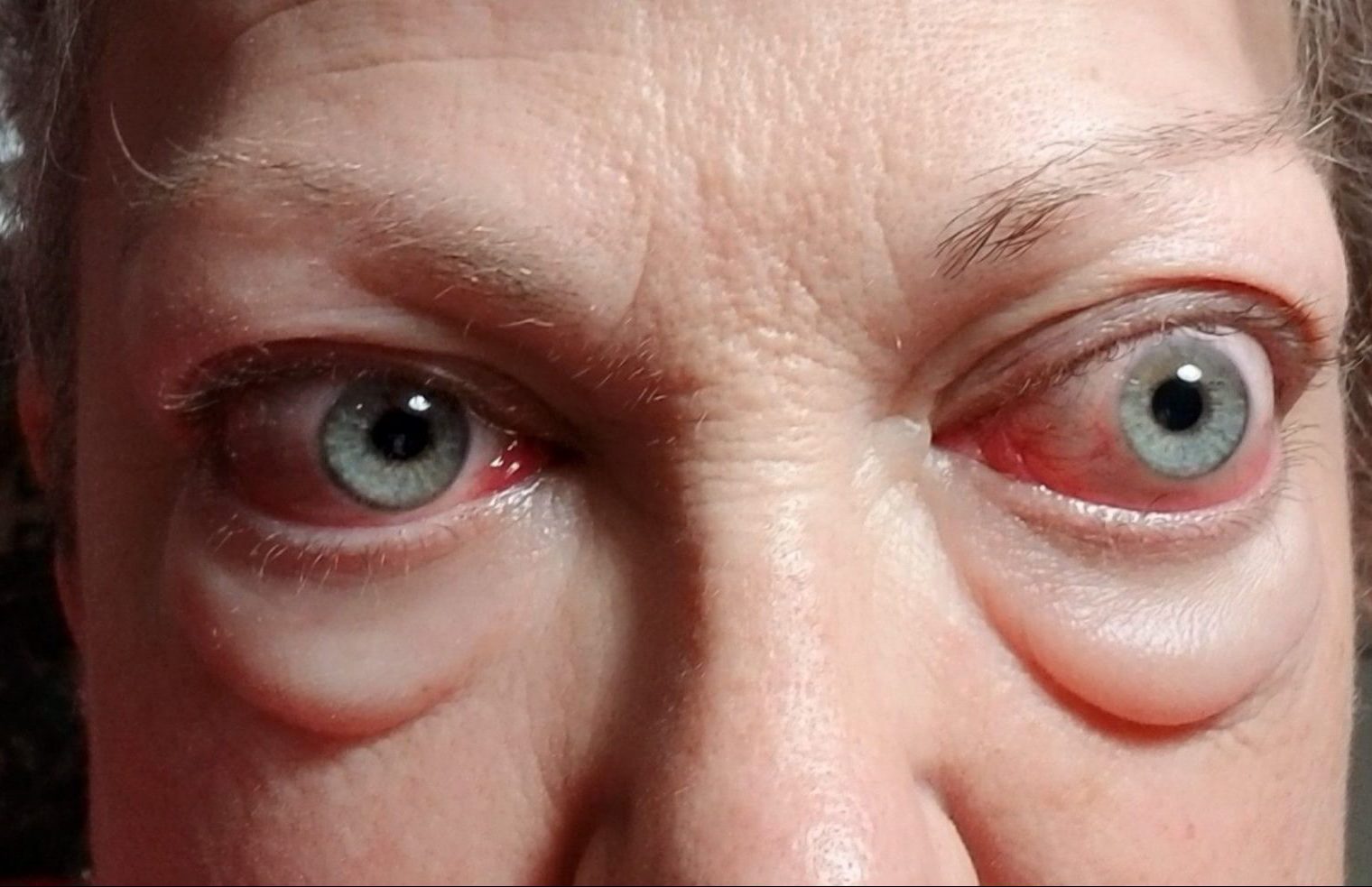
Офтальмопатия Грейвса сильно варьирует от человека к человеку. У некоторых людей она может оставаться неизменной в течение многих лет, в то время как у других она может улучшаться или ухудшаться. Она также может следовать схеме ухудшения (обострения), а затем значительно улучшаться (ремиссия). Большинство людей имеют легкое заболевание без прогрессирования.
Общие аномалии глаза включают отек тканей, окружающих глаз, которые могут вызвать выпячивание глаза из его защитного гнезда (орбиты), состояние, называемое проптозом. Пострадавшие могут также испытывать сухость глаз, опухание веки, ретракцию век, воспаление, покраснение, боль и раздражение глаз. Некоторые больные описывают ощущения песка в глазах. Реже также может наблюдаться помутнение или двойное зрение, чувствительность к свету (светобоязнь) и/или ухудшение зрения.
Очень редко у людей с болезнью Грейвса развивается кожное заболевание, известное как претибиальная дермопатия или микседема. Это состояние характеризуется развитием утолщенной, красноватой кожи на передней части голеней. Она обычно ограничена голенями, но, иногда, может также появится на ногах. Редко возникает отек мягких тканей кистей рук и пальцев рук и ног (акропахия).
Дополнительные симптомы, связанные с болезнью Грейвса, включают учащенное сердцебиение, легкую дрожь рук и/или пальцев, выпадение волос, ломкость ногтей, повышение сегментарных рефлексов (гиперрефлексия), повышение аппетита и увеличение частоты дефекаций. Женщины с болезнью Грейвса могут испытывать изменения в менструальном цикле. Мужчины могут испытывать эректильную дисфункцию. В некоторых случаях болезнь Грейвса может прогрессировать, вызывая застойную сердечную недостаточность или ненормальное истончение и слабость костей (остеопороз), что делает кости ломкими и подверженными повторным переломам.
Причины и факторы риска
Болезнь Грейвса считается аутоиммунным заболеванием, но есть и другие факторы, способствующие его развитию, включая генетические, экологические и/или другие факторы.
Аутоиммунные нарушения возникают, когда иммунная система организма по ошибке атакует здоровые ткани. Иммунная система обычно вырабатывает специализированные белки, называемые антителами. Антитела реагируют на инородные вещества (например, бактерии, вирусы, токсины) в организме, вызывая их разрушение. Антитела могут напрямую убивать микроорганизмы или покрывать их, чтобы они легче разрушались лейкоцитами. Конкретные антитела создаются в ответ на конкретные материалы или вещества. Вещество, которое стимулирует выработку антител, называется антигеном.
При болезни Грейвса иммунная система создает аномальное антитело, называемое иммуноглобулином, стимулирующим щитовидную железу. Это антитело имитирует функцию нормального тиреотропного гормона. Он прикрепляется к поверхности клеток щитовидной железы и включает клетки для выработки гормонов, что приводит к перепроизводству этих гормонов (сверхактивности щитовидной железы). При офтальмопатии Грейвса эти антитела могут также влиять на клетки, окружающие глаза.
Были идентифицированы различные гены, которые связаны с болезнью Грейвса, включая гены, ослабляющие или модифицирующие реакцию иммунной системы (иммуномодуляторы), такие как CD25, CD40, CD40, CTLA-4, FOXP3 и различные гены HLA, в частности HLA- DR3. Гены, которые напрямую связаны с функцией щитовидной железы, такие как гены тиреоглобулина (Tg) или рецептор гормона, стимулирующего щитовидную железу (TSHR), также связаны с болезнью Грейвса. Ген Tg продуцирует тиреоглобулин — белок, содержащийся только в ткани щитовидной железы и играющий роль в выработке гормонов щитовидной железы. Ген TSHR производит белок, который является рецептором и связывается с гормонами, стимулирующими щитовидную железу. Точная причина, по которой генетические факторы и факторы окружающей среды взаимодействуют, вызывая заболевание, до конца не изучена. Дополнительные генетические факторы, известные как гены-модификаторы, могут играть роль в развитии или выражении болезни Грейвса.
Факторы окружающей среды, которые могут вызвать развитие заболевания, включают экстремальные эмоциональные или физические нагрузки, инфекцию или беременность. Люди, которые курят, подвергаются большему риску развития болезни Грейвса и офтальмопатии Грейвса. Люди с другими расстройствами, вызванными сбоями в работе иммунной системы, такими как диабет 1 типа или ревматоидный артрит, подвержены большему риску развития болезни Грейвса.
Затронутые группы населения
Болезнь Грейвса поражает женщин чаще, чем мужчин, в соотношении 5-10 к 1. Нарушение обычно развивается в среднем возрасте с пиковой заболеваемостью в 40-60 лет, но может также затрагивать детей, подростков и пожилых людей. Заболевание встречается практически в любой части мира. По оценкам, патология поражает 2-3% населения в целом. Болезнь Грейвса является наиболее распространенной причиной гипертиреоза.
Близкие по симптомам расстройства
Люди с болезнью Грейвса часто имеют в анамнезе других членов семьи с проблемами щитовидной железы или аутоиммунными заболеваниями. У некоторых родственников может быть гипертиреоз или недостаточная активность щитовидной железы (гипотиреоз); у других могут быть другие аутоиммунные заболевания, включая преждевременное поседение волос (начиная с 20 лет). Точно так же в семье могут быть проблемы с иммунитетом, в том числе ювенильный диабет, пернициозная анемия (из-за недостатка витамина В12) или безболезненные белые пятна на коже, известные как витилиго.
Болезнь Хашимото, также известная как тиреоидит Хашимото или аутоиммунный тиреоидит, является аутоиммунным заболеванием, подобным болезни Грейвса. Однако антитела при болезни Хашимото либо блокируют, либо разрушают щитовидную железу и вызывают недостаточную секрецию гормонов щитовидной железы (гипотиреоз). Тиреоидит Хашимото может возникать в любом возрасте, но чаще всего встречается в третьем-пятом десятилетиях жизни и чаще встречается у женщин, чем у мужчин. Он характеризуется увеличенной щитовидной железой, которая инфильтрирована лимфоцитами. Со временем щитовидка может быть полностью разрушена. Лечение состоит в замене количества гормона, которое собственная щитовидная железа больше не может вырабатывать, L-тироксином, синтетической формой основного гормона щитовидной железы.
Другие причины гипертиреоза включают токсический узловой или многоузловой зоб, для которого характерны один или несколько узелков или комков в щитовидной железе, постепенно растущих и увеличивающих свою активность, так что общий выброс гормона щитовидной железы в кровь превышает норму. Кроме того, больные могут временно иметь симптомы гипертиреоза, если у них есть состояние, которое называется тиреоидит. Тиреоидит возникает в результате проблем с иммунной системой или вирусной инфекции, в результате которой из железы вытекает накопленный гормон щитовидной железы. Типы тиреоидита включают подострый тиреоидит, тихий тиреоидит, инфекционный тиреоидит, радиационный тиреоидит и послеродовой тиреоидит. В большинстве случаев тиреоидит проходит. Редко, определенные формы рака щитовидной железы и некоторые опухоли, такие как аденомы гипофиза, продуцирующие ТТГ, могут вызывать симптомы, подобные тем, которые наблюдаются при болезни Грейвса. Наконец, симптомы гипертиреоза также могут быть вызваны приемом слишком большого количества гормона щитовидной железы в форме таблеток.
Диагностика
Диагноз болезни Грейвса ставится на основании подробной истории заболеваний пациента и семьи, тщательной клинической оценки, определения характерных признаков и специальных тестов, таких как анализы крови, измеряющих уровни гормонов щитовидной железы и гормонов, стимулирующих работу щитовидной железы. Для подтверждения диагноза могут быть проведены анализы крови на наличие специфических антител, вызывающих болезнь Грейвса, но, как правило, в них нет необходимости.
Стандартные методы лечения
Лечение болезни Грейвса обычно включает один из трех методов:
- Антитиреоидные препараты (тионамиды).
- Использование радиоактивного йода.
- Хирургическое вмешательство.
Конкретная форма рекомендованного лечения может основываться на возрасте больного и степени заболевания.
Наименее инвазивным методом лечения болезни Грейвса является использование препаратов, уменьшающих выброс гормона щитовидной железы (антитиреоидные препараты). Эти препараты особенно предпочтительны для лечения детей младшего возраста и беременных женщин, лиц с легкими случаями гипертиреоза или лиц, которым требуется быстрый контроль гипертиреоза. Наиболее распространенным антитиреоидным препаратом, используемым для лечения болезни Грейвса, является метимазол, который рекомендован Американской ассоциацией щитовидной железы и Американской ассоциацией клинических эндокринологов в качестве исходного метода лечения гипертиреоза у детей и подростков. В России есть аналоги: тирозол, мерказолил. Иногда пропилтиоурацил (пропицил) используется в особых случаях, особенно когда болезнь Грейвса возникает на ранних сроках беременности.
Определенными методами лечения болезни Грейвса являются те, которые разрушают щитовидную железу, что часто приводит к гипотиреозу. Окончательная терапия радиоактивным йодом является наиболее распространенным методом лечения болезни Грейвса. Йод — это химический элемент, используемый щитовидной железой для создания (синтеза) гормонов щитовидной железы. Почти весь йод в организме человека поглощается тканями щитовидной железы. Больным дается раствор, содержащий радиоактивный йод, который будет проходить через кровоток и накапливаться в щитовидке, где он будет повреждать и разрушать ткани щитовидной железы. Это уменьшит щитовидную железу и уменьшит перепроизводство гормонов. Если уровень гормонов щитовидной железы упадет слишком низко, может потребоваться гормональная терапия для восстановления адекватного уровня гормонов щитовидной железы.
Другой окончательной терапией является операция по удалению всей или части щитовидной железы (тиреоидэктомия). Этот метод лечения болезни Грейвса обычно предназначен для лиц, у которых другие формы лечения не были успешными или противопоказаны или при наличии больших желез, или тем, кто заинтересован в скорейшем разрешении гипертиреоза. После операции часто возникает гипотиреоз; однако, эта операция может привести к желаемому результату.
В дополнение к трем вышеупомянутым методам лечения могут быть назначены препараты, блокирующие гормоны щитовидной железы, которые уже циркулируют в крови, для выполнения своих функций (бета-блокаторы). Можно использовать бета-блокаторы, такие как пропранолол, атенолол или метопролол. Когда уровень гормонов щитовидной железы нормализуется, терапию бета-блокаторами можно прекратить.
Во многих случаях необходимы пожизненное наблюдение и лабораторные исследования. В некоторых случаях может потребоваться пожизненная гормонозамещающая терапия.
Легкие случаи офтальмопатии Грейвса (нарушения зрения, связанные с болезнью Грейвса) можно лечить с помощью солнцезащитных очков, мазей, искусственных слез и/или призм, прикрепленных к очкам. Более серьезные случаи офтальмопатии Грейвса можно лечить кортикостероидами, такими как преднизон, чтобы уменьшить отек тканей, окружающих глаза.
Орбитальная декомпрессионная операция и орбитальная лучевая терапия также могут быть необходимы в более тяжелых случаях. Во время операции орбитальной декомпрессии хирург вынимает кость между глазницей (орбитой) и пазухами. Это позволяет глазу вернуться в свое естественное положение внутри глазницы. Эта операция обычно предназначена для лиц, подвергающихся риску потери зрения из-за давления на зрительный нерв или больным, которым другие варианты лечения не помогли. Эти методы лечения требуют лечения у офтальмологов, специализирующихся на лечении офтальмопатии Грейвса.
Прогноз
Многие пациенты остаются здоровыми после одного курса антитиреоидных препаратов, но рецидив может произойти в любое время. Радиоактивный йодид очень эффективен, но часто приводит к гипотиреозу. Хирургия также может вызвать гипотиреоз.
Признаки заболевания, как правило, улучшаются при лечении антитиреоидными препаратами. Тем не менее, некоторый дефекты внешнего вида часто остается.
Болезнь Грейвса (ДТЗ) считается одной из наиболее распространенных патологий ЩЖ, основное проявление при которой – тиреотоксикоз. Гиперфункция органа развивается не всегда. Болезнь может быть вызвана воспалением в железе и сопровождается выбросом тиреоидных гормонов и разрушением фолликулов.
Общие сведения и патогенез
Болезнь Грейвса, что это такое? Простыми словами, это системная аутоиммунная патология, которая приводит к поражению ЩЖ, сопровождается синдромом тиреотоксикоза и экстратиреоидной патологией.
У женщин диффузный токсический зоб (код по МКБ-10 Е.05) встречается в 5 раз чаще, если сравнивать с мужчинми. Основная причина развития патологии – дефект Т-лимфоцитов, чаще всего врожденный. При срыве толерантности активизируются В-лимфоциты, вырабатывающие иммуноглобулин G. Связывание антител с ТТГ провоцирует активизацию. Вследствие этого происходит повышение выработки гормонов, так и формируется тиреотоксикоз.
Если сравнивать с другими аутоиммунными болезнями (СД, гиперкортицизм) при болезни Грейвса орган-мишень (гипертиреоз) не разрушается, а стимулируется. Главный продукт секреции Т4 остается. При увеличении секреции тиреоидных гормонов количество их свободных фракций растет.
К триггерным факторам относят вирусные инфекции, стрессы, курение. К примеру, длительный эмоциональный стресс может спровоцировать усиленную секрецию кортизола, что подавляет Т-лимфоциты, а именно их активность. В результате такого супрессорного влияния лимфоциты (аутореактивные) становятся свободными и начинают полноценно проявлять свою активность. Курение 2 раза повышает вероятность развития патологии.
Симптомы
При тиреотоксикозе нарушаются все виды обмена, в большей степени это касается жирового. Такое нарушение оказывает влияние на работе многих органов и систем. Симптомы у женщин прогрессируют достаточно быстро.
При катаболическом синдроме, вызванном тиреотоксикозом, происходят нарушения в нервной (расстройство сна, тремор пальцев, слабость в мышцах) или сердечно-сосудистой системах (тахикардия, скачки уровня АД, аритмия, периферические отеки).
У пациентов отмечается:
- слабость;
- повышенный аппетит, но при этом масса тела снижается;
- чувство жара, сильный гипергидроз;
- миокардиодистрофия, кардиосклероз;
- застойные явления в легких, асцит.
Дополнительно присутствуют нарушения в пищеварении. Избыток тиреоидных гормонов негативно влияет на репродуктивную систему. У женщин сбивается цикл (возможна аменорея), дисфункция яичников, ановуляция. Мужчины отмечают нарушение эректильной функции, снижение либидо, гинекомастия.
Высокая концентрация тиреоидных гормонов негативно воздействует на клетки печени. Происходит активизация цитоплазмы, что приводит к детоксикации органа. Изначально это можно определить по низкому уровню холестерина, потом – нарушениями в углеводном обмене. По мере развития патологии уровень печеночных трансаминаз растет. Если вовремя выявить и начать лечить болезнь Грейвса, все нарушения пройдут.
Тиреотоксикоз провоцирует нарушение в кальциево-фосфорном обмене. Потеря микроэлементов с мочой в разы выше по сравнению с нормой. Но в сыворотке крови их концентрация не выходит за пределы нормы. Избыток тиреоидных гормонов в организме оказывает воздействие на костную ткань. Остеопороз в большинстве случаев диагностируется у женщин в пожилом возрасте, а на рентгеновских снимках он напоминает климактерический.
У пожилых людей зоб часто отсутствует, возможно небольшое увеличение железы в размере в сочетании с узловым зобом. В случае атипичного течения болезни возможна сильная потеря веса у пациента. Явления анорексии, которые сопровождаются мышечной слабостью и приводят к тому, что врачи могут подозревать онкологию.
Именно поэтому когда у больных старше 60 лет выявлена сердечная недостаточность или аритмия, они должны обследоваться на тиреотоксикоз. Патология может иметь стертые проявления. Пациенты чувствуют вялость, сильную слабость, у них развиваются депрессивные состояния, миопатия (проксимального типа).
Для установления диагноза важно определить:
- уровень гормонов ЩЖ;
- показатель ТТГ, который синтезируется гипофизом.
Для проведения диагностики дифференциального типа применяется иммуноферментный анализ, с его помощью можно установить наличие антител к тиреоидной пероксидазе, ТТГ и тиреоглобулину.
УЗИ дает возможность установить имеется ли увеличение железы, гипоэхогенность. При Базедовой болезни отмечается низкая эхогенность тканей железы, рост объема и усиление кровотока.
В качестве дополнительного метода диагностики используется сцинтиграфия, с ее помощью можно отличить болезнь Грейвса от других причин, спровоцировавших тиреотоксикоз. Если токсический зоб имеет множество узлов или сформировалась аденома токсического характера, специалист может выявить горячий узел.
Диагноз ДТЗ таким образом можно установить при наличии:
- нескольких из описанных клинических проявлений;
- повышенных уровней активных веществ (Т3 и Т4);
- сниженного показателя ТТГ.
Наличие высокого титра маркера иммуногенного тиреотоксикоза подтверждает, что причина патологии – болезнь Грейвса. Терапия может быть с применением различных методов: с помощью медпрепаратов, хирургического вмешательства, также может назначаться радиойодтерапия.
Поделиться ссылкой:
Впервые эту болезнь описали сразу два ученых: ирландец Тринити Роберт Джеймс Грейвс и немец Карл Адольф фон Базедов. Поэтому в англоязычной литературе она известна как болезнь Грейвса, а в немецкой литературе – как Базедова болезнь, именно этот термин получил распространение и в России.
Болезнь Грейвса или диффузный токсический зоб – это аутоиммунное заболевание, которое связано с появлением в организме антител к рецептору тиреотропного гормона.
- Наши специалисты
- Почему возникает диффузный токсический зоб
В норме на щитовидной железе есть рецепторы тиреотропного гормона (ТТГ), который вырабатывается гипофизом и регулирует работу щитовидной железы. При болезни Грейвса организмом начинают вырабатываться антитела, которые связываются с этими рецепторами подобно самому ТТГ. Это приводит к гиперстимуляции щитовидной железы и её гиперфункции, она начинает активно вырабатывать гормоны. У пациента развивается тиреотоксикоз. При этом степень увеличения щитовидной железы и тяжесть тиреотоксикоза – это два фактора, которые не связаны между собой. Пораженная щитовидная железа может увеличиваться в размерах, а может быть и нормального объёма. Причины болезни пока не определены. Известно, что существует генетическая предрасположенность, а также тот факт, что болезнь чаще возникает у людей с другими заболеваниями эндокринной системы (сахарный диабет, болезнь Аддисона).
- Опасна ли болезнь Грейвса для жизни
- Офтальмопатия
Более чем в половине всех случаев болезнь Грейвса сопровождается так называемой эндокринной офтальмопатией или эндокринной орбитопатией. Это два разных заболевания, которые имеют один пусковой механизм. Нарушение работы щитовидной железы способствует разрастанию ретробульбарной клетчатки, которая приводит к тому, что глаза у пациента как бы выкатываются наружу. Поражаются глазодвигательные мышцы, ухудшается трофика глаз, процесс может закончиться полной потерей зрения.
- Особенности хирургии
Болезнь Грейвса является ограничением для роботических и эндоскопических операций. Удалять щитовидную железу при болезни Грейвса гораздо сложнее, чем удалять железу, поражённую раком. При болезни Грейвса щитовидная железа гипертрофирована за счёт увеличения клеток в размерах. Чем больше железа в размерах, тем сложнее хирургу выделять возвратные гортанные нервы, искать и сохранять околощитовидные железы. Поэтому при болезни Грейвса применяются открытые операции на щитовидной железе.
Гигантские объёмы щитовидной железы порой могут быть связаны с неадекватным назначением тиреостатиков, которые полностью блокируют работу щитовидной железы и вводят человека в состояние гипотиреоза. Щитовидная железа не работает, её гормоны снижаются, а ТТГ повышается, приводя к гипертрофии щитовидной железы. За несколько месяцев нерациональная консервативная терапия у пациента с болезнью Грейвса может привести к росту щитовидной железы до очень больших размеров, значительно осложнив работу хирурга.
При болезни Грейвса щитовидная железа – это мишень аутоиммунной агрессии, поэтому основное лечение направлено на подавление синтеза гормонов или удаление органа. На первом этапе лечения проводят консервативную терапию. Пациентам назначают тиреостатики – препараты, которые блокируют синтез гормонов в самой щитовидной железе. Обычно, в ходе консервативного лечения у 10-15% пациентов происходит спонтанная ремиссия. Тиреостатиками лечат не более 12-18 месяцев. Если ремиссии за это время не произошло, то переходят к радикальным мерам.
Болезнь Грейвса – это аутоиммунное заболевание, при котором можно удалить орган-мишень, сохранив достойное качество жизни. Существует два метода радикального лечения диффузного токсического зоба: хирургический и радиойодтерапия. Ключевым моментом в выборе метода является объём щитовидной железы. Терапия радиоактивным йодом, однократно может разрушить железу примерно на 50-60 мл. Если щитовидная железа значительно увеличена в размерах и требуется разрушить большой объем, то радиоактивный йод назначается ступенчато, либо выбор делается в пользу операции.
После удаления железы пациенту назначается заместительная терапия, компенсирующая возникший гормональный дефицит. Иногда после удаления щитовидной железы и начала заместительной терапии пациенты начинают прибавлять в весе. Однако, этот момент не связан с негативным влиянием гормональных препаратов. Прибавка в весе происходит потому, что на фоне тиреотоксикоза пациенты сильно теряли в весе, а в стабильном состоянии, на фоне заместительной терапии, они возвращаются к нормальной массе тела.
- Вопросы пациентов
Пациенты с болезнью Грейвса часто интересуются, можно ли с заболеваниями щитовидной железы ездить в страны с жарким климатом. В настоящее время диффузный токсический зоб, как и рак щитовидной железы, не является противопоказанием к пребыванию в жарком климате. Доказано, что факторы внешней среды никак не влияют на течение болезни. Кроме этого, определенный процент людей с болезнью Грейвса постоянно проживает в южных широтах.
Не менее частый вопрос связан с возможностью планировать беременность после терапии радиоактивным йодом. После лечения радиоактивным йодом не рекомендовано планировать беременность в течение полугода. В меньшей степени это ограничение связано с радиацией, а в большей степени с тем, что имеется высокий процент невынашивания плода в эти полгода. Точная причина невынашивания до сих пор неизвестна.
Мнение, что пациенткам, которые были прооперированы по поводу рака щитовидной железы или диффузного токсического зоба, нельзя беременеть в течении 10 лет является заблуждением. Есть пациентки, у которых заболевание выявляется на фоне уже имеющейся беременности. Операция, выполненная на фоне беременности и после родов, никак не влияет на прогноз.
Если пациентке уже была проведена резекция щитовидной железы и назначена заместительная терапия, то на период беременности врач увеличит дозу препарата, а после родов вернет его к исходной дозе.
Мужчинам не рекомендуется участвовать в зачатии в течение 120 дней с момента окончания лечения радиоактивным йодом. Это связано с периодом жизни сперматозоидов.

Диффузный токсический зоб (базедова болезнь, или болезнь Грейвса) – это заболевание иммунной системы, которое характеризуется избыточной выработкой гормонов щитовидной железы.
Такое состояние называется гипертиреоидизмом.
Согласно американской статистике, гипертиреоидизмом в течение жизни страдает 2% женщин и 0,2% мужчин.
Базедова болезнь является наиболее частой причиной гипертиреоидизма (80% случаев), хотя он может возникать и при других заболеваниях.
Щитовидная железа влияет на многие органы и системы, поэтому признаки базедовой болезни могут быть самыми разнообразными. Базедова болезнь редко представляет угрозу для жизни. Диффузный токсический зоб может поразить любого человека, но чаще всего болеют женщины среднего возраста. Пик заболеваемости приходится на 40-60 лет.
Первоочередная цель лечения базедовой болезни – уменьшить выработку гормонов щитовидной железы и облегчить симптомы заболевания.
Причины базедовой болезни
Базедова болезнь вызвана нарушением в иммунной системе. В норме наш иммунитет вырабатывает особые белки, антитела, для борьбы с вирусами и бактериями. При базедовой болезни организм начинает производить антитела против клеточных протеинов собственной щитовидной железы. Причины этого сбоя не до конца понятны.
В здоровом организме работа щитовидной железы регулируется тиреотропным гормоном (ТТГ), который выделяет гипофиз – маленькая структура у основания головного мозга. При базедовой болезни иммунная система производит антитела против белков щитовидной железы. Это приводит к повышению продукции гормонов.
Гормоны щитовидной железы выполняют в организме разные функции:
• Температура тела.
• Регуляция обмена веществ.
• Выделение энергии клетками.
• Функции нервной системы.
• Работа сердца.
• Мышечная сила.
• Менструальный цикл и др.
Следовательно, дисбаланс гормонов при базедовой болезни способен затрагивать многие органы, нарушая здоровье и качество жизни больных.
Точная причина офтальмопатии при базедовой болезни точно не известна. Считается, то антитела TRAb могут каким-то образом влиять на ткани вокруг глаз. Антитела подстегивают воспаление, которое приводит к офтальмопатии.
Глазные симптомы при базедовой болезни, известные в западной литературе как офтальмопатия Грейвса, могут развиваться через месяцы или годы после появления гипертиреоидизма.
Факторы риска базедовой болезни:
• Возраст. Базедова болезнь чаще всего возникает после 40 лет.
• Пол. По статистике, женщины более повержены базедовой болезни.
• Семейная история. Возможна генетическая предрасположенность к базедовой болезни, поэтому случаи заболевания у близких родственников – это риск.
• Аутоиммунные болезни. Люди, страдающие сахарным диабетом 1-го типа или ревматоидным артритом, находятся в группе риска.
• Эмоциональный и физический стресс. Стрессовые события в жизни или тяжелые болезни могут действовать как триггер, провоцирующий базедову болезнь у генетически склонных людей.
• Беременность. Беременность или недавние роды могут повышать риск базедовой болезни, особенно у генетически предрасположенных лиц.
• Курение. Табакокурение оказывает влияние на иммунную систему, повышает риск базедовой болезни. Степень риска напрямую зависит от количества выкуриваемых сигарет. У курильщиков с базедовой болезнью выше риск и тяжесть офтальмопатии.
Симптомы базедовой болезни
Обычные симптомы болезни Грейвса включают:
• Тревожность.
• Раздражительность.
• Нарушение сна.
• Утомляемость.
• Тахикардия.
• Аритмия.
• Дрожание рук.
• Влажная кожа.
• Повышенная потливость.
• Чувствительность к жаре.
• Потеря массы тела при сохраненном аппетите.
• Увеличение щитовидной железы (зоб).
• Нарушение менструального цикла.
• Эректильная дисфункция.
• Снижение либидо.
• Гинекомастия у мужчин.
• Усиление перистальтики кишечника.
• Экзофтальм и мешки под глазами (офтальмопатия Грейвса).
• Воспаленная, красная кожа на ногах (дермопатия Грейвса).
У половины больных базедовой болезнью наблюдаются глазные симптомы, известные как офтальмопатия Грейвса. При этом болезнь затрагивает мышцы и другие ткани вокруг глаз.
Симптомы офтальмопатии Грейвса:
• Выпученные глаза (экзофтальм).
• Неполное смыкание век.
• Опущение нижнего века.
• Мешки под глазами.
• Сухие, раздраженные глаза.
• Покраснение и воспаление.
• Давление и боль в глазах.
• Чувствительность к свету.
• Ограничение движений глаз.
• Двоение в глазах.
• Снижение зрения (редко).
• Язвы на роговице (редко).
Это редкое проявление базедовой болезни. Дермопатия Грейвса характеризуется покраснением и утолщением кожи на голенях и ступнях. Дермопатия наблюдается у 1-2% больных.
Когда следует обратиться к врачу?
Если вы страдаете болезнью Грейвса и начали испытывать симптомы, связанные с сердцем (частое и нерегулярное сердцебиение), то срочно обратитесь к своему врачу.
Осложнения базедовой болезни:
1. Осложнения беременности.
При базедовой болезни возможны преждевременные роды, дисфункция щитовидной железы плода, задержка роста плода и преэклампсия. Последнее осложнение очень опасно для матери. Преэклампсия проявляется повышением артериального давления и высоким содержанием белка в моче.
2. Болезни сердца.
При отсутствии лечения базедова болезнь может вызывать нарушения сердечного ритма, изменение структуры сердечной мышцы, сердечную недостаточность.
3. Тиреоидный шторм.
Это редкое, угрожающее жизни осложнение, также известное как тиреотоксический криз. Возникает при тяжелой базедовой болезни, если больной не получает адекватного лечения.
Внезапное и резкое повышение уровня гормонов щитовидной железы проявляется такими симптомами:
• Повышение температуры.
• Спутанность сознания, делирий.
• Чрезвычайная слабость.
• Выраженная аритмия.
• Гипотензия.
• Тремор.
• Кома.
Тиреотоксический криз требует оказания немедленной медицинской помощи!
4. Хрупкость костей.
Диагностика базедовой болезни
Для подтверждения диагноза врач может назначить такие процедуры:
• Анализ крови на тиреотропный гормон гипофиза (ТТГ) и уровень гормонов щитовидной железы. У людей с базедовой болезнью обычно выявляется пониженный уровень ТТГ при высоком уровне гормонов щитовидной железы.
• Исследование с радиоактивным йодом. Йод необходим щитовидной железе, чтобы синтезировать гормоны. Врачи вводят в кровь радиоактивный йод, а затем при помощи специального сканера оценивают скорость, с которой железа его поглотила. Если железа очень быстро усвоила меченый йод, значит, она вырабатывает слишком много гормонов.
• Визуализация. Если офтальмопатия Грейвса под вопросом, врач может назначить компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) для уточнения.
Лечение базедовой болезни
Цель лечения – подавить выработку тиреоидных гормонов и блокировать их влияние на организм.
Вот некоторые методы лечения:
1. Лечение радиоактивным йодом.
Радиоактивный йод принимают перорально. Щитовидная железа поглощает радиоактивное вещество, которое постепенно разрушает гиперактивные клетки. С месяцами железа уменьшается, выработка гормонов падает.
Лечение радиоактивным йодом связано с риском ухудшения офтальмопатии. Этот побочный эффект обычно незначительный и временный. Также возможно временное повышение уровня тиреоидных гормонов и падение уровня тестостерона.
Терапия радиоактивным йодом противопоказана беременным и кормящим. Это лечение может настолько сильно подавить щитовидную железу, что в будущем, возможно, понадобится прием гормонов (левотироксина).
2. Антитиреоидные препараты.
Антитиреоидные препараты нарушают синтез гормонов в щитовидной железе. К этим препаратам относят пропилтиоурацил и тиамазол (Мерказолил).
После кратковременного применения этих средств через некоторое время возможно обострение болезни. Если принимать антитиреоидные препараты более года, можно достичь долговременных результатов. Эти лекарства используют также при подготовке к лечению радиоактивным йодом.
Побочные эффекты этих препаратов включают сыпь, боль в суставах, печеночную недостаточность, нарушения состава крови и др. Тиамазол не назначается беременным из-за риска врожденных пороков. Пропилтиоурацил является вариантом для беременных женщин.
Эти лекарства никак не влияют на продукцию гормонов щитовидной железы. Они уменьшают частоту сердечных сокращений, ослабляют тремор, раздражительность, тревожность, непереносимость жары, потливость и т.д.
К этим препаратам относят пропранолол (Индерал), атенолол (Атенобене), метопролол (Корвитол), надолол и другие. Бета-блокаторы не рекомендуют назначать при астме, потому что они могут вызывать бронхоспазм. Также бета-блокаторы затрудняют лечение диабета. Внезапное прекращение приема бета-блокаторов может вызвать синдром отмены.
4. Хирургическое лечение.
Если медикаментозное лечение не помогает, врач может назначить тиреоидэктомию – удаление щитовидной железы. После операции больным нужно пожизненно принимать гормоны щитовидной железы. Риски, связанные с операцией на щитовидной железе: нарушение иннервации голосовых связок и повреждение паращитовидных желез.
5. Лечение офтальмопатии Грейвса.
Легкая офтальмопатия может контролироваться при помощи искусственных слез и увлажняющих глазных гелей.
При тяжелых глазных симптомах методы лечения включают:
• Прием кортикостероидов для уменьшения выраженности экзофтальма.
• Орбитальная декомпрессия. Заключается в создании дополнительного пространства в глазнице, что дает глазу больше места.
• Операции на глазных мышцах. Одна или несколько операций помогают больному вернуть нормальную подвижность глазного яблока.
• Орбитальная радиотерапия с использованием направленных рентгеновских лучей, чтобы разрушить часть тканей позади глаза и облегчить экзофтальм.
• Ношение линз. После некоторых операций по поводу офтальмопатии Грейвса возможно двоение в глазах, что исправляется при помощи специальных линз.
1. Хорошо питайтесь и упражняйтесь.
Базедова болезнь нарушает прочность костей, а специальные физические упражнения помогут вам поддержать опорно-двигательный аппарат. Болезнь Грейвса, как и ее лечение, сильно влияет на ваш обмен веществ. Обсудите с врачом подходящий для вас на данном этапе рацион и уровень нагрузок.
2. Контролируйте стресс.
Эмоциональный и физический стресс – это опасные триггеры, которые могут ухудшать базедову болезнь. Постарайтесь справляться со стрессом. Займитесь любимым делом, послушайте музыку, освойте техники релаксации, посетите психотерапевта.
3. Советы при офтальмопатии Грейвса.
Для облегчения глазных симптомов вы можете прикладывать прохладные компрессы к глазам, использовать искусственные слезы и увлажняющий глазной гель. Носите солнцезащитные очки, когда выходите на улицу. Спите с приподнятой головой – это уменьшит накопление жидкости под глазами.
4. Советы при дермопатии Грейвса.
Если базедова болезнь поражает кожу, можно попробовать кремы и мази, содержащие гидрокортизон. Они снимают покраснение и отечность.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Читайте также:

