Бляшковидный рак желудка это
В зависимости от локализации опухоли в желудке выделяют:
- рак пилорического отдела желудка
- рак малой кривизны тела с переходом на заднюю и переднюю стенки желудка
- рак кардиального отдела желудка
- рак большой кривизны желудка
- рак дна желудка
Наиболее часто опухоль локализуется в нижнем (дистальном) отделе желудка, по малой кривизне желудка и его задней стенке/
По распространенности опухоли в органе рак желудка может быть субтотальным (поражено более одного из вышеуказанных отделов) и тотальным (поражены практически все отделы органа).
Понимание точной локализации опухоли и её распространения на отделы желудка очень важна для выбора тактики хирургического лечения рака желудка. В зависимости от распространенности и локализации рака желудка принимается решение о возможности выполнения резекции желудка (удаления части органа) или гастрэктомии (удаления всего желудка целиком)
Выделяют различные макроскопические формы рака желудка, которые характеризуют рост опухоли (В.В. Серов, 1970):
1. Рак с преимущественным экзофитным (опухоль растет внутрь просвета желудка) ростом:
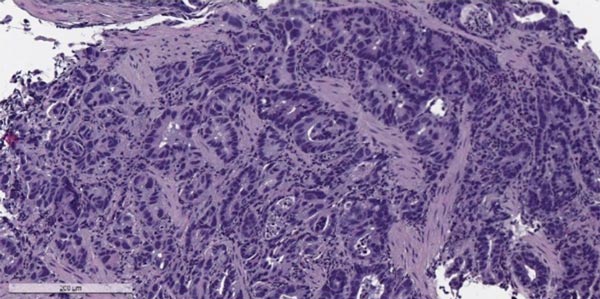
- бляшковидный рак желудка представляет собой небольшую площадку с уплощенными желудочными складками, незначительно выступающую в просвет желудка. Гистологически опухоль чаще имеет строение недифференцированного рака или аденокарциномы, произрастающих из слизистой оболочки или подслизистой основе, т.е. относится к раннему раку
- полипозный и грибовидный раки желудка крайне редкий - всего 2-3% случаев всех желудочных карцином. Они представляют собой новообразования, возвышающиеся над поверхностью слизистой, хорошо отграниченные от окружающих тканей, красного цвета, могут быть дольчатыми. Размеры их варьируют в широких пределах. Полипозный рак имеет вид полипа на тонкой ножке. В отличие от него грибовидный рак имеет широкое основание и напоминает цветную капусту. Часто на поверхности данных карцином выявляются участки кровоизлияний, эрозии и отложения фибрина. Гистологически полиповидный рак чаще имеет строение папиллярной аденокарциномы, грибовидный – аденокарциномы или недифференцированного рака
- изъязвленный рак желудка, а именно:
- первично-язвенный характеризуется изъязвлением в самом начале своего возникновения. Обычно появляется бляшковидный очаг малигнизации, поверхность которого быстро эрозируется и изъязвляется. Гистологически чаще имеет строение недифференцированного рака.
- блюдцеобразный (рак-язва) представляет собой распавшееся экзофитное новообразование. Имеет вид язвы с валообразными краями на широком основании. От окружающей слизистой желудка опухоль обычно хорошо отграничена. Блюдцеобразная форма встречается в 25-30% наблюдений. Гистологически чаще имеет строение аденокарциномы.
- рак из хронической язвы (язва-рак) возникает при малигнизации хронической язвы. Опухоль локализуется в месте излюбленного расположения хронической язвы желудка – на малой кривизне и макроскопически на нее похожа. Она имеет форму глубокого дефекта (кратера) в стенке желудка с подрытыми плотными, как мозоль краями, проксимальным подрытым и дистальным пологим. Малигнизация обычно возникает в одном из краев, что приводит к появлению сероватой экзофитной массы без четких границ. В дифференциальной диагностике с блюдцеобразным раком помогает язвенный анамнез, а также обнаружение при микроскопическом исследовании среди опухолевой ткани разрастаний рубцовой на месте мышечной оболочки, а также сосудов с утолщенными склерозированными стенками, ампутационных невром, свойственных хронической язве желудка. Гистологически язва-рак чаще имеет строение аденокарциномы.
2. Рак с преимущественным эндофитным (опухоль растет внутрь стенки желудка) ростом:
- инфильтративно-язвенный рак желудка рак наблюдается у 50-55% больных. Характеризуется значительным прорастанием опухолью стенки желудка в сочетании с эрозированием и изъязвлением его слизистой оболочки. Одна или несколько язв могут иметь различные размеры и глубину. Характерна атрофия и инфильтрация слизистой вокруг опухоли. Стенка желудка обычно утолщена и ригидна. Описаны гигантские изъязвления, занимающие несколько отделов желудка. В клинической практике часто встречаются случаи пенетрации язвенного рака желудка в соседние органы.
- диффузный рак желудка развивается в 10-15% наблюдений. Выраженный эндофитный характер роста приводит к равномерному утолщению, уплотнению и деформированию стенки желудка. В ее толще развиваются плотные фиброзные тяжи, а на поверхности слизистой могут формироваться небольшие изъязвления. Диффузный рак, как правило, характеризуется скиррозным типом роста, при этом опухолевые клетки немногочисленны по сравнению с количеством фиброзной стромы. Гистологически чаще всего выявляют недифференцированную карциному или слизистый рак.
3. Рак желудка с смешанным (экзо-эндофитным) характером роста:
- переходные формы рака желудка примерно 8-10 % наблюдений
Рак
желудка
по
частоте занимает первое место среди
раковых опухолей и встречается чаще у
мужчин в возрасте от 50 до 70 лет. Среди
случаев смерти от
рака
он составляет около 25%.
Классификация.
Клинико-анатомическая
классификация рака желудка учитывает
локализацию опухоли, характер ее роста,
микроскопическую форму рака и
гистологический тип.
В
зависимости от локализации рака в том
или ином отделе желудка различают шесть
его видов: пилорический (50%), малой
кривизны тела с переходом на стенки
(27%), кардиальный (15%), большой кривизны
(3%), фундальный (2%), тотальный (3%).
Мультицентрический рак желудка
встречается редко. Как видно, в 3/4 случаев
рак локализуется в пилорическом
отделе
и на малой кривизне желудка, что
имеет несомненное диагностическое
значение. В зависимости от характера
роста выделяют следующие клинико-анатомические
формы рака желудка (В.В. Серов):
І.
Рак с преимущественно экзофитным
экспансивным ростом:
полипозный
рак (в том числе развившийся из полипа
желудка);
фунгозный
(грибовидный) рак;
изъязвленный
рак (злокачественные язвы):
а) первично-язвенная
форма рака желудка;
б) блюдцеобразный
рак (рак-язва);
в) рак
из хронической язвы (язва-рак).
П.
Рак с преимущественно эндофитным
инфильтрирующим ростом:
диффузный
рак (с ограниченным или тотальным
поражением желудка).
Ш.
Рак с экзоэндофитным, смешанным,
характером роста: переходные формы.
Согласно
этой классификации, формы рака желудка
являются одновременно фазами развития
рака, что позволяет наметить определенные
варианты развития рака желудка со сменой
форм-фаз во времени в зависимости от
преобладания экзофитного или эндофитного
характера роста.
Пат.анатомия.
Бляшковидный
рак (уплощенный,
поверхностный, стелящийся) встречается
в 1-5% случаев рака желудка и является
наиболее редкой формой, которая течет
бессимптомно, плохо распознается в
клинике и обнаруживается обычно на
вскрытии случайно. Опухоль находят чаще
в пилорическом отделе, на малой или
большой кривизне в виде небольшого,
длиной 2-3 см, бляшковидного утолщения
слизистой оболочки. Подвижность складок
слизистой оболочки в этом месте несколько
ограничена, хотя опухоль прорастает
под слизистый слой. Гистологически
бляшковидный рак обычно имеет строение
аденокарциномы, реже недифференцированного
рака.
Полипозный
рак составляет
5% случаев карциномы желудка. Он имеет
вид узла с ворсинчатой поверхностью
диаметром 2-3 см, который располагается
на ножке. Ткань опухоли серо-розоватая
или серо-красная, богата кровеносными
сосудами, легко кровоточит. Иногда
полипозный рак развивается из полипа
желудка, однако чаще он представляет
следующую фазу экзофитного роста
бляшковидного рака. При микроскопическом
исследовании чаще обнаруживают
аденокарциному,
иногда
недифференцированный рак.
Фунгозный
(грибовидный)
рак
встречается
в 10% случаев. Как и полипозный рак, он
имеет вид узловатого бугристого (реже
с гладкой поверхностью) образования,
сидящего на коротком широком основании.
На
фибринозно-гнойные
наложения. Опухоль мягкая, серо-розовая
или серо-красная, хорошо отграничена.
Фунгозный рак можно рассматривать как
фазу экзофитного роста полипозного
рака, поэтому при гистологическом
исследовании он представлен теми же
типами карциномы, что и полипозный.
Изъязвленный
рак встречается
очень часто (более чем в 50% случаев
желудка). Он объединяет различные по
генезу злокачественные изъявления
желудка, к которым относят первично-язвенную
форму рака.
Первично-язвенная
форма рака желудка
мало изучена. Обнаруживают
ее редко.
К этой форме относится экзофитный рак
с изъязвлением в самом
начале его
развития (бляшковидный рак), образованием
острой, а затем
хронической раковой
язвы, которую трудно отличить от
язвы-рака.
При
микроскопическом исследовании чаще обнаруживается
Блюдцеобразный
рак (рак-язва)-
одна из самых частых форм рака желудка.
Возникает при изъязвлении экзофитно-растущей
опухоли (полипозный или фунгозный рак)
и представляет собой округлое образование,
достигающее иногда больших размеров,
с валикообразными белесоватыми краями
и
изъязвлениями
в центре. Дном язвы могут быть соседние
органы, в которые опухоль врастает.
Гистологически блюдцеобразный рак чаще
представлен аденокарциномой, реже –
солидной и слизистой карциномой, еще
реже – фиброзным раком.
Язва-рак
развивается из хронической язвы,
длительно существующей язвы желудка,
поэтому она встречается там, где обычно
локализуется хроническая язва, т.е. на
малой кривизне. Отличают язву-рак от
блюдцеобразного рака признаки хронической
язвы: обширное разрастание рубцовой
ткани, склероз и тромбоз сосудов,
разрушение мышечного слоя в рубцовом
дне язвы и, наконец, утолщение слизистой
оболочки вокруг язвы. Эти признаки
остаются при малигнизации хронической
язвы. Особое значение придают тому
факту, что при блюдцеобразном раке
мышечный слой сохраняется, хотя он и
бывает инфильтрирован опухолевыми
клетками, а при язве-раке – разрушается
рубцовой тканью. Опухоль растет
преимущественно экзофитно в одном из
краев язвы или вдоль всей ее окружности.
Она чаще имеет гистологическое строение
аденокарциномы, реже – недифференцированного
рака.
Инфилътративно-язвенный
рак встречается
в желудке довольно часто. Эту форму рака
характеризуют выраженная канкрозная
инфильтрация стенки и изъязвление
опухоли, которые во временной
последовательности могут конкурировать:
в одних случаях это позднее изъязвление
массивных эндофитных карцином, в других
– эндофитный рост опухоли из краев
злокачественной язвы. Поэтому морфология
инфильтративно-язвенного рака необычайно
разнообразна – это небольшие язвы
различной глубины с обширной инфильтрацией
стенки или огромные изъязвления с
бугристым
дном
и плоскими краями. При гистологическом
исследовании обнаруживаются как
аденокарцинома,
так
и недифференцированный рак.
Диффузный
рак наблюдается
в 20-25% случаев. Опухоль растет эндофитно
в слизистом, подслизистом и мышечном
слоях по ходу соединительно-тканных
прослоек. Стенка желудка при этом
становится утолщенной, плотной,
белесоватой и неподвижной. Слизистая
оболочка утрачивает свой обычный рельеф:
поверхность ее неровная, складки
неравномерной толщины, нередко с мелкими
эрозиями. Поражение желудка может быть
ограниченным (в этом случае опухоль
находят чаще всего в пилорическом
отделе) или тотальным (опухоль охватывает
стенку желудка на всем протяжении). По
мере роста опухоли стенка желудка иногда
сморщивается, размеры его уменьшаются,
просвет суживается. Диффузный рак обычно
представлен вариантами недифференцированной
карциномы -фиброзным или перстневидным
раком.
Переходные
формы рака составляют
примерно 10-15% всех раковых опухолей
желудка. Это либо экзофитные карциномы,
которые приобрели на определенном этапе
развития выраженный инфильтрирующий
рост, либо эндофитный, но ограниченный
небольшой территорией рак с тенденцией
к интрагастральному росту, либо, наконец,
две (иногда и больше) раковые опухоли
разной клинико-анатомической формы в
одном и том же желудке.
В
последние годы выделяют так называемый
ранний
рак желудка,
который имеет не более 1см в диаметре и
растет не глубже подслизистого слоя.
Диагностика раннего рака желудка стала
возможна только благодаря введению в
практику прицельной гастробиопсии.
Выделение этой формы рака имеет большое
практическое значение: до 100% таких
больных живут после операции более 5
лет, только 5% из них имеет метастазы.
Раку
желудка свойственны распространение
за пределы самого органа й прорастание
в соседние органы и ткани. Рак, расположенный
на малой кривизне с переходом на переднюю
и заднюю стенки и в пилорическом отделе,
врастает в поджелудочную железу, ворота
печени, воротную вену, желчные протоки
и желчный пузырь, малый сальник, корень
брыжейки, нижнюю
полую вену. Кардиальный рак желудка
переходит
на пищевод, фундальный – врастает в
ворота селезенки, диафрагму. Тотальный
рак,
как
и рак большой кривизны желудка, прорастает
в поперечную ободочную кишку, большой
сальник, который при этом сморщивается,
укорачивается.
Гистологические
типы рака желудка отражают структурные
и
функциональные особенности опухоли.
По международной гистологической
классификации
рака желудка выделяют:
аденокарциному,
недифференцированный,
плоскоклеточный,
железисто-плоскоклеточный
(аденокарциноид)
и не классифицируемые раки. Железистый
рак может быть
дифференцированным
(папиллярная и тубулярная аденокарциномы
или
малодифференцированным (муциозная аденокарцинома).
Недифференцированный
рак представлен несколькими
вариантами солидный, скиррозный,
перстневидно-клеточный.
Метастазы
весьма характерны для рака желудка. Рак
желудка метастазирует различными
путями, среди которых наибольшее значение
имеют лимфогенный, гематогенный и
имплантационный (контактный) пути.
Лимфогенный путь метастазирования
играет основную роль в распространении
опухоли и клинически наиболее важный.
Особое значение имеют метастазы в
регионарные лимфатические узлы,
расположенные вдоль малой и большой
кривизны желудка. Они встречаются более
чем в половине случаев рака желудка,
появляются первыми и в значительной
мере определяют объем и характер
оперативного вмешательства.
Гематогенные
метастазы, распространяясь по системе
воротной вены, поражают прежде всего
печень, где они обнаруживаются в 1/3-1/2
случаях рака желудка. Это единичные или
множественные узлы различной величины,
которые в ряде случаев почти полностью
вытесняют ткань печени. Такая печень с
множественными метастазами рака
достигает иногда огромных размеров и
массы
8-10 кг. Метастатические узлы подвергаются
некрозу и расплавлению, являясь иногда
источником кровотечения в брюшную
полость или
перитонита. Гематогенные метастазы
встречаются в легких, поджелудочной
железе, костях, почках, надпочечниках.
В результате гематогенного метастазирования
рака желудка возможен милиарный
карциноматоз легких и плевры.
Осложнения
рака желудка разделяют на две группы:
первые связаны с вторичными некротическими
и воспалительными изменениями ОПУХОЛИ,
вторые
распространением рака желудка в соседние
органы и ткани и -метастазами.
Метастазы
весьма характерны для рака желудка. Рак
желудка метастазирует различными
путями, среди которых наибольшее значение
имеют лимфогенный, гематогенный и
имплантационный (контактный) пути.
Лимфогенный путь метастазирования
играет основную роль в распространении
опухоли и клинически наиболее важный.
Особое значение имеют метастазы в
регионарные лимфатические узлы,
расположенные вдоль малой и большой
кривизны желудка. Они встречаются более
чем в половине случаев рака желудка,
появляются первыми и в значительной
мере определяют объем и характер
оперативного вмешательства.
Гематогенные
метастазы, распространяясь по системе
воротной вены, поражают прежде всего
печень, где они обнаруживаются в 1/3-1/2
случаях рака желудка. Это единичные или
множественные узлы различной величины,
которые в ряде случаев почти полностью
вытесняют ткань печени. Такая печень с
множественными метастазами рака
достигает иногда огромных размеров и
массы
8-10 кг. Метастатические узлы подвергаются
некрозу и расплавлению, являясь иногда
источником кровотечения в брюшную
полость или
перитонита. Гематогенные метастазы
встречаются в легких, поджелудочной
железе, костях, почках, надпочечниках.
В результате гематогенного метастазирования
рака желудка возможен милиарный
карциноматоз легких и плевры.
Осложнения
рака желудка разделяют на две группы:
первые связаны с вторичными некротическими
и воспалительными изменениями опухоли,
вторые
распространением рака желудка в соседние
органы и ткани и метастазами.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

Рак желудка - злокачественная опухоль, которая развивается из клеток слизистой оболочки желудка. По распространенности он занимает пятое место среди всех видов рака. Как правило, болеют люди старше 40 лет. Основной метод лечения - хирургический, удаление всего желудка или его пораженной части.
- Причины рака желудка
- Классификация рака желудка: каким он бывает?
- Симптомы: как проявляется рак желудка?
- Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
- Какие методы диагностики может назначить врач?
- Современные принципы лечения рака желудка
- Какой прогноз при раке желудка?
- Цены на лечение рака желудка на 1-4 стадиях в Европейской онкологической клинике
Причины рака желудка
Роль питания в возникновении злокачественных опухолей желудка изучена хорошо. Риски повышает большое количество соли, крахмала, нитратов, некоторых углеводов. Чаще болеют люди, которые едят много соленых, копченых, маринованных продуктов, мало овощей и фруктов.

Курение повышает риск рака желудка примерно вдвое. Ученые в Великобритании считают, что примерно каждый пятый случай связан именно с курением. Когда человек вдыхает табачный дым, часть его попадает в желудок, и содержащиеся в нем вредные вещества повреждают клетки слизистой оболочки. Риски тем выше, чем больше стаж курильщика и ежедневное количество сигарет. Алкоголь тоже в списке подозреваемых, но прямых доказательств пока нет.
H. Pylori — бактерия, которая способна вызывать язвенную болезнь и хронический атрофический гастрит. В настоящее время она считается важным фактором развития рака желудка. При хеликобактерной инфекции вероятность возникновения злокачественной опухоли в желудке повышается в 4 раза. В половине удаленных опухолей обнаруживают этого возбудителя.
- Язвенная болезнь. Данные исследований по этому поводу противоречивы. Если язва находится в теле желудка, риск рака повышается почти в 2 раза. При язве нижнего отдела риски, видимо, не повышаются.
- Аденоматозные полипы слизистой оболочки.
- Семейный аденоматозный полипоз - заболевание, вызванное мутацией в гене APC и приводящее к возникновению множества полипов в желудке, кишечнике. При этом незначительно повышается риск рака.
- Перенесенные на желудке операции повышают риск рака в 2,5 раза. Это происходит из-за того, что желудок производит меньше соляной кислоты, и в нем активнее размножаются бактерии, продуцирующие нитриты, происходит обратный заброс желчи из тонкой кишки. Обычно злокачественные опухоли возникают спустя 10-15 лет после хирургического вмешательства.
- Социальное и материальное положение: риск увеличивается при низком уровне доходов, проживании в перенаселенной квартире, без удобств, в неблагоприятном районе.
- Другие онкологические заболевания: рак пищевода, простаты, мочевого пузыря, молочных желез, яичников, яичек.
- Болезнь Менетрие (гипертрофическая гастропатия) характеризуется разрастанием слизистой оболочки желудка, появлением в ней складок и снижением продукции соляной кислоты. Патология встречается редко, поэтому неизвестно, как часто она приводит к раку желудка.
- В группе повышенного риска работники угольной, металлургической и резиновой промышленности.
- Иммунодефицит повышает вероятность развития рака, лимфомы желудка.
Классификация рака желудка: каким он бывает?
Злокачественные опухоли желудка, согласно Международной гистологической классификации ВОЗ, делят на 11 типов, в зависимости от того, из каких клеток они происходят. Преобладает рак из железистых клеток, которые выстилают слизистую оболочку и вырабатывают слизь — аденокарцинома. Он составляет 90-95% всех случаев. Также встречаются опухоли из иммунных (лимфома), гормонпродуцирующих (карциноид) клеток, из нервной ткани.
Одна из старейших классификаций делит злокачественные опухоли желудка на 3 типа:
Рак желудка делят на ранний (начальный) и распространенный. При раннем опухоль не прорастает глубже слизистой оболочки и подслизистой основы. Такие опухоли проще удалить (в том числе эндоскопическим путем), при них лучше прогноз. Также используют классификацию TNM, которая учитывает размеры и прорастание в разные ткани первичной опухоли (T), метастазы в регионарных (близлежащих) лимфатических узлах (N), отдаленные метастазы (M).
Классификация в зависимости от состояния первичной опухоли (T):
- Tx - первичную опухоль невозможно оценить;
- T0 - первичная опухоль не обнаруживается;
- T1 - тяжелая дисплазия клеток слизистой оболочки, опухоль находится в поверхностном слое слизистой оболочки ("рак на месте");
- T2 - опухоль проросла в мышечный слой стенки органа;
- T3 - рак достиг серозной (наружной) оболочки желудка, но не пророс в нее;
- T4 - опухоль проросла в серозную оболочку (T4a), в соседние структуры (T4b).
Классификация в зависимости от наличия поражения в регионарных лимфатических узлах:
- Nx - невозможно оценить метастазы в лимфатических узлах;
- N0 - метастазы в регионарных лимфоузлах не обнаружены;
- N1 - поражены 1-2 лимфоузла;
- N2 - опухолевые клетки распространились в 3-6 лимфоузлов;
- N3 - метастазы в 7-15 (N3a) или в 16 и более (N3b) лимфоузлах.
Классификация в зависимости от наличия отдаленных метастазов:
- M0 - отдаленные метастазы не обнаружены;
- M1 - обнаружены отдаленные метастазы.
Аденокарциному делят на 4 стадии:
- I стадия (T1M0N0 - стадия Ia; T1N1M0, T2N0M0 - стадия Ib). Опухоль находится в пределах слизистой оболочки и подслизистой основы, не прорастает вглубь стенки желудка. Иногда раковые клетки обнаруживают в близлежащих лимфатических узлах.
- II стадия (T1N2M0, T2N1M0, T3N0M0 - стадия IIa; T1N3aM0, T2N2M0, T3N1M0, T4aN0M0 - стадия IIb). Опухоль прорастает в мышечный слой стенки желудка и распространяется в лимфатические узлы.
- III стадия (T2N3aN0, T3N2M0, T4aN1M0, T4aN2M0 - стадия IIIa; T1N3bM0, T2N3bM0, T3N3aM0, T4aN3aM0, T4bN1M0 - стадия IIIb; T3N3bM0, T4aN3bM0, T4bN3aM0 - стадия IIIc). Рак пророс через всю стенку желудка и, возможно, распространился на соседние органы, успел сильнее поразить близлежащие лимфатические узлы.
- IV стадия (любые T и N, M1). Есть отдаленные метастазы.
Метастазы рака желудка
Раковые клетки могут отрываться от материнской опухоли и мигрировать в другие части тела различными путями:
- С током лимфы они могут попасть в лимфатические узлы брюшной полости, а из них — в лимфоузлы надключичной области — метастаз Вирхова. Метастаз в лимфоузлы, окружающие прямую кишку, называют метастазом Шницлера.
- С током крови раковые клетки чаще всего распространяются в печень, реже — в легкие.
- Также раковые клетки могут рассеиваться по брюшной полости. Если они оседают на яичниках, образуется метастаз Крукенберга, в пупке — метастаз сестры Марии Джозеф.Редко при раке желудка обнаруживают метастазы в головном мозге, костях.
Симптомы: как проявляется рак желудка?
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Как вовремя диагностировать заболевание? Что такое скрининг, и почему он важен?
Статистика говорит о том, что в 75% случаев рак желудка диагностируют уже на распространенной стадии, когда опухоль успевает прорасти в соседние ткани, дать метастазы. Лечить таких больных сложно, прогноз, как правило, неблагоприятный. Обычно выраженные симптомы говорят о том, что рак уже успел распространиться по организму.
Как проверить желудок на рак: на ранних стадиях помогает скрининг — регулярные обследования людей, которые не испытывают никаких симптомов. В качестве скринингового исследования применяют гастроскопию — эндоскопическое исследование, во время которого в желудок вводят гибкую трубку с миниатюрной видеокамерой и лампочкой на конце. Насколько эффективна гастроскопия? Лучше всего это демонстрирует японский опыт. Распространенность рака желудка в Японии очень высока, а смертность от него одна из самых низких в мире. Достичь этого удалось благодаря внедрению массового скрининга.
В Европейской онкологической клинике существуют специальные скрининговые программы, которые помогают вовремя диагностировать разные онкологические заболевания. Посетите врача, узнайте о своих рисках и получите индивидуальные рекомендации по поводу скрининга.

Какие методы диагностики может назначить врач?
Помимо гастроскопии, программа диагностики рака желудка может включать:
- Рентгенографию, перед которой пациенту дают выпить контрастный раствор. При этом контуры желудка хорошо видны на снимках.
- Компьютерную томографию, позитронно-эмиссионную томографию.
- Диагностическую лапароскопию. Это операция, во время которой в живот пациента через отверстия вводят лапароскоп с миниатюрной видеокамерой и специальные инструменты. Процедура помогает оценить, как далеко за пределы желудка успел распространиться процесс.
- Биопсию. Врач получает образец подозрительной ткани и отправляет в лабораторию для изучения под микроскопом. Этот метод диагностики помогает максимально точно диагностировать онкологическое заболевание и установить тип рака. Биопсию можно провести во время гастроскопии, хирургического вмешательства.

Современные принципы лечения рака желудка
Основной метод лечения рака желудка — хирургический. Объем операции зависит от того, на какой стадии обнаружена опухоль. Если она не успела распространиться вглубь стенки органа, проводят эндоскопическую резекцию — удаление пораженного участка при помощи инструмента, введенного через рот, как во время гастроскопии.
При субтотальной гастрэктомии удаляют часть органа, пораженную опухолевым процессом. На более поздних стадиях орган приходится удалять целиком вместе с окружающими тканями. При этом пищевод соединяют с тонкой кишкой. Если лимфатические узлы в брюшной полости поражены метастазами, их также нужно удалить.
В запущенных случаях, когда излечение невозможно, проводят паллиативную операцию. Хирург удаляет пораженную часть желудка, чтобы облегчить состояние пациента.
Лучевая терапия при раке желудка бывает:
- неоадъювантной — проводится перед операцией, чтобы уменьшить размеры опухоли и облегчить её удаление;
- адъювантной — чтобы уничтожить раковые клетки, которые остались в организме после операции.
Наиболее распространенные побочные эффекты лучевой терапии при облучении области живота: тошнота, нарушение пищеварения, диарея.
Химиотерапия также бывает адъювантной и неоадъювантной. Часто её сочетают с лучевой терапией. Химиолучевая терапия может стать основным методом лечения при метастатическом раке на поздних стадиях, когда прогноз неблагоприятный, но есть возможность облегчить симптомы и продлить жизнь больного.
В некоторых случаях эффективны таргетные препараты: трастузумаб, рамуцирумаб, иматиниб, сунитиниб, регорафениб. Но они подходят лишь в тех случаях, когда опухолевые клетки обладают определенными молекулярно-генетическими свойствами.
Какой прогноз при раке желудка?
Прогноз при раке желудка зависит от стадии опухоли, на которой был установлен диагноз и начато лечение. Шансы на стойкую ремиссию наиболее высоки, если опухоль не проросла за пределы слизистой оболочки и подслизистой основы. При метастазах прогноз, как правило, неблагоприятен.
В онкологии существует такой показатель, как пятилетняя выживаемость. Он показывает, какой процент больных остаются живы в течение 5-ти лет. Срок достаточно большой, в определенном смысле его можно приравнять к выздоровлению. Пятилетняя выживаемость при разных стадиях рака желудка составляет:
- I стадия — 57-71%;
- II стадия — 33-46%;
- III стадия — 9-20%;
- IV стадия — 4%.
Некоторые цифры и факты:
- Эксперты Всемирной организации здравоохранения (ВОЗ) утверждают, что ежегодно от рака желудка во всем мире погибают 754 000 людей.
- В XXI веке распространенность заболевания снижается, но в разных странах неодинаково. Так, на одного больного из Великобритании приходится двое из России и трое из Японии.
- По распространенности среди прочих онкозаболеваний рак желудка занимает пятое место, но среди причин смерти — третье.
- Одна из лидирующих стран по распространенности рака - Япония, во многом за счет характера питания.
В Европейской онкологической клинике применяются наиболее современные методы лечения рака желудка и других онкологических заболеваний. Даже если прогноз неблагоприятен, это не означает, что больному ничем нельзя помочь. Наши врачи знают, как облегчить симптомы, обеспечить приемлемое качество жизни, продлить жизнь
Читайте также:

