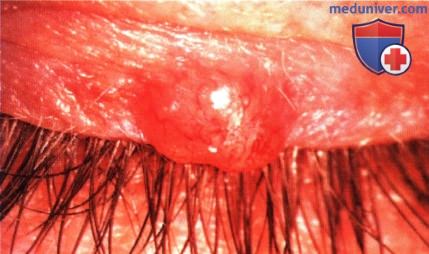
Базально клеточный рак нижнего века базально клеточный рак
Базалиома – это опухоль, образованная из базальных клеток дермы. Относится к группе кожного рака. Характер у базалиомы злокачественный. Развивается только на поверхности кожи лица и на голове. Несмотря на злокачественный характер, базалиома не дает метастазы. Болезнь легко поддается лечению.
Характеристика заболевания
Базалиома кожи (базально-клеточный рак) выглядит как открытые язвы на поверхности кожного покрова. В последнее время диагностируется у 80% больных после 50 лет. У молодых людей и детей встречается очень редко. Мужчины больше женщин подвержены указанному заболеванию.
Болезнь развивается только на дерме любого участка кожи. Обычно располагается на участках носа, вокруг глаза – в области верхнего или нижнего века, уха, лба, волосистой части головы, височной области. Встречается на щеке, на коже шеи, верхней губы, на плече, на руке, в зоне спины. Чаще обнаруживается на лице – до 90% всех случаев. В остальных случаях фиксируется на ноге либо руке и теле.
Базалиома – это злокачественная опухоль. Развивается новообразование без наличия капсулы и специфической оболочки. Злокачественные клетки сразу проникают в ткань, провоцируя разрушение здоровых структур. Прорастание происходит и в глубину, и в ширину, что сопровождается расширением поражённого очага. Проникая в глубину, узел может поражать ткани подкожной жировой клетчатки. Присутствует прямая связь между шириной узла и прорастанием в глубину – чем шире область наружного участка новообразования, тем глубже поражён кожный слой.
Заболевание быстро проникает вглубь кожного слоя, но в размерах увеличивается только на 5 мм в год. Поэтому считается медленно-прогрессирующей, а это значит, что её можно легко вылечить. Отличие патологии от других заключается в отсутствии метастазных ростков в прочие участки кожи. Из-за этого врачи относят указанную патологию к пограничным новообразованиям – это значит, что болезнь доброкачественная и злокачественная одновременно.
Формирует узел мутировавшая клетка из базального слоя дермы. Так как кожный эпителий и базальный слой присутствует на коже, развиваться базалиома может исключительно на кожном покрове тела. Сформироваться на тканях внутренних органов с другими участками опухоль не в состоянии.
Внешне заболевание выглядит как небольшое пятнышко, родинка или невус на кожном покрове, постепенно увеличивающееся в размерах. С процессом роста в центре развивается небольшое углубление с язвой, покрытое корочкой. Под слоем тонкой корки заметна неровная поверхность с присутствием кровяных выделений. Базалиому можно перепутать с раной, но самостоятельно опухоль никогда не заживает. Язвенное образование может исчезнуть на некоторое время, но затем появляется вновь.
Возникает патология обычно у взрослых людей после 40 лет. В последнее время базалиому диагностируют у детей и подростков.
Причины развития болезни
Причины, вызывающие развитие злокачественного новообразования, пока врачам точно не известны. Учёные выделяют ряд факторов, способных спровоцировать формирование базалиомы. К причинам относят:
- Длительное нахождение под прямыми солнечными лучами.
- Загар в условиях солярия на протяжении продолжительного периода.
- У людей со светлой кожей базалиома развивается чаще.
- Кожа, склонная к солнечным ожогам и образованию веснушек.
- Взаимодействие с промышленными соединениями мышьяка, связанное с профессиональной деятельностью.
- Употребление воды с высоким содержанием тяжёлых металлов и мышьяка.
- Воздействие на организм различных канцерогенных элементов – из сажи, битума, парафинового воска, дёгтя со смолой и других продуктов нефтепереработки.
- Попадание в дыхательные пути веществ после сгорания горючего сланца.
- Нарушения в работе иммунной системы.
- Генное заболевание, связанное с мутацией хромосомного ряда – альбинизм.
- Присутствие в организме вируса – пигментной ксеродермы.
- Синдром Горлина-Гольца.
- Воздействие на кожные покровы ионизирующего облучения.
- Химические ожоги, рубцы и язвы на коже.
- Пожилой возраст считается важным фактором в развитии базалиомы.
- Болезни предракового характера – кожный рог, лейкопения, актинический кератоз и другие.
Врачи рекомендуют лечить предраковые образования на кожных покровах – это предотвратит формирование базалиомы и других опасных узелков – меланомы или плоскоклеточного рака кожи. Людям в преклонном возрасте следует обследоваться у дерматолога ежегодно.

Разновидности заболевания
Врачи классифицируют заболевание по внешнему строению с ростом новообразования и согласно внутреннему строению. Врачи-практики обычно используют классификацию, основанную на внешнем виде и в зависимости от роста. Внутреннее строение больше интересует врачей-гистологов. Данные гистологического исследования используются для научного изучения данного заболевания.
Согласно внешнему виду и росту опухоли выделяют разновидности:
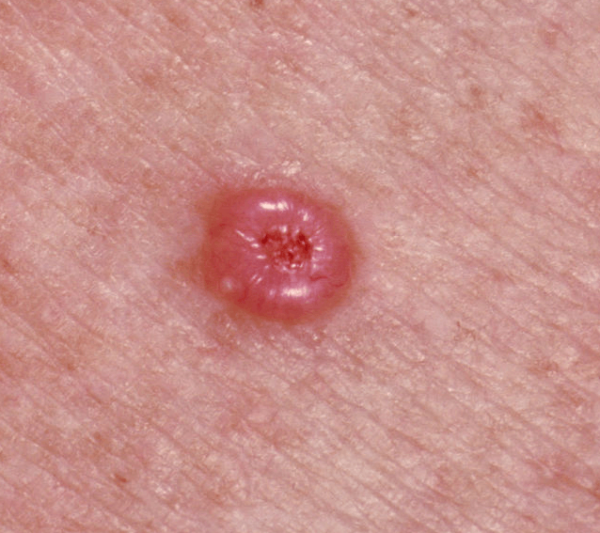
- Узелково-язвенный тип новообразования возникает в зоне век, на глазу – во внутренних уголках, на носу и на щеке между складками. На этапе начальной стадии базалиома выглядит как маленький узел над кожей. Цвет узелка – любых оттенков красного и розового. Поверхность, покрывающая узелок, очень тонкая. Растёт он медленно. С процессом роста больной участок покрывается язвами с внутренним углублением, заполненным сальной субстанцией с корочкой. Постепенно узловая форма деформируется. Вокруг заметно скопление кровеносных капилляров. Край опухоли приобретает форму валика жемчужного оттенка. Увеличиваясь, новообразование разрушает соседние слои кожи.
- Солидная (нодулярная или крупноузелковая) форма формируется по тому же принципу, как и узелково-язвенная. Отличается узелковая форма от предыдущей тем, что растёт над поверхностью эпидермиса в виде правильного полукруга, медленно увеличивающегося в размерах. Цвет бывает светло-розовым или жёлтым. Под узлом прослеживаются кровеносные капилляры.
- Прободающий вид возникает на участках, подвергающихся систематическому травмированию. Внешне напоминает узелково-язвенную, но степень язвенного повреждения выше. Вся поверхность покрыта тонкой коркой, оставляя небольшой участок, по краям не покрытый язвами, и с наличием кровеносных сосудов. Скорость роста высокая.
- Бородавчатая базалиома растёт над кожей, внешне напоминает цветную капусту. Выглядит как множественная опухоль, образованная из полукруглых узелков. Новообразование по оттенку светлее кожи, без язвенного формирования. Кровеносные сосуды не просматриваются. Узел очень плотной консистенцией.
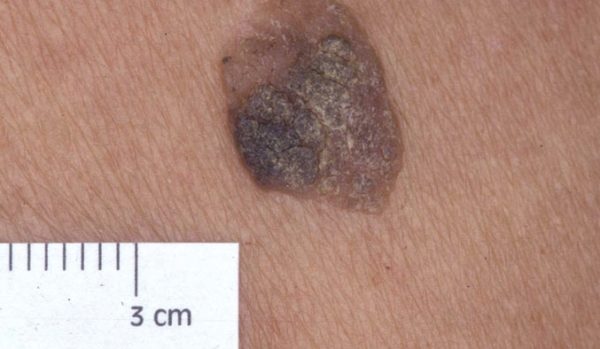
- Пигментная, или плоская рубцовая, форма может иметь коричневый или чёрный оттенок, похожий на родинку. Окружность опухоли имеет специфический ободок из мелких образований, похожих на ожерелье. В процессе роста центр покрывается язвочками, его заполняет гнойная слизь. Постепенно больной участок заживает, оставляя рубец. В результате появляется тёмное пятно с наличием рубцов внутри.
- Склеродермоподобная форма похожа на узел с плотной консистенцией бледного оттенка, выступающего над поверхностью кожи. Склерозирующая опухоль формирует бляшку с тонкой кожной корочкой бледного оттенка с чётко просматривающимися кровеносными капиллярами. Иногда могут наблюдаться изъязвления внутри бляшки.
- Поверхностная форма развивается как плоская бляшка с оттенками красного или розового. По краям новообразования присутствуют мелкие узелки, образуя жемчужное ограждение. Растёт опухоль медленно – на протяжении долгих лет не беспокоя человека.
- Цилиндрома, или опухоль Шпиглера, возникает на голове – на волосистой зоне. Составлена из множества плотных образований в форме полукруга, развивающихся над кожей. Цвет опухоли фиолетово-розовый. В размерах колеблется от 10 мм до 100 мм.
- Аденоидная форма формируется в области гланд. Напоминает ткань из железистого эпителия, состоит из множества кистообразных узелков. Клетки заполнены базофильным веществом.
Гистология выделяет следующие виды – поверхностная мультицентрическая, склеродермальная и фиброзно-эпителиальная базалиомы.
Признаки формирования заболевания
Злокачественное образование при формировании на кожном участке постоянно увеличивается в размерах. Иногда фиксируют базалиомы более 100 мм. Симптомы патологии на ранних сроках формирования не выражены ярко – на коже появляется небольшой пузырёк розовато-серого оттенка. При пальпации ощущается как плотное образование, покрытое сверху корочкой.
Иногда при базалиоме может наблюдаться эрозийный участок, уходящий вглубь кожного слоя. Признаки такой патологии заключаются в наличии центральных изъязвлений. Если корочка отделяется от узелка, заметны кровяные выделения из очагов изъязвлений. Вокруг поражённого участка присутствует кайма из прозрачных пузырьков. Очаг постоянно продвигается внутрь эпидермального слоя, а поверхностный слой начинает шелушиться.
Болезнь протекает в двух видах – может расти над дермой или продвигаться внутрь. Над кожей формируются постепенно бляшки разных размеров. Развивающиеся внутрь патологии способны разрушить структуры кости.
Стадии развития болезни
Болезнь при развитии делят на пять стадий:
- Нулевая стадия характеризуется образованием раковой клетки в организме, но без признаков формирования невуса.
- На 1 стадии развивается поверхностное пятнышко до 20 мм.
- На 2 стадии начинается рост невуса до 50 мм.
- 3 стадия характеризуется прорастанием в глубину дермы и изъязвлением на поверхности.
- 4 стадия определяется крупными размерами новообразования, наличием множественного изъязвления и разрушением костной структуры.
Также врачи иногда используют другую классификацию:
- Начальная стадия (t1n0m0) схожа по признакам с нулевой и первой стадией – это значит, что опухоль не превышает 20 мм без присутствия изъязвлений.
- Развёрнутая стадия (t2n0m0) – присутствуют начальные признаки формирования изъязвления, размеры не выходят за пределы 50 мм.
- Терминальная стадия характеризуется крупными размерами и глубоким прониканием в кожу.
Возможные осложнения патологии
Данное новообразование не формирует метастазных ростков, развивается на одном участке кожи. Но от базалиомы могут наблюдаться побочные эффекты, которые приводят к отказу некоторых органов. Есть примеры смертельных исходов. Связано это с глубоким прорастанием злокачественных клеток.
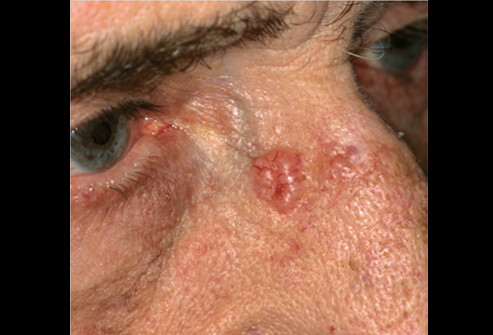
Формирование узла ушной раковины, глаза, тканей головного мозга провоцирует нарушения в функционировании – снижение слуха со зрением, нервные расстройства. Базальная карцинома распространяется в глубину кости, вызывая разрушение. Образование в зоне пальца руки может привести к полному разрушению. Многоочаговая онкология опасна множественным поражением организма, что затрудняет лечение и диагностику заболевания. Несколько очагов способно затруднить выявление наиболее опасного участка, угрожающего жизни человека. От прорастания в ткани головного мозга клеток человек может умереть.
Диагностика патологии
Базалиома часто протекает аналогично меланоме. Отличается от меланомы внутренним строением клеток и отсутствием метастазных ростков. При первых признаках подозрительных образований нужно обратиться к врачу. Только врач сможет отличить и распознать доброкачественное образование от опасного вида для жизни человека.
Чтобы уточнить диагноз, требуется пройти обследование с применением лабораторных и инструментальных методов. Диагностика включает следующие методы:
- Врач проводит физикальный осмотр со сбором анамнеза.
- Дерматоскопия позволит выявить структуру опухоли – дерматоскопические методы часто недостаточны для постановки диагноза.
- Пациенту потребуется пройти общий анализ крови и мочи для выявления отклонений в организме.
- Гистология изучает внутреннюю структуру узелка – потребуется небольшой участок больного участка.
- Цитология выявляет специфические патогены при исследовании мазка или соскоба.
- УЗИ с КТ и рентгенографией потребуется при глубоком прорастании образования в кости и хрящи.
Лечение
Для лечения базалиомы проводится удаление с применением разных методов. Формирование опухоли на поверхности дермы позволяет удалить несколькими методами. Лечение заключается в применении хирургических и консервативных способов. Консервативная терапия заключается в облучении гамма-лучами, химиотерапии, лечебных мазях и примочках. Хирургическое иссечение возможно с применением нескольких методов.

Операция по удалению применяется при крупных образованиях с глубоким прорастанием в дерму под местной анестезией. Поэтому после иссечения больного участка пациент отпускается домой. Удаление возможно следующими методами:
- Использование лазера позволяет удалить труднодоступное новообразование с минимальными повреждениями здоровых тканей. Остаётся небольшой рубец, отсутствует риск инфицирования раны. При использовании лазера возможность рецидива сводится к минимуму.
- Криодеструкция заключается в замораживании опухоли жидким азотом, которое приводит к гибели и разрушению злокачественных клеток. Проводят с использованием анестезии. Рекомендуется использовать женщинам из-за незаметного рубца.
- Лечить патологию облучением гамма-лучами начинают, когда нельзя удалить другими способами. Назначается несколько курсов до полного исчезновения.
- Метод электрокоагуляции использует высокочастотный разряд тока. Проводится точечное прижигание больного участка с минимальными повреждениями.
- Химиотерапия использует мази из противоопухолевых средств – 5-фторурацил, Имиквимод, Метотрексат или Колхамин. Средство наносится на больное место – через некоторое время злокачественные клетки погибают. Этот метод врачи считают щадящим, т.к. не вызывает массового поражения здоровых клеток.
- Фотодинамическая терапия заключается в воздействии на опухоль вспышек света с внутренним введением фотосенсибилизирующего вещества. После ФДТ остаётся небольшой рубец. Также позволяет удалить труднодоступное новообразование.
Иногда применяется комбинированное лечение – используется несколько методов одновременно. Применяется это для лечения сложных патологий, располагающихся глубоко в дерме.
Какой метод применить, станет ясно после получения всех необходимых результатов обследования. Также учитывается возраст и степень поражения участка.
Прогноз заболевания
Прогнозы у патологии благоприятные. Процент выживаемости при адекватном лечении превышает 90%. Люди с излечиванием форм базалиомы на ранней стадии в среднем живут до 10 лет и более.
В медицинской практике есть случаи возникновения на том же месте нового узелка, что требует повторной терапии. Чтобы предотвратить рецидив, рекомендуется после лечения регулярно обследоваться у врача. Иногда пациенту назначается специальная диета. Сбалансированное питание позволяет поддержать организм и повысить иммунную систему.
Лечению и диагностике базальноклеточной карциномы посвящено множество публикаций (1-57). Эта опухоль— наиболее часто встречающееся злокачественное новообразование кожи, в Соединенных Штатах ежегодно лечится более 400000 пациентов. Чаще всего она возникает в области головы и шеи, нередко — на веках, и составляет более 90% злокачественных опухолей век в Северной Америке. Базальноклеточная карцинома обычно развивается у взрослых пациентов со светлой кожей в возрасте от 50 до 80 лет. Базальноклеточная карцинома может развиваться и в более молодом возрасте, особенно у пациентов с предрасполагающими заболеваниями, такими, как синдром невоидной базальноклеточной карциномы, сальный невус Jadassohn или пигментная ксеродерма (9-13).
а) Клинические проявления. Хотя в различных сериях наблюдений частота заболевания варьирует, по нашему опыту базальноклеточная карцинома развивается на нижнем веке приблизительно в 65%, на внутренней спайке век — в 15%, на верхнем веке — в 15% и на наружной спайке век — в 5% случаев. Обычно новообразование безболезненно, но более инвазивные базалиомы с периневральным прорастанием в ткани века и глазницы могут вызывать боли.
Выделяют несколько клинических вариантов базалиомы, которые могут поражать веки, в том числе узловая, язвенно-узловая, пигментированная, кистозная, морфеаподобная и поверхностная формы. Отличительным признаком в большинстве случаев является перламутровый оттенок и воскообразная или полупрозрачная консистенция опухоли, более заметные на приподнятых краях новообразования. Характерным и важным симптомом являются телеангиэктазии, отмечаемые главным образом по краям новообразования. При локализации вблизи края века базальноклеточная карцинома обычно вызывает потерю ресниц в зоне поражения. Основные типы опухоли, встречающиеся на веках — это узловая, язвенно-узловая и морфеаподобная формы.
Более 80% случаев базальноклеточной карциномы век составляют узловые или язвенно-узловые базалиомы (3). Сначала они выглядят как плоские или куполообразные полупрозрачные новообразования, которые постепенно увеличиваются в размерах. По мере увеличения опухоли, ее центральная часть перестает получать достаточное кровоснабжение, изъязвляется и после чего формируется часто встречающаяся язвенно-узловая форма. Изъязвившееся новообразование иногда может кровоточить. Морфеаподобная или склерозирующая форма базалиомы встречается реже, составляя примерно 2% от всех базалиом. Эта форма выглядит как бледное относительно плоское новообразование с клинически нечетко определяемыми границами, сопровождающаяся потерей ресниц. Поскольку явная опухоль не наблюдается, часто первоначально ошибочно предполагается блефарит.
Запущенная или при неадекватном лечении базальноклеточная карцинома, особенно морфеаподобная форма, может быть очень инвазивной и прорастать в слезоотводящие пути, глазницу и, изредка, в полость черепа. Прорастание опухолью глазницы обычно вызывает диплопию или дислокацию глазного яблока, но птоз наблюдается нечасто, за исключением очень далеко зашедших случаев поражений глазницы. Спонтанный регресс базальноклеточной карциномы случается редко (52).
б) Дифференциальный диагноз. Большинство обсуждаемых в настоящем разделе новообразований могут симулировать базальноклеточную карциному, их клинические проявления обсуждаются в соответствующих разделах. При кератоакантоме также наблюдается изъязвление, но для нее характерны более быстрое развитие и прогресс. Пигментированную базальноклеточную карциному следует дифференцировать от меланоцитарного невуса, меланомы и себорейного кератоза. Кистозный тип базалиомы может напоминать экзокринную или апокринную гидроцистому.
БАЗАЛЬНОКЛЕТОЧНАЯ КАРЦИНОМА ВЕК: МОРФЕАФОРМНЫЙ (СКЛЕРОТИЧЕСКИЙ) ТИП
Хотя в большинстве случаев базальноклеточных карцином век наблюдается характерный узловой, язвенно-узловой или морфеаформный тип роста, встречаются также многочисленные варианты.
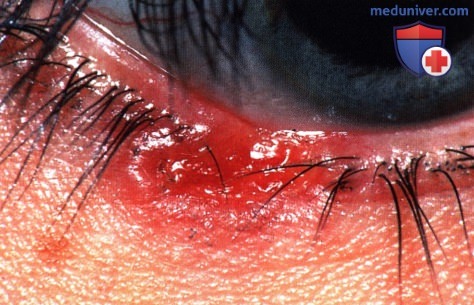
Язвенно-узловая базальноклеточная карцинома нижнего века у в остальном здоровой 17-летней девушки. Эта опухоль у подростков встречается редко. 
Диффузная неправильной формы пигментированная базальноклеточная карцинома в области внутренней спайки у в остальном здорового 52-летнего мужчины. Любопытно, что у этого же пациента развилась злокачественная меланома конъюнктивы парного глаза. 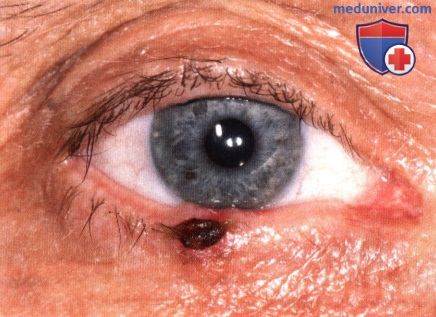
Кровоточащая изъязвленная базальноклеточная карцинома нижнего века. 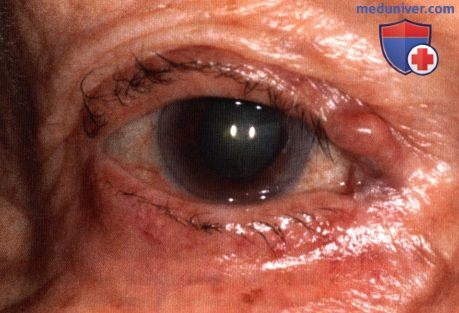
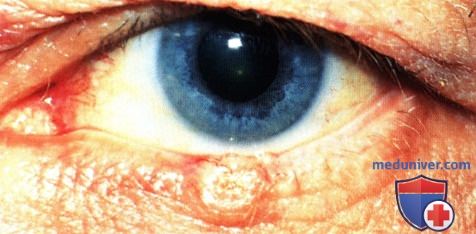
Узловая неязвенная базальноклеточная карцинома средней трети верхнего века, заметно отсутствие ресниц. 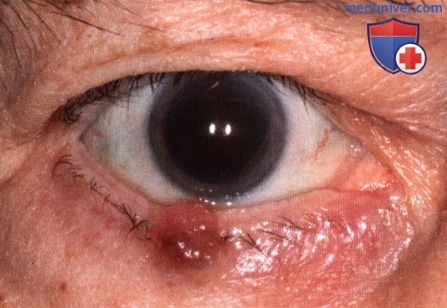
Васкуляризованная изъязвленная базальноклеточная карцинома нижнего века, ресницы отсутствуют. 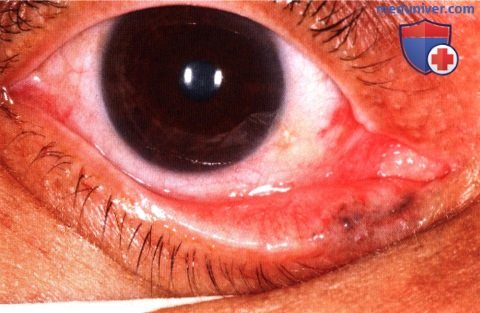
Слегка пигментированная морфеаформная базальноклеточная карцинома, прорастающая конъюнктиву и сопровождающаяся потерей ресницу чернокожей женщины.
г) Патогенез. Известны факторы, предрасполагающие к развитию базалиомы век: возраст, светлая кожа, инсоляция, воздействие мышьяка, наличие рубцов, перенесенное ранее воздействие ионизирующего облучения и иммуносупрессия. Как упоминалось выше, у пациентов с синдромом невоидной базальноклеточной карциномы и пигментной ксеродермой также играет роль наследственность. Также была отмечена связь с сальным невусом Jadassohn. Табакокурение было включено в число предрасполагающих факторов у женщин, но не у мужчин (4). В одном сообщении предполагалось, что патогенетическим провоцирующим фактором также может являться хроническая инфестация волосяных фолликулов клещом Demodex folliculorum (5). Но поскольку демодекоз широко распространен, для проверки этих наблюдений требуются дополнительные исследования.
Считается, что цитологически базальноклеточная карцинома развивается из плюрипотентных стволовых клеток, сохраняющихся на протяжении всей жизни, и связанных с базальными клетками эпидермиса и наружной оболочки корня волоса. Полагают, что зрелые дифференцированные базальные клетки не являются источником базалиомы.
Четко отграниченная базальноклеточная карцинома верхнего века у 61 - летней женщины. 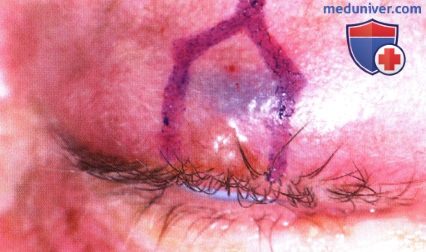
Пятиугольный разрез намечен карандашом. 
Скальпелем и ножницами иссечен пятиугольник кожи, содержащий опухоль. 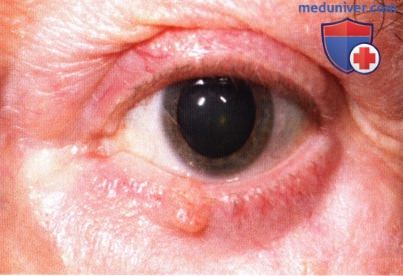
Базальноклеточная карцинома у престарелого пациента с общесоматическими заболеваниями, которому был назначен имиквимод. 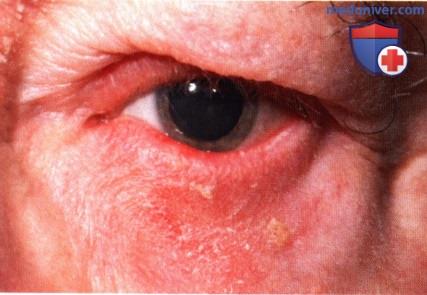
Тот же пациент, что и на рисунке выше после шести недель местного применения имиквимода, отмечается гиперемия кожи, шелушение и разрешение опухоли. 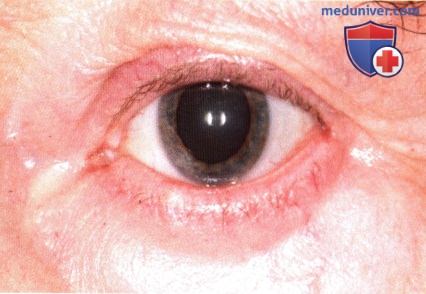
Тот же пациент, что и на рисунке выше, через шесть месяцев после местного лечения имиквимодом опухоль полностью исчезла.
Иссечение типичной базальноклеточной карциномы нижнего века у 60-летнего мужчины с выполнением стандартного пятиугольного разреза и наложением первичных швов. Контроль осуществлялся методом приготовления замороженных срезов; наложены первичные швы с пластикой височным полукруглым лоскутом по Tenzel. 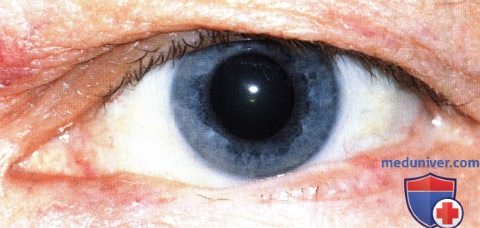
Внешний вид того же пациента, что и на рисунке выше через несколько недель после операции, получены удовлетворительные результаты. 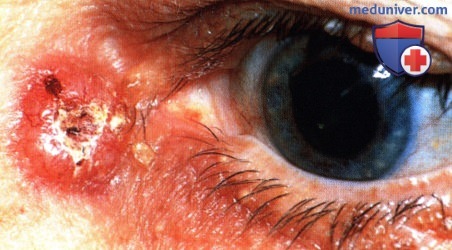
Иссечение и заживление первичным натяжением. Типичная базальноклеточная карцинома в области внутренней спайки век у 70-летней женщины. После циркулярного разреза и контроля с приготовлением замороженных срезов из-за обширного дефекта и натяжения кожи наложение первичных швов затруднено, поэтому рана была оставлена заживать без ушивания. 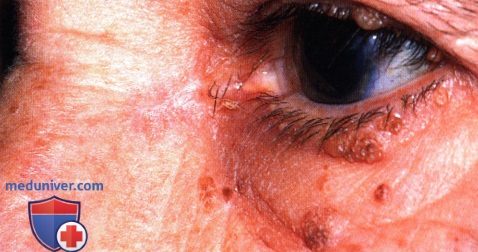
Внешний вид той же пациентки, что и на рисунке выше после иссечения и заживления через образование грануляционной ткани. 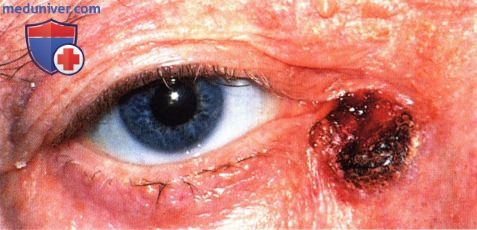
Иссечение и пластика кожным лоскутом. Типичная базальноклеточная карцинома в области внутренней спайки. Новообразование удалено, контроль методом приготовления замороженных срезов, для закрытия дефекта выполнена пластика свободным кожным лоскутом с верхнего века противоположного глаза. Донорская кожа также может забираться из заушной области или других зон. 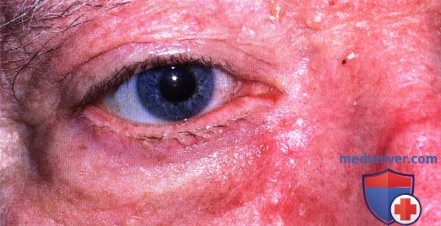
Внешний вид того же пациента, что и на рисунке выше. Через четыре месяца, получены прекрасные результаты.
В случаях распространенных опухолей, прорастающих глазницу, предпочтительным видом лечения является экзентерация.

Агрессивная базальноклеточная карцинома в области наружной спайки век, прорастающая глубоко в глазницу у 63-летнего мужчины. 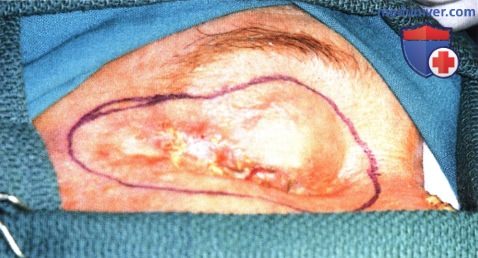
Отмечен запланированный разрез вокруг той же опухоли, что и на рисунке выше. Во время операции веки были целенаправленно удалены. 
Фотография макропрепарата глазницы сразу же после операции экзентерации у того же пациента, что и на рисунке выше. 
Базальноклеточная карцинома нижнего века и области наружной спайки век, диффузно прорастающая переднюю часть глазницы и вызвавшая ретракцию и смещение глазного яблока вверх, у 69-летнего мужчины. 
Вид сбоку того же пациента, что и на рисунке выше, видна ретракция тканей нижнего века вследствие фиброза и склероза глазничной части опухоли. Новообразование оказалось морфеаформной (склерозирующей) базальноклеточной карциномой. 
Фотография макропрепарата глазницы сразу же после операции экзентерации у того же пациента, что и на рисунке выше.
При более крупных подозрительных на базальноклеточную карциному новообразованиях перед выполнением обширного хирургического иссечения и реконструкции для гистологической диагностики берется необходимое количество ткани можно методом инцизионной или трепанбиопсин. После подтверждения диагноза обширная эксцизия с контролем методом замороженных срезов или микрохирургия по Mohs обеспечивают хорошую частоту контроля опухоли (38).
В некоторых случаях, когда хирургическая резекция невыполнима, хорошего контроля опухоли можно достичь при помощи криотерапии (34). Некоторые авторы считают криотерапию методом выбора при маленьких базальноклеточных карциномах (40). Лучевая терапия обычно считается терапией резерва для лечения агрессивных рецидивирующих опухолей или применяется у пациентов, которые вследствие своего физического состояния не могут быть прооперированы (43). При подозрении на рецидив с поражением глазницы выполняется КТ и/или МРТ. При отсутствии лечения или после неполного иссечения базальноклеточная карцинома может прорастать в глазницу, полость носа и головной мозг. В таких случаях часто необходимо выполнение экзентерации глазницы и/или лучевая терапия.
Мы считаем, что при выявлении нерезектабельной опухоли глазницы, наилучшим методом лечения является экзентерация (49). Экзентерацию глазницы приходится выполнять примерно в 1% случаев базальноклеточной карциномы век. Для лечения экстраокулярной базалиомы применяются и другие методы, как-то: кюретаж и фульгурация, фотодинамическая терапия, применение интерферона, неомицина местно и местная или системная химиотерапия. Эти методы лечения базальноклеточной карциномы не получили широкого распространения. Недавно возник интерес к применению крема с имиквимодом для лечения отдельных случаев базальноклеточной карциномы экстраокулярных и периокулярной зон; метод показал хорошие результаты, он показан престарелым пациентам, которым нельзя выполнить операцию, или при поверхностном новообразовании (22-32).
Регионарные метастазы при базальноклеточной карциноме наблюдаются крайне редко (50, 51). Удаленные метастазы встречаются также редко, несмотря на то, что опухоль может прорастать лимфатические сосуды. Однако неполное удаление опухоли может сопровождаться развитием агрессивного рецидива, что приводит к уменьшению частоты выздоровлений. Отсутствие лечения или неполное первичное иссечение может приводить к прорастанию опухолью глазницы и, редко, к смерти вследствие прорастания опухолью полости черепа через каналы глазницы. Смертность при базальноклеточной карциноме век составляет, вероятно, менее 1% (54).
е) Синдром невоидной базальноклеточной карциномы. Синдром базальноклеточного невуса, также известный как синдром Gorlin-Goltz или синдром Goltz, заслуживает отдельного упоминания. Это мультисистемный аутосомнодоминантный синдром, при котором происходит поражение тканей и эктодермального, и мезодермального происхождения (10-13). В некоторых случаях причиной синдрома является аномалия гена PTCH (patched) хромосомы 9q22.3-q31. Заболевание чаще встречается у мужчин. Обычно у больного в постпубертатном периоде развиваются множественные базальноклеточные карциномы. Сопутствующие изменения включают в себя одонтогенные кератокисты, точечные углубления на ладонях и подошвах (которые могут представлять собою forme frustes базальноклеточной карциномы), эктопическую кальцификацию falx cerebri и скелетные аномалии, такие, как расщепленные ребра, и, редко, другие опухоли, например медуллобластому и менингиому. Реже наблюдаются другие глазные аномалии: врожденные катаракты, колобомы сосудистой оболочки и зрительного нерва, косоглазие, нистагм и микрофтальм. Этот синдром встречается у 0,7% пациентов с базальноклеточной карциномой.
При синдроме невоидной базальноклеточной карциномы у больного могут развиваться тысячи базалиом. Часто новообразования имеют красно-коричневый цвет, размер их вариабелен: от 1 до 10 мм. Они могут быть пигментированными или эритематозными, форма — узловая, язвенная или на ножке. В нашей серии наблюдений из 105 пациентов с базальноклеточными карциномами век мы наблюдали четыре случая (11). Базальноклеточные карциномы чаще всего развиваются на лице, в том числе на веках. Клинически и гистологически новообразования, возникающие при синдроме невоидной базальноклеточной карциномы аналогичны обычным базалиомам.
Лечение базалиом, возникших при синдроме невоидной базальноклеточной карциномы такое же, как и при других базалиомах. При этом синдроме большое значение имеет хирургическое иссечение или применение других описанных выше методов лечения базалиом, пока новообразования еще не достигли больших размеров. При синдроме невоидной базальноклеточной карциномы описано успешное лечение диффузных базальноклеточных карцином и базалоидных фолликулярных гамартом при помощи фотодинамической терапии с 5-аминолевулиновой кислотой обширных участков кожи (34).
Висмодегиб — пероральный препарат для специфической терапии синдрома невоидной базальноклеточной карциномы, вызывающий регресс опухолей, но требующий длительного постоянного применения; препарат относительно дорог и плохо переносится пациентами (20,21).
- Вернуться в оглавление раздела "Онкология"
Редактор: Искандер Милевски. Дата публикации: 3.5.2020
Читайте также:

