Анамнез рака щитовидной железы
Общие сведения о больном, история развития заболевания. Описание состояния больного и признаков заболевания. Обоснование предварительного диагноза, данные специальных методов исследования. Постановка клинического диагноза и составление плана лечения.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 13.05.2015 |
| Размер файла | 29,7 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
ГБОУ ВПО ОрГМУ Министерства здравоохранения Российской Федерации
Куратор: Галеева А.У.
Преподаватель: О.М. Абрамзон
Оренбург, 2015 г.
1. Общие сведения о больном
1. Фамилия, имя, отчество: ______________
2. Возраст: 54 г. (25.07.1960г)
3. Постоянное место жительства: ____________________________
4. Место работы, профессия, должность: _____________________
5. Кем направлен: ________________________________
6. Доставлен в стационар по экстренным показаниям: Да, нет, через 1,5 месяца после начала заболевания, получения травмы, госпитализирован в плановом порядке
7. Дата и время поступления: 21.04.2015, 8.40ч
8. Группа крови А(II ) Резус +(положительный)
9. Побочное действие лекарств (непереносимость): не отмечает
10. Диагноз направившего учреждения: Опухоль щитовидной железы
11. Диагноз при поступлении: Опухоль щитовидной железы. Папиллярный рак
12. Клинический диагноз:
А) основное заболевание: Папиллярный рак щитовидной железы Т3N0М0
Б) сопутствующие заболевания: ГБ I ст, 3ст
В) осложнения в течении данного заболевания: нет
13. Дата и название операции: 21.04.2015, 12.35-14.50 тиреоидэктомия, лимфодиссекция VI уровня
14. Послеоперационные осложнения: нет
15. Дата выписки: 28.04.15
папиллярный рак щитовидный железа
2. Жалобы: (к моменту курации)
На момент курации жалоб не предъявляет.
3. История развития данного заболевания
Считает себя больной настоящим заболеванием с 2013 года (2 года), когда впервые прошла обследования в связи с жалобами на боли в горле, ощущение нехватки воздуха. По результатам данного обследования, больной было рекомендовано оперативное лечение, от которого она отказалась. После перенесенного в феврале 2015 года бронхита появились жалобы на затруднение глотания, охриплость голоса, чувство жжения в области шеи. Из-за ухудшения состояния больная прошла повторное обследование, в ходе которого был диагностирован папиллярный рак щитовидной железы Т3N0М 0.
21 апреля 2015г. была госпитализирована в 1-е ХО НУЗ ОКБ на ст. Оренбург ОАО "РЖД", в этот же день в 12 35 -14 50 произведена операция тиреоидэктомия и лимфодиссекция VI уровня. Операция проведена под комбинированной анестезией (ЭТН, НЛА). Воротникообразным разрезом, длиной 8см, послойно обнажена щитовидная железа. Сначала выделена левая доля, а затем правая. Верхние полюсы перевязаны дважды и пересечены. Наложены послойные швы на рану и асептическая повязка. После операции пациентка поступила в РАО. В первые сутки после операции больная отмечала боли при глотании в области послеоперационной раны, осиплость голоса. Состояние не ухудшалось. В послеоперационный период проведена одна перевязка 22.04.15г, повязка сухая. В области шеи отмечается небольшая отечность.
4. История жизни больного
Родилась в Оренбургской области третьим по счету ребенком. В раннем детстве ничем не болела. В 13 лет перенесла операцию тонзилэктомию. В развитии не отставала, училась хорошо. Получила высшее образование, работает учителем начальных классов. В 31 год вышла замуж. Есть дочь, здорова. В настоящее время в разводе. Бытовые условия считает удовлетворительными. Питание регулярное, полноценное. Не курит, алкоголем не злоупотребляет. Лекарственную непереносимость не отмечает. В подростковом периоде была аллергическая реакция в виде крапивницы на некоторые продукты питания (овощи красного цвета, горькие продукты). Туберкулез, психические, венерические болезни у себя и у родственников отрицает. Старшая сестра перенесла схожее заболевание щитовидной железы. Мать умерла от почечной недостаточности. Отец страдает заболеванием лимфатических узлов. Менархе наступило в 11 лет. Менструации были регулярными, обильными, болезненными. Была одна беременность в 1992г., которая завершилась кесаревым сечением. С 2014 года начался климакс, с приливами.
5. Общие данные
Общее состояние удоволетворительное, сознание ясное, положение активное, выражение лица обычное, поведение спокойное, эмоции сдержаны. Температура тела 36,7 0 С. Тип телосложения нормостенический. Рост - 164 см, вес - 94 кг. Общее развитие мышечной системы и их тонус в норме, болезненности при пальпации мышц нет, атрофии нет. Кожные покровы розового цвета, сухие, не пигментированы. Тургор сохранен. Подкожно жировая клетчатка развита умеренно, болезненность и крепитация при пальпации отсутствуют. Отмечаются отеки под глазами. Доступные пальпации лимфатические узлы не пальпируются.
6. Настоящее состояние больного
Опорно-двигательная система
Больная отмечает боли в коленных суставах, в позвоночнике при физических нагрузках и переохлаждении, что ограничивает полноценный объем выполняемых движений в данных суставах.
Присутствует деформация дистальных фаланг первого и второго пальцев левой кисти. Имеется варикозное расширение вен нижних конечностей. Ногти правильной формы, розового цвета.
Дыхательная система
Больная отмечает редкий влажный непродолжительный кашель с отхождением небольшого количества прозрачной, жидкой мокроты без запаха. Одышка при физических нагрузках.
Грудная клетка правильной формы, равномерно участвует в акте дыхания. Носовое дыхание не затруднено. Частота дыхания 18 дыхательных движений в мин. При пальпации грудная клетка эластичная, голосовое дрожание определяется с обеих сторон, равномерно. При сравнительной перкуссии звук на симметричных участках одинаковый ясный легочный. При топографической перкуссии лёгких - высота стояния верхушек спереди на 3см выше ключицы справа и слева, сзади соответствует уровню 7 шейного позвонка справа и слева. Ширина полей Кренига справа и слева 6 см.
Эту болезнь можно назвать бедой нашего времени. В последние годы заболеваемость раком щитовидки значительно возросла, причем все чаще она проявляется у лиц моложе 30 лет. Итак, история болезни: рак щитовидной железы – тема разговора на сегодня.
Виды рака щитовидной железы
Эта болезнь делится на две группы в зависимости от того, берет ли она свое начало из фолликулярного эпителия или из парафолликулярных клеток. В последнем случае (при медуллярном раке щитовидной железы) имеется ряд характерных физиологических и клинических особенностей, требующих особого внимания и срочного врачебного вмешательства.
Клиническое течение трех различных гистологических типов рака различается. Самый редко встречающийся вид рака – анапластический рак. Он всегда очень злокачественный и устойчив к облучению, затрагивает обычно лиц пожилого возраста. Смерть больного наступает быстро вследствие местного роста опухоли. Второй тип рака – фолликулярный рак. Он встречается нечасто и с гистологической стороны напоминает нормальную тиреоидную ткань. Он рано начинает метастазировать гематогенным путем, и у больных могут быть метастазы уже при первом обращении к врачу. Чаще всего метастазы возникают в легких и костях. Третий и наиболее частый вид рака – опухолипапиллярный рак. У него есть бимодальное возрастное распределение – появляется на втором-третьем десятилетии и затем в старости. Такие опухоли медленно растут и метастазируют чаще всего в региональные лимфатические узлы. В любое время может произойти обострение заболевания.
Признаки рака щитовидной железы
Подозрение на рак может возникнуть при свежем росте тиреоидного узла, особенно если он не сопровождается размягчением ткани и переменами в голосе. Специального внимания требуют те больные, в прошлом у которых имелись сведения о подверганию облучению головы, верхнего средостения или шеи, поскольку такой процесс сопряжен с высокой частотой патологии щитовидной железы в будущем. История болезни каждого пациента проверяется, и если имелись облучения в детстве, данному пациенту оказывается особое внимание. Примерно у 20% таких лиц развиваются узлы в щитовидной железе. До их появления может пройти много лет (30 и более).
Опытный специалист может диагностировать рак железы, просто пропальпировав ее. Узел, который окружен нормальной тиреоидной тканью, должен вызывать большее подозрение на опухоль, чем каждый из нескольких пальпируемых узлов. Последний может быть частью диффузного процесса, на манер простого зоба. Кроме того, обычно рак отличается плотной консистенцией без размягчений. Возраст и пол пациента также имеют важное значение для распознавания рака щитовидной железы. У женщин чаще встречаются доброкачественные узлы, чем у мужчин. Это менее характерно для злокачественных новообразований, вот почему узловые образования у мужчин опаснее, чем у женщин.
Ведение больного и проводимые процедуры
Врач сразу же должен принять решение, стоит ли продолжать наблюдение за больным путем введения ему супрессивных доз тиреоидных гормонов или отказаться от этого. Гормоны могут уменьшить или вовсе излечить подозрительные узлы (это, правда, редко случается). Можно еще подождать результатов пункционной биопсии или провести открытую биопсию и тиреоидэктомию. Обычно врачи избирают последний подход.
НИЖЕ ПРЕДСТАВЛЕНЫ ЛУЧШИЕ СПЕЦИАЛИСТЫ ВАШЕГО РЕГИОНЫ

Особенно актуально проведение правильного набора процедур для лиц, перенесших в прошлом облучение щитовидной железы или те, у кого имеется один или несколько пальпируемых узлов. В зоне особого внимания находятся мужчины молодого возраста и женщины с солитарными узлами, особенно плотными, не содержащими размягченных участков и в скором темпе увеличивающимися в размере. В некоторых случаях рекомендуется аспирация или инцизионнопункционная биопсия. Первая процедура проводится просто и не дает осложнений. Она дает оптимальные результаты там, где есть возможность гистопатологического исследования полученных проб. Не смотря на возможные ложные положительные и отрицательные результаты, методика эта уменьшает число больных, подвергающихся операции.
Лечение рака щитовидной железы
Хирургическое вмешательство при раке щитовидной железы всегда должно быть выполнено опытным в данной области хирургом. Чтобы облегчить проводимую операцию и уменьшить риск диссеминирования опухоли, за несколько недель до операции больному должна быть назначена супрессивная терапия левотироксином. Если же у больного до операции был не установлен окончательный диагноз (например, не проводилась биопсия), подозрительное образование должно быть удалено вместе с обширным участком окружающей ткани.
Относительно вида вмешательства при обнаружении болезни щитовидной железы мнения медиков расходятся. Некоторые специалисты рекомендуют проводить ипсилатеральную лобэктомию, удалять перешеек и, возможно, проводить частичную контралатеральную лобэктомию. Хотя и велика частота осложнений, все же многие врачи предпочитают производить тотальную тиреоидэктомию.
Регионарные лимфатические узлы исследуются и удаляются, но проводить радикальное удаление шейных тканей не обязательно. Если рак был обнаружен не при срочной биопсии (при исследовании замороженного среза), а при планомерном изучении срезов, то проводится повторная операция по удалению оставшейся тиреоидной ткани.
Больные исследуются повторно примерно через полгода после операции, а потом обследования повторяются не реже, чем два раза в год. Во время обследования пальпируется шея, чтобы выявить рецидив или появление метастаз, которые могут быть удалены хирургически. Берутся пробы крови, чтобы определить тиреоглобулин, так как его повышенная концентрация у больного указывает на наличие метастазов.
Послеоперационный период
При первом обследовании, спустя полгода после операции, проводится сканирование всего туловища. Больных, у которых не было метастазов при предыдущем сканировании, не подвергают повторному облучению. Оно проводится лишь через 1 год после удаления опухоли.
Адаптивная послеоперационная программа включает почти тотальную тиреоидэктомию, супрессивную терапию и разрушение метастазов радиойодом. Это может значительно уменьшить частоту рецидивов и продлить жизнь больному с папиллярным раком щитовидной железы. Пациенты с фолликулярным раком подвергаются лечению так же (если не более) интенсивно и радикально, хотя результаты бывают менее благоприятными. При анапластическом раке применимы в основном паллиативные меры – большинство подобных больных погибают в течение полугода после постановки диагноза.
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
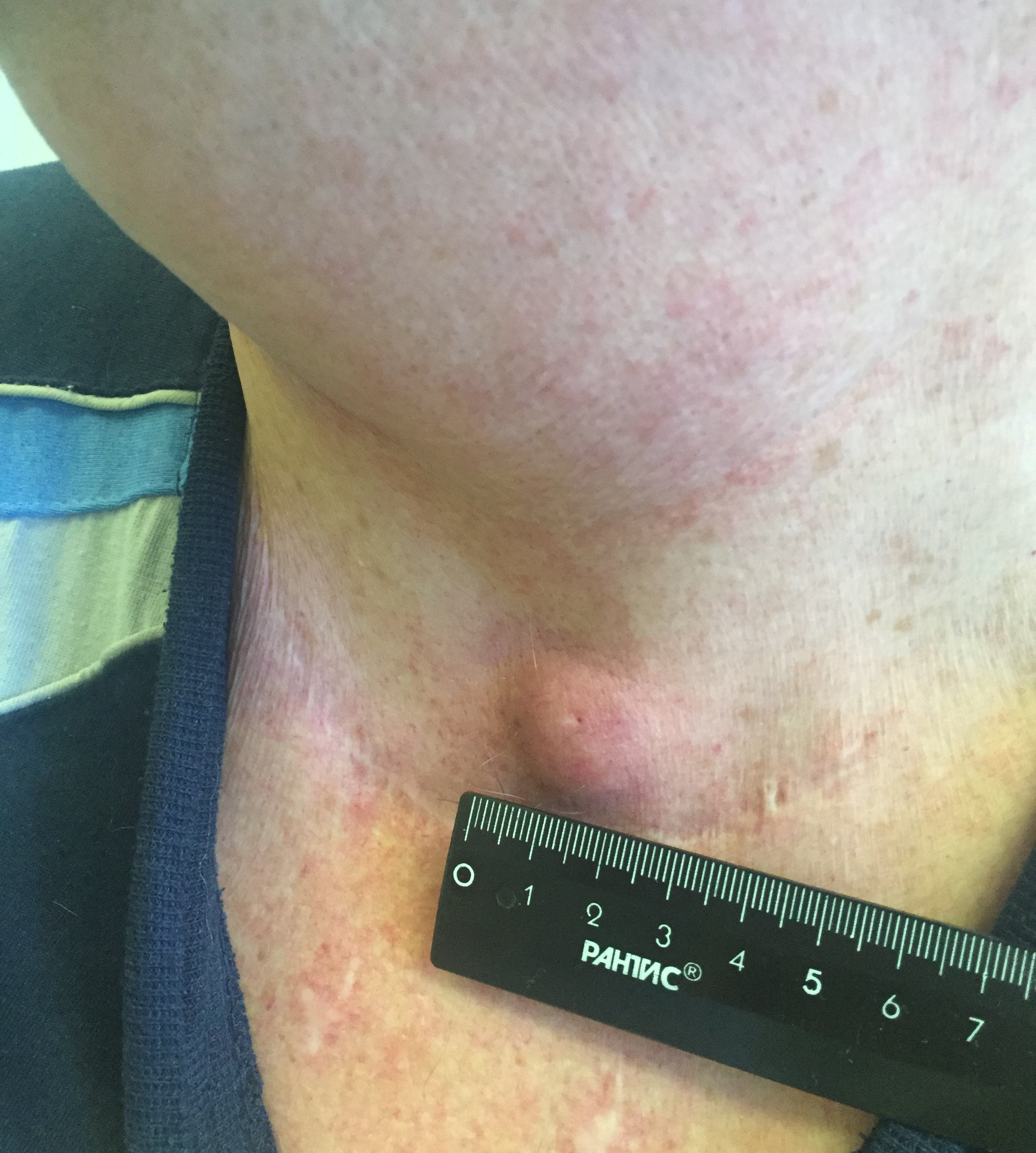
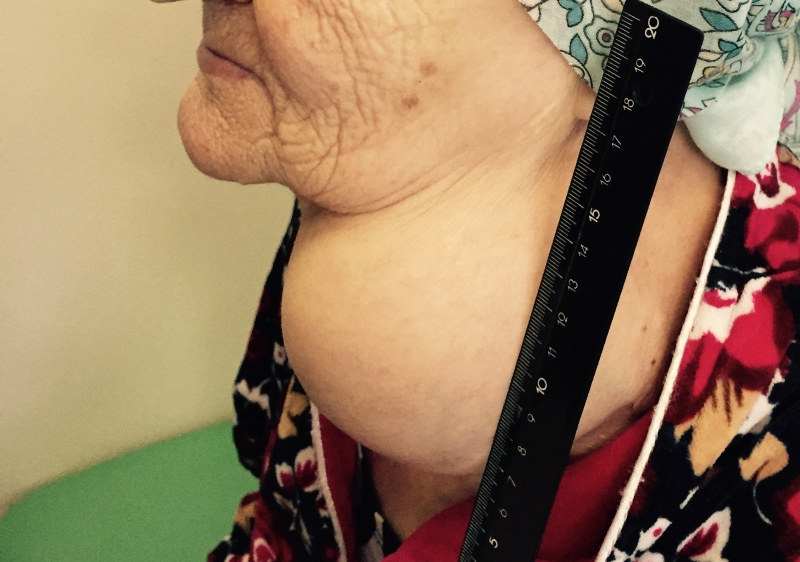
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
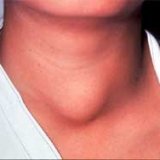
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
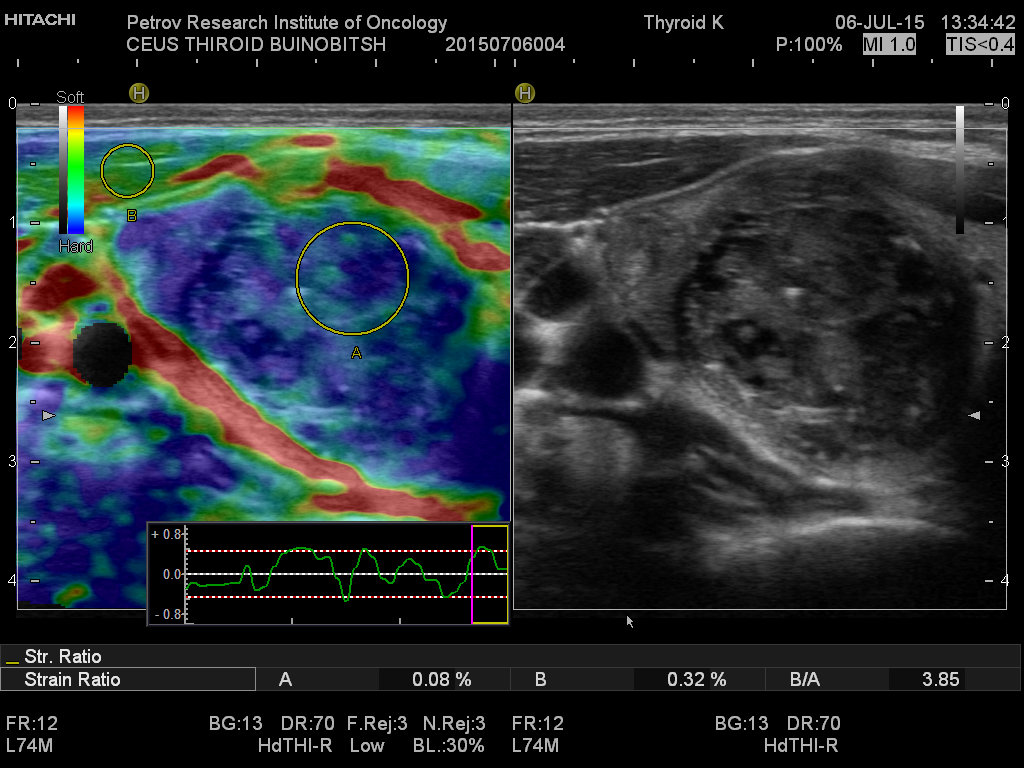
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
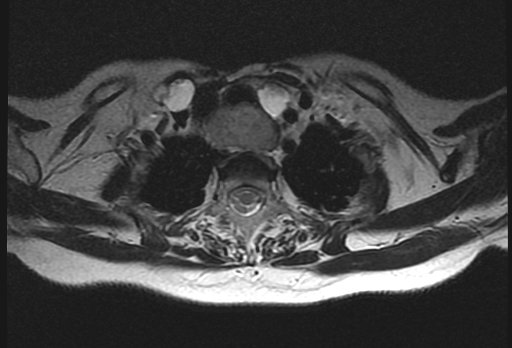
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
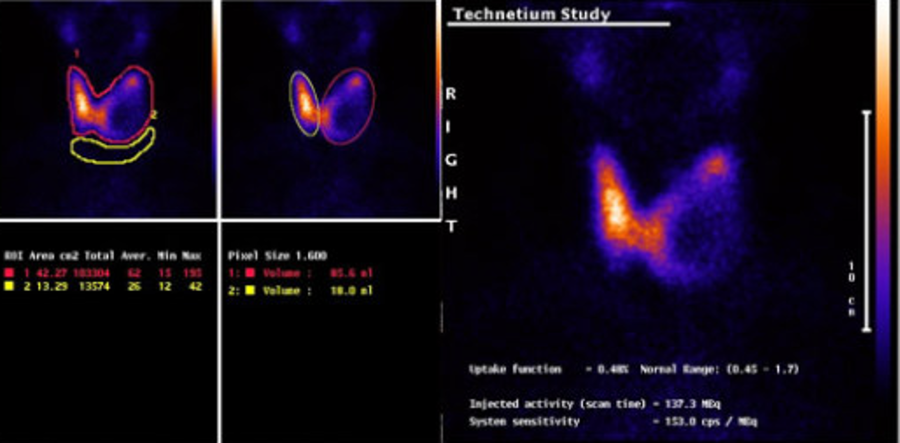
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
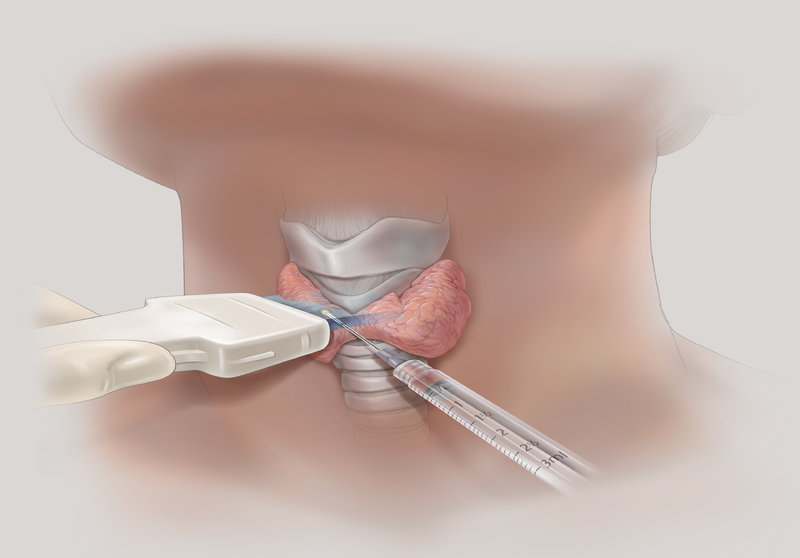
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |




Что такое рак щитовидной железы
«Различают три формы рака щитовидной железы:
Причины рака щитовидной железы
Дело в том, что в организме человека постоянно образуются новые клетки, которые замещают старые и поврежденные. Когда процесс деления нарушается, образуется опухоль – доброкачественная (аденома), или злокачественная – рак.
К причинам можно отнести:
- Лучевая терапия. Длительное облучение рентгеновскими лучами может вызвать появление опухоли спустя десятилетия;
- Недостаточное потребление продуктов, содержащих йод;
- Семейная предрасположенность;
- Профессиональные вредности – работа с тяжелыми металлами;
- Стрессовые ситуации;
- Вредные привычки.
Симптомы рака щитовидной железы
Стадии рака щитовидной железы
У пациентов с раком щитовидной железы стадия заболевания окончательно устанавливается только после операции и морфологического исследования удаленного препарата.
Стадия выставляется на основании 3 параметров: T, N, M.
T – первичная опухоль, имеет категории (Тх, Т0, Т1, Т2, Т3, Т4a, T4b).
Тх – первичная опухоль не может быть оценена;
Т0 – отсутствие данных о первичной опухоли;
Т1 – опухоль не более 2 см в наибольшем измерении, ограничена щитовидной железой (Т1а - не более 1 см, ограничена щитовидной железой; Т1b - более 1 см, но не более 2 см в наибольшем измерении, ограничена щитовидной железой;
Т2 – опухоль более 2 см, но не более 4 см в наибольшем измерении, ограничена тканью щитовидной железы;
Т3 – опухоль более 4 см. в наибольшем измерении, ограничена тканью щитовидной железы или опухоль любого размера с минимальным распространением за пределы щитовидной железы (грудино-щитовидная мышца, прилежащие мягкие ткани);
Т4а – опухоль распространяется за пределы капсулы щитовидной железы или прорастает в любую из следующих структур: подкожные мягкие ткани, гортань, трахею, пищевод, возвратный нерв.
Т4b – опухоль прорастает в предпозвоночную фасцию, сосуды средостения или окружает внутреннюю сонную артерию
N — наличие поражения регионарных лимфатических узлов шеи (с возможными значениями Nx, N0, N1a, N1b) Наличие метастазов на шее в зонах регионарного метастазирования не приравнивается к метастазам в другие органы. Регионарные метастазы удаляются во время операции единым блоком с щитовидной железой, что позволяет достичь полного излечения заболевания у большинства пациентов. Nх региональные лимфатические узлы не могут быть оценены; Nо нет метастазов в региональных лимфатических узлах; N1а метастазы на уровне VI (претрахеальные, паратрахеальные, включая окологортанные и дельфийский (Delphian) лимфатический узел; N1b метастазы в других лимфатических узлах шеи или в позадиглоточных лимфатических узлах или в лимфатических узлах верхнего средостения.
Гарбузов П.И.
Медицинский Радиологический Научный Центр РАМН, Обнинск
ДИАГНОСТИКА
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Тщательно собранный анамнез болезни и физикальное обследование являются важными условиями, которые обеспечивают постановку диагноза и исключают наличие у пациента запущенной стадии рака щитовидной железы. Опытные клиницисты обычно могут отличить нормальную щитовидную железу от диффузно увеличенной, и могут пропальпировать узловые образования небольших размеров. Эта методика позволяет исключить ненужные диагностические исследования и непосредственно перейти к верифицирующим тестам. Врачу общей практики с ограниченными навыками пальпации щитовидной железы следует направить пациента к эндокринологу, перед тем как назначить целый ряд излишних и дорогостоящих анализов. Перечисленные ниже данные характерны для неопухолевых заболеваний щитовидной железы, но не позволяют окончательно исключить рак щитовидной железы:
- наличие в семейном анамнезе случаев тиреоидита Хашимото или других аутоиммунных заболеваний щитовидной железы;
- наличие в семейном анамнезе случаев диффузного или узлового эутиреоидного (коллоидного пролиферирующего) зоба;
- симптомы гипотиреоза или тиреотоксикоза;
- боль или повышенная чувствительность в области узла;
- подвижные однородные узлы мягкой консистенции;
- многоузловой зоб при отсутствии доминирующего узла
Далее приведены данные анамнеза и физикального исследования, которые заставляют задуматься о возможном злокачественном новообразовании щитовидной железы:
- возраст - моложе 20 и старше 60 лет - повышает вероятность того, что пальпируемый узел окажется раком;
- пол - у мужчин вероятность рака щитовидной железы вдвое превышает таковую у женщин;
- узел, сопровождающийся дисфагией или хрипотой;
- облучения шеи в детском и юношеском возрасте (этот фактор также повышает риск развития банального узлового зоба);
- плотные, неправильной формы, не смещаемые узлы;
- шейная лимфоаденопатия;
- рак щитовидной железы в анамнезе.
Если в анамнезе жизни и болезни данные за опухолевый процесс отсутствуют, небольшой риск наличия его у пациента все-таки существует. Таким образом, анамнез жизни и болезни, в основном, необходим для выделения факторов риска развития рака щитовидной железы, имеющихся у пациента. Хотя диагноз рака щитовидной железы нельзя поставить, основываясь только на пальпации щитовидной железы, в отдельных редких случаях, ее результаты могут иметь решающее значение. Данные анамнеза жизни, болезни и результаты обследования являются единой цепью в рассуждение при постановке диагноза и назначение новых методов исследования для подтверждения, и не должны трактоваться отдельно друг от друга.
На дооперационном этапе рутинно используются в большинстве специализированных центров ультрасонография, тонкоигольная аспирационная биопсия (в последнее время чаще под УЗ-контролем) и сцинтиграфия с Тс-99m или I-131. В случае неопределенного результата цитологического исследования, особенно при фолликулярной неоплазии, может быть полезно изображение субтракционной сцинтиграфии с использованием мультинаборов Tl-201|Tc-99m или Tc-99m Tetrofosmin или Tc-99m Sestamibi. Роль F-18-FDG в предоперационном исследовании узлов щитовидной железы не ясна на сегодня.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ ЩИТОВИДНОЙ ЖЕЛЕЗЫ (УЗИ)
Выявление узлов щитовидной железы повышается с 4-7% при пальпации, до 30-50% при использовании УЗИ. Большой шаг вперед в изучениии морфологии щитовидной железы был сделан с внедрением ультрасонографии. УЗИ щитовидной железы является наиболее ценным исследованием для оценки размера и числа узлов, но с помощью УЗИ не представляется возможным определить, является ли узел злокачественным или доброкачественным. К ультразвуковым признакам очаговых изменений в щитовидной железе, указывающим на возможность их злокачественного характера, относятся:
- гипоэхогенность,
- неправильная форма,
- бугристый, нечеткий контур,
- наличие кальцинатов,
- отсутствие по периферии ограничительного ободка,
- гипо- и аваскулярность очаговых изменений,
- дорсальное ослабление сигнала,
- солитарность,
- локализация узла в перешейке,
- гиперваскуляризация,
- симптом прилегания,
- симптом деформации щитовидной железы.
В случае метастазирования рака щитовидной железы ультрасонография является также методом выбора для выявления увеличенных лимфатических узлов. Информативность этого метода в значительной мере зависит от навыков и опыта врача, проводящего исследование. Если УЗИ проводится врачом, который специализируется на эндокринологии, могут быть выявлены тонкие характеристики узла, которые в дальнейшем имеют решающее значение при направлении пациента на хирургическое вмешательство и могут быть использованы при проведении ТАБ. Наконец, УЗИ может помочь при длительном динамическом наблюдении больных раком щитовидной железы для выявления мелких узлов недоступных для визуализации другими методами исследования, которые могут свидетельствовать о рецидиве процесса.
Ультразвуковое исследование, как самостоятельный метод при раке щитовидной железы, не имеет решающего значения!
ТОНКОИГОЛЬНАЯ АСПИРАЦИОННАЯ БИОПСИЯ (ТАБ) ПОД КОНТРОЛЕМ УЗИ
Значительные успехи в диагностике рака щитовидной железы были достигнуты благодаря внедрению в практику простого и весьма информативного метода – тонкоигольной аспирационной биопсии щитовидной железы. На сегодняшний день проведение ТАБ считается наиболее ценным исследованием для диагностики доброкачественных и злокачественных заболеваний щитовидной железы. Американская ассоциация клинических эндокринологов рекомендует проведение ТАБ всем пациентам с пальпируемыми узловыми образованиями щитовидной железы. ТАБ рекомендуется даже в случаях, когда вероятность наличия рака в узле очень высока, что помогает заранее планировать тактику оперативного вмешательства. Целесообразность пункционной биопсии мелких, непальпируемых образований, которые не превышают в диаметре 1 см – сомнительна; если принято решение о её целесообразности, ТАБ проводится под контролем УЗИ.
Многочисленные исследования, которые проведены к настоящему времени, позволили исчерпывающе охарактеризовать информативность этого метода исследования. При высокой чувствительности метода, специфичность различается в зависимости от гистологического типа рака щитовидной железы. Папиллярный рак диагностируется с очень высокой специфичностью. Цитологическое заключение "фолликулярная неоплазия" может быть как фолликулярным раком, так и фолликулярной аденомой, что говорит о низкой специфичности цитологии в плане диагностики фолликулярного рака щитовидной железы. Неопытные цитологи значительно чаще делают заключения о наличии фолликулярной неоплазии или сомнительных результатах образца, возможно, вследствие недостаточного опыта работы. Значительной проблемой при проведении ТАБ является низкая квалификация врача-исследователя или неопытность врача-лаборанта, который проводит цитологическое исследование материала, полученного при ТАБ, что, в значительной мере, снижает информативность результатов исследования. Плохие навыки владения техникой ТАБ ведут к увеличению количества неудовлетворительных результатов и повышают число ненужных хирургических вмешательств.
В большинстве случаев, при сомнительных и предположительных данных ТАБ, узловые образования должны быть удалены хирургическим путем, если речь не идет о функционально автономных образованиях. От 10 до 30% всех фолликулярных неоплазий, выявленных при ТАБ, по данным гистологического исследования материала, удаленного при операции, оказываются раком. При очень мелких фолликулярных неоплазиях, диаметром 1 см и менее или неоплазии из клеток Гюртля при АИТ, может быть рекомендовано активное и длительное клиническое наблюдение.
В результате выполнения цитологического исследования устанавливается предварительный диагноз рака щитовидной железы или подозрение на рак. Окончательный морфологический диагноз устанавливается при гистологическом исследовании операционного препарата.
РАДИОИЗОТОПНОЕ СКАНИРОВАНИЕ
Длительное время с помощью изотопных методов, используя различные туморотропные радионуклиды и наборы, пытаются решить проблему дифференцировки доброкачественных и злокачественных "узлов" щитовидной железы. Сцинтиграфия щитовидной железы с Тс-99m или I-131 продолжает рутинно использоваться при узлах в щитовидной железе и позволяет определить их функцию, выявляя "холодные" узлы, которые, более подозрительны в отношении злокачественности. Однако гипофункционирующая область не означает злокачественность - это могут как быть кисты, дегенеративные узлы и аденомы, так и подострый тиреоидит. Сцинтиграфия не имеет отображения при узлах меньше 1см, особенно, если они расположены в толще доли щитовидной железы.
Сцинтиграфия с технецием удобна, требует лишь нескольких часов и оказывается неинформативна лишь у небольшого числа пациентов. Недостаток заключается в том, что некоторые узлы, определяемые с помощью технеция как "теплые" и "горячие", могут оказаться в состоянии гипофункции по данным сканировании с изотопами йода, что увеличивает вероятность их злокачественности. 131-I является наиболее ценным изотопом в обследовании больных раком щитовидной железы, его недостатком является относительно бульшая лучевая нагрузка. В этом плане 123-I считается наиболее оптимальным изотопом, так как позволяет избежать проблемы с технецием и несет меньшую лучевую нагрузку.
В ситуации, когда у пациента с узловым зобом при тонкоигольной аспирационной биопсии не были получены данные за опухоль, в проведении сцинтиграфии щитовидной железы нет особого смысла. Если речь идет о сомнительных результатах ТАБ, сцинтиграфия, в ряде случаев, может рассматриваться как вспомогательный метод. Согласно литературным данным на сегодня, очевидно так же, что ни субтракционная сцинтиграфия с использованием мультинаборов Tl-201|Tc-99m, ни Tc-99m Tetrofosmin или Tc-99m Sestamibi, равно как и F-18-FDG не позволяют уверенно различить аденому и рак щитовидной железы.
Для многих эндокринологов вследствие удобства трактовки ее результатов и знания ее диагностических возможностей, сцинтиграфия в течение долгого времени являлась основным методом исследования щитовидной железы. Однако, в некоторых центрах ее постепенно вытесняет ТАБ, которая при узловом зобе рассматривается в качестве инструментального исследования первого уровня. ААСЕ рекомендует врачам общей практики принимать решение о целесообразности проведения сцинтиграфии щитовидной железы индивидуально в каждом конкретном случае. В йододефицитных регионах сцинтиграфия щитовидной железы является важнейшим методом диагностики функциональной автономии щитовидной железы; кроме того, она позволяет проводить дифференциальную диагностику различных неопухолевых заболеваний (деструктивный и истинный тиреотоксикоз и т.д.).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
У пациентов при наличии узла щитовидной железы, как минимум, должно быть проведено определение уровня ТТГ высокочувствительным методом для оценки функции щитовидной железы (исключить гипотиреоз и тиреотоксикоз). Лишь в редких случаях у пациентов с солитарными злокачественными узловыми образованиями выявлялось снижение или повышение функции щитовидной железы. Отклонение уровня ТТГ от нормы значительно уменьшает, но не исключает вероятность наличия рака щитовидной железы.
Определение уровня антител к пероксидазе тироцитов (АТ-ТПО) и тиреоглобулину (АТ-ТГ) используется для диагностики аутоиммунного тиреоидита (АИТ), особенно при обнаружении повышенного уровня ТТГ. Часто при АИТ изменения в щитовидной железе могут симулировать узловой или многоузловой зоб. Наличие у пациента АИТ не исключает наличие у него рака щитовидной железы.
Определение уровня тиреоглобулина в диагностическом поиске при раке щитовидной железы не является необходимым . Его уровень необходимо интерпретировать в динамике, после того как была проведена тотальная тиреоидэктомия.
Магниторезонансная и компьютерная томография обладают весьма низкой информативностью в диагностике заболеваний щитовидной железы, при весьма значительной стоимости их проведения. Эти исследования мало используются в диагностике локализованных форм рака щитовидной железы.
Таким образом, на дооперационном этапе с помощью перечисленных методов предположительно устанавливается распространенность опухолевого процесса, а окончательное заключение формируется в ходе операции и послеоперационного наблюдения, согласно V Международной классификации TNM (1998). Для уточнения первичной распространенности опухолевого процесса на интраоперационном этапе применяется изучение опухоли на предмет наличия макроскопических признаков прорастания опухолью собственной капсулы, дополнительных очагов опухолевого роста, субкапсулярной локализации опухолевого очага, прорастание капсулы щитовидной железы и окружающих тканей. Первичная распространенность опухолевого процесса может дополняться по результатам сцинтиграфии всего тела с I-131. Окончательное заключение о степени распространенности рака определяется при гистологическом исследовании.
Читайте также:

