Анализ мочи при остром лейкозе
Заболевания крови
Общее описание
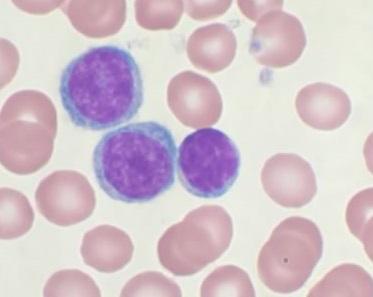
Острый лейкоз — это опухоль из кроветворной ткани с первичной локализацией в костном мозге, при которой происходит бесконтрольное накопление незрелых белых клеток крови (лейкоцитов) в периферической крови и различных внутренних органах.
Частота: 13,2 случаев на 100000 населения среди мужчин и 7,7 случаев на 100000 населения среди женщин.
Субстратом опухоли являются бластные клетки — незрелые клетки костного мозга.
На основании морфологических особенностей лейкемических клеток в сочетании с их цитохимическими характеристиками острые лейкозы делят на две большие группы:
- острый лимфобластный лейкоз, происходящий из клеток-предшественниц лимфоидного направления дифференцировки (самая частая форма острого лейкоза у детей — 85%, у взрослых на его долю приходится 20%);
- острые нелимфобластные лейкозы, происходящие из миелоидных клеток-предшественниц (у детей они составляют 15%, у взрослых — 80% общего количества острых лейкозов).
Симптомы острого лейкоза
- носовые кровотечения, кровотечения из десен;
- увеличение лимфатических узлов;
- боль в костях, суставах;
- одышка;
- сердцебиение;
- головокружение, головная боль;
- склонность к инфекциям;
- тяжесть в левом подреберье;
- снижение аппетита, массы тела;
- повышение температуры тела;
- слабость, потливость.
Диагностика
- Общий анализ крови: уровень лейкоцитов может варьировать от выраженной лейкопении (ниже 2х10 9 /л) до гиперлейкоцитоза; анемия, тромбоцитопения; наличие бластных клеток вплоть до тотального бластоза.
- Стернальная пункция. В красном костном мозге в период манифестации острого лейкоза обычно преобладают бластные формы (более 60%), как правило, отмечают резкое угнетение эритроцитарного ростка и уменьшение количества мегакариоцитов с дегенеративным сдвигом в мегакариоцитограмме.
- Трепанобиопсия, биопсия лимфатического узла.
- УЗИ органов брюшной полости.
Лечение острого лейкоза
Назначается химиотерапия, направленная на уничтожение опухолевых клеток. Химиотерапия делится на 3 этапа: индукционная (вызывание ремиссии) (4–6 недель), закрепляющая (консолидирующая) (2–3 курса), поддерживающая (противорецидивная) терапия (до 5 лет). Одним из вариантов лечения является трансплантация костного мозга. При необходимости проводятся гемотрансфузии (переливание крови), антибактериальная терапия и лечение препаратами, стимулирующими кроветворение.
Имеются противопоказания. Необходима консультация специалиста.




- Цитарабин (противоопухолевое средство, антиметаболит). Режим дозирования: в/в по 100 мг/м 2 /сут., две капельные инфузии по 3 ч каждая с интервалом 10 ч или непрерывно в течение 24 ч, курсовая доза 500-1000 мг. П/к по 20 мг/м 2 2–3 раза в сутки. Курс — 4–7 дней (максимально до 10 дней).
- Даунорубицин (противоопухолевое средство). Режим дозирования: в/в, взрослым вводят в суточной дозе 30-60 мг/м 2 (0,8-1,5 мг/кг) ежедневно в течение 3 дней или в дозе 20-40 мг/м 2 (0,6-1 мг/кг) в течение 5 дней. Через 7-15 дней курс повторяют.
- Митоксантрон (противоопухолевое средство). Режим дозирования: в/в, при острых нелимфобластных лейкозах у взрослых для индукции ремиссии — в дозе 10-12 мг/м 2 в/в медленно в течение 3–5 мин. или в/в капельно в течение 15-30 мин. ежедневно в течение 5 дней до суммарной дозы 50-60 мг/м 2 .
- Этопозид (противоопухолевое средство). Режим дозирования: в/в, путем 30-60-минутной инфузии. Дозы составляют 50-100 мг/м 2 /сут. в течение 5 дней, с повторением циклов каждые 3-4 нед. Также часто применяется режим введения этопозида через день — в 1, 3 и 5 дни.
- Амсакрин (противоопухолевое средство). Режим дозирования: в/в, при монотерапии препарат назначают в дозе 90 мг/м 2 поверхности тела 1 раз в сутки в течение 5 дней (курсовая доза — 450 мг/м 2 поверхности тела) при ежедневном контроле картины периферической крови.
- Винкристин (противоопухолевое средство). Режим дозирования: в/в, с интервалом между двумя инъекциями не менее 1 нед. Средняя доза для ребенка — 2 мг/м 2 , для взрослого — 1,4 мг/м 2 (но не более 2 мг/м 2 на одну инъекцию).
Рекомендации
- Консультация гематолога.
- Общий анализ крови.
- Стернальная пункция.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0.1 | 1 | 0.4 | 0.4 | 0.8 | 2.7 | 0 | 0.1 | 1 | 0.3 | 0.3 | 0.77 | 1.7 |
Что нужно пройти при подозрении на острый лейкоз
- 1. Биохимический анализ крови
- 2. Биохимическое исследование мочи
- 3. Молекулярно-генетические исследования
- 4. Анализ на гемоглобин
- 5. Общий анализ крови
- 6. Коагулограмма (анализ крови на свертываемость)
-
При лейкозе может наблюдаться повышение уровня мочевины, мочевой кислоты в плазме (гиперурикемия). При распаде костной ткани при лейкозах может наблюдаться повышение уровня фосфора (гиперфосфатемия). При остром лейкозе может наблюдаться понижение уровня железа (гипоферремия).
При лейкозе может отмечаться увеличение концентрации мочевой кислоты и фосфора в моче.
Лейкоз может быть причиной снижения уровня гемоглобина.
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При остром лейкозе отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых); увеличение базофилов (Ваso) свыше 0,3×109/л; понижение тромбокрита (Pct).
При лейкозе концентрация фибриногена уменьшается.
![]()
Разделение лейкозов на острые и хронические базируется не только на особенностях их клинического течения, но и на характеристике клеточного состава опухолей.
Исходя из этого, острый лейкоз рассматривается как заболевание, при котором морфологический субстрат составляют молодые бластные клетки (до 4-го класса кроветворения). Наиболее часто у взрослых (до 55 % всех случаев) развивается миелобластная форма острого лейкоза.
Острый лимфобластный лейкоз встречается преимущественно у детей. На основании морфологических и гистохимических свойств бластных клеток выявляются, кроме указанных выше двух основных форм, различные подтипы острого лейкоза. Для иммунологического фенотипирования бластных клеток применяют моноклональные антитела.
Симптомы миелобластного острого лейкоза не имеют корреляции с показателями анализа крови (лейкоцитарной формулы, лейкоцитов) и миелограммы (анализа клеток костного мозга).
Особенностью острого лейкоза является раннее и быстрое метастазирование лейкозных клеток, что вызывает всевозможные внекостномозговые проявления заболевания (поражение нервной системы, органов пищеварения, почек, сердца и т.д.).
![]()
Количество лейкоцитов при данном виде рака крови в анализе колеблется от низких (0,1 • 10 9 /л) до высоких (100 — 300 • 10 9 /л) цифр, что зависит от формы (лейкопеническая, сублейкемическая, лейкемическая) и стадии заболевания.
Изменения в крови при лейкозе показывают на наличие тромбоцитопении (до 20 • 10 9 /л и ниже), особенно для миелолейкоза. При мегакариобластном лейкозе уровень тромбоцитов чаще всего превышает норму.
При алейкемической форме острого лейкоза – при которой злокачественных клеток в крови нет, для определения формулы крови нередко используется метод лейкоконцентрации, основанный на седиментации форменных элементов крови.
Во время ремиссии клеточная картина анализа периферической крови улучшается. Окончательное решение вопроса о стихании острого процесса основывается на исследовании костного мозга и расшифровке формы лейкоза. В развернутой фазе заболевания бластные клетки в костном мозге составляют 20 — 90 %, в ремиссию — не более 5%. При этом количество гранулоцитов должно быть на менее 1,5 • 10 9 /л, а тромбоцитов — более 100 • 10 9 /л.
![]()
В терминальной стадии острого лейкоза наблюдается анемия, иногда резкая лейкопения, увеличение содержания незрелых базофилов и эозинофилов, снижение количества нейтрофилов. В этой стадии возможен бластный криз.
Анализ бластных клеток обычно не позволяет отнести их к тому или иному ростку кроветворения, вместе с тем, это имеет существенное значение для назначения рациональной терапии. Поэтому при остром лейкозе проводятся цитохимические и иммунологические реакции, которые позволяют установить фенотип клеток. Например, проводится определение ферментов (щелочной фосфатазы, пероксидазы, неспецифической эстеразы), гликогена, липидов и др. Цитохимические реакции при остром лимфобластном лейкозе положительные на терминальную дезоксинуклеотидалтрансферазу и отрицательные на миелопероксидазу. При остром миелобластном лейкозе реакция на миелопероксидазу положительная.
Анализ мочи при остром лейкозе без существенных изменений (возможна гиперурикемия). Только при поражении почек отмечаются протеинурия, гематурия (микро-) и другие изменения.
![]()
Биохимический анализ крови. В сыворотке крови повышается активность ЛДГ, АСТ, уровень мочевой кислоты, мочевины, билирубина, гамма-глобулинов (подвида глобулинов крови) и снижается содержание альбумина, глюкозы, фибриногена, наблюдается сопутствующем ДВС-синдроме. Характер и выраженность биохимических сдвигов в анализах определяются изменениями со стороны печени, почек и других органов.
Анализы костного мозга определяют содержание бластных клеток и их форму. В миелограмме отмечается уменьшение количества клеток во всех ростках кроветворения. В случаях, когда анализ миелограммы (из стернального пунктата) не позволяет поставить определенный диагноз, используется трепанация подвздошной кости.
Иммунологические анализы направлены на выявление специфических антигенов клеток, что позволяет дифференцировать формы и подтипы острого лейкоза.
У 90 % больных выявляются генетические поломки.
В отличии от хронического лейкоза, острый лейкоз появляется, как правило, в молодом возрасте.
![]()
Острый лейкоз — это опухоль из кроветворной ткани с первичной локализацией в костном мозге, при которой происходит бесконтрольное накопление незрелых белых клеток крови (лейкоцитов) в периферической крови и различных внутренних органах.Частота: 13,2 случаев на 100000 населения среди мужчин и 7,7 случаев на 100000 населения среди женщин.
Субстратом опухоли являются бластные клетки — незрелые клетки костного мозга.
На основании морфологических особенностей лейкемических клеток в сочетании с их цитохимическими характеристиками острые лейкозы делят на две большие группы:
- острый лимфобластный лейкоз, происходящий из клеток-предшественниц лимфоидного направления дифференцировки (самая частая форма острого лейкоза у детей — 85%, у взрослых на его долю приходится 20%);
- острые нелимфобластные лейкозы, происходящие из миелоидных клеток-предшественниц (у детей они составляют 15%, у взрослых — 80% общего количества острых лейкозов).
- носовые кровотечения, кровотечения из десен;
- увеличение лимфатических узлов;
- боль в костях, суставах;
- одышка;
- сердцебиение;
- головокружение, головная боль;
- склонность к инфекциям;
- тяжесть в левом подреберье;
- снижение аппетита, массы тела;
- повышение температуры тела;
- слабость, потливость.
- Общий анализ крови: уровень лейкоцитов может варьировать от выраженной лейкопении (ниже 2х10 9 /л) до гиперлейкоцитоза; анемия, тромбоцитопения; наличие бластных клеток вплоть до тотального бластоза.
- Стернальная пункция. В красном костном мозге в период манифестации острого лейкоза обычно преобладают бластные формы (более 60%), как правило, отмечают резкое угнетение эритроцитарного ростка и уменьшение количества мегакариоцитов с дегенеративным сдвигом в мегакариоцитограмме.
- Трепанобиопсия, биопсия лимфатического узла.
- УЗИ органов брюшной полости.
Назначается химиотерапия, направленная на уничтожение опухолевых клеток. Химиотерапия делится на 3 этапа: индукционная (вызывание ремиссии) (4–6 недель), закрепляющая (консолидирующая) (2–3 курса), поддерживающая (противорецидивная) терапия (до 5 лет). Одним из вариантов лечения является трансплантация костного мозга. При необходимости проводятся гемотрансфузии (переливание крови), антибактериальная терапия и лечение препаратами, стимулирующими кроветворение.
Имеются противопоказания. Необходима консультация специалиста.
![]()
![]()
![]()
%0A
-
%0A
- %D0%A6%D0%B8%D1%82%D0%B0%D1%80%D0%B0%D0%B1%D0%B8%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE,%20%D0%B0%D0%BD%D1%82%D0%B8%D0%BC%D0%B5%D1%82%D0%B0%D0%B1%D0%BE%D0%BB%D0%B8%D1%82).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2%20%D0%BF%D0%BE%20100%20%D0%BC%D0%B3/%D0%BC%202%20/%D1%81%D1%83%D1%82.,%20%D0%B4%D0%B2%D0%B5%20%D0%BA%D0%B0%D0%BF%D0%B5%D0%BB%D1%8C%D0%BD%D1%8B%D0%B5%20%D0%B8%D0%BD%D1%84%D1%83%D0%B7%D0%B8%D0%B8%20%D0%BF%D0%BE%203%20%D1%87%20%D0%BA%D0%B0%D0%B6%D0%B4%D0%B0%D1%8F%20%D1%81%20%D0%B8%D0%BD%D1%82%D0%B5%D1%80%D0%B2%D0%B0%D0%BB%D0%BE%D0%BC%2010%20%D1%87%20%D0%B8%D0%BB%D0%B8%20%D0%BD%D0%B5%D0%BF%D1%80%D0%B5%D1%80%D1%8B%D0%B2%D0%BD%D0%BE%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%2024%20%D1%87,%20%D0%BA%D1%83%D1%80%D1%81%D0%BE%D0%B2%D0%B0%D1%8F%20%D0%B4%D0%BE%D0%B7%D0%B0%20500-1000%20%D0%BC%D0%B3.%20%D0%9F/%D0%BA%20%D0%BF%D0%BE%2020%20%D0%BC%D0%B3/%D0%BC%202%202%E2%80%933%20%D1%80%D0%B0%D0%B7%D0%B0%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BA%D0%B8.%20%D0%9A%D1%83%D1%80%D1%81%20%E2%80%94%204%E2%80%937%20%D0%B4%D0%BD%D0%B5%D0%B9%20(%D0%BC%D0%B0%D0%BA%D1%81%D0%B8%D0%BC%D0%B0%D0%BB%D1%8C%D0%BD%D0%BE%20%D0%B4%D0%BE%2010%20%D0%B4%D0%BD%D0%B5%D0%B9). %0A
- %D0%94%D0%B0%D1%83%D0%BD%D0%BE%D1%80%D1%83%D0%B1%D0%B8%D1%86%D0%B8%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2,%20%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D0%BC%20%D0%B2%D0%B2%D0%BE%D0%B4%D1%8F%D1%82%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BE%D1%87%D0%BD%D0%BE%D0%B9%20%D0%B4%D0%BE%D0%B7%D0%B5%2030-60%20%D0%BC%D0%B3/%D0%BC%202%20(0,8-1,5%20%D0%BC%D0%B3/%D0%BA%D0%B3)%20%D0%B5%D0%B6%D0%B5%D0%B4%D0%BD%D0%B5%D0%B2%D0%BD%D0%BE%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%203%20%D0%B4%D0%BD%D0%B5%D0%B9%20%D0%B8%D0%BB%D0%B8%20%D0%B2%20%D0%B4%D0%BE%D0%B7%D0%B5%2020-40%20%D0%BC%D0%B3/%D0%BC%202%20(0,6-1%20%D0%BC%D0%B3/%D0%BA%D0%B3)%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%205%20%D0%B4%D0%BD%D0%B5%D0%B9.%20%D0%A7%D0%B5%D1%80%D0%B5%D0%B7%207-15%20%D0%B4%D0%BD%D0%B5%D0%B9%20%D0%BA%D1%83%D1%80%D1%81%20%D0%BF%D0%BE%D0%B2%D1%82%D0%BE%D1%80%D1%8F%D1%8E%D1%82. %0A
- %D0%9C%D0%B8%D1%82%D0%BE%D0%BA%D1%81%D0%B0%D0%BD%D1%82%D1%80%D0%BE%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2,%20%D0%BF%D1%80%D0%B8%20%D0%BE%D1%81%D1%82%D1%80%D1%8B%D1%85%20%D0%BD%D0%B5%D0%BB%D0%B8%D0%BC%D1%84%D0%BE%D0%B1%D0%BB%D0%B0%D1%81%D1%82%D0%BD%D1%8B%D1%85%20%D0%BB%D0%B5%D0%B9%D0%BA%D0%BE%D0%B7%D0%B0%D1%85%20%D1%83%20%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D1%85%20%D0%B4%D0%BB%D1%8F%20%D0%B8%D0%BD%D0%B4%D1%83%D0%BA%D1%86%D0%B8%D0%B8%20%D1%80%D0%B5%D0%BC%D0%B8%D1%81%D1%81%D0%B8%D0%B8%20%E2%80%94%20%D0%B2%20%D0%B4%D0%BE%D0%B7%D0%B5%2010-12%20%D0%BC%D0%B3/%D0%BC%202%20%D0%B2/%D0%B2%20%D0%BC%D0%B5%D0%B4%D0%BB%D0%B5%D0%BD%D0%BD%D0%BE%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%203%E2%80%935%20%D0%BC%D0%B8%D0%BD.%20%D0%B8%D0%BB%D0%B8%20%D0%B2/%D0%B2%20%D0%BA%D0%B0%D0%BF%D0%B5%D0%BB%D1%8C%D0%BD%D0%BE%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%2015-30%20%D0%BC%D0%B8%D0%BD.%20%D0%B5%D0%B6%D0%B5%D0%B4%D0%BD%D0%B5%D0%B2%D0%BD%D0%BE%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%205%20%D0%B4%D0%BD%D0%B5%D0%B9%20%D0%B4%D0%BE%20%D1%81%D1%83%D0%BC%D0%BC%D0%B0%D1%80%D0%BD%D0%BE%D0%B9%20%D0%B4%D0%BE%D0%B7%D1%8B%2050-60%20%D0%BC%D0%B3/%D0%BC%202%20. %0A
- %D0%AD%D1%82%D0%BE%D0%BF%D0%BE%D0%B7%D0%B8%D0%B4%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2,%20%D0%BF%D1%83%D1%82%D0%B5%D0%BC%2030-60-%D0%BC%D0%B8%D0%BD%D1%83%D1%82%D0%BD%D0%BE%D0%B9%20%D0%B8%D0%BD%D1%84%D1%83%D0%B7%D0%B8%D0%B8.%20%D0%94%D0%BE%D0%B7%D1%8B%20%D1%81%D0%BE%D1%81%D1%82%D0%B0%D0%B2%D0%BB%D1%8F%D1%8E%D1%82%2050-100%20%D0%BC%D0%B3/%D0%BC%202%20/%D1%81%D1%83%D1%82.%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%205%20%D0%B4%D0%BD%D0%B5%D0%B9,%20%D1%81%20%D0%BF%D0%BE%D0%B2%D1%82%D0%BE%D1%80%D0%B5%D0%BD%D0%B8%D0%B5%D0%BC%20%D1%86%D0%B8%D0%BA%D0%BB%D0%BE%D0%B2%20%D0%BA%D0%B0%D0%B6%D0%B4%D1%8B%D0%B5%203-4%20%D0%BD%D0%B5%D0%B4.%20%D0%A2%D0%B0%D0%BA%D0%B6%D0%B5%20%D1%87%D0%B0%D1%81%D1%82%D0%BE%20%D0%BF%D1%80%D0%B8%D0%BC%D0%B5%D0%BD%D1%8F%D0%B5%D1%82%D1%81%D1%8F%20%D1%80%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B2%D0%B2%D0%B5%D0%B4%D0%B5%D0%BD%D0%B8%D1%8F%20%D1%8D%D1%82%D0%BE%D0%BF%D0%BE%D0%B7%D0%B8%D0%B4%D0%B0%20%D1%87%D0%B5%D1%80%D0%B5%D0%B7%20%D0%B4%D0%B5%D0%BD%D1%8C%20%E2%80%94%20%D0%B2%201,%203%20%D0%B8%205%20%D0%B4%D0%BD%D0%B8. %0A
- %D0%90%D0%BC%D1%81%D0%B0%D0%BA%D1%80%D0%B8%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2,%20%D0%BF%D1%80%D0%B8%20%D0%BC%D0%BE%D0%BD%D0%BE%D1%82%D0%B5%D1%80%D0%B0%D0%BF%D0%B8%D0%B8%20%D0%BF%D1%80%D0%B5%D0%BF%D0%B0%D1%80%D0%B0%D1%82%20%D0%BD%D0%B0%D0%B7%D0%BD%D0%B0%D1%87%D0%B0%D1%8E%D1%82%20%D0%B2%20%D0%B4%D0%BE%D0%B7%D0%B5%2090%20%D0%BC%D0%B3/%D0%BC%202%20%D0%BF%D0%BE%D0%B2%D0%B5%D1%80%D1%85%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D1%82%D0%B5%D0%BB%D0%B0%201%20%D1%80%D0%B0%D0%B7%20%D0%B2%20%D1%81%D1%83%D1%82%D0%BA%D0%B8%20%D0%B2%20%D1%82%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5%205%20%D0%B4%D0%BD%D0%B5%D0%B9%20(%D0%BA%D1%83%D1%80%D1%81%D0%BE%D0%B2%D0%B0%D1%8F%20%D0%B4%D0%BE%D0%B7%D0%B0%20%E2%80%94%20450%20%D0%BC%D0%B3/%D0%BC%202%20%D0%BF%D0%BE%D0%B2%D0%B5%D1%80%D1%85%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D1%82%D0%B5%D0%BB%D0%B0)%20%D0%BF%D1%80%D0%B8%20%D0%B5%D0%B6%D0%B5%D0%B4%D0%BD%D0%B5%D0%B2%D0%BD%D0%BE%D0%BC%20%D0%BA%D0%BE%D0%BD%D1%82%D1%80%D0%BE%D0%BB%D0%B5%20%D0%BA%D0%B0%D1%80%D1%82%D0%B8%D0%BD%D1%8B%20%D0%BF%D0%B5%D1%80%D0%B8%D1%84%D0%B5%D1%80%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%BE%D0%B9%20%D0%BA%D1%80%D0%BE%D0%B2%D0%B8. %0A
- %D0%92%D0%B8%D0%BD%D0%BA%D1%80%D0%B8%D1%81%D1%82%D0%B8%D0%BD%20(%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%BE%D0%BF%D1%83%D1%85%D0%BE%D0%BB%D0%B5%D0%B2%D0%BE%D0%B5%20%D1%81%D1%80%D0%B5%D0%B4%D1%81%D1%82%D0%B2%D0%BE).%20%D0%A0%D0%B5%D0%B6%D0%B8%D0%BC%20%D0%B4%D0%BE%D0%B7%D0%B8%D1%80%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D1%8F:%20%D0%B2/%D0%B2,%20%D1%81%20%D0%B8%D0%BD%D1%82%D0%B5%D1%80%D0%B2%D0%B0%D0%BB%D0%BE%D0%BC%20%D0%BC%D0%B5%D0%B6%D0%B4%D1%83%20%D0%B4%D0%B2%D1%83%D0%BC%D1%8F%20%D0%B8%D0%BD%D1%8A%D0%B5%D0%BA%D1%86%D0%B8%D1%8F%D0%BC%D0%B8%20%D0%BD%D0%B5%20%D0%BC%D0%B5%D0%BD%D0%B5%D0%B5%201%20%D0%BD%D0%B5%D0%B4.%20%D0%A1%D1%80%D0%B5%D0%B4%D0%BD%D1%8F%D1%8F%20%D0%B4%D0%BE%D0%B7%D0%B0%20%D0%B4%D0%BB%D1%8F%20%D1%80%D0%B5%D0%B1%D0%B5%D0%BD%D0%BA%D0%B0%20%E2%80%94%202%20%D0%BC%D0%B3/%D0%BC%202%20,%20%D0%B4%D0%BB%D1%8F%20%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D0%BE%D0%B3%D0%BE%20%E2%80%94%201,4%20%D0%BC%D0%B3/%D0%BC%202%20(%D0%BD%D0%BE%20%D0%BD%D0%B5%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B5%202%20%D0%BC%D0%B3/%D0%BC%202%20%D0%BD%D0%B0%20%D0%BE%D0%B4%D0%BD%D1%83%20%D0%B8%D0%BD%D1%8A%D0%B5%D0%BA%D1%86%D0%B8%D1%8E). %0A
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.1 | 1 | 0.4 | 0.4 | 0.8 | 2.7 | 0.1 | 1 | 0.3 | 0.3 | 0.77 | 1.7 | ||
При лейкозе может наблюдаться повышение уровня мочевины, мочевой кислоты в плазме (гиперурикемия). При распаде костной ткани при лейкозах может наблюдаться повышение уровня фосфора (гиперфосфатемия). При остром лейкозе может наблюдаться понижение уровня железа (гипоферремия).
При лейкозе может отмечаться увеличение концентрации мочевой кислоты и фосфора в моче.
Лейкоз может быть причиной снижения уровня гемоглобина.
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При остром лейкозе отмечается эозинофилия (Ео) (больше 0,4×109/л у взрослых); увеличение базофилов (Ваso) свыше 0,3×109/л; понижение тромбокрита (Pct).
При лейкозе концентрация фибриногена уменьшается.

- Общая характеристика болезни
- Как по анализу определить лейкоз
- Особенности диагностики разных форм
- Как подготовиться к анализу
- Выводы
- Видео по теме
Своевременная диагностика раковых заболеваний значительно повышает эффективность их лечения и улучшает прогноз для пациентов. Одним из методов такой диагностики являются анализы. Их правильная расшифровка позволяет определить, какие патологические процессы протекают в организме. Чаще всего проводится комплексное обследование, включающее анализы крови, мочи, кала, суставной жидкости и других тканей. По анализу крови легче всего определить лейкоз или рак крови. Это злокачественное заболевание кроветворной системы, которое выражается в увеличении количества незрелых лейкоцитов – белых кровяных телец. Из-за этого болезнь еще иногда называют белокровием. Эффективность лечения этой патологии повышается, если вовремя провести анализы и начать лечение.
Общая характеристика болезни
Лейкоз – это рак крови. Эту патологию называют еще белокровием или лейкемией. Ведь особенностью заболевания является то, что нарушается работа кроветворной системы, особенно функционирование красных кровяных телец. Костный мозг производит большое количество незрелых лейкоцитов, которые не могут выполнять свои обычные функции. Причем они не гибнут через некоторое время, как обычные лейкоциты, а продолжают циркулировать в крови. В результате этого кровь теряет свои функции и нормальная жизнедеятельность организма нарушается.
Симптомы лейкоза не являются специфическими, они могут присутствовать при разных других заболеваниях. Поэтому самым показательным способом диагностики этой патологии являются анализы крови. Их рекомендуется делать регулярно, особенно при появлении таких признаков:
- сильная слабость, снижение работоспособности;
- повышение температуры тела;
- неожиданное снижение веса;
- потеря аппетита;
- частое появление кровоизлияний под кожей;
- повышенная кровоточивость слизистых, кровотечения из носа;
- появление синяков;
- частые инфекционные заболевания;
- одышка;
- увеличение лимфоузлов.
Такое состояние должно стать поводом для обращения к врачу и полного обследования. Клинический анализ крови при этом поможет выявить заболевание на начальном этапе. Ведь эта патология вызывает серьезные изменения качественного и количественного состава кровяных телец.
Лейкоз бывает острым и хроническим. Обе формы патологии могут быть диагностированы не только у взрослого человека, но и у ребенка. При остром течении заболевания быстро происходит метастазирование, патология распространяется за пределы костного мозга. Это приводит к поражению всех внутренних органов, особенно печени и почек.
У взрослых чаще всего встречается миелобластный острый лейкоз. Это злокачественная опухоль миелоидного ростка крови. Риск развития этой патологии повышается с возрастом, хотя встречается она нечасто. Миелолейкоз без лечения быстро приводит к смерти больного, поэтому так важно вовремя провести диагностику.
Детей чаще всего поражает острый лимфобластный лейкоз. Это самая распространенная разновидность заболевания. Лимфолейкоз характеризуется увеличением числа незрелых лейкоцитов или лимфобластов. При острой форме патологии быстро развивается поражение всех органов из-за того, что нарушаются функции кровяных телец.
Хронический лейкоз развивается медленно и часто бессимптомно. Больной при этом ощущает недомогание, слабость.
Это позволяет улучшить прогноз выздоровления. Поэтому даже при незначительном ухудшении самочувствия рекомендуется пройти обследование и сделать анализы крови.
Как по анализу определить лейкоз
Анализы показывают значительные изменения в картине крови, как при острой стадии, так и при хронической. Они важны также для контроля эффективности проводимого лечения. Расшифровка результатов и постановка диагноза производится врачом в зависимости от возраста и общего состояния здоровья больного. Обычно анализируются разные показатели. Изменения их могут наблюдаться при многих других патологиях, но наличие 2-3 признаков уже указывает на лейкоз. Обычно это анемия, уменьшение количества эритроцитов и тромбоцитов, повышение СОЭ, анизоцитоз и отсутствие базофилов.
Анализ крови при лейкозе у детей обнаруживает те же изменения, что и у взрослых. Только нормы содержания форменных элементов различаются в зависимости от возраста. Обычно у детей встречается острая форма лейкоза, при которой показатели в анализах очень сильно выходят за границы нормы. Заболевают малыши обычно в 3-4 года, и патология у них проявляется в острой форме.
Чаще всего для диагностики этого заболевания проводится общий клинический анализ крови. Он позволяет оценить уровень лейкоцитов и других форменных элементов. Кроме того, назначается биохимический анализ. Он необходим для оценки состояния внутренних органов. Анализы крови при лейкемии проводятся также во время лечения. Это помогает контролировать эффективность терапии.
Во время ремиссии показатели крови значительно улучшаются и почти приближаются к норме. Но для того, чтобы сделать выводы о том, что лейкоз не развивается, нужны еще анализы костного мозга и другие обследования. При ремиссии в плазме сильно уменьшается количество бластных клеток, которых при острой форме заболевания может быть до 80%.
Основным методом диагностики лейкоза является общий анализ крови. Он позволяет оценить количество всех форменных элементов и сравнить их с нормой. Основным диагностическим признаком заболевания является лейкемический провал. Он характеризуется отсутствием переходных форм белых кровяных клеток, при этом зрелых лейкоцитов очень мало.
Кроме того, состояние крови по общему анализу при остром лейкозе имеет другие особенности, которые позволяют врачу сделать вывод о наличии заболевания.
- Анемия, или снижение количества гемоглобина при лейкозе, наблюдается всегда. При хронической форме он понижается постепенно, на начальных стадиях этого почти не заметно. При острой форме лейкоза анемия развивается резко. Обычно его уровень в 2 или даже больше раз ниже нормы.
- Уменьшается количество красных кровяных телец. Кроме того, нарушается функциональность и качество эритроцитов.
- Увеличивается или уменьшается количество белых кровяных телец. Лейкоциты обеспечивают иммунную защиту организма, а при этом заболевании их количество колеблется. Особенно такое состояние выражено у детей. Кроме того, некоторые виды лейкоцитов вообще отсутствуют – это эозинофилы, нейтрофилы и базофилы.
- Развивается тромбоцитопения, которая выражается в снижении количества тромбоцитов. При этом ухудшается свертываемость крови, из-за чего часто появляются синяки на коже.
- Сильно увеличивается скорость оседания эритроцитов.
- Наблюдается анизоцитоз. Это состояние, при котором размеры кровяных клеток разные, что нарушает их функциональность.
Эти показатели сильно отличаются от тех, что должны быть в норме у человека. Обычно на бланке анализа есть таблица, которая позволяет определить уровень отклонений.
Обычно при лейкозе уровень гемоглобина падает до 85 единиц и даже ниже, иногда до 20 г/л. СОЭ повышается до 20-30, количество эритроцитов падает до 1-1,5, а тромбоцитов – до 20 единиц.
Изучая показатели анализа крови при лейкозе, можно определить его стадию и разновидность. Но только с помощью общего анализа это сделать сложно. Поэтому обязательно проводится биохимический анализ. Он позволяет оценить состояние внутренних органов и наличие метастазов.
На патологические процессы указывают значительные отклонения от нормы некоторых химических соединений. Прежде всего, это белки, участвующие в свертываемости крови и в поддержании ее нормального состояния, а также глюкоза. Их количество сильно уменьшается. Увеличивается активность аспартатаминотрансферазы. Кроме того, при лимфолейкозе повышается содержание мочевины, билирубина, некоторых ферментов, гамма-глобулинов и кислот.
Иногда больным также проводят цитохимический и иммунологический анализы крови. Они позволяют определить тип бластных клеток, что необходимо для назначения адекватной терапии. Иммунологический анализ, кроме этого, помогает выяснить разновидность лейкоза и позволяет выявить различные генетические отклонения, которые имеются у более чем 90% больных.
Особенности диагностики разных форм
В основном диагностика этой патологии происходит по общему анализу. Изменения картины крови указывают на нарушение процессов кровеобразования. Большинство из них общие для всех форм и стадий лейкоза. Но при разных его разновидностях могут наблюдаться некоторые особенности.
Кроме лейкемического провала, тромбоцитопении и анемии при миелобластном лейкозе обязательно в крови обнаруживается большое количество миелобластов – незрелых клеток, которые обычно находятся в костном мозге. При хронической форме этой разновидности патологии увеличивается количество лейкоцитов, эозинофилов и базофилов.
При лимфобластном лейкозе кроме общих признаков сильно увеличивается количество лимфоцитов и лимфобластов. А при хронической форме в крови обнаруживаются все переходные формы лимфоцитов, появляющиеся в процессе лимфопоэза. Обычно этот процесс должен протекать в костном мозге.
Как подготовиться к анализу
Чтобы по анализу крови точно определить наличие патологии, нужно проводить его правильно. Для больного важна тщательная подготовка к процедуре.
Поэтому, чтобы получить достоверные результаты, нужно соблюдать несколько правил:
- кровь сдается обязательно утром;
- анализ делается натощак, от последнего приема пищи должно пройти не менее 8 часов;
- желательно за 2 недели до анализа прекратить пить лекарственные препараты, если же это невозможно, нужно предупредить врача об этом;
- в течение 2-3 дней перед процедурой соблюдать диету, особенно важно не употреблять жирную пищу;
- за час до анализа нельзя курить;
- нужно успокоиться и расслабиться перед самой процедурой, желательно посидеть некоторое время, так как физическая нагрузка тоже меняет показатели.
Выводы
Анализы крови позволяют диагностировать лейкоз на начальных стадиях. Изменения показателей довольно специфичны при этой патологии, но все равно применяется комплексный подход, а расшифровкой результатов должен заниматься врач. Обнаружив хотя бы два признака лейкоза в анализах, медицинский работник обязательно назначает больному более тщательное обследование.
Читайте также:





