У кого острый лейкоз какие были симптомы
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.

Симптомы заболевания раком крови
Гиперлейкоцитоз, известный как лейкемия, поражает 9 200 человек в год. Это заболевание лимфатической и гемопоэтической системы с зависимыми от типа, но часто идентичными симптомами лейкемии.
Первыми признаками и симптомами гиперлейкоцитоза (лейкемии), являются, например, анемия или повышенное число инфекций. Во-первых, нет признаков хронического лейкоза. Вот почему врачи обычно обнаруживают их позже.
Многие симптомы лейкемии связаны с тем, что у пациента мало здоровых клеток крови или слишком много больных лейкемических клеток. Специфические признаки зависят от того, является ли это острой или хронической лейкемией. Острые симптомы лейкемии не появляются постепенно, а происходят внезапно. Состояние пациента может ухудшиться всего за несколько дней.
Острый лейкоз и его симптомы
Сопутствующие симптомы острого лейкоза не проявляются, они возникают внезапно. Состояние пациента может ухудшиться всего за несколько дней или недель и закончиться без лечения смертью.
Типичные, но неспецифические симптомы острого гиперлейкоцитоза включают:
- Усталость,
- Снижение эффективности,
- Бледность,
- Повышенная восприимчивость к инфекции,
- Постоянная лихорадка,
- Частое кровотечение носа и десен,
- Петехии (точечные кровоизлияния кожи),
- Гингивит,
- Гематомы (синяки),
- Отсроченный гемостаз (гемостаз),
- Не самонаправленная потеря веса,
- Анорексия (потеря аппетита),
- Боль в костях,(Боль, вызванная лейкемией, возникает в костной ткани, и пациент воспринимает глубокую соматическую боль как тусклую).
- Опухшие лимфатические узлы на шее, подмышки и паху,
- Боль или давление в верхней части живота из-за увеличенной селезенки (спленомегалия),
- Расширение печени (гепатомегалия)
- Затворы мелких кровеносных сосудов, редко зудящие коричневато-красные,
- фиолетовые пятна, волдыри или узелки в коже лейкемическими клетками,
- Редко сильная головная боль из-за участия мозговых оболочек (менингит лейкаэмика),
- Фоточувствительность, лицевой паралич, помутнение зрения, тошнота и рвота,
- Головокружение или эмоциональные нарушения из-за участия центральной нервной системы,
- Одышка.
Хронический гиперлейкоцитоз и его симптомы
Хронические типы лейкемии и их симптомы обычно влияют только на взрослых. Они медленнее по сравнению с острыми формами, которые также влияют на детей. Болезнь развивается постепенно и остается незамеченной на начальных стадиях.
Часто врачи обнаруживают хроническую миелоидную (лимфому) или лимфатическую лейкемию в анализе крови, выполненном случайным образом по другим причинам. Врач подозревает лейкемию из-за большого количества лейкоцитов, характерных для всех видов заболеваний.
С распространением пораженных лейкемических клеток и подавлением здоровых компонентов крови возникают различные симптомы лейкемии. Они вызваны нарушением или подавлением образования крови в костном мозге. Пациент страдает в результате от анемии.
Это проявляется неспецифическим общим недомоганием
- Бледный внешний вид,
- Усталость
- Низкая производительность.
Эритроциты переносят кислород. Из-за прогрессирующего дефицита транспортировка жизненно важного газа и, следовательно, снабжение органов происходит в недостаточной степени. Последствиями являются упомянутые симптомы лейкемии.
Пациент с хронической лейкемией также жалуется на значительно меньшее количество эритроцитов (значение гемоглобина (пигмент красной крови) ниже 10 г на децилитр):
- Одышка и
- Сердцебиение.
Последние симптомы лейкемии возникают даже при минимальных физических усилиях.
Инфекции — результат отсутствия здоровых лейкоцитов
Отсутствие здоровых лейкоцитов приводит к снижению способности организма эффективно бороться с патогенами. В результате люди, страдающие хронической лейкемией, склонны к частым инфекциям.
Пациенты плохо себя чувствуют. Например, они жалуются на симптомы гриппа или серьезные воспалительные заболевания. К ним относятся:
- Лихорадка,
- Головная боль,
- Пневмония,
- Бронхит (бронхиальный катар),
- Воспаление десен (гингивит) также
- воспаленные корней зубов.
Другими возможными источниками воспаления являются слизистая оболочка полости рта, миндалины и кишечник. Основной причиной повышенного и рецидивирующего воспаления является уменьшение моноцитов (наибольшие клетки крови в периферической крови), гранулоциты (крупные белые кровяные клетки с мелкозернистой протоплазмой) и иммуноглобулины (отталкивающие белые).
Если есть дефицит тромбоцитов , это отрицательно влияет на способность коагуляции крови. Коагуляция крови относится к физиологическому затвердеванию крови после выхода из кровеносного сосуда.
Если количество тромбоцитов падает ниже 20 / нл, это приводит к внутреннему кровотечению с отсутствием заметной причины запуска.
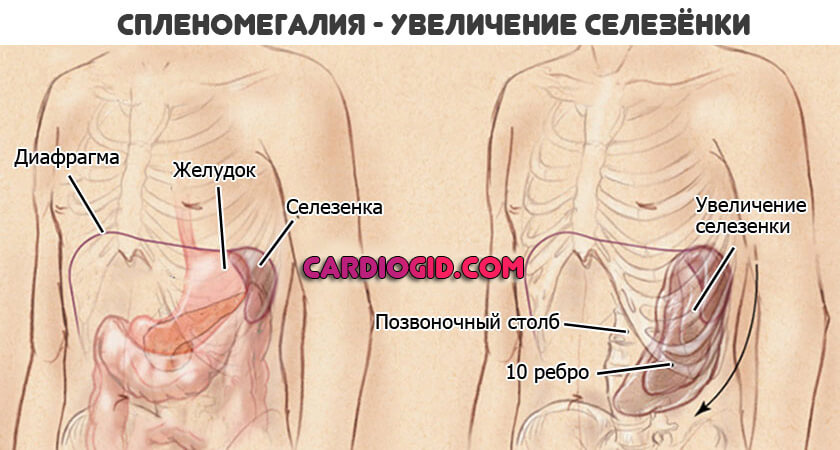
Опухоль лимфатических узлов под мышками, пахом и шеей почти без исключения возникает как симптомы хронического лейкоза. Часто врачи находят у своих пациентов увеличенную селезенку (спленомегалию), которая, в свою очередь, вызывает чувство давления и боли в верхней части живота.
При спленомегалии вес селезенки превышает 350 г. Еще один признак спленомегалии — это превышение максимальных нормальных значений. Это четыре сантиметра в ширину и максимум семь сантиметров поперечного диаметра. Длина селезенки не превышает 11 сантиметров как часть спленомегалии.
Другие симптомы хронического лейкоза:
- Обесценение почек и печени (гепар),
- Потеря веса и потеря аппетита,
- Лихорадка, которая, кажется, без причины
- сильный, ночной пот,
- Боль в костях.
Ни один из симптомов лейкемии не является диагнозом болезни. Редко встречаются всем признакам болезни. Обследование крови и костного мозга пациента дает информацию о том, является ли врач правильным при подозрении на лейкемию. Если это так, в лаборатории обнаружены незрелые клетки.
Уровни крови при раке крови
Чтобы оценить тяжесть заболевания и связанные с ним симптомы лейкемии, следующий список уровней крови, относящихся к раку крови, поскольку они должны приниматься здоровым человеком:
- мужчины: 4,5 — 5,9 тыс. Млрд. / Литр крови
- Женщины: 4,0-5,2 млрд. / Литр крови
- мужчины: 140 — 180 г / литр крови.
- Женщины: 120-160 г / л крови.
- от 150 до 350 тысяч миллиардов литров крови
Гематокрит (отношение эритроцитов к плазме крови):
- Мужчины: 41 — 50 процентов
- Женщины: 37 — 46 процентов
- 4,0 — 10,0 млрд. / Литр крови.
Доля гранулоцитов составляет 50-70%, у моноцитов — 2-6%, а у лимфоцитов — 25-45%.
Симптомы миелодиспластических синдромов (MDS)
Несколько форм заболевания подпадают под название миелодиспластических синдромов. У них есть расстройство процесса созревания клеток крови в целом. В субформах это влияет на красные или белые кровяные клетки, тромбоциты или другие клетки в крови.
Типичные симптомы связанных с лейкемией миелодиспластических синдромов включают:
Так называемая анемия в результате отсутствия эритроцитов,
Она проявляется бледностью, тиннитусом, головокружением, усталостью и тошнотой.
Инфекционная восприимчивость из-за отсутствия лейкоцитов,
Кровоточащая тенденция кожи (петехии, гематомы), десны и носа при отсутствии тромбоцитов.
Лейкемия — заболевание со многими симптомами
Симптомы острого и хронического лейкоза разнообразны и неспецифичны. Они варьируются от опухолей и гриппа до опухоли лимфатических узлов и расширения внутренних органов. Тенденция к кровотечению приводит в тяжелых случаях к опасному внутреннему кровотечению.

- Бледность кожи
- Головная боль
- Нарушение походки
- Одышка
- Повышенная восприимчивость к инфекциям
- Повышенная температура
- Потеря аппетита
- Потеря веса
- Потливость
- Рвота
- Слабость
- Сонливость
- Судороги
- Тяжесть в животе
- Увеличение лимфоузлов
- Увеличение печени
- Увеличение селезенки
- Усталость
- Ухудшение зрения
Острый лейкоз – это опасная форма рака, поражающая лимфоциты, которые скапливаются, прежде всего, в костном мозге и кровеносной системе. Это заболевание трудноизлечимо, часто приводит к летальному исходу, спасением во многих случаях может стать только пересадка костного мозга. К счастью, болезнь является довольно редкой, каждый год регистрируется не более 35 случаев заражения на 1 млн населения. Кто же чаще сталкивается с таким неприятным диагнозом дети или взрослые?
Каков процент выживаемости среди заболевших, и какие конкретно органы страдают при лейкозе в самые первые недели – мы постараемся подробно ответить на эти вопросы в нашей статье. Кроме того, мы подробно расскажем, какие черты характерны для этого заболевания, с какими симптомами оно связано, и как может быть диагностировано. Также поделимся полезной информацией о разновидностях лейкоза и о том, как в современном мире лечат людей с таким диагнозом.
Что из себя представляет лейкоз?
Острый лейкоз – одно из самых сложных онкологических заболеваний, которое имеет немало видов и подвидов. Это злокачественное патологическое состояние белых телец крови, которое в первую очередь поражает костный мозг, а потом очень стремительно заражает и многие другие ткани и органы, проникая в кровь, поражая печень, селезёнку и лимфатические узлы. Особенно опасны острые лейкозы тем, что за небольшой промежуток времени способны сильно навредить центральной нервной системе, угнетая её с первых дней заражения.
Такое злокачественное заболевание кровеносной системы является очень агрессивным, его характеризует патологический процесс деления, последующего роста и размножения клеток костного мозга. Нередко очаги патологического кроветворения можно обнаружить и в других частях тела и органах человека. Другими словами, у человека, который болен лейкозом, злокачественные клетки костного мозга очень быстро и в больших объёмах начинают проникать в общую кровеносную систему человека, вытесняя при этом здоровые лейкоциты.
Причины возникновения лейкоза, а также условия образования этой болезни выявить трудно, так же, как и большинства опухолевидных заболеваний. Острая форма лейкоза неспособна перейти в форму хроническую, или наоборот. Исключением является только острый миелобластный лейкоз, при разных формах которого кровь насыщается раковыми клетками в количестве от 30 до 90%.
Чем отличается хронический лейкоз от острого?
По форме распространения заболевания все лейкозы делятся на две группы – острые и хронические. Отнести болезнь к первой или второй группе можно, если будет установлено с какой скоростью растут и размножаются раковые клетки.
Это патология развития лимфатической ткани, которую характеризует медленный рост опухоли, при этом заражённые лейкоциты накапливаются в периферии кровеносной системы, лимфатических узлах и самом костном мозге. При этой форме значительные нарушения в работе кровеносной системы можно заметить только на поздних стадиях болезни. При хроническом лейкозе новая популяция раковых клеток постепенно вытесняет здоровые клетки.
Эта форма лейкоза отличается тем, что уже на самом начальном этапе заболевания в крови человека концентрируется большое количество раковых клеток. При этом они почти не развиваются, но даже незрелые раковые клетки способны мешать нормальному функционированию кровеносной системы. Как мы отмечали ранее, разные формы лейкоза неспособны перейти в друг друга. При этой форме заболевания количество поражающих клеток увеличивается с очень большой скоростью.

Диагностика лейкоза
Перед тем как медик поставит окончательный диагноз своему пациенту и начнёт соответствующее лечение, он должен назначить ему ряд обязательных диагностических процедур:
- Осмотр врача.
- Осуществить подсчёт лейкоцитарной формулы в рамках анализа крови.
- Исследовать костный мозг и установить область поражения.
- Иммунофенотипирование способно распознать особые иммунные маркеры, которые соответствуют определённой форме.
- Также необходима биопсия лимфатических узлов, если поражение коснулось и их тоже.
- Определение уровня β2-микроглобулина.
- Цитогенетический анализ, с помощью которого можно узнать самые подробные характеристики раковых клеток.
- Узнав, насколько велик уровень иммуноглобулина в крови, можно с точностью сказать есть ли риск осложнений инфекционной природы у пациента.
Типы острого лейкоза
Среди лейкозов острой формы наиболее распространены острый лимфобластный лейкоз и острый миелобластный лейкоз. Какие же симптомы и особенности болезни имеют острый лимфолейкоз и острый миелолейкоз?
Острый лимфобластный лейкоз можно охарактеризовать поражением, прежде всего, костного мозга, а чуть позже и лимфоузлов, а также вилочковой железы и селезёнки. Если диагностируют острый лейкоз у детей, то чаще всего это именно лимфолейкоз, в группе риска малыши в возрасте от года до шести лет. Это заболевание сильно поражает нервную систему ребёнка, но далеко не сразу, чаще всего это происходит после курса химиотерапии или при очередном рецидиве.
Когда дети болеют острым лимфобластным лейкозом, раковые клетки можно обнаружить не только в костном мозге, но и в периферической крови, а также в других системах и органах детского организма. Причём эти заражённые клетки соответствуют типу лимфобластов, именно поэтому эта разновидность заболевания и носит такое название. Опухолевидные клетки при этом имеют в цитоплазме ШИК-положительные гранулы, не содержат липидов. Если исследовать разные фенотипы больных клеток, то можно разделить острый лимфобластный лейкоз на две формы:
- Острый лимфолейкоз В-формы, процент выживаемости пациента при нем 30% у взрослых, и 60% у детей.
- Острый лимфобластный лейкоз Т-группы имеет гораздо более печальные прогнозы выживания пациентов всех возрастов.
Острый миелобластный лейкоз чаще всего поражает организм у взрослого населения. Стоит отметить, что острый миелолейкоз имеет более оптимистичный прогноз для больного, чем острый лимфобластный лейкоз: в большинстве случае встречаются частичные ремиссии – до 80%, полные ремиссии наблюдается у четверти пациентов. Острый миелоидный лейкоз характеризуется такими параметрами раковых клеток:
- Цитоплазма ШИК-положительная, кроме того, диффузно окрашена.
- В их составе есть липиды, пероксидаза, эстеразы, что не характерно при остром лимфобластном лейкозе.
- При остром миелобластном лейкозе опухолевые клетки наполняют, прежде всего, костный мозг, который в процесс заражения получает макроскопически пиоидный вид.
- Позже раковые клетки поражают печень и селезёнку, а также лимфоузлы.
- Часто страдают и слизистые оболочки желудка и кишечника, что вызывает серьёзные осложнения болезни, вплоть до язвы желудка.
- Острый миелобластный лейкоз характеризуется также поражением лёгких, в редких случаях – оболочек мозга.
Какие симптомы имеет острый лейкоз?
Как правило, конкретная форма заболевания устанавливается после длительного курса диагностических манипуляций. Но независимо от того, какая именно форма поразила кровеносную систему человека, лимфобластный или острый миелоидный лейкоз, первые симптомы заболевания будут схожи.
При лейкозе даже на начальной стадии однозначно будут иметь место такие симптомы:
- Человек резко начинает худеть, но это не связано ни с диетой, ни с интенсивными физическими нагрузками.
- Общее самочувствие значительно ухудшается, пациент с каждым днём устаёт все сильнее.
- Во время начальной стадии болезни может почувствовать неожиданную слабость, нежелание что-либо делать, сонливость.
- Независимо от калорийности и жирности употребляемой пищи больной может ощутить тяжесть в животе, особенно в левой его части под рёбрами.
- Если ранее пациент редко сталкивался с инфекционными болезнями, но в последнее время стал все чаще к ним склонен, стоит посетить врача.
- У больных лейкозом, независимо от формы и стадии заражения наблюдается повышенная потливость тела.
- У человека может резко пропасть аппетит, а также имеет место и повышение температуры тела.
Ухудшение состояния больного объясняется тем, что количество эритроцитов в его крови резко падает, так как здоровые клетки костного мозга вытесняются раковыми. В результате этого замещения у всех пациентов в крови становится намного меньше также и лейкоцитов, и тромбоцитов, которые не могут полноценно выполнять свои функции. Ранее мы указали общие симптомы заболевания, но при лейкозе часто проявляются и неспецифичные симптомы, обнаружив которые можно далеко не сразу соотнести их с раковыми заболеваниями:
- Так как в крови количество эритроцитов снижается с каждым днём заболевания, человек начинает страдать анемией. Как следствие малокровия – кожа становится бледной, пациент быстро устаёт, у него появляется одышка.
- Так как падает и содержание в крови тромбоцитов, у пациента могут появиться кровоподтёки, начнут кровоточить дёсны, иногда наблюдаются носовые кровотечения.
- Если кроме костного мозга лейкоз начал поражать и другие органы, то могут появиться самые разные нарушения их деятельности, в числе которых головные боли и общая слабость, рвота и судороги, ухудшение зрения и нарушение обычной походки.
- Среди симптомов и ноющие боли костей и суставов, которые затронуты раковыми клетками.
- Лейкозы вызывают увеличение не только лимфатических узлов, но также печени и селезёнки.
- Острый миелоидный лейкоз также может поразить и десна, они будут набухать и болеть, могут даже покрыться сыпью.
- Острый лимфолейкоз поражает и вилочковую железу, она увеличивается, вследствие чего пациенту трудно дышать, у него может появиться одышка.
- В редких случаях наблюдается отёк лица и рук, такие симптомы одни из самых опасных, так как свидетельствуют о нарушении кровоснабжения мозга. В таком случае лечение должно быть начато незамедлительно.

Причины появления лейкозов
По каким причинам одни люди склонны к лейкозам, а другие – нет? Ответить однозначно на этот вопрос почти невозможно, так как причины происхождения заболевания все ещё не выявлены. Но медицине известны факторы риска, которые могут повысить вероятность заболевания:
- Все знают, что курение способно спровоцировать рак лёгких, но при этом не все понимают, что эта вредная привычка способна негативно сказаться на состоянии и тех тканей и органов, которые не имеют контакта с сигаретой и дымом. Научно доказано, что курение повышает риск заражения миелоидным лейкозом в острой форме.
- Тот же тип лейкоза, что и при курении, может быть спровоцирован при длительном контакте больного с бензином.
- Высокие дозы радиационного облучения могут вызвать острый лимфобластный лейкоз.
- В группе риска те люди, которые уже пережили лечение злокачественных опухолей других частей тела. Подтверждено, лейкемия, как по-другому называют лейкозы, может появиться ещё в течение девяти лет после лечения другой опухоли.
- Повышено число заболевших среди тех, кто имеет дополнительные редкие заболевания, а также заражены вирусом HTLV-1.
Итак, повторимся, однозначные причины этого заболевания не выявлены, но в силах каждого пациента исключить возможные факторы риска – бросить курить и не контактировать с бензином.
Как лечится острый лейкоз?
При выборе лечения лейкоза врач всегда учитывает не только его форму, но и конкретные характеристики болезни:
- какого возраста пациент;
- какое количество лейкоцитов осталось в его крови;
- каков ответ на химиотерапию;
- имеет значение и то, первое ли это злокачественное заболевание у этого человека.
Учитывая совокупность всех факторов, специалист может выбрать один или несколько методов лечения, о которых мы расскажем ниже.

Лечение лейкоза этим методов подразумевает уничтожение раковых клеток при помощи специальных препаратов, которые могут применяться перорально и внутривенно. Химиотерапия считается самым эффективным способом борьбы с опухолевидными клетками. Но несмотря на очевидную пользу этого способа лечения, он оказывает сильное негативное действие на организм больного.
При уничтожении клеток лейкозных погибает большое число и здоровых клеток, в первую очередь тех, которые отличаются высокой скоростью роста. Среди них непосредственно клетки костного мозга, волосяных фолликулов, слизистых кишечника и ротовой полости. После этой процедуры пациент может не только полностью облысеть, но и страдать от рвоты, может на продолжительное время потерять аппетит. Как правило, перед курсом химиотерапии пациенту назначаются сильнодействующие антибиотики, которые не позволят развиваться инфекционным процессам в ослабленном организме.
Этот метод лечения применяется совместно с предыдущим, он призван восполнить недостаток уничтоженных стволовых клеток. Клетки, подсаженные в костный мозг больного, способствуют скорейшему восстановлению здоровых клеток, которые производят клетки крови. Чаще всего в таких случаях стволовые клетки берут у здорового донора, поступают они в организм больного лейкозом в виде обычного переливания крови. Стоит учесть, что и этот способ имеет много серьёзных противопоказаний и побочных эффектов.
Этот метод лечения используется намного реже, в основном, если поражена центральная нервная система или яички пациента мужского пола.
О стрый лейкоз — это разновидность лейкемии, при которой нормальное кроветворение замещается аномальным: происходит транспортировка незрелых клеток в русло. Соответственно, процессы, которые обычно присутствуют в организме, не протекают.
Это крайне опасное состояние для здоровья и жизни. Если страдает концентрации лимфоцитов или лейкоцитов — наблюдается снижение иммунитета. Возможна гибель от простой простуды. Таких вариантов десятки и все имеют неблагоприятный исход.
Потому –то так важно своевременно обнаружить патологический процесс и начать его лечение, сначала симптоматическое, поскольку причины зачастую установить невозможно.
Прогнозы во всех случаях довольно туманны. Конечные перспективы зависят от типа патологического процесса, его агрессивности, скорости развития и формы.
Занимается расстройством врач-гематолог. По потребности привлекают онкологов и прочих специалистов.
Механизм развития
Острый лейкоз крови складывается несколькими путями.
- Генетические аномалии. Заболевание, согласно статистическим выкладкам, развивается у нескольких человек на каждые 100 тысяч населения. При этом в основном страдают лица среднего возраста. Около 30-40 лет. Преимущественно женщины. Представители сильного пола болеют втрое реже. Острый лейкоз закодирован на генетическом уровне, потому и кардинально вылечить его не получится. Можно бороться только с симптоматикой. Есть еще один вариант — пересадка костного мозга. Но учитывая, что доноров мало, речь идет скорее о нереальном сценарии.
- Воздействие на организм химических соединений. Всевозможных ядов. Чаще всего острая форма лейкоза развивается в результате влияния мышьяка, свинца. Также паров неметаллов. Или же солей щелочных, щелочноземельных металлов. Отравления провоцируют временные нарушения. Отклонение сходит на нет само, если устранить ядовитые вещества из организма. Проводится такая коррекция строго в стационаре.
- Ятрогенный фактор. Иначе говоря, медицинское воздействие. Например, лечение химиопрепаратами — Цитостатиками. Не менее опасна лучевая терапия. Все эти методы угнетают работу костного мозга. Потому он уже не в силах синтезировать полноценные клетки.
- Ионизирующее излучение. Особенно часто с этим фактором встречаются жители экологически неблагоприятных районов. В России к таковым относят Брянскую область. В Украине — Киев и прилегающие территории. Также сказывается работа на вредных предприятиях, урановых месторождениях, атомных электростанциях и пр. Радиация угнетает функции костного мозга. Вероятность развития острого лейкоза становится в 4-6 раз выше, чем в обычных условиях.
- Перенесенная инфекция. Может стать своеобразным спусковым механизмом для дремлющего патологического процесса. Хотя встречается подобное в основном при тяжелых заболеваниях. Вроде туберкулеза, СПИДа и прочих состояний.
Это основные механизмы. Главная роль отводится именно генетическому, наследственному фактору. Все прочие моменты запускают уже закодированную на молекулярном уровне патологию. Исходить нужно именно из этого положения.
Чтобы лучше понять суть, нужно рассмотреть анатомические особенности процесса.
Все начинается со стволовой клетки. Она может делиться столько раз, сколько нужно. Срок ее жизни не ограничен.
Дифференциация начинается в костном мозге. Названные структуры делятся еще на два незрелых типа: миелобласты и лимфобласты.
- Из первых получаются гранулоциты. Вроде белых телец, которые отвечают за нормальный иммунный ответ в начальной стадии поражения.
- Из вторых — предшественники лимфоцитов. Которые также относятся к защитным структурам организма.
На этом этапе процесс затормаживается, и клетки не созревают. Они остаются такими, какие есть. В подобном виде, бластные цитологические единицы выходят в кровеносное русло.
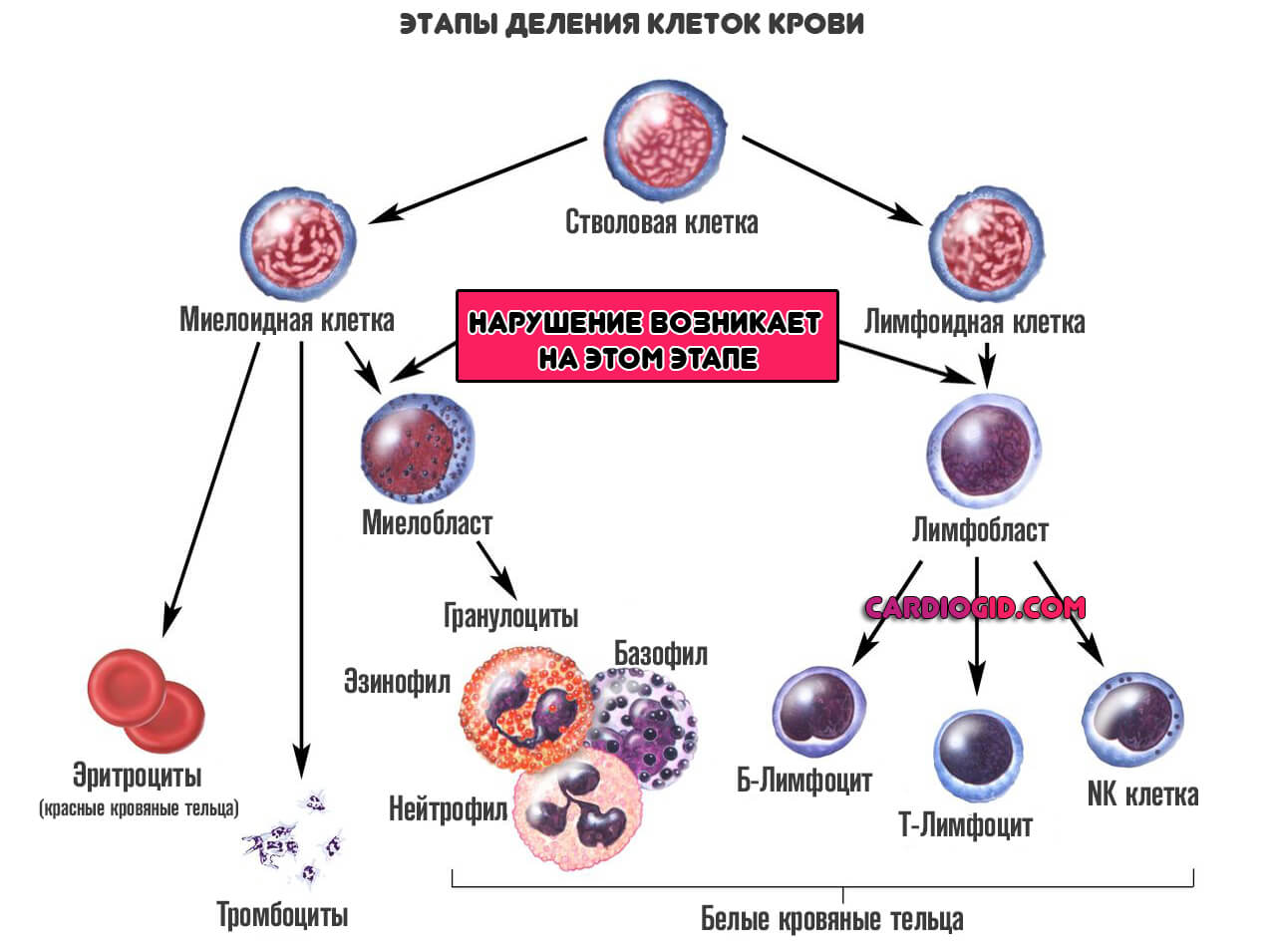
Разумеется, предшественники не способны играть роль здоровых клеток. Следовательно, начинаются проблемы с иммунитетом, со свертываемостью крови. Все зависит от того, какие клетки не дозревают.
Патологический процесс подразделяется на несколько степеней тяжести (см. ниже). Исходя из формы, начинаются те или иные нарушения. Порой летальные.
Заболевание к тому же имеет свойство быстро прогрессировать. Потому не стоит медлить с посещением врача.
Иногда заболевание ошибочно называют раком крови. Это не совсем так, хотя суть схожа.
Классификация
Подразделить заболевание можно по двум основаниям. Первое касается формы клеток, которые подвержены изменениям.
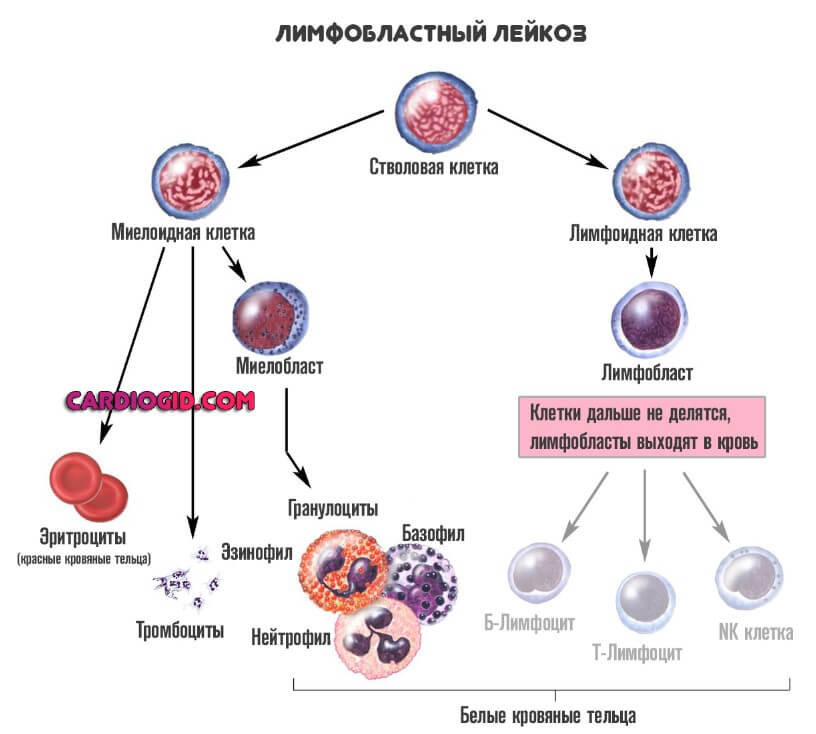
- Миелобластную разновидность (ОМЛ). Из этого типа клеток созревают так называемые гранулоциты. К ним относят базофилы, эозинофилы и нейтрофилы. Все три структуры отвечают за нормальный первичный иммунный ответ.
При этом состояние куда опаснее первого, описанного выше. Поскольку нарушается работа всех защитных сил организма. Смертельно опасной может стать даже банальная простуда. Острый миелобластный лейкоз хуже всего поддается лечению, тем более на выраженных этапах.
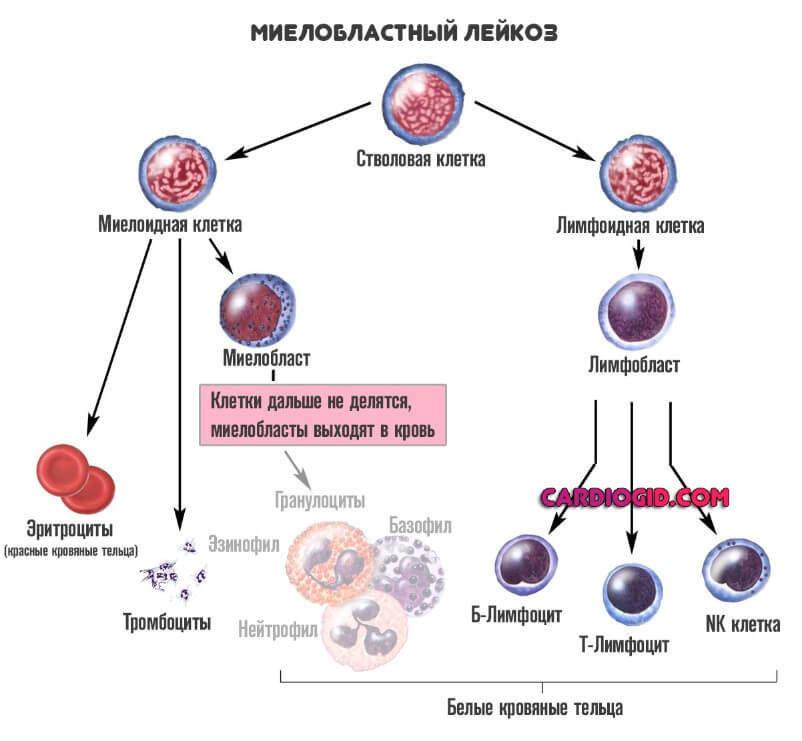
Второй способ классификации основан на стадировании. То есть на выделении степени тяжести.
- Острая лейкемия на первой фазе. Сопровождается группой симптомов. Гемопоэз, то есть нормальное кроветворение пока еще не изменено незначительно. Возникают проявления вроде слабости, тошноты, головных болей. Также снижается местный и общий иммунитет. Восстановление пока еще возможно. Прогнозы благоприятные.
- Вторая стадия. Симптоматика недостаточной работы иммунитета уже хорошо заметна. Пациент часто болеет. Присутствуют и прочие типичные черты патологического процесса.
- Третий этап. Это терминальная фаза. Острый лимфобластный лейкоз проявляется менее агрессивно. Хотя бывают и исключения. Гемопоэз серьезно нарушен. Пациента нужно срочно лечить. Вероятность летального исхода максимальная. Перспективы неблагоприятные.
Есть и более дробные классификации расстройства. В рамках острого состояния. Но большого интереса для пациентов они не представляют.
Симптомы
Клиническая картина заболевания неспецифичная. По крайней мере, на ранней стадии расстройства. Отличие острого лейкоза от хронического заключается как раз в симптоматике и ее агрессивности. В развитии болезнь проходит три этапа.
В это время возникает группа проявлений:
- Слабость. Ощущение выраженной разбитости. Невозможность что-либо делать. Страдает работа, в том числе по дому. Пациент постоянно хочет прилечь. Присутствует ватность мускулатуры. Необходим постельный режим.
- Потеря аппетита. Вплоть до отвращения к пище. Это может перерасти в полноценную анорексию. Довольно длительную. До тех пор, пока острое состояние не будет скорректировано.
- Повышенная температура тела — характерный симптом острого лейкоза у взрослых. Лихорадка довольно интенсивная: показатели термометра доходят до 38-40 градусов и даже больше. Восстановить нормальные уровни трудно, поскольку начинаются инфекционные процессы.
- Сонливость. Невыносимое желание лечь. Как и слабость, сказывается на работе по дому, на выполнении профессиональных обязанностей.
- Снижение толерантности к физической нагрузке. Одышка на фоне минимальной попытке механической активности. Например, становится невозможным подъем по лестнице и пр.
Как правило, острый лейкоз начинается стремительно. Но бывают исключения. Тогда симптомы и признаки появляются по одному-два, постепенно, пока не сформируется полноценная клиническая картина.
В это время симптоматика усугубляется. Возникает новая группа проявлений:
- Анемия. Со всеми вытекающими отсюда последствиями. Слабостью, сонливостью, бледностью кожных покровов. Дополнительно возникают такие симптомы как выпадение волос, ломкость ногтей и прочие.
Восстановление возможно только при борьбе с основным диагнозом. Нужно справиться с лейкозом, тогда состояние придет в норму. Анемический синдром связан с повышенной кровоточивостью, разрушением мелких сосудов. Отсюда падение количества гемоглобина, железа.
- Геморрагия. В основном она связана с тромбоцитопенией , то есть снижением концентрации здоровых красных кровяных телец. При запущенных формах патологического процесса такое тоже возможно.
Все начинается с появления небольших гематом и синяков. Затем возникают кишечные, прочие кровотечения.
Это крайне опасный синдром, который может привести к гибели пациента от осложнений. Необходимо применение гемостатических препаратов, чтобы справиться с симптомами.
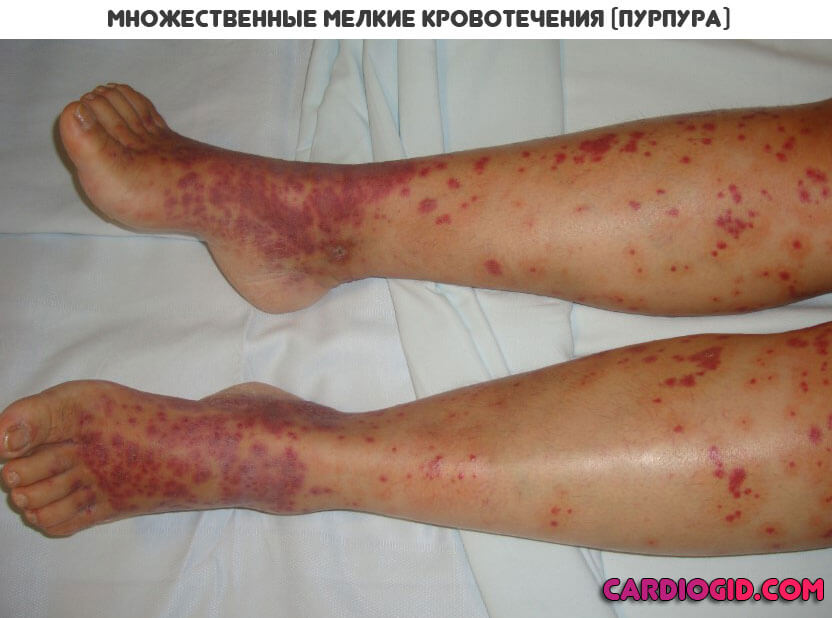
- Гиперпластический синдром. Сопровождается увеличением лимфатических узлов. Также признак острой стадии лейкоза — увеличение селезенки. В конечном итоге, возможен ее разрыв, что приведет к опасным кровотечениям. Вероятен летальный исход. Необходимо начинать еще и симптоматическую коррекцию.
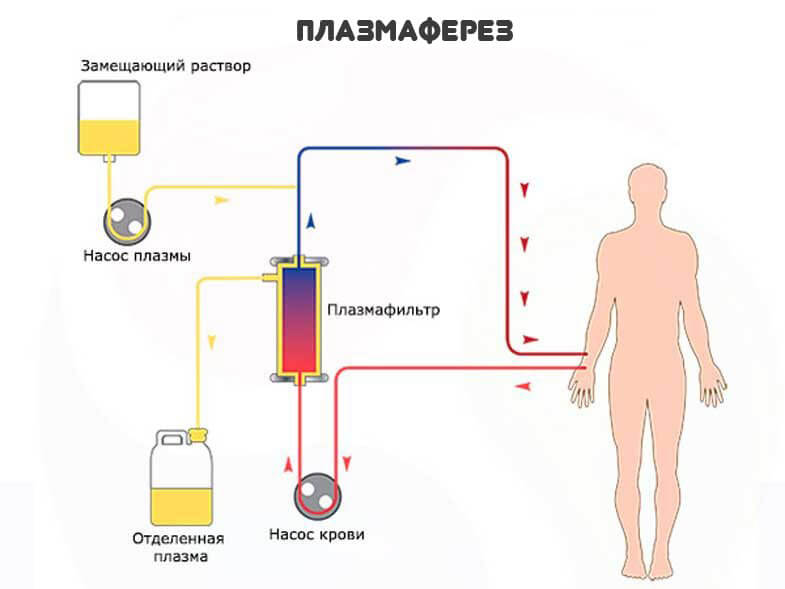
Также и сами незрелые структуры живут недолго. Отсюда необходимость срочной коррекции состояния здоровья. Искусственное очищение организма. Например, посредством плазмафереза .
Сопровождается теми же самыми явлениями, однако интенсивность их куда больше.
Причины
Факторы развития патологического процесса могут быть такими:
- Воздействие радиации. Особенно опасно постоянное влияние негативного фактора. Например, регулярному облучению подвергаются работники на атомной электростанции, военнослужащие на подлодках и прочий контингент.
- Интоксикация химическими соединениями. Свинцом, мышьяком, солями натрия, калия, щелочных и щелочноземельных металлов. Вариантов может быть много. Пока не проведена детоксикационная терапия, восстановления можно не ждать.
- Генетическая, наследственная обусловленность — основная причина развития лейкоза, как читают ученые медицинского профиля. Однако, одной только предрасположенности мало. Чтобы патологический процесс начался, нужен спусковой механизм. Какой именно — описано в этом разделе.
- Инфекционные расстройства. Например, поражение вирусом гриппа, штаммами герпеса. Вариантов сотни, если не тысячи. Как правило, это не нормально. Развивается гиперсенсибилизация организма. Что в конечном итоге и становится фактором становления острого лейкоза.
- Применение некоторых препаратов. Цитостатики, средства для лечения рака, злокачественной онкологии провоцирует заболевание. Даже если лекарства применяются коротким курсом.
- Сюда же можно отнести экологически неблагоприятную обстановку. Но это скорее фактор риска, а не непосредственная причина нарушения.
Острый лейкоз можно назвать полифакторным заболеванием. Обычно отклонение от нормы формируется в результате сочетания группы причин. Не одной, а сразу нескольких.
Например, генетическая предрасположенность плюс инфекция. Или наследственный фактор + лечение некоторыми препаратами.
Причину нужно точно знать. Поскольку от этого зависит тактика терапии.
Диагностика
Обследование проходит под полным контролем специалиста по гематологии. Перечень мероприятий всегда примерно одинаковый. Однако на глаз определить болезнь невозможно.
Среди способов оценки состояния пациента:
- Устный опрос больного. Нужно выявить все жалобы, потому скрывать ничего не стоит. Отклонения фиксируются письменно. После этого врач имеет полную клиническую картину и может выдвигать гипотезы относительно патологического процесса.
- Сбор анамнеза. Чтобы понять, стало причиной расстройства.
- Общее исследование крови. Важный способ диагностики острого лейкоза. Показывает бластные изменения в картине крови. Типичные черты лаборанты видят сразу же.
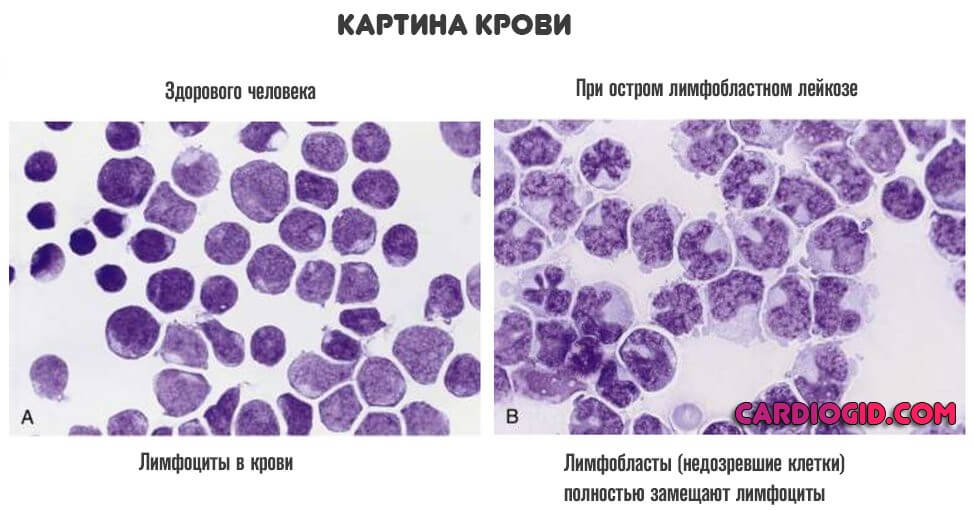
- Пункция костного мозга. Проводится с большой осторожностью. Но при подозрениях на описанное расстройство методика обязательная.
Далее образец с иглы направляют в специальную лабораторию. Там врачи проводят цитологическую, гистологическую оценку тканей. Выносят свой вердикт относительно вероятного состояния пациента.
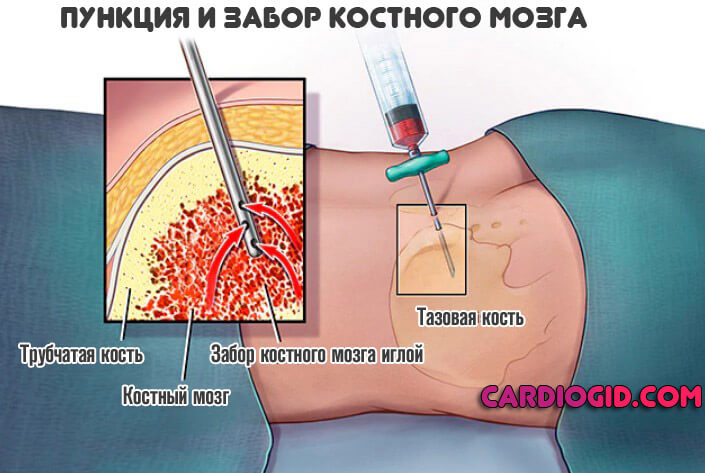
- Обязательно назначается УЗИ пищеварительного тракта. Как минимум осматривают печень.
- Не обойтись без исследования селезенки. Поскольку на фоне патологического процесса вероятны отклонения по типу роста органа.
Мероприятия могут проводиться неоднократно. Так часто, как того требует ситуация. Особенно важно повторное обследование по мере прохождения терапии. Чтобы оценить качество и характер восстановления.
Методы лечения
Коррекция также проводится под контролем специалиста. Желательно в условиях профильного гематологического стационара. Лечение острого лейкоза занимает от 1 до 3 месяцев. Плюс-минус.
Важно как можно быстрее устранить фактор-провокатор. Тот самый, который стал виновником острой лейкемии.
Ключевой способ терапии нарушения — химиолечение. Применяют иммуносупрессоры, они же называются цитостатиками. В высоких дозировках, чтобы быстрее добиться эффекта.
На протяжении всего периода терапии больной находится в стерильных условиях. Показана систематическая уборка помещения. Обязательно кварцевание. На протяжении курса коррекции врачи проводят санацию ротовой полости, чтобы снизить риски опасных осложнений.
По мере восстановления назначают специальные мероприятия. Переливание тромбоцитарной массы, красных кровяных телец, плазмы. Или же жидкую фракцию крови замещают искусственным раствором. Эти методы могут применяться неоднократно. По потребности.
Достижение стойкой ремиссии — это единственное основание для выписки. В остальное время пациент находится в стационаре.
Метод радикального лечения — это пересадка или трансплантация костного мозга. Имеет смысл провести ее раньше. Если такая возможность в принципе есть.
Прогноз
Перспективы восстановления довольно туманные. Согласно статистическим данным, стойкой ремиссии можно добиться в 80% случаев. Примерно в 20% ситуаций с болезнью справляются полностью. Исход — выздоровление.
Миелобластные формы патологического процесса менее благоприятны в плане результатов.
Прогноз при остром лейкозе условно позитивный. Больше можно узнать у своего лечащего врача.
Последствия
Осложнений довольно много. Среди таковых стоит назвать:
- Кровотечения. Внутренние и внешние. Опасные, порой смертельно. Зависит от интенсивности.
- Пневмония. Воспаление легких. В этом случае потенциально летальное.
- Флегмона. Гнойное воспаление подкожно-жировой клетчатки.
- Возможна гемолитическая анемия.
Как итог — пациенты рискуют остаться инвалидами или погибнуть от описанных осложнений.
Острый лейкоз — это опасная разновидность лейкемии. Сопровождается недоразвитием белых кровяных телец, которые участвуют в защите тела. Отсюда типичные проявления вроде понижения иммунитета, постоянных воспалительно-инфекционных процессов.
Лечение нужно сразу. Как только болезнь была обнаружена. От момента начала терапии зависит прогноз.
Читайте также:

