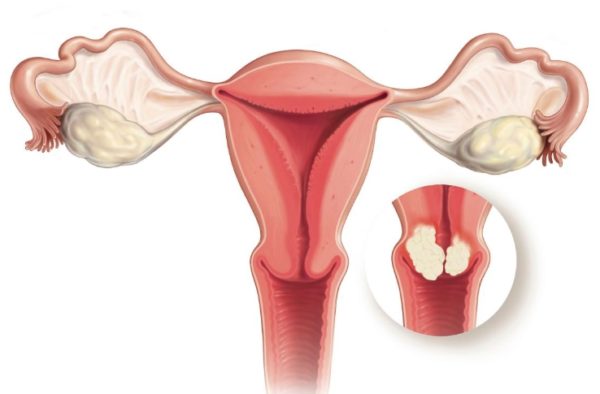
Что пишут в диагнозе при раке шейки матки

Существует точка зрения, что рак шейки матки (РШМ) — это заболевание, которое можно предупредить или выявить в начальной стадии. Без преувеличения скажу, что для его раннего распознавания не требуется принципиально новых методов, т. к. сочетание клинического, эндоскопического (кольпоскопия, кольпомикроскопия) и морфологического (цитологическое и гистологическое) исследований позволяет решить все диагностические проблемы.
Сравнительно недавно к случаям запоздалой диагностики относили только установление РШМ IV стадии, а в последние годы — и III. Но если честно, то обнаружение его в IВ и во II стадиях уже нельзя назвать своевременным. Дело в том, что при IВ стадии метастазы в регионарных лимфатических узлах таза определяются у 16–20% больных, при II — у 30–35%. Фактически эти женщины к началу лечения имеют не I и II, а III стадию.
Ранняя диагностика РШМ — это распознавание пре или микроинвазивного рака (IА стадия, инвазия опухоли в строму не более 3 мм). Поскольку пре и микроинвазивный рак шейки матки не имеет характерных клинических симптомов, он может быть свое временно установлен только при морфологическом (цитологическом, гистологическом) и эндоскопическом исследованиях. В связи с этим ошибки диагностики можно условно разделить на две категории: при клинически выраженных формах рака и при скрининге (т. е. при активном выявлении). Казалось бы, имея современные диагностические возможности, выявлять больных раком шейки матки IВ, II стадий не составляет труда. И ошибок не должно быть. Но, к сожалению, они нередки. Анализ историй болезней пациенток с инвазивным РШМ показывает, что более чем у половины из них диагноз установили несвоевременно.
Случай из практики. Больная Р., 42 года. По профессии врач. Месячные у нее начались в срок, но продолжались в виде мажущих выделений 12 дней. Она обратилась по месту работы к гинекологу, который выявил меноррагию, порекомендовал принимать кальция глюконат, викасол, назначил аутогемотерапию. Кровомазание прекратилось, но боли внизу живота остались. Через месяц обострился хронический бронхит, больную направили в смотровой кабинет, где у нее выявили кольпит и посоветовали спринцевания. Р. продолжали беспокоить бели, и она снова обратилась к гинекологу поликлиники. Ее успокоили, что не нужно обращать внимания на имеющиеся изменения. Через год женщину осмотрели в женской консультации, т. к. у нее появились кровянистые выделения после coitus. Диагностирован эндоцервицит, проведено противовоспалительное лечение, но безрезультатно. В дальнейшем в связи с контактными кровянистыми выделениями Р. обращалась к акушерке и гинекологам. Обнаружили кровоточащее эрозированное пятнышко на шейке матки. Рекомендовали применять бисекурин, осарбоновые свечи и прижигать эрозию ваготилом. Лечение ничего не дало. Больная обратилась в НИИ (ныне — РНПЦ) онкологии и медрадиологии им Н. Н. Александрова. Диагностирован рак шейки матки III стадии.
Все еще велико число заблуждений при проведении массовых профилактических осмотров. Без применения цитологического исследования они малоэффективны. Безусловно, такие осмотры уменьшают частоту выявления рака в III и IV стадиях, но не снижают заболеваемость, поскольку дисплазия и преклинические формы РШМ при них не определяются. Положение принципиально меняется, когда уже на I этапе обследования (скрининг) наряду с гинекологическим осмотром применяется высокоинформативный цитологический метод.
Профилактику РШМ нельзя сводить к периодическому проведению массовых профосмотров. К сожалению, процент обследованных женщин после 20 лет во многих регионах еще невелик, особенно среди неработающих. Специальные опросы показали, что среди самих врачей (в т. ч. гинекологов) большинство нерегулярно проходят цитологическое обследование.
Ранняя диагностика РШМ должна стать первостепенной задачей в работе гинекологов женских консультаций и поликлиник. Осмотр женщин без цитологического исследования — одна из основных причин ошибочной и запоздалой диагностики. Только нужно учесть, что и этот метод имеет свои пределы. Основная задача его — отделить здоровых женщин от больных или подозрительных в отношении онкологической патологии шейки матки. При цитологическом исследовании не всегда можно установить сущность патологического процесса. В дальнейшем, на II этапе обследования, диагноз уточняется. Главное требование к любой скринингпрограмме — не пропускать случаев рака. В этом плане цитологическое исследование надежно, поскольку ложноотрицательные заключения наблюдаются не более чем у 1,5% больных и обычно связаны с недостаточно тщательным забором материала для исследования. Так, мазки из заднего свода влагалища менее информативны, чем полученные с поверхности экто и эндоцервикса.
Ошибочен при этом и компромиссный вариант — простая экстирпация матки с придатками, т. к. вмешательство у молодых женщин при внутриэпителиальном раке может быть излишне велико и нерадикально при инвазивном. Необходимо использовать комплекс методов для постановки правильного диагноза, в т. ч. биопсийное морфологическое исследование всей экстирпированной шейки матки.
Случай из практики. Больная Б., 51 год. Поступила в онкогинекологическое отделение с подозрением на РШМ, выявленный во время проф осмотра. При гинекологическом исследовании установлено: шейка матки деформирована, плотная, на влагалищной поверхности видны мелкие точечные опухолевидные образования, кровоточащие при дотрагивании. Тело органа, придатки, парацервикальная клетчатка, крестцовоматочные и кардинальные связки не изменены. При цитологическом исследовании мазков из экто и эндоцервикса выявлены клетки плоскоклеточного рака. В биопсийном материале из опухолевого участка на шейке и в соскобе из цервикального канала обнаружена картина преинвазивного рака. В связи с расхождением данных цито и гистологических исследований больной проведена экстирпация матки с верхней третью влагалища. На макропрепарате в цервикальном канале выявлена плотная язва диаметром 0,5 см. При срочном гистологическом исследовании обнаружен плоскоклеточный ороговевающий рак. Операция дополнена лимфаденэктомией, при которой удалены метастатически измененные подвздошные лимфатические узлы.
Другой вариант гистологического исследования: инвазия сомнительна. В таких ситуациях при дальнейшем цитологическом контроле конизации также достаточно. В случае выявления инвазивного рака этот метод предоставляет врачу наиболее рацио нальный план операции. При инвазии опухоли в подлежащие ткани до 1 мм у молодых женщин она может оказаться достаточной. Если инвазия достигает 2–3 мм (стадия IA, микроинвазивный рак), то оптимальное вмешательство — экстирпация матки с верхней третью влагалища, а при большей инвазии (стадия IB) — операция Вертгейма.
При лечении больных с преинвазивным раком неудачи, как правило, происходят изза недостаточного объема иссеченных тканей. На это обязан обратить внимание гистолог, в своем заключении он должен указать локализацию, степень дифференцировки преинвазивного рака и отдаленность опухоли от места иссечения препарата. Надо также учитывать, что при сберегающих методах лечения, к которым относится конизация шейки матки, необходимы последующее наблюдение и цитологический контроль больных с преинвазивным раком.
Случай из практики. Больная X., 28 лет. Все началось с эндоцервицита. Противовоспалительное лечение в виде влагалищных ванночек и тампонов с синтомициновой эмульсией было успешным. Через год при профилактическом осмотре цитологически обнаружена тяжелая дисплазия. Диагноз подтвержден гистологически. Проведена диатермокоагуляция шейки матки. Более 14 месяцев к гинекологу не обращалась. В связи с бесплодием обследовалась в кабинете патологии шейки матки. Кольпоскопически и цитологически, а также при прицельной биопсии морфологически диагностирована умеренная дисплазия. Но врачей, наблюдавших больную, это не насторожило. В связи с бесплодием и миомой матки осуществлены пластика труб, резекция яичников и консервативная миомэктомия. Лечение по поводу дисплазии шейки матки не проводилось. Спустя год у больной в межменструальном периоде появились кровянистые выделения. Проведено углубленное обследование. Диагностирован РШМ I стадии.
По сути, не заподозрив дисплазию, врачи провели нерациональное лечение, в результате чего она переросла в рак. Наблюдение свидетельствует и о неоправданности деструкции при этой патологии, поскольку примененный метод обеспечил лишь косметический эффект.
Данные онкогинекологических клиник показывают, что у 50% больных с инвазивным РШМ ранее проводилась диатермокоагуляция якобы по поводу псевдоэрозии шейки матки, причем у 40% из них — менее чем за год до клинического проявления рака. Как правило, цитологическое исследование, кольпоскопия и прицельная биопсия в этих случаях не применялись.
При жалобах, типичных для рака, пациентка проходила неполное, методически неправильное клиническое обследование, длительно подвергалась консервативному лечению. Цитологическое, кольпоскопическое и гистологическое исследования не применялись, использование же ДЭК было необоснованным.
Последний в диагностике опухолей очень важен. Однако добиться его обязательного и повсеместного использования при начальных, визуально не определяемых формах рака пока не удалось. Доказано, что цитологический метод позволяет распознать РШМ в доклинической стадии. Взятие мазков для цитологического анализа должно входить в обязательный минимум гинекологического обследования. Игнорирование этого правила порождает диагностические ошибки и отдаляет начало лечения больных. Определенные задачи — вы явить рак на ранних стадиях, патологические изменения женских половых органов до пред опухолевых заболеваний — возлагаются на смотровые кабинеты и профосмотры. Но в ряде случаев это делается непрофессионально; обнаруженная патология не детализируется, диагнозы не уточняются. И при значительном поражении злокачественным процессом смежных с шейкой матки полостных органов изменения трактуются неправильно, помощь своевременно не оказывается.
Случай из практики. Больная X., 54 года. Госпитализирована с жалобами на тянущие боли внизу живота, учащенное мочеиспускание, гноевидные выделения. Плохо себя чувствует более года. Дважды обращалась к хирургу. Диагностирована грыжа и проведено грыжесечение. Но после выписки из стационара состояние не улучшилось. Продолжали беспокоить боли в животе, выделения усилились. В этот период Х. проходила плановый проф осмотр. Мазки из шейки матки и влагалища на атипические клетки у нее никто не брал, ректовагинального исследования не было. Клинически обнаружено небольшое опущение матки. Через месяц начались обильные, с запахом, не прекращающиеся выделения. Проведена повторная консультация гинеколога. Диагностирован РШМ. При осмотре в стационаре обращало на себя внимание похудение больной. Изменений со стороны органов брюшной и грудной полостей не обнаружено. На задней стенке влагалища выявлена большая экзофитная опухоль, инфильтрирующая ректовагинальную перегородку и распространяющаяся на задний влагалищный свод и шейку матки. При ректовагинальном исследовании в 6 см от анального отверстия на передней стенке прямой кишки обнаружено опухолевое образование с язвой, проникающей во влагалище и инфильтрирующей параректальные отделы клетчатки. Диагностирован рак прямой кишки IV стадии с прорастанием во влагалище и формированием влагалищнопрямокишечного свища. Больная переведена в проктологическое отделение, где после ирригоскопии ей сделали операцию Гартмана, экстирпацию матки с придатками и влагалищем. Гистологически в удаленном органе обнаружена аденокарцинома кишки с прорастанием в среднюю и верхнюю трети влагалища. В послеоперационном периоде проведен курс телегамматерапии на область малого таза в суммарной дозе 40 Гр. Результат удовлетворительный.
Вот к чему привел формальный профосмотр. Выявленное опущение стенок влагалища было ничем иным, как проросшей во влагалище опухолью, расположенной на передней стенке прямой кишки. Ректальное исследование не проводилось, поэтому опухоль осталась нераспознанной.
Диагноз больной могли бы поставить намного раньше. И тут опять встает вопрос о качестве профессиональной подготовки гинекологов и акушерок в смотровых кабинетах.
Диагностические промахи, связанные с неполноценным обследованием, особенно часты при аденокарциноме шеечного канала. Она отличается более агрессивным клиническим течением. Ведущий симптом заболевания — менометроррагия, которая ошибочно расценивается врачами как рак эндометрия либо проявление климакса. Их не настораживает ни увеличение размеров шейки матки, ни ее бочкообразный вид, ни хрящевидная консистенция.
Как показал сделанный нами анализ, у 55% больных с аденокарциномой шейки матки клинические проявления заболевания с момента обращения к врачу до установления диагноза тянулись более 15 месяцев.
Одна из причин диагностических ошибок в распознавании аденокарциномы шейки матки на ранних стадиях — недостаточно отчетливое представление врачей о данном новообразовании, которое изза преимущественно эндоцервикальной локализации визуально не определяется. Пациенткам проводят противовоспалительное и кровоостанавливающее лечение — до тех пор, пока симптомы рака не становятся очевидными.
В этом случае врачи переоценили ложнонегативные показатели гистероскопии и не учли клиническое течение заболевания.
Тщательно собранный анамнез — первый шаг на пути правильной постановки диагноза. Полагаю, что врач, осуществлявший гистероскопию, не был осведомлен о типичных признаках эндоцервикальной локализации РШМ. Все внимание он сосредоточил на исследовании эндометрия, что видно и по осмотру полости матки гистероскопом, и по двукратному взятию биопсии из ее слизистой. Но не учел длительность заболевания и его прогрессирующий характер. При пальпаторном исследовании не обратил внимания на солидное увеличение надвлагалищной части шейки матки и ее плотность. Не провел цитологического исследования эндоцервикса. И потому, несмотря на своевременное обращение больной и использование гистероскопии, рак цервикального канала проглядели, диагноз установлен поздно.
Хочу подчеркнуть, что при аденокарциноме шейки матки лишь у 17,6% больных опухоль локализуется на влагалищной части шейки, у 80% — в эндоцервиксе. При поражении слизистой оболочки канала процесс чаще развивается в среднем и верхнем его отделах. Поэтому влагалищная часть шейки матки визуально остается без признаков опухолевого поражения даже при далеко зашедшем процессе.
Точная диагностика РШМ эндоцервикальной локализации возможна при внимательном отношении врача к жалобам больной, вдумчивой оценке, казалось бы, нерезко выраженных симптомов заболевания, обязательном проведении влагалищнопрямокишечного исследования, применении цитологического, раздельного диагностического выскабливания слизистой цервикального канала, эндометрия и гистологического исследования соскоба. Эти методы позволяют уточнить первичную локализацию опухоли, отдифференцировать ее от карциномы эндометрия и на основании полученных данных выбрать хирургическое, лучевое или комбинированное лечение.
Ошибки могут быть изза неправильного выявления сущности и выраженности патологии, неточного определения стадии процесса. Неверная лечебная тактика часто применяется у больных с псевдоэрозиями, лейкоплакией, плоскими кондиломами, которые служат фоном процесса в шейке матки. Наиболее распространенные погрешности — использование диатермоко агуляции без предварительного цитологического, кольпоскопического и гистологического исследований, любого метода физической деструкции при обширных эктропионах или патологии эндоцервикса, когда показана конизация (электрохирургическая или лазерная). Большинство практических врачей еще мало осведомлены о роли вируса папилломы человека в этиологии РШМ. Потому и не оценивается цитологический признак папилломовирусной инфекции (койлоцитоз), а визуальная и кольпоскопическая картина плоских кондилом шейки матки неверно трактуется как лейкоплакия. Такие пациентки нуждаются в криодеструкции, поскольку при нелеченных плоских кондиломах риск развития дисплазии и рака шейки матки в 10–12 раз выше, чем в популяции. Больных с цитологически выявленной дисплазией шейки матки нельзя лечить без гистологической верификации диагноза после прицельной биопсии и соскоба эндоцервикса.
Если по данным кольпоскопии атипия не ограничивается зоной трансформации, а распространяется на эндоцервикс — ДЭК, криовоздействие, лазерная терапия необоснованны. В этих случаях следует проводить электрохирургическую или лазерную конизацию. (Окончание следует.)
Злокачественное новообразование в тканях шейки матки на начальном этапе формирования протекает без выраженных симптомов. Болезнь порой находится в организме в течение длительного времени и не проявляется. Первые признаки заметны на 3-4 стадии, когда шанс на полное выздоровление снижается. Выявить рак на ранних стадиях удаётся при помощи лабораторных и инструментальных методов диагностики. Врачи советуют проходить регулярные осмотры у гинеколога, чтобы обнаружить заболевание на 1-2 стадии.
Что такое рак шейки матки
Женский организм считается уникальным из-за множества функциональных особенностей. Репродуктивная система уязвима перед негативными факторами, что требует дополнительных профилактических мер и контроля патологических процессов. Рак шейки матки занимает третье место по частоте выявления. Формируется болезнь у женщин репродуктивного возраста – после 30-35 лет.
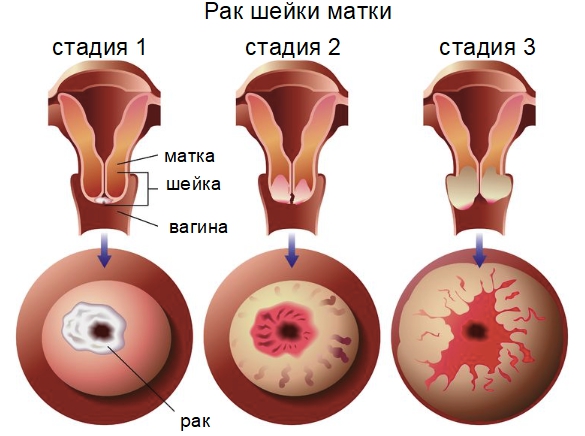
Патология развивается в 5 стадий:
- На нулевой стадии происходит зарождение аномальной клетки. Злокачественный процесс протекает на поверхности цервикального канала. Опухоль ещё не сформирована.
- На первой стадии образуется новообразование с размерами 3 – 40 мм. Раковые патогены способны прорастать в глубокие слои эпителия. Симптомы на указанном этапе отсутствуют.
- На второй стадии опухоль увеличивается в размерах до 60 мм и прорастает в маточное тело. Легко визуализируется при обследовании шейки. Симптомы иногда присутствуют в лёгкой форме, но обычно отсутствуют.
- На третьей стадии новообразование покидает область шейки – поражает нижний отдел влагалища, стенки малого таза и лимфатические узлы, что сказывается на мочевыделении. Узел продолжает расти в объёмах. Болезнь протекает на фоне выраженных симптомов. Метастазы даигностируются в близлежащих органах, не затрагивая отдалённые.
- Четвёртая стадия характеризуется резким ухудшением самочувствия пациентки из-за массового поражения организма метастазными ростками. Опухоль относится к неоперабельным, применяется паллиативное лечение для купирования неприятных симптомов.
Рак на ранних этапах формирования легко поддаётся терапевтическим курсам, что выражается высоким процентом полного выздоровления. На 3-4 стадии шанс на выздоровление снижается. Самостоятельно определить болезнь на ранних сроках сложно. Первый признак обычно появляется на 3 стадии, когда есть метастазы в соседних тканях. Выявить онкологический процесс возможно при помощи диагностических манипуляций в поликлинике. Врачи настаивают на регулярном обследовании организма – это позволит обнаружить опухоль на 1-2 стадии, где отмечается высокий шанс на выздоровление.
Причины развития рака шейки матки
Точной причины развития онкологии врачам пока не известно. Выделяется ряд факторов, способных спровоцировать болезнь:
- в организме присутствует вирус папилломы человека (ВПЧ);
- приём контрацептивов на основе гормонов в течение длительного времени;
- наследственная предрасположенность;
- женщина старше 30 лет;
- частая смена сексуальных партнёров;
- начало интимной жизни до 18 лет повышает риск развития опухоли;
- отсутствие интимной гигиены;
- злоупотребление алкогольными напитками и никотином;
- частые роды;
- многократное прерывание беременности.
Считается, что рак шейки матки вызывает сочетание ряда факторов, негативно влияющих на организм женщины. Поэтому исключение единственного фактора не поможет предотвратить болезнь. Требуется комплексный подход.
Признаки патологии
Рак шейки входит в перечень опасных патологий из-за отсутствия симптоматики в течение длительного времени. Вылечить болезнь полностью удаётся на начальных этапах. Дальнейшее развитие онкологии снижает шанс на выздоровление. При наличии подобных признаков нужно обратиться к врачу.
Онкология проявляется перечисленными симптомами:
- человек ощущает общую слабость;
- наступает быстрая утомляемость без серьёзных физических нагрузок;
- меняется структурный состав крови – развивается анемия;
- температура тела поднимается до 37-38 градусов;
- появляются посторонние выделения из влагалища белого оттенка с неприятным запахом;
- увеличивается период менструации;
- болевые ощущения в области малого таза;
- проблемы с мочевыделением, сопровождающиеся болью;
- расстройство кишечной перистальтики – диарея сменяется длительным запором.
При появлении подозрительных симптомов нужно сразу обратиться к врачу и пройти обследование. Самостоятельное лечение может привести к развитию серьёзных осложнений.
Диагностические процедуры для выявления заболевания
Главной причиной рака шейки матки считается папиллома, присутствующая в организме. Особо опасным является вирус 16 и 18 типа. При подозрении на рак у женщин берут анализы на присутствие вируса папилломы.
При каждом онкологическом процессе в крови присутствуют специфические антигены. Определённый онкомаркер показывает тип заболевания. Анализ на рак шейки матки называется исследованием крови на антиген SCC. Чем выше уровень онкомаркера, тем запущеннее болезнь. Анализ помогает определить стадию онкологии и скорректировать курс терапии. Кровь сдают повторно во время лечения, чтобы выявить эффективность терапии. Рецидив выявляется при дальнейшем повышении показателя.
Но врачи не считают этот анализ точным в установлении диагноза, т.к. показатель может повышаться не только из-за онкологического образования на тканях шейки, но и по другим причинам. Спровоцировать увеличение уровня способны заболевания дыхательной системы, органов малого таза и другие. Женщине назначаются дополнительные процедуры, которые подтвердят или опровергнут присутствие рака. Кровь исследуют на антиген при подтвержденном диагнозе в течение всего лечебного курса – это помогает контролировать терапию и при необходимости проводить корректировку.
Для процедуры требуется взять мазок с поверхностных слоев шейки. Цитология – это простой и точный анализ, который помогает выявлять злокачественную опухоль с другими патологиями. Процедура безопасна и безболезненна. Здесь выявляется аномальная клетка, которая мутирует и становится раковой. Чем раньше обнаружен такой патоген, тем быстрее можно начать лечение, что гарантирует полное выздоровление.
Анализ делают на плановом осмотре у гинеколога. Врач проводит тщательную чистку поверхности влагалища и при помощи специальной щётки берёт некоторое количество биологического материала. Всё помещается на стекло и передается лаборанту.
В лаборатории полученный материал исследуется под микроскопом на специальном стекле. Расшифровка анализа может занимать около 7 дней. При помощи жидкостной цитологии исследуются размеры клеток и схема расположения. Полученные результаты передаются лечащему врачу для дальнейшего лечения.
Процедура помогает обнаружить болезнь на ранних сроках формирования. Поэтому врачи рекомендуют проходить анализ 1-2 раза в год. Дополнительно манипуляции назначают при следующих факторах:
- в ближайшее время планируется беременность;
- произошел сбой в менструальном цикле;
- женщине поставили диагноз – бесплодие;
- при наличии нескольких половых партнёров;
- диагностировано несколько заболеваний, способных спровоцировать рак – генитальный герпес, кондиломы и т.д.;
- шёл приём гормональных контрацептивов в течение длительного периода времени;
- присутствуют посторонние выделения из влагалища;
- врач подозревает онкологическое образование в тканях шейки.
Анализ эффективен в обнаружении вируса папилломы и онкологического процесса. Результатов может быть два:
- Нормальный говорит об отсутствии патологических клеток и других структурных нарушений в области шейки.
- Патологический устанавливается при выявлении клеток с мутацией в хромосомном наборе, что может стать причиной заболевания.
Преимуществами процедуры считаются аспекты:
- Простота забора биологического материала.
- Качество материала сохраняется в течение долгого времени, что позволяет транспортировать до лаборатории без трудностей.
- Можно сделать монослойный мазок.
Недостатком манипуляции является невозможность определить воспалительные процессы из-за удаления клеток лейкоцитарной группы. Для этого требуется дополнительно делать мазок на онкоцитологию.
Исследуют больной орган при помощи кольпоскопа. Аппарат имеет несколько увеличительных стекол с разным разрешением. Маточное тело, шейка и цервикальный канал исследуется гинекологом, что помогает обнаружить проблемные участки со структурными изменениями в тканях. Наличие мутаций на конкретных участках говорит о присутствии предракового состояния в шейке или онкологического новообразования.
Процедура считается высокоинформативной в вопросе исследования органов малого таза женщины. Кольпоскоп позволяет увеличивать исследуемую область в несколько раз, чтобы изучить подробно подозрительную зону. При подозрении на рак шейки матки эта процедура назначается как уточнение для предварительного диагноза. Проводить манипуляции рекомендуется вскоре после менструального цикла, но до начала овуляций.
Диагностика кольпоскопом считается безопасной, после проведения нет побочных эффектов. Но есть несколько противопоказаний, когда не стоит проводить исследование:

- в течение 1-2 месяцев после рождения ребёнка;
- после искусственного прерывания беременности запрещено до 1 месяца;
- после хирургического вмешательства на тканях шейки матки требуется выждать 2-3 месяца;
- в период менструального цикла или других маточных кровотечениях;
- диагностирован воспалительный процесс в матке или шейке с гнойными выделениями.
При отсутствии подобных факторов процедура проводится в штатном расписании с согласованием с лечащим врачом.
Цервикальный канал можно исследовать при назначении гистероскопии или цервикоскопии. Обследование проходит амбулаторно. Пациентке вводят перидуральное или общее анестезирующее вещество, чтобы исключить болезненные ощущения и дискомфорт во время манипуляций.
Для исследования применяют специальный аппарат – гистероскоп, который является фиброоптическим зондом. Он вводится во влагалище и закрепляется при помощи специальных крепежей. Через зонд внутрь вводятся различные манипуляторы, требующиеся для обследования. Врач получает биологический материал из тканей цервикального канала и исследует в лаборатории.
Биопсия заключается в исследовании полученного участка ткани из проблемной зоны под микроскопом с высоким разрешением. Материал получают во время кольпоскопии или гистероскопии. Назначается процедура для обследования клеток на предмет злокачественности. После исследования врач может оценить состояние женщины и определиться с курсом терапии. Различают несколько разновидностей манипуляции.
Кольпоскопическая биопсия может быть проведена во время планового осмотра у гинеколога при помощи специального оборудования – кольпоскопа. Во влагалище вводится кольпоскоп и после при помощи манипулятора отщипывают подозрительный участок ткани. Женщина не испытывает дискомфорта или других каких-то болевых ощущений, поэтому не требует анестезии.
Эндоцервикальная биопсия заключается в соскабливании больной ткани с небольшого участка шейки. Во время проведения манипуляции используют специальный гинекологический инструмент – кюретку.
Клиновидная биопсия проводится перечисленными методами:
- Петлевая эксцизионная биопсия отличается высокой травматичностью, что сопровождается формированием остаточных рубцов на шейке. Врач вводит петлевидный манипулятор, пропускающий электрический ток. Происходит отслаивание больной ткани, которая затем отправляется в лабораторию для изучения.
- Криоконизация заключается в использовании жидкого азота вместо электрического тока для отслаивания патогенной ткани. По манипуляциям процедура похожа на петлевую эксцизионную биопсию.
- Радиоволновая конизация – это забор биологического материала с использованием радиоволнового ножа.
Биопсия считается более информативным методом в отличие от онкоцитологии и кольпоскопии. Назначают исследование только при наличии серьёзных подозрений на возможные патологии онкологического характера.
При беременности некоторые процедуры противопоказаны для проведения. Плохой анализ крови, показывающий высокий уровень антигена, требует дополнительного исследования. В этом случае эффективным становится ультразвуковое обследование органов малого таза.
Различают три вида процедуры: трансректальная, трансвагинальная и трансабдоминальная. Специальный датчик вводится через прямую кишку. Поэтому предварительно проводят очищение кишечника с использованием клизмы. Исследование органов через брюшную стенку требует предварительно выпитого большого количества жидкости – 1-2 литра.
На монитор выводятся данные c датчика – изучаются внешний вид поверхностного слоя шейки, проходимость и эхогенность проходов. На присутствие онкологии указывают округлая форма шейки, неровная структура эпителия, патологическое отклонение от маточного тела.
Онкологический процесс на четвёртой стадии считается неоперабельным. Чтобы определить площадь распространения метастазов по организму, назначается цистоскопия. При помощи процедуры можно выявить вторичные очаги в тканях мочевого пузыря, кишечника и других органов.
Это помогает определиться с лечебным курсом. После облучения радиоактивными веществами проводится повторное обследование цистоскопии, что позволяет установить эффективность курсов. Ректоскопия проводится при подозрении клеток карциномы в тканях прямой кишки. Процедура проходит по той же схеме, что и цистоскопия.
Процедура заключается в заборе мазка из цервикального канала шейки матки. Материал получают при помощи одноразовой мягкощетинистой щёточки. Кисточка вводится в цервикальный канал, и врач совершает вращательные действия для получения материала с поверхностного эпителия.
Полученный материал переносят на медицинское стекло и помещают в микроскоп для дальнейшего изучения. Щёточка помещается в специальный контейнер и направляется в лабораторию по изучению заболеваний вирусного характера.
Подготовка к диагностическим манипуляциям
Каждое исследование требует дополнительной подготовки. Это увеличивает достоверность обследования и точность диагноза. Нарушение рекомендаций врача приводит к искажению результатов анализов. Поэтому нужно выполнить все назначения, тогда не придётся проводить исследование повторно. Все манипуляции нельзя проводить в период менструаций, рекомендуется дождаться прекращения цикла.

Женщине требуется выполнить список правил:
- сексуальный контакт должен быть за 2-3 дня до процедуры;
- запрещается проводить спринцевание;
- использование мазей и свечей нужно согласовать с врачом – применение лекарственных препаратов лучше прекратить;
- приём противовоспалительных медикаментов с контрацептивами с гормональным содержанием запрещается;
- за 3-4 дня нужно исключить использование тампонов;
- питание нужно составить из простых продуктов, без содержания животных жиров, углеводов;
- запрещается употреблять алкоголь за 5-7 дней;
- за 1-2 дня рекомендуется отказаться от средств интимной гигиены, лучше использовать простую воду.
При выполнении всех рекомендаций врача результаты анализов будут достоверными. Некоторые обследования проводятся только платно. В бесплатный перечень услуг входят не все манипуляции. Стоимость анализа на онкомаркеры начинается от 1350 руб. Жидкостная цитология стоит примерно 850 руб., кольпоскопия – в пределах 1500 руб. Самой дорогой процедурой считается биопсия – 2500 руб.
Медицина постоянно развивается, учёные находят новые методы диагностики, способные выявить опасные заболевания на ранних сроках формирования. Есть масса разных процедур, которые не требуют серьёзных затрат и сложных манипуляций по исследованию. Не стоит отказываться от плановых осмотров у гинеколога – это поможет определить рак на 1-2 стадии. Болезнь без наличия метастазов легко поддаётся лечению и гарантирует полное выздоровление.
Читайте также:

