Риск развития симптомов при терминальной стадии лейкоза
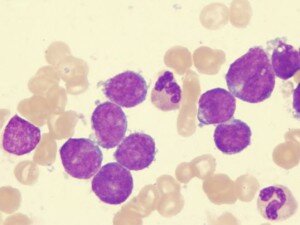
Картина крови при остром лейкозе (бласты)
Острый лейкоз — это группа тяжелых заболеваний крови опухолевой природы, при которых патологический процесс начинается на уровне клеток-предшественниц гемопоэза (стволовых клеток), утрачивающих свою способность созревать до зрелых форм, что приводит к несостоятельности гемопоэза и накоплению в костном мозге и крови незрелых бластных форм.
Основной субстрат опухоли составляют молодые, так называемые бластные клетки.
В зависимости от морфологии и цитохимических показателей клеток в группе острых лейкозов выделяют: острый миелобластный лейкоз, острый монобластный лейкоз, острый миеломонобластный лейкоз, острый промиелоцитарный лейкоз, острый эритромиелоз, острый мегакариобластный лейкоз, острый недифференцируемый лейкоз, острый лимфообластный лейкоз.
Этиология
Причиной возникновения острых лейкозов и хронического миелолейкоза человека могут быть нарушения состава и структуры хромосомного аппарата, наследственно обусловленные или приобретенные под влиянием некоторых мутагенных факторов. Одним из них является ионизирующая радиация.
Причиной развития лейкозов является также действие химических мутагенов. Доказано учащение острых лейкозов среди лиц, подвергавшихся воздействию бензола, а также среди больных, получавших цитостатические иммунодепрессанты (имуран, циклофосфан, лейкаран, сарколизин, мустарген и др. ); частота острых лейкозов среди этого контингента больных повышается в сотни раз. Известны факты возникновения острого миелобластного лейкоза, острого эритромиелоза на фоне длительной химиотерапии хронического лимфолейкоза, макроглобулинемии Вальденстрема, миеломной болезни, лимфогранулематоза и других опухолей.
Показана предрасполагающая клейкозам роль наследственных дефектов в миелоидной и лимфатической ткани. Описаны наблюдения доминантного и рецессивного наследования хронического лимфолейкоза, отмечена низкая заболеваемость этим лейкозом в некоторых этнических группах и повышенная — в других. Чаще в этих случаях наследуется не сам лейкоз, а повышенная изменчивость — нестабильность хромосом, предрасполагающая родоначальные миелоидные или лимфатические клетки к лейкозной трансформации.
Стадии лейкоза
1) начальная;
2) развернутая;
3) ремиссия (полная или неполная);
4) рецидив;
5) терминальная.
Начальная стадия острого лейкоза диагностируется чаще всего тогда, когда у больных с предшествующей анемией в дальнейшем развивается картина острого лейкоза.
Развернутая стадия характеризуется наличием основных клинических и гематологических проявлений заболевания.
Ремиссия может быть полной или неполной. К полной ремиссии относятся состояния, при которых отсутствуют клинические симптомы заболевания, количество бластных клеток в костном мозге не превышает 5 % при отсутствии их в крови. Состав периферической крови близок к норме. При неполной ремиссии имеет место отчетливое клиническое и гематологическое улучшение, однако количество бластных клеток в костном мозге остается повышенным.
Рецидив острого лейкоза может возникать в костном мозге или вне костного мозга (кожа и т. д.). Каждый последующий рецидив прогностически более опасен, чем предыдущий.
Терминальная стадия острого лейкоза характеризуется резистентностью к цитостатической терапии, выраженным угнетением нормального кроветворения, развитием язвенно-некротических процессов.
Клиническая картина
Клиническая симптоматика очень разнообразна и зависит от локализации и массивности лейкемической инфильтрации и от признаков подавления нормального кроветворения (анемия, гранулоцитопения, тромбоцитопения).
Первые проявления заболевания носят общий характер: слабость, снижение аппетита, потливость, недомогание, повышение температуры неправильного типа, боли в суставах, появление небольших синяков после мелких травм. Болезнь может начинаться остро — с катаральных изменений в носоглотке, ангины. Иногда острый лейкоз выявляется при случайном исследовании крови.
В развернутой стадии заболевания в клинической картине можно выделить несколько синдромов: анемический синдром, геморрагический синдром, инфекционные и язвенно-некротические осложнения.
Анемический синдром проявляется слабостью, головокружением, болями в области сердца, одышкой. Объективно отмечается бледность кожных покровов и слизистых оболочек. Выраженность анемии различна и определяется степенью угнетения эритропоэза, наличием гемолиза, кровотечений и прочее.
Геморрагический синдром встречается практически у всех больных. Обычно наблюдаются десневые, носовые, маточные кровотечения, геморрагия на коже и слизистых оболочках. В местах уколов и внутривенных инъекций возникают обширные кровоизлияния. В терминальной стадии на месте кровоизлияний в слизистой оболочке желудка, кишечника появляются язвенно-некротические изменения. Наиболее выраженный геморрагический синдром наблюдается при промиелоцитарном лейкозе.
Инфекционные и язвенно-некротические осложнения являются следствием гранулоцитопении, снижения фагоцитарной активности гранулоцитов и встречаются более чем у половины больных острым лейкозом. Часто возникают пневмонии, ангины, инфекции мочевыводящих путей, абсцессы в местах инъекций. Температура может быть различной — от субфебрильной до постоянно высокой. Значительное увеличение лимфатических узлов у взрослых встречается редко, у детей — довольно часто. Особенно характерны лимфаденопатии для лимфобластного лейкоза. Чаще увеличиваются лимфоузлы в надключичных и подчелюстных областях. При пальпации лимфатические узлы плотные, безболезненные, могут быть слегка болезненны при быстром росте. Увеличение печени и селезенки не всегда наблюдается, преимущественно при лимфобластном лейкозе.
Диагностика
В периферической крови у большинства больных обнаруживается анемия нормохромного, реже гиперхромного типа. Анемия углубляется с прогрессированием заболевания до 20 г/л, а количество эритроцитов отмечается ниже 1,0 г/л. Нередко анемия является первым проявлением лейкоза. Количество ретикулоцитов также уменьшено. Число лейкоцитов обычно повышено, но не достигает таких высоких цифр, как при хронических лейкозах. Количество лейкоцитов колеблется в значительных пределах от 0,5 до 50-300 г/л.
Формы острого лейкоза с высоким лейкоцитозом прогностически менее благоприятны. Наблюдаются формы лейкоза, которые с самого начала характеризуются лейкопенией. Тотальная бластная гиперплазия при этом наступает лишь в терминальной стадии болезни.
Для всех форм острого лейкоза характерно снижение количества тромбоцитов до 15-30 г/л. Особенно выраженная тромбоцитопения наблюдается в терминальной стадии.
В лейкоцитарной формуле — бластные клетки до 90 % всех клеток и незначительное количество зрелых элементов. Выход в периферическую кровь бластных клеток является основным морфологическим признаком острого лейкоза.
Для дифференциации форм лейкоза, кроме морфологических признаков, используют цитохимические исследования (содержание липидов, активность пероксидазы, содержание гликогена, активность кислой фосфатазы, активность неспецифической эстеразы и т. д.), биопсию костного мозга, мазки крови.
Формы лейкоза
Острый промиелоцитарный лейкоз характеризуется чрезвычайной злокачественностью процесса, быстрым нарастанием тяжелой интоксикации, выраженным геморрагическим синдромом, приводящим к кровоизлиянию в мозг и к гибели больного.
Опухолевые клетки с крупной зернистостью в цитоплазме затрудняют определение структур ядра. Положительные цитохимические признаки: активность пероксидазы, много липидов и гликогена, реакция на кислую фосфотазу резко положительна, наличие гликозоаминогликана.
Геморрагический синдром зависит от выраженной гипофибриногенемии и избыточного содержания в лейкозных клетках тромбопластина. Выход тромбопластина провоцирует внутрисосудистое свертывание.
Острый миелобластный лейкоз характеризуется прогрессирующим течением, выраженной интоксикацией и лихорадкой, рано наступающей клинико-гематологической декомпенсацией процесса в виде тяжелой анемии, умеренной интенсивностью геморрагических проявлений, частных язвенно-некротических поражений слизистых и кожи.
В периферической крови и костном мозге преобладают миелобласты. При цитохимическом исследовании выявляется активность пероксидазы, повышение содержания липидов, низкая активность неспецифической эстеразы.
Острый лимфомонобластный лейкоз является субвариантом острого миелобластного лейкоза. По клинической картине они почти идентичны, однако миеломонобластная форма протекает злокачественней, с более выраженной интоксикацией, глубокой анемией, тромбоцитопенией, более выраженным геморрагическим синдромом, частыми некрозами слизистых и кожи, гиперплазией десен и миндалин. В крови выявляются бластные клетки — крупные, неправильной формы, с молодым ядром, напоминающим по форме ядро моноцита. При цитохимическом исследовании в клетках определяется положительная реакция на пероксидазу, гликоген и липиды. Характерным признаком является положительная реакция на неспецифическую эстеразу в клетках и лизоцим в сыворотке и моче.
Средняя продолжительность жизни больных вдвое меньше, чем при миелобластном лейкозе. Причиной смерти обычно являются инфекционные осложнения.
Острый монобластный лейкоз — редкая форма лейкоза. Клиническая картина напоминает острый миелобластный лейкоз и характеризуется анемийной налонностью к геморрагиям, увеличением лимфатических узлов, увеличением печени, язвенно-некротическим стоматитом. В периферической крови — анемия, тромбоцитопения, лимфомоноцитарный профиль, повышенный лейкоцитоз. Появляются молодые бластные клетки. При цитохимическом исследовании в клетках определяется слабоположительная реакция на липиды и высокая активность неспецифической эстеразы. Лечение редко вызывает клинико-гематологические ремиссии. Продолжительность жизни больного составляет около 8-9 месяцев.
Острый лимфобластный лейкоз чаще встречается у детей и у лиц молодого возраста. Характеризуется увеличение какой-либо группы лимфоузлов, селезенки. Самочувствие больных не страдает, интоксикация выражена умеренно, анемия незначительная. Геморрагический синдром часто отсутствует. Больные жалуются на боли в костях. Острый лимфобластный лейкоз отличается частотой неврологических проявлений (нейролейкемия).
В периферической крови и в пунктате-лимфобласта молодые крупные клетки с округлым ядром. При цитохимическом исследовании: реакция на пероксидазу всегда отрицательная, липиды отсутствуют, гликоген в виде крупных гранул.
Отличительной чертой лимфобластного острого лейкоза является положительный ответ на применяемую терапию. Частота ремиссии — от 50 % до 90 %. Ремиссия достигается применением комплекса цитостатических средств. Рецидив болезни может проявляться нейролейкемией, инфильтрацией нервных корешков, костномозговой ткани. Каждый последующий рецидив имеет худший прогноз и течет более злокачественно, чем предыдущий. У взрослых заболевание протекает тяжелее, чем у детей.
Эритромиелоз характеризуется тем, что патологическая трансформация кроветворения касается как белого, так и красного ростков костного мозга. В костном мозге обнаруживаются молодые недифференцированные клетки белого ряда и бластные анаплазированные клетки красного ростка — эритро- и нормобласты в большом количестве. Красные клетки больших размеров имеют уродливый вид.
В периферической крови — стойкая анемия, анизоцитоз эритроцитов (макроциты, мегалоциты), пойкилоцитоз, полихромазия и гиперхромия. Эритро- и нормобласты в периферической крови — до 200-350 на 100 лейкоцитов. Часто отмечается лейкопения, но может быть умеренное увеличение лейкоцитов до 20-30 г/л. По мере развития болезни появляются бластные формы-монобласты. Лимфаденопатии не наблюдается, печень и селезенка могут быть увеличены или оставаться в норме. Заболевание протекает более длительно, чем миелобластная форма, в некоторых случаях отмечается подострое течение эритромиелоза (до двух лет без лечения).
Лечение
Длительность непрерывной поддерживающей терапии должна быть не менее 3-х лет. Для своевременного выявления рецидива необходимо производить контрольные исследования костного мозга не реже 1 раза в месяц в первый год ремиссии и 1 раз в 3 месяца после года ремиссии. В период ремиссии может проводиться так называемая иммунотерапия, направленная на уничтожение оставшихся лейкемических клеток с помощью иммунологических методов. Иммунотерапия заключается во введении больным вакцины БЦЖ или аллогенных лейкемических клеток.
Рецидив лимфобластного лейкоза лечится обычно теми же комбинациями цитостатиков, что и в период индукции.
При нелимфобластных лейкозах основная задача сводится обычно не к достижению ремиссии, а к сдерживанию лейкемического процесса и продлению жизни больного. Это связано с тем, что нелимфобластные лейкозы характеризуются резким угнетением нормальных ростков кроветворения, в связи с чем проведение интенсивной цитостатической терапии часто невозможно.
Для индукции ремиссиии у больных нелимфобластными лейкозами используют комбинации цитостатических препаратов; цитозин-арабинозид, дауномицин: цитозин арабинозид, тиогуанин; цитозин-арабинозид, онковин (винкристин), циклофосфан, преднизолон. Курс лечения длится 5-7 дней с последующим 10-14 дневным перерывом, необходимым для восстановления нормального кроветворения, угнетаемого цитостатиками. Поддерживающая терапия проводится теми же препаратами или их комбинациями, применяющимися в период индукции. Практически у всех больных нелимфобластными лейкозами развивается рецидив, требующий смены комбинации цитостатиков.
Важное место в лечении острого лейкоза занимает терапия внекостномозговых локализаций, среди которых наиболее частым и грозным является нейролейкемия (менинго-энцефалитический синдром: тошнота, рвота, нестерпимая головная боль; синдром локального поражения вещества головного мозга; псевдотуморозная очаговая симптоматика; расстройство функций черепно-мозговых нервов; глазодвигательного, слухового, лицевого и тройничного нервов; лейкозная инфильтрация нервных корешков и стволов: синдром полирадикулоневрита). Методом выбора при нейролейкемии является внутрилюмбальное введение метотрексата и облучение головы в дозе 2400 рад. При наличии внекостномозговых лейкемических очагов (носоглотка, яичко, лимфатические узлы средостения и др.), вызывающих сдавление органов и болевой синдром, показана локальная лучевая терапия в общей дозе 500-2500 рад.
Лечение инфекционных осложнений проводится антибиотиками широкого спектра действия, направленных против наиболее частых возбудителей — синегнойной палочки, кишечной палочки, золотистого стафилококка. Применяют карбенициллин, гентамицин, цепорин. Антибиотикотерапию продолжают не менее 5 дней. Антибиотики следует вводить внутривенно каждые 4 часа.
Для профилактики инфекционных осложнений, особенно у больных с гранулоцитопенией, необходим тщательный уход за кожей и слизистой оболочкой полости рта, помещение больных в специальные асептические палаты, стерилизация кишечника с помощью неадсорбируемых антибиотиков (канамицин, ровамицин, неолепцин). Основным методом лечения геморрагии у больных острым лейкозом является переливание тромбоцитарной массы. Одномоментно больному переливают 200-10000 г/л тромбоцитов 1-2 раза в неделю. При отсутствии тромбоцитарной массы можно переливать с гемостатической целью свежую цельную кровь или пользоваться прямым переливанием. В некоторых случаях для купирования кровоточивости показано применение гепарина (при наличии внутрисосудистой коагуляции), эпсилон-аминокапроновой кислоты (при повышенном фибронолизе).
Современные программы лечения лимфобластного лейкоза позволяют получить полные ремиссии в 80-90 % случаях. Длительность непрерывных ремиссий у 50 % больных составляет 5 лет и выше. У остальных 50 % больных терапия оказывается неэффективной и развиваются рецидивы. При нелимфобластных лейкозах полные ремиссии достигаются у 50-60 % больных, однако рецидивы развиваются у всех больных. Средняя продолжительность жизни больных составляет 6 месяцев. Основными причинами смерти являются инфекционные осложнения, выраженный геморрагический синдром, нейролейкемия.
Это крайне опасное состояние для здоровья и жизни. Если страдает концентрации лимфоцитов или лейкоцитов — наблюдается снижение иммунитета. Возможна гибель от простой простуды. Таких вариантов десятки и все имеют неблагоприятный исход.
Потому –то так важно своевременно обнаружить патологический процесс и начать его лечение, сначала симптоматическое, поскольку причины зачастую установить невозможно.
Прогнозы во всех случаях довольно туманны. Конечные перспективы зависят от типа патологического процесса, его агрессивности, скорости развития и формы.
Занимается расстройством врач-гематолог. По потребности привлекают онкологов и прочих специалистов.
Разновидности острого лейкоза
В зависимости от того, какие клетки поражаются (миелопоэзного или лимфопоэзного ростка), выделяют два основных вида острого лейкоза:
- ОЛЛ – острый лимфобластный лейкоз.
- ОМЛ – острый миелобластный лейкоз.
ОЛЛ чаще развивается у детей (80% всех острых лейкозов), а ОМЛ – у людей старшего возраста.
Существует и более детальная классификация острых лейкозов, которая учитывает морфологические и цитологические особенности бластов. Точное определение вида и подвида лейкоза необходимо врачам для выбора тактики лечения и составления прогноза для больного.
Стадии заболевания
В отличие от большинства раковых заболеваний органов, лейкозы имеют три основных стадии.
- На первом этапе мутация только начинает развиваться, у человека появляются первые признаки болезни, а состав крови еще не успел слишком сильно измениться. Лечение наиболее простое, а прогнозы благоприятнее, чем на остальных стадиях, но диагностика может быть затруднена.
- Вторая стадия называется развернутой. Происходит нарастание симптоматики, начинает страдать иммунитет, возможно образование метастазов в органах. На этом этапе лейкозы также поддаются лечению: можно добиться временной или стойкой ремиссии.
- Третья стадия – терминальная. Мутации становятся необратимыми, возможна только поддерживающая терапия.
Наиболее хорошие результаты дает вмешательство на ранних этапах, так что знать, что такое лейкемия крови и как она себя проявляет, необходимо не только врачам. Своевременный поход к врачу существенно увеличивает шансы.
Причины острых лейкозов
Изучение проблемы острых лейкозов – это одно из приоритетных направлений современной медицинской науки. Но, не смотря на многочисленные исследования, точные причины возникновения лейкемий до сих пор не установлены. Ясно лишь то, что развитие недуга тесно связано с факторами, способными вызывать мутацию клеток. К таким факторам можно отнести:
- Наследственную склонность. Некоторые варианты ОЛЛ практически в 100% случаев развиваются у обоих близнецов. Кроме того, не редкими являются случаи возникновения острой лейкемии у нескольких членов семьи.
- Воздействие химических веществ (в частности бензола). ОМЛ может развиться после химиотерапии, проведенной по поводу другого заболевания.
- Радиоактивное облучение.
- Гематологические заболевания – апластическую анемию, миелодисплазию и т.п.
- Вирусные инфекции, а вероятнее всего аномальный иммунный ответ на них.
Однако в большинстве случаев острой лейкемии врачам так и не удается выявить факторы, спровоцировавшие мутацию клеток.
Симптомы острого лейкоза
В течение острого лейкоза выделяют пять стадий:
- Предлейкоз, который часто остается незамеченным.
- Первую атаку – острую стадию.
- Ремиссию (полную или неполную).
- Рецидив (первый, повторный).
- Терминальную стадию.
С момента мутации первой стволовой клетки (а именно с одной клетки все и начинается) до появления симптомов острого лейкоза в среднем проходит 2 месяца. За это время в костном мозге накапливаются бластные клетки, не дающие созревать и выходить в кровяное русло нормальным форменным элементам крови, вследствие чего появляются характерные клинические симптомы недуга.
- Лихорадка.
- Ухудшение аппетита.
- Боль в костях и суставах.
- Бледность кожи.
- Повышенная кровоточивость (геморрагии на коже и слизистых, носовые кровотечения).
- Безболезненное увеличение лимфатических узлов.
Эти признаки очень напоминают острую вирусную инфекцию, поэтому не редко больных лечат от нее, а в ходе обследования (включающего общий анализ крови) обнаруживают ряд изменений, характерных для острого лейкоза.
В целом картина болезни при острой лейкемии определяется доминирующим синдромом, их выделяют несколько:
- Анемический (слабость, одышка, бледность).
- Интоксикационный (ухудшение аппетита, лихорадка, снижение массы, потливость, сонливость).
- Геморрагический (гематомы, петехиальная сыпь на коже, кровотечения, кровоточивость десен).
- Костно-суставный (инфильтрация надкостницы и суставной капсулы, остеопороз, асептический некроз).
- Пролиферативный (увеличение лимфатических узлов, селезенки, печени).
Помимо этого, очень часто при острых лейкозах развиваются инфекционные осложнения, причиной которых является иммунодефицит (в крови недостаточно зрелых лимфоцитов и лейкоцитов), реже – нейролейкемия (метастазирование лейкозных клеток в головной мозг, которое протекать по типу менингита или энцефалита).
Описанные выше симптомы нельзя оставлять без внимания, поскольку своевременное выявление острого лейкоза значительно повышает эффективность противоопухолевого лечения и дает шанс больному на полное выздоровление.
Симптоматика
Лейкоз на разных этапах своего развития проявляет себя по-разному. Кстати, именно от стадии рака крови зависит, сколько живут больные. На первоначальном этапе болезнь острого типа проявляет себя таким образом:
Чаще всего на начальных стадиях заболевание редко диагностируется, потому симптомы очень схожи с другими, менее опасными состояниями.
Изменения клеток крови при наличии рака
Когда же болезнь набирает обороты, то появляются более серьезные признаки, например: тошнота, которая время от времени сопровождается головокружениями и рвотными позывами, внезапные случаи укачивания в транспорте, интенсивное выделение пота ночью, ну и то, что нельзя не заметить – стремительное снижение массы тела.
Приведенные ниже признаки свидетельствуют о том, что рак крови острого типа перешел в свою последнюю и самую опасную 4 стадию, в условиях которой сколько живут, зависит от скорости оказанной медицинской помощи. В данном случае показатель выживаемости близится к нулю. Итак, больному требуется срочная госпитализация, если у него:
- синеют губы и ноги;
- модифицируются все уровни сознания;
- ощущается боль в сердце, в виде тесноты и давления в груди;
- температура тела выше 38 градусов;
- ЧСС зашкаливает;
- в брюшной полости ощущаются толчки;
- сильно течет кровь и не останавливается.
Диагностика острого лейкоза
Диагностика острой лейкемии состоит из нескольких этапов:
- На первом этапе проводится общий анализ крови (в динамике). Повторные исследования необходимы для исключения ошибки. В анализе больных острым лейкоза обнаруживается изменение соотношения клеточных элементов и появление бластов.
- Следующий этап диагностики, который проводится в специализированном онкогематологическом отделении, заключается в исследовании костного мозга с обязательным цитохимическим анализом (окрашиванием мазков крови и костного мозга специальными красителями, которые позволяют продифференцировать клетки и установить вид лейкоза). Далее для уточнения диагноза проводится иммунофенотипирование бластов, а также цитогенетический анализ для выявления хромосомных аномалий. По рекомендациям ВОЗ, диагноз острый лейкоз ставится при обнаружении в костном мозге более 20% бластных клеток.
- Третий этап диагностики – определение степени вовлечения в патологический процесс внутренних органов. Для этого проводится рентгенография грудной клетки, УЗИ внутренних органов, диагностическая люмбальная пункция и другие исследования при наличии показаний.
Лечение острого лейкоза
Существует два метода лечения острых лейкозов: многокомпонентная химиотерапия и трансплантация костного мозга. Протоколы лечения (схемы назначения лекарственных препаратов) при ОЛЛ и ОМЛ применяются различные.
Первый этап химиотерапии – это индукция ремиссии, основная цель которой заключается в уменьшении количества бластных клеток до необнаруживаемого доступными методами диагностики уровня. Второй этап – консолидация, направленная на ликвидацию оставшихся лейкозных клеток. За этим этапом следует реиндукция – повторение этапа индукции. Помимо этого, обязательным элементом лечения является поддерживающая терапия оральными цитостатиками.
Выбор протокола в каждом конкретном клиническом случае зависит от того, в какую группу риска входит больной (играет роль возраст человека, генетические особенности заболевания, количество лейкоцитов в крови, реакция на проводимое ранее лечение и т.п.). Общая длительность химиотерапии при острых лейкозах составляет около 2 лет.
Критерии полной ремиссии острой лейкемии (все они должны присутствовать одновременно):
- отсутствие клинических симптомов недуга;
- обнаружение в костном мозге не более 5% бластных клеток и нормальное соотношение клеток других ростков кроветворения;
- отсутствие бластов в периферической крови;
- отсутствие экстрамедуллярных (то есть расположенных за пределами костного мозга) очагов поражения.
Химиотерапия, хотя и направлена на излечение больного, очень негативно действует на организм, поскольку токсична. Поэтому на ее фоне у больных начинают выпадать волосы, появляется тошнота, рвота, нарушения функционирования сердца, почек, печени. Чтобы своевременно выявлять побочные действия лечения и следить за эффективностью терапии, всем больным необходимо регулярно сдавать анализы крови, проходить исследования костного мозга, биохимический анализ крови, ЭКГ, ЭхоКГ и т.д. После завершения лечения больные также должны оставаться под медицинским наблюдением (амбулаторным).
Немаловажное значение в лечении острых лейкозов имеет сопутствующая терапия, которая назначается в зависимости от появившихся у больного симптомов. Пациентам может потребоваться переливание препаратов крови, назначение антибиотиков, дезинтоксикационное лечение для уменьшения интоксикации, обусловленной заболеванием и применяемыми химиопрепаратами. Помимо этого, при наличии показаний проводится профилактическое облучение головного мозга и эндолюмбальное введение цитостатиков для предупреждения неврологических осложнений.
Также очень важен правильный уход за больными. Их необходимо оберегать от инфекций, создавая условия жизни, наиболее приближенные к стерильным, исключая контакты с потенциально заразными людьми и т.д.
Путь к излечению
Лечение включает в себя три этапа. Первый подразумевает интенсивную терапию нарушений костномозгового кровоснабжения. Химиотерапия помогает ликвидировать бластные клетки. Конечно, цитостатики небезопасны, однако альтернативу ещё не разработали.
Затем следует закрепление ремиссии, длящееся около полугода. Пациенту назначаются процедуры и препараты, направленные на предотвращение размножения раковых клеток, от которых не удалось избавиться в процессе химиотерапии. Последний этап подразумевает поддерживающую терапию.
Грамотное лечение действительно способно продлить жизнь. Есть немало людей, которых не сломило даже такое тяжелое заболевание, как острый лейкоз крови. Сколько живут, отзывы врачей и пациентов не помогут установить однозначно, но важно помнить, что с этим недугом стоит бороться, не сдаваясь. И тогда рак отступит.
Когда у взрослого человека диагностируют рак, это потрясение и большое горе, но если онкология обнаруживается у ребёнка — это огромная трагедия. Лейкемия или лейкоз — это рак крови, при котором поражается костный мозг и система кроветворения. Из-за одной мутирующей клетки, превратившейся в злокачественную, которая беспрерывно делится, вытесняя собой здоровые. Различают две формы течения болезни хроническую и острую, вторая в большинстве случаев развивается именно у детей. Ежегодно в Российской Федерации диагностируют лейкемию примерно у пяти тысяч детей и подростков, в возрасте до 18 лет. В среднем, эта цифра составляет 15-17 человек на сто тысяч населения.
Трансплантация костного мозга
Больным острыми лейкозами пересаживают костный мозг, потому что только в нем есть стволовые клетки, которые могут стать родоначальниками форменных элементов крови. Трансплантация, проводимая таким пациентам, должна быть аллогенной, то есть от родственного или неродственного совместимого донора. Показана эта лечебная процедура и при ОЛЛ, и при ОМЛ, причем пересадку желательно осуществлять во время первой ремиссии, особенно если есть высокий риск рецидива – возвращения болезни.
При первом рецидиве ОМЛ трансплантация вообще является единственным спасением, поскольку выбор консервативного лечения в таких случаях весьма ограничен и часто сводится к паллиативной терапии (направленной на улучшение качества жизни и облегчение состояния умирающего человека).
Противопоказания к трансплантации костного мозга:
- Серьезные нарушения функции внутренних органов.
- Острые инфекционные заболевания.
- Рецидив лейкоза, неподдающийся лечению.
- Пожилой возраст.
Лечебная тактика
Лечение проводят в стерильных условиях стационара, потому что пациент особо подвержен бактериям и инфекциям. Необходима обработка ротовой полости, половых органов и пролежней для предотвращения присоединения патогенной микрофлоры.
Клинические рекомендации основываются на соблюдении высококалорийной богатой витаминами диете. Пища не должна вызывать брожения. Исключаются жирные сорта мяса, копчёная и жареная пища. Строго запрещено употребление спиртосодержащих напитков. Разрешено есть растительную пищу после термической обработки, варёную рыбу и птицу, каши и травяные чаи.
Основное лечение заключается в проведении комплексной химиотерапии, продолжительность которой занимает до 6-ти недель. После достижения ремиссии курс приёма препаратов продолжается в домашних условиях. Следующие 3 года пациент принимает противорецидивные лекарства.
При вторичных новообразованиях применяют лучевую терапию. Метод уничтожает аномальные клетки и устраняет болевые ощущения в теле больного.
Действия врачей направлены на достижение ремиссии, закрепление результата и поддержание эффекта.
Масштабное развитие атипичных клеток и полное поражение костного мозга требует трансплантации донорского материала. Метод проводят путём интенсивной химиотерапии, направленной на уничтожение собственного кроветворного органа. В этот период человек лишается иммунитета и организм не в силах бороться с простейшими инфекциями. Поэтому пациента содержат в специализированном стерильном блоке, доступ в который имеет только медперсонал. Помещение обрабатывается дезинфицирующими средствами. Малейший контакт с внешним миром может стать причиной скоропостижной смерти.
Забор донорского материала проводят из кости бедра или ребра. Введение новых клеток происходит как при переливании крови. Катетер вводят в артерию.
Донорами могут стать близкие родственники или посторонние люди, однако подходящий биоматериал тяжело найти. Для этой роли лучше всего подходят однояйцевые близнецы.
Процент выживших после проведения трансплантации – 50%. Организм остальных пациентов не принимает чужой материал, и развиваются осложнения.
Прогноз при лейкозе
На прогноз влияют следующие факторы:
- возраст больного;
- вид и подвид лейкоза;
- цитогенетические особенности заболевания (например, наличие филадельфийской хромосомы);
- реакция организма на химиотерапию.
Прогноз у детей с острой лейкемией намного лучше, чем у взрослых. Связано это, во-первых, с более высокой реактогенностью детского организма на лечение, а во-вторых, с наличием у пожилых пациентов массы сопутствующих заболеваний, не позволяющих проводить полноценную химиотерапию. Кроме того, взрослые пациенты чаще обращаются к врачам, когда заболевание уже запущенно, к здоровью же детей родители относятся обычно более ответственно.
Если же оперировать цифрами, то пятилетняя выживаемость при ОЛЛ у детей, по разным данным, составляет от 65 до 85%, у взрослых – от 20 до 40%. При ОМЛ прогноз несколько отличается: пятилетняя выживаемость отмечается у 40-60% пациентов моложе 55 лет, и всего у 20 % больных старшего возраста.
Подводя итог, хочется отметить, что острый лейкоз – это тяжелая болезнь, но излечимая. Эффективность современных протоколов ее лечения достаточно высокая, а рецидивы недуга после пятилетней ремиссии практически никогда не возникают.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
39, всего, сегодня
(51 голос., средний: 4,45 из 5)
На заметку
Достижения отечественной онкогематологии, прежде всего детской, стали возможны благодаря вниманию государства к этой отрасли медицины.
В России программы неродственного донорства костного мозга только зарождаются — такие пересадки стали делать всего лет 10 назад. В масштабах страны их ничтожно мало — не более 70–80 в год. Всего в стране 13 клиник имеют лицензии на трансплантацию, и есть 70–75 сертифицированных врачей-гематологов, онкологов и трансфузиологов, которые могут проводить эту процедуру. Одно из самых крупных отделений трансплантации — открывшийся в 2011 году в Москве Научно-клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва.
Читайте также:

