Рак щитовидной железы симптомы гипертиреоза
Снижение веса, учащённый пульс, беспокойство, раздражительность – эти, а также ряд других проявлений могут свидетельствовать о такой патологии, как гипертиреоз.
– Существуют два понятия: гипертиреоз и тиреотоксикоз. Иногда их объединяют, в частности, в иностранных источниках. Но разница есть. Чем же отличается тиреотоксикоз от гипертиреоза? Гипертиреоз – это усиление функции щитовидной железы, а тиреотоксикоз – синдром избытка тиреоидных гормонов в организме, то есть более широкое понятие. И первый является одной из причин второго.
А знаете ли вы, что происходит с организмом при гипотиреозе? Подробнее об этой патологии читайте в нашей статье
– Каковы причины развития гипертиреоза?
– Болезней, протекающих с гипертиреозом, а тем более с тиреотоксикозом, много. Например: болезнь Грейвса, узловой токсический зоб, гестационный тиреотоксикоз, деструктивные тиреоидиты, патология гипофиза и гипоталамуса, опухоли яичников, экзогенный тиреотоксикоз.
Самым частым заболеванием со стойким гипертиреозом является болезнь Грейвса (или, иначе, диффузный токсический зоб). В результате дефекта иммунной системы вырабатываются антитела, которые начинают активировать щитовидную железу, и развивается тиреотоксикоз.
Толчком для начала болезни чаще всего становится стресс – драматические события, связанные, например, со смертью близкого человека, с потерей работы, разводом, переездом в другую климатическую зону. Также могут оказать влияние перенесённые инфекции, травмы, операции, беременность, избыточная инсоляция.
Часто тиреотоксикоз возникает у тех, чьи родители имели патологию щитовидной железы. Предрасполагающими факторами являются дефицит йода, селена, цинка, загрязнение окружающей среды, курение, аутоиммунные заболевания.
– Как проявляется гипертиреоз?
– Как можно выявить гипертиреоз? Какова диагностика этой патологии?
– Наличие гипертиреоза, тиреотоксикоза определяется с помощью анализа крови на ТТГ (тиреотропный гормон, вырабатывается в гипофизе), Т4 свободный, Т3 свободный (эти два гормона синтезируются щитовидной железой).
Остальные исследования назначаются для установления причины появления тиреотоксикоза, степени выраженности осложнений.
– Как проводится лечение гипертиреоза?
– В зависимости от того, какое заболевание, протекающее с гипертиреозом (или тиреотоксикозом) диагностировано у больного, назначается соответствующая терапия. Тактика лечения может быть совершенно разная.
Для примера остановлюсь на болезни Грейвса. Начинают с назначения тиреостатиков, которые приостанавливают функцию щитовидной железы, блокируя в ней образование тиреоидных гормонов. Лечение длительное, до 1,5 лет. В 20% случаев наступает ремиссия. Если же нет, то следующим этапом является либо хирургическое вмешательство (удаляется практически вся щитовидная железа, чтобы не было рецидива болезни), либо радиойодтерапия, т.е. лучевая деструкция щитовидной железы с помощью радиоактивного йода (без хирургического вмешательства). Уровень тиреоидных гормонов снижается ниже нормы, поэтому в дальнейшем подбирается заместительная терапия тироксином (синтетическим аналогом тиреоидного гормона T4).
– Константин Анатольевич, что делать, если гипертиреоз выявлен у беременной женщины?
– Как при длительно существующем тиреотоксикозе, так и при гипертиреозе беременность и роды могут осложниться. Есть риск замирания беременности, появления мертворождённого малыша, преждевременных родов, отслоения плаценты, послеродового кровотечения. Не исключены врождённые пороки у ребёнка. Поэтому тиреотоксикоз желательно ликвидировать ещё до зачатия. Если же болезнь возникла, когда женщина уже в положении, надо как можно раньше обратиться к эндокринологу и начать лечение. Прерывание беременности в этом случае не потребуется.
Почему важно готовиться к беременности и как это делать? Подробнее читайте в нашей статье
– Существуют ли меры профилактики развития гипертиреоза?
– Рекомендуется здоровый образ жизни, рациональное питание с достаточным потреблением йода, цинка, селена, белков. Необходимо отказаться от употребления хлорированной воды, курения, чрезмерного загара. Избегать, по возможности, сильных стрессов, переутомлений, переохлаждений.
Записаться на приём к врачу-эндокринологу можно здесь
ВНИМАНИЕ : услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Для справки :
Силиваненко Константин Анатольевич
В 1984 году окончил лечебный факультет Запорожского медицинского института.
В 1997-2000 годах - клиническая ординатура, специализация по эндокринологии в Военно-медицинской академии г. Санкт-Петербурга. Врач высшей категории.
Гипертиреоз, также известный как сверхактивная щитовидная железа, включает перепроизводство гормонов щитовидной железы тироксина и трийодтиронина. Существует несколько возможных причин гипертиреоза, включая болезнь Грейвса, узлы щитовидной железы, тиреоидит, добавки йода, амиодарон и рак.

Болезнь Грейвса
Наиболее распространенной причиной гипертиреоза является аутоиммунное заболевание, известное как болезнь Грейвса. На него приходится более 7 из 10 случаев. Иммунная система людей с болезнью Грейвса вырабатывает странное антитело, называемое иммуноглобулином, стимулирующим щитовидную железу (TSI), которое направлено на щитовидку. Его эффект состоит в том, чтобы заставить щитовидную железу реагировать, увеличивая ее емкость и размер, чтобы производить больше гормонов щитовидной железы, чем обычно.
Токсичные аденомы, или токсический узловой зоб
Рост комков или узелков в щитовидной железе также может влиять на выработку гормонов щитовидной железы, а в некоторых случаях может вызывать гипертиреоз. Некоторые из них известны как токсические узелки, или аденомы, когда имеются явные симптомы и признаки гипертиреоза с одним гиперфункциональным узлом. Видно, что это составляет только около 5% случаев. Другие могут включать токсический злокачественный мультинодулярный зоб (более сложная, так как трансформированная форма токсического зоба), до одной пятой случаев.
Тиреоидит
Тиреоидит - это состояние здоровья, которое связано с чрезмерным выделением гормонов из щитовидной железы. В большинстве случаев из-за инфекции или нарушения в иммунной системе, которая нацелена на клетки щитовидной железы, происходит выброс большого количества предварительно сформированного и накопленного гормона щитовидной железы. Это может привести к повышению уровня гормонов щитовидной железы в крови и, как следствие, гипертиреозу. Это частая причина у женщин после беременности.
Добавки йода
Йод является важным компонентом в производстве тироксина и трийодтиронина в щитовидной железе. Обычно его получают из пищевых источников, но значительное увеличение потребления йода, как и в случае добавок, может повлиять на выработку гормонов щитовидной железы и привести к гипертиреозу.
Гипертиреоз, связанный с использованием добавок, наиболее распространен у людей, которые уже подвержены риску гипертиреоза, вследствие состояния здоровья, такого как узлы щитовидной железы. Его также иногда называют йод-индуцированным гипертиреозом или феноменом Джобса.
Амиодарон
"Амиодарон" является антиаритмическим препаратом, который обычно используется для лечения мерцательной аритмии. Поскольку он содержит йод, то может вызывать гипертиреоз, особенно у людей, которые уже подвержены риску заболевания, например у тех, у кого есть узлы щитовидной железы. Этот тип гипертиреоза труднее лечить, чем другие виды заболевания.
Рак
Фолликулярный рак щитовидной железы, также известный как функционирующий рак, в редких случаях может быть причиной гипертиреоза. Этот тип онкологии начинается в фолликулах щитовидной железы, и раковые клетки могут иногда вырабатывать гормоны щитовидной железы, тироксин и трийодтиронин. Это приводит к гипертиреозу.
Читайте также:
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.



Что такое рак щитовидной железы
«Различают три формы рака щитовидной железы:
Причины рака щитовидной железы
Дело в том, что в организме человека постоянно образуются новые клетки, которые замещают старые и поврежденные. Когда процесс деления нарушается, образуется опухоль – доброкачественная (аденома), или злокачественная – рак.
К причинам можно отнести:
- Лучевая терапия. Длительное облучение рентгеновскими лучами может вызвать появление опухоли спустя десятилетия;
- Недостаточное потребление продуктов, содержащих йод;
- Семейная предрасположенность;
- Профессиональные вредности – работа с тяжелыми металлами;
- Стрессовые ситуации;
- Вредные привычки.
Симптомы рака щитовидной железы
Стадии рака щитовидной железы
У пациентов с раком щитовидной железы стадия заболевания окончательно устанавливается только после операции и морфологического исследования удаленного препарата.
Стадия выставляется на основании 3 параметров: T, N, M.
T – первичная опухоль, имеет категории (Тх, Т0, Т1, Т2, Т3, Т4a, T4b).
Тх – первичная опухоль не может быть оценена;
Т0 – отсутствие данных о первичной опухоли;
Т1 – опухоль не более 2 см в наибольшем измерении, ограничена щитовидной железой (Т1а - не более 1 см, ограничена щитовидной железой; Т1b - более 1 см, но не более 2 см в наибольшем измерении, ограничена щитовидной железой;
Т2 – опухоль более 2 см, но не более 4 см в наибольшем измерении, ограничена тканью щитовидной железы;
Т3 – опухоль более 4 см. в наибольшем измерении, ограничена тканью щитовидной железы или опухоль любого размера с минимальным распространением за пределы щитовидной железы (грудино-щитовидная мышца, прилежащие мягкие ткани);
Т4а – опухоль распространяется за пределы капсулы щитовидной железы или прорастает в любую из следующих структур: подкожные мягкие ткани, гортань, трахею, пищевод, возвратный нерв.
Т4b – опухоль прорастает в предпозвоночную фасцию, сосуды средостения или окружает внутреннюю сонную артерию
N — наличие поражения регионарных лимфатических узлов шеи (с возможными значениями Nx, N0, N1a, N1b) Наличие метастазов на шее в зонах регионарного метастазирования не приравнивается к метастазам в другие органы. Регионарные метастазы удаляются во время операции единым блоком с щитовидной железой, что позволяет достичь полного излечения заболевания у большинства пациентов. Nх региональные лимфатические узлы не могут быть оценены; Nо нет метастазов в региональных лимфатических узлах; N1а метастазы на уровне VI (претрахеальные, паратрахеальные, включая окологортанные и дельфийский (Delphian) лимфатический узел; N1b метастазы в других лимфатических узлах шеи или в позадиглоточных лимфатических узлах или в лимфатических узлах верхнего средостения.

Гипертиреоз – это патологическое состояние, при котором щитовидная железа вырабатывает избыточное количество гормонов. Характерные симптомы гипертиреоза – потеря веса, слабость, нерегулярное сердцебиение и бессонница.
Щитовидная железа представляет собой небольшую бабочковидную железу, расположенную в передней части шеи. Она производит тетрайодтиронин (Т4) и трийодтиронин (Т3), которые являются двумя основными гормонами, контролирующими, как ваши клетки используют энергию. Щитовидная железа регулирует метаболизм посредством высвобождения этих гормонов.
Гипертиреоз возникает, когда щитовидная железа вырабатывает слишком много T4 или T3 или оба этих гормона. Своевременное обнаружение сверхактивности щитовидной железы и лечение основной причины ее появления существенно облегчают симптомы заболевания и предотвращают возможные осложнения.
Что вызывает гипертиреоз
Разнообразные состояния могут вызывать гипертиреоз. Болезнь Грейвса, аутоиммунное заболевание, является наиболее распространенной причиной. При данном недуге организм вырабатывает антитела, которые стимулируют щитовидную железу выделять слишком много гормона. Болезнь Грейвса чаще встречается у женщин, чем у мужчин. Это заболевание имеет тенденцию проявляться в семьях, что предполагает его наследственный характер. Если у ваших родственников было это заболевание, нужно обязательно проконсультироваться с врачом.
Другие причины гипертиреоза:
- избыток йода;
- тиреоидит, или воспаление щитовидной железы, что вызывает утечку Т4 и Т3 из железы;
- опухоли яичников или яичек;
- доброкачественные опухоли щитовидной железы или гипофиза;
- большое количество тетрайодтиронина, принимаемого с помощью диетических добавок или лекарств.

Каковы симптомы гипертиреоза
Высокий уровень Т4 и Т3 может вызвать ускоренный метаболизм. Это называется гиперметаболическим состоянием. Когда вы находитесь в гиперметаболическом состоянии, у вас может развиться учащенное сердцебиение, повышенное кровяное давление и дрожь в руках. Вы также можете сильно потеть. Гипертиреоз может вызвать более частое опорожнение кишечника, потерю веса, а у женщин, в том числе, и нерегулярные менструальные циклы. Также при гипертиреозе нередко образуется зоб, который может быть как симметричным, так и односторонним. Глаза могут стать выпученными, что является признаком экзофтальма, состояния, которое связано с болезнью Грейвса.
Другие симптомы гипертиреоза:
- повышенный аппетит;
- нервозность;
- беспокойство;
- неспособность сосредоточиться;
- аритмия;
- трудности со сном
- тонкие, ломкие волосы;
- зуд;
- выпадение волос;
- тошнота и рвота;
- развитие молочных желез у мужчин.
Следующие симптомы требуют немедленной медицинской помощи:
- головокружение;
- сбивчивое дыхание;
- потеря сознания;
- быстрый, нерегулярный сердечный ритм.

Гипертиреоз может также вызывать фибрилляцию предсердий, опасную аритмию, которая может привести к инсультам, а также застойную сердечную недостаточность.
Как диагностировать гипертиреоз
Первый шаг в диагностике – физический осмотр пациента. Он может выявить такие общие признаки гипертиреоза, как:
- потеря веса;
- учащенный пульс;
- повышенное кровяное давление;
- выпученные глаза;
- увеличенная щитовидная железа.
Для дальнейшей оценки вашего здоровья могут быть проведены следующие мероприятия:
- Анализ уровня холестерина. Низкий уровень холестерина может быть признаком повышенного метаболизма.
- Анализ на свободный T4, T3. Позволяет понять, какое количество гормона щитовидной железы (Т4 и Т3) находится в крови.
- Анализ уровня гормонов щитовидной железы. Гормон щитовидной железы (ТТГ) представляет собой гормон гипофиза, который стимулирует работу щитовидной железы для производства гормонов. Когда уровень гормонов щитовидной железы нормальный или высокий, ваш TSH должен быть ниже. Аномально низкий уровень ТТГ может быть первым признаком гипертиреоза.
- Триглицеридный тест. Подобно низкому холестерину, низкие триглицериды могут быть признаком повышенного метаболизма.
- Сканирование щитовидной железы. Позволяет врачу увидеть, является ли ваша щитовидная железа чрезмерно активной. В частности, он может также выявить, активна ли вся щитовидная железа или только одна ее область.
- Ультразвуковое исследование. Позволяет измерить размер щитовидной железы, а также обнаружить различные образования в ней. Врачи могут также использовать ультразвук, чтобы определить, является ли узел твердым или кистозным.
- КТ или МРТ. При помощи данных исследований можно определить, есть ли в гипофизе опухоль.

Как лечить гипертиреоз
Антитиреоидные препараты, такие как метимазол (тапазол), приостанавливают выработку гормонов щитовидной железы. Это базовое лечение.
Радиоактивный йод получают более 70% взрослых людей, страдающих гипертиреозом. Данное вещество эффективно разрушает клетки, вырабатывающие гормоны. Общие побочные эффекты от такого лечения включают сухость во рту, сухость глаз, боль в горле и изменения вкуса. В течение небольшого периода времени после лечения нужно принять меры предосторожности, направленные на то, чтобы предотвратить распространение излучения на других людей.
Щитовидная железа или ее часть могут быть удалены хирургическим путем. После операции придется принимать добавки гормона щитовидной железы, чтобы предотвратить гипотиреоз. Бета-блокаторы, такие как пропранолол, помогают контролировать учащенный пульс, сильное потение, беспокойство и высокое кровяное давление. Большинство людей хорошо реагируют на это лечение.
Как можно облегчить симптомы гипертиреоза
Соблюдение лечебной диеты, с акцентом на кальций и натрий, важно для предотвращения гипертиреоза. Гипертиреоз делает кости слабыми и тонкими, что может привести к остеопорозу. Прием витамина D и добавок кальция во время и после лечения может помочь укрепить ваши кости. Обязательно проконсультируйтесь по этому поводу с вашим лечащим врачом!
Прогноз заболевания
При гипертиреозе, когда большое количество гормонов щитовидной железы резко высвобождается в кровь, может произойти тиреоидный криз (шторм щитовидной железы). Это состояние характеризуется внезапным и мгновенным ухудшением состояния больного и опасно для его жизни. Поэтому так важно при неправильной работе щитовидной железы посетить эндокринолога, чтобы предотвратить не только тиреоидный криз, но и тиреотоксикоз и другие осложнения.
Долгосрочные перспективы гипертиреоза зависят от причины его появления. В одной ситуации заболевание может исчезнуть самостоятельно, без лечения. Болезнь Грейвса же без лечения не только не исчезает, но и прогрессирует, существенно сокращая продолжительность жизни. Ранняя диагностика и лечение улучшают прогноз заболевания.
Почему мужчины реже имеют проблемы с щитовидной железой
И гипертиреоз, и гипотиреоз, как правило, начинаются с аутоиммунной реакции, а мужчины меньше подвержены аутоиммунным заболеваниям, чем женщины. Связано это с тем, что у женщин более сильная иммунная реакция на прививки, травмы и инфекции, по сравнению с мужчинами. Поэтому вполне вероятно, что эта высокоактивная иммунная система подвергает женщин более высокому риску заболевания щитовидной железой.
- Про это
![]()
Таблетки для возбуждения женщины цена и название - Полезные продукты
![]()
Какие продукты снижают холестерин в крови быстро и эффективно - Витамины
![]()
Рейтинг лучших витаминных комплексов для мужчин - Про это
![]()
Какие существуют возбуждающие смазки для женщин быстрого действия
Алкоголь снижает выработку мужского полового гормона тестостерона, в результате чего наступает импотенция.
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
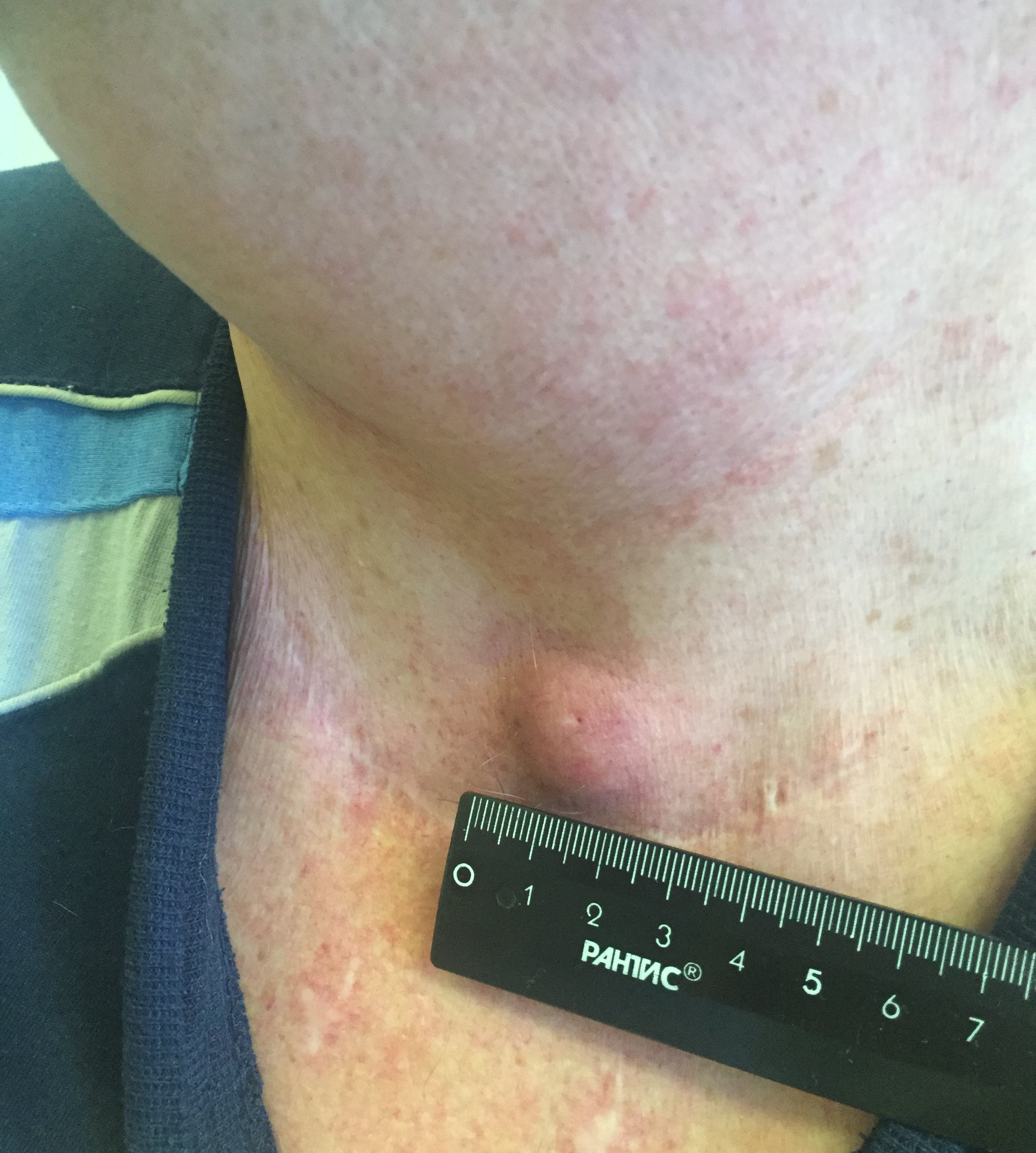
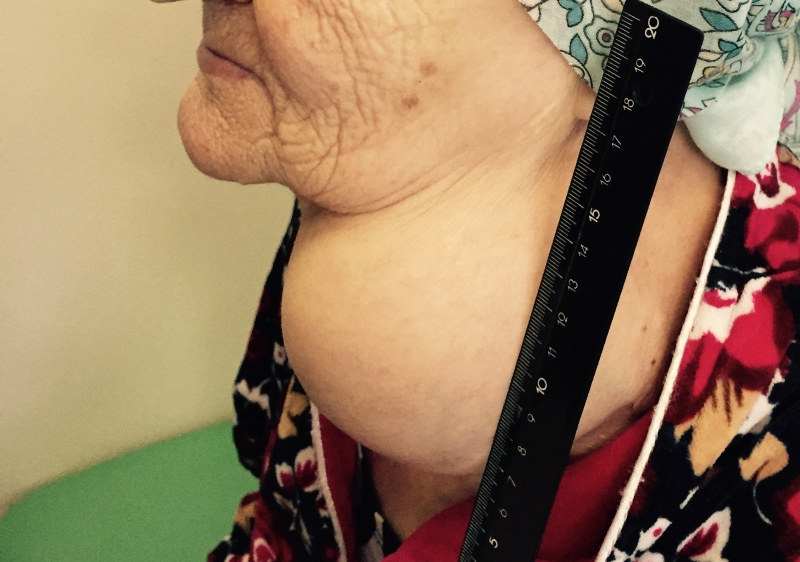
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
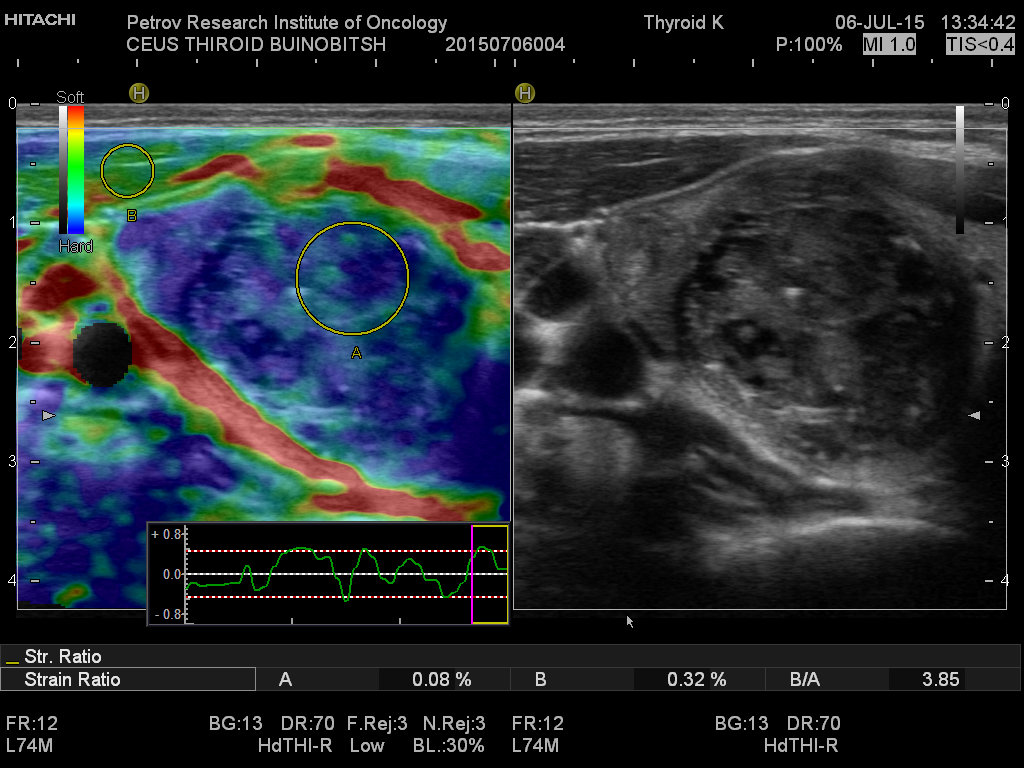
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
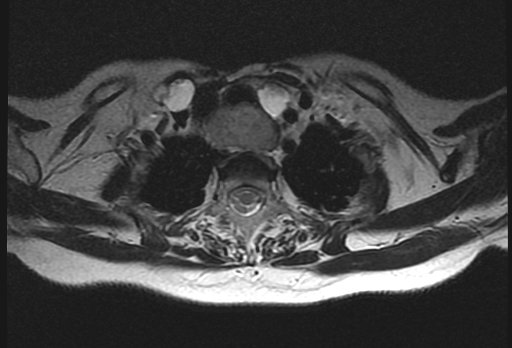
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
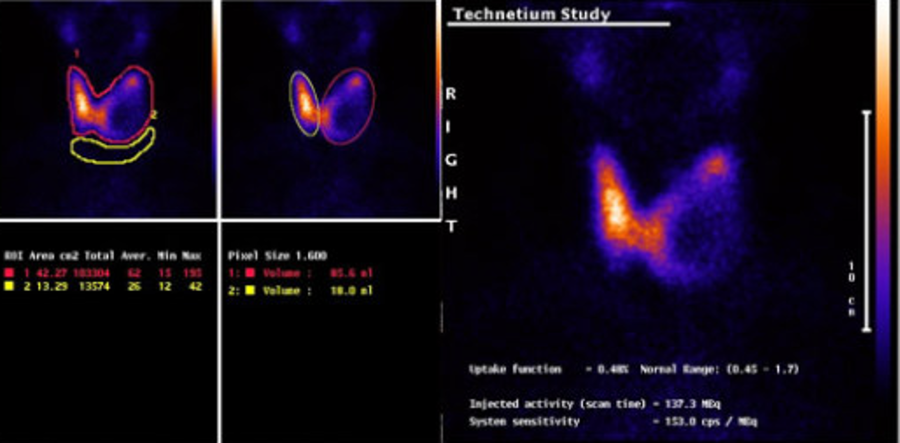
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
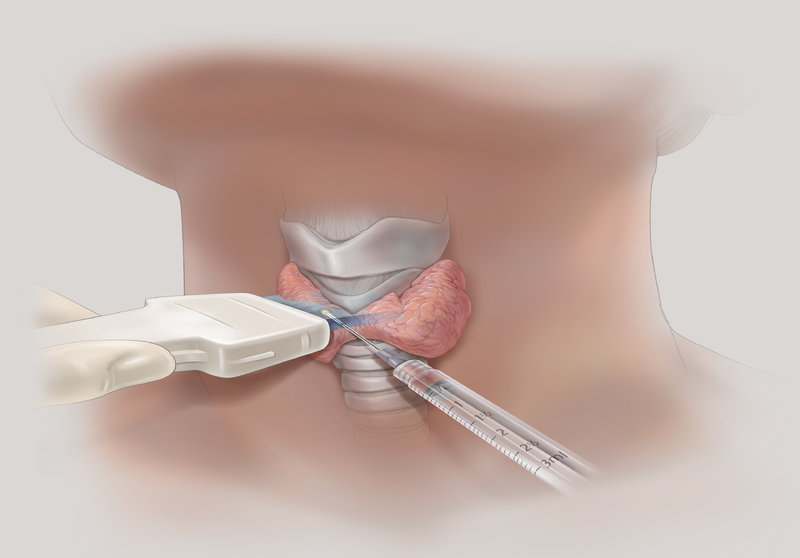
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |

Читайте также:





