Ошибочный диагноз опухоль головного мозга
Один из самых страшных диагнозов, который боится услышать каждый человек, — это рак головного мозга. Несмотря на то, что это не часто встречающаяся патология, количество вымышленных причин перевешивает действительные риски появления злокачественных новообразований.
Неправдоподобные суждения являются главным препятствием для постановки диагноза на ранних стадиях. Промедление влечет за собой менее эффективное лечение и стремительное развитие болезни.
Ответы на самые популярные вопросы дает кандидат медицинских наук, руководитель клиники амбулаторной онкологии и гематологии, член Экспертного совета Благотворительного фонда Константина Хабенского, врач-онколог Михаил Ласков.
Существует довольно распространенное мнение, что волны, излучаемые мобильным телефоном, способствуют развитию онкологических заболеваний. Частые разговоры по сотовому телефону могут спровоцировать образование раковых клеток с последующим разрастанием опухоли.
На самом деле, это суждение не имеет ничего общего с истинными причинами, в результате которых возможно развитие раковых клеток. Никто не может точно назвать перечень факторов риска развития онкологических заболеваний.
Невозможно с точностью спрогнозировать возможность возникновения опухолевых клеток у конкретного человека. Одной из наиболее доказанных причин является перенесенная лучевая или химиотерапия, а также в редких случаях наследственный фактор.
Травмы головы или стрессовые потрясения также не являются причиной появления онкологии отделов головного мозга.
Возникновения патологического новообразования в человеческом черепе является серьезной угрозой для жизни больного. Совершенно не важно, доброкачественная опухоль или нет, она одинаково негативно влияет на те зоны, рядом с которыми она расположена.
Каждый отдел головного мозга очень важен для нормального функционирования органа или системы, за который он отвечает. Особенно опасно локализация патологического процесса в области основания черепа, что может привести к плачевным последствиям.
Это одно из главных заблуждений. В действительности одними из основных симптомов являются:
- постоянная тошнота, не зависящая от рода и количества употребляемой пищи;
- рвота, которая не приносит больному облегчения;
- нарушения координации движений;
- ощущения слабости в конечностях;
- нарушения слуха или зрения;
- головокружения, кратковременная потеря сознания;
- изменения в поведении: плаксивость, смена настроения, нервозность.
Правильно поставить диагноз и исключить наличие опухоли по неврологическим проявлениям может только квалифицированный врач-невролог.
Это невозможно. Один из достоверных методов исследования, позволяющих выявить наличие онкологического процесса – это магнитно-резонансная томография с контрастом. Однако есть ряд людей, которым проведение МРТ противопоказано:
- кардиостимулятор является абсолютным противопоказания для проведения данной процедуры;
- боязнь замкнутого пространства;
- ожирение.
Еще одним методом выявления рака является компьютерная томография (КТ), которая показывает наличие рака при локализации очага в костях черепа или в области гипофиза.
Гамма-нож – это не инструмент для хирургического иссечения опухоли. Это один из видов лучевой терапии. Терапевтическое воздействие происходит при помощи пучки ионизирующей энергии.
Специализированный шлем располагают в районе головы больного. Через отверстия шлема ионизирующее терапевтические лучи направляют в очаги злокачественного новообразования, расположенные глубоко в мозге.
Такой способ подходит только для разрастаний размером до 20 мм и не болене 3 очагов развития.
Это заблуждение: не каждая опухоль может привести к смерти пациента. В современной медицине много прекрасных примеров не только подливания жизни, но и излечения больных.
Если онкологическое новообразование не подвержено быстрому росту – оно довольно легко лечится. К ним относятся: менингиомы небольших размеров, пилоидная астроцитома, аденома гипофиза. При ранней постановке диагноза, пациент имеет большие шансы на выздоровление.
К сожалению, некоторые новообразования очень быстро разрастаются, и являются неизлечимыми: глиобастома, диффузная глиома ствола головного мозга. И даже в этих случаях врачи до конца борятся за жизнь своих пациентов, используя самые щадящие методы, стараясь не только максимально продлить жизнь, но и сохранить ее качество.
Каждый случай уникален, и поэтому к каждому пациенту должен быть разработан индивидуальный план лечения, который приведет к самым положительным результатам.
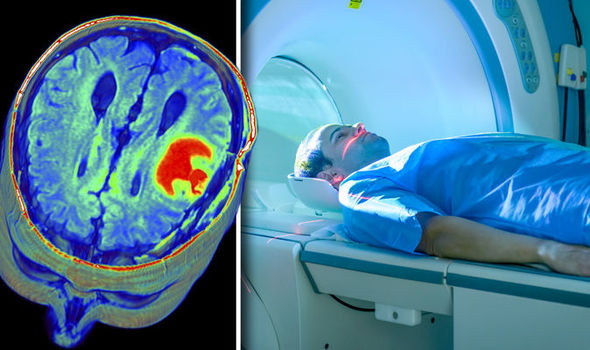
Мы уже публиковали большой материал на тему, ошибается ли МРТ. Если говорить коротко, то процент ошибок МРТ зависит в меньшей степени от качества аппаратуры, и в большей степени — от уровня квалификации врача-рентгенолога (радиолога), который анализирует снимки МРТ исследования. Давайте посмотрим, какие распространенные ошибки расшифровки МРТ встречаются в практике врачей, а также расскажем, что делать при врачебных ошибках.
ТИПИЧНЫЕ ОШИБКИ МРТ ГОЛОВНОГО МОЗГА
Ошибочный диагноз рассеянный склероз. Болезни, похожие на рассеянный склероз на МРТ – это дисциркулярторная энцефалопатия, различные виды васкулитов, ангиопатий, и т.д. Эти заболевания проявляются множественными очагами в белом веществе. Такж не всегда множественные очаги демиелинизации в головном мозге на МРТ представляют собой рассеянный склероз.
Неточное описание МРТ при рассеянном склерозе. В заключении МРТ при рассеянном склерозе должно быть точно указано количество и размеры перивентрикулярных, юкстакортикальных, субтенториальных очагов; характеристики контрастного усиления при рассеянном склерозе, МРТ-признаки активности рассеянного склероза.
Киста или опухоль головного мозга? Часто врачи не могут разобраться в том, что нашли на МРТ – кисту или опухоль мозга. Здесь поможет только опытный диагност – нейрорадиолог со стажем.
Не установлена причина эпилепсии у детей. МРТ головного мозга при эпилепсии у детей требует более тщательного анализа, и ее правильная расшифровка – дело высокой квалификации. Неопытный рентгенолог может проглядеть тонкие, скрытые изменения (фокальная кортикальная дисплазия, гетеротопия серого вещества и т.д.)
Диагностические ошибки при микроаденоме гипофиза. Увы, этот диагноз зачастую ставится по МРТ необоснованно. Причина тому – плохое знакомство врачей с нормальными вариантами строения гипофиза.
Ошибки при диагностике ВИЧ-инфекции. Если у вас ВИЧ-инфекция — расшифровка снимков МРТ может быть очень сложной. Нужно исключить многочисленные ВИЧ-ассоциированные инфекции и опухоли.
Ошибочный диагноз микроцефалии, гидроцефалии и врожденных пороков головного мозга. Все эти состояния требуют точного знания детской рентгенологии, без большого опыта в расшифровке МРТ у детей высок шанс ошибиться.
Ошибочный диагноз рака мозга, глиобластомы, опухоли головного мозга. Иногда за опухоль принимаются другие состояния – инсульт, кровоизлияние, псевдотуморозная форма рассеянного склероза и т.п. Нередко в заключении МРТ нечетко описана локализация опухоли, ее размеры, степень контрастного усиления опухоли и т.д. – все это влияет на точность диагностики.
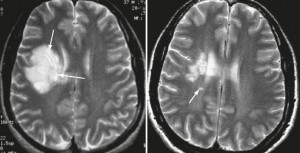
Псевдотуморозная форма рассеянного склероза — болезнь Шильдера. Как правило, по МРТ ставится неверный диагноз опухоль мозга.
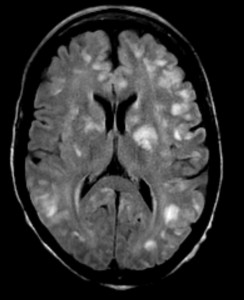
Первичное заключение по МРТ — рассеянный склероз. Экспертный пересмотр МРТ снимков и анализ клинической картины установил правильный диагноз: системный васкулит.
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ НЕВЕРНЫЙ?
Показать снимки МРТ другим специалистам! Можно обратиться к опытным врачам-нейрорадиологам и послать им МРТ с диска на повторную консультацию. Например, врачи Национальной телерадиологической сети осуществляют пересмотр результатов МРТ и выдают свое экпертное заключение по МРТ головного мозга. Этой службой пользуются не только пациенты, но и российские клиники. Сложные и спорные диагностические случаи стекаются к узким специалистам. Получить Второе мнение по МРТ головного мозга просто — достаточно взять диск с записью МРТ и загрузить его через специальную форму.
Онкология – область медицины, где для постановки точного диагноза требуется новейшее оборудование для медицинской визуализации и высокая квалификация врачей. При невыполнении этих условий часто ставятся ошибочные диагнозы. По статистике, 35% пациентов, которые приезжают в Израиль на лечение онкологии, уезжают домой здоровыми, т.к. израильские специалисты не обнаруживают у них рака.
Навигация по статье
ТОП-5 ошибочных диагнозов при раке

Мы расскажем о наиболее распространенных ошибках в онкологических диагнозах.
- Диагноз 1: Рак молочной железы

Председатель израильского общества онкохирургов
Рак молочной железы – самое частое онкологическое заболевание у женщин. Благодаря распространенности маммографии и УЗИ молочных желез эту опухоль сейчас выявляют на самой ранней стадии. Иногда эти исследования обнаруживают у женщин совсем небольшие образования размером от 2 мм, которые могут и не переродиться в злокачественную опухоль. Нередки случаи, когда женщины проходят хирургические операции, без которых они вполне могли бы обойтись. А иногда, при неправильно проведенном гистологическом анализе опухоли, неоправданно назначаются даже такие небезобидные исследования, как химиотерапия и лучевая терапия.
Преимущество в прохождении лечения у израильских профессоров – это усовершенствованные методы хирургии, позволяющие сохранить большую часть груди при РМЖ.

Генеральный секретарь Израильского общества нейрохирургов

Заведующая дневным стационаром гематологического отделения МЦ Ихилов-Сураски
При лимфомах неправильные диагнозы ставятся примерно в 50% случаев. Причиной обычно является неточно проведенный гистологический анализ опухоли. Лимфому нередко путают с воспалением лимфоузлов (лимфаденитом), который может быть вызван различными инфекционными заболеваниями. Иногда за лимфому принимают туберкулез, саркоидоз, дермоидные кисты, различные болезни печени. При всех этих заболеваниях возможно увеличение (гиперплазия) лимфоузлов.

Президент общества онкологов и радиотерапевтов Израиля
Забор биопсийного материала при саркомах кости должен выполняться командой специалистов. В эту команду должны входить рентгенолог, морфолог и хирург. Это условие соблюдается далеко не всегда. Поэтому часто патолог не может точно провести дифференциальную диагностику между различными видами опухолей. Процент диагностических ошибок при этом виде новообразований достигает 60%. Больным саркомами часто назначают лечение от остеомиелита – антибактериальную терапию. При этом болезнь продолжает прогрессировать. Дело в том, что рентгенологические проявления остеомиелита и саркомы Юинга очень похожи и различить эти заболевания может только очень опытный специалист.

Президент Израильской ассоциации эндоскопической хирургии
Рак толстой кишки довольно просто выявить, однако и здесь очень часто происходят ошибки. Их причина – в несвоевременной диагностике рака, симптомы которого напоминают множество других заболеваний, в том числе синдром раздраженного кишечника (СРК), неспецифический язвенный колит, геморрой и т.п. Пациентам часто не назначаются нужные исследования, и они проходят лечение одного из перечисленных заболеваний, теряя драгоценное время. При этом рак прогрессирует.
Обратитесь в Ассоциацию Врачей Израиля, чтобы записаться на прием к врачу, который специализируются на диагностике и лечении конкретного заболевания.
Почему онкологи совершают ошибки?
- Причина 1. Одинаковые симптомы могут указывать на совершенно разные заболевания. И большое значение имеет правильный забор биопсии и морфологический анализ опухоли. Не каждый врач может выполнить эту работу качественно. Поэтому нередки случаи, когда в одном лечебном учреждении у пациента обнаруживают злокачественную опухоль, а в другом – доброкачественную.
- Причина 2. Важную роль играет и точная расшифровка результатов инструментальных исследований. Например, чтобы научиться расшифровывать результаты ПЭТ-КТ, врач должен пройти длительное и дорогостоящее обучение в ведущих клиниках. Такая возможность есть далеко не во всех лечебных учреждениях.
- Причина 3. Бывает, что, обнаружив новообразование, онкологи не назначают пациенту всех необходимых исследований и спешат назначить лечение. В большинстве случаев такое лечение оказывается неправильным или вообще ненужным.
- Причина 4. Иногда речь идет о редкой опухоли, с которой онколог мог не сталкиваться на протяжении всей своей работы. Он может совершить диагностическую ошибку, если в данном лечебном учреждении нет практики получения независимого второго мнения или решения спорных вопросов на медицинском консилиуме.
Как проверить диагноз?
В Ассоциации врачей Израиля вы сможете получить второе мнение профессоров-онкологов по поводу поставленного вам диагноза. Если вы хотите, чтобы врач-консультант Ассоциации изучил ваши медицинские документы и оценил шансы на точную диагностику в Израиле, заполните форму связи ниже . Мы ответим вам в тот же день.

Профессор Нир Пелед
Ведущий специалист в отделении онкологии клиники Сорока
Звоните +972-33741408
или мы перезвоним вам
К сожалению, часто этим пользуются мошенники. Или совершенно случайно вас могут напугать люди, которые и вовсе не должны сообщать о таких вещах. Разберем вместе со специалистами наиболее яркие случаи, когда не стоит верить страшному диагнозу.
1. Вам позвонили по телефону.
Увы, это самый распространенный обман, на который до сих покупаются многие люди, в основном пожилые. Схема мошенников очень простая: каким-то способом узнав о том, что вы недавно сдавали банальный анализ крови, вам звонят на домашний телефон (достать номер не составляет труда - базы телефонов не секретные). И начинается очень массированный развод.
Схема развода может слегка отличаться. Главное - выманить как можно больше денег и как можно быстрее.
Разумеется, потом не происходит никакой госпитализации.
Потом набрать номер своей поликлиники и спросить об анализах, рассказать всю ситуацию. Как правило, врачи в курсе того, как работают мошенники, и тут же разубедят вас в том, что у вас рак.
Сдать анализы в государственной, районной поликлинике или, если не доверяете государству, - в любой диагностической лаборатории.
Отдельного внимания заслуживают анализы крови на онкомаркеры, регулярно приводящие пациентов к неправильным выводам. Отклонения от нормы онкомаркера не означают, что у пациента рак! Они лишь могут указать на необходимость дальнейшего обследования определенных органов. Это отклонение может быть вызвано банальной простудой или воспалением. Кроме того, известны случаи, когда даже на запущенных стадиях рака онкомаркеры были в норме.
Но бывают, увы, ошибки, приводящие к операции:
- Они связаны с квалификацией врача, исследующего гистологические стекла под микроскопом, особенно это касается иммуногистохимических методов - для верной трактовки результата требуются знания и опыт, - поясняет Алексей Ремез. - Например, иногда деление клеток при фиброаденоме или при пролиферирующем аденозе (доброкачественные состояния) может быть принято неопытным врачом за проявление злокачественности. Пациент с подобными заболеваниями будет направлен на операцию и тяжелое лечение после нее , хотя этого можно было избежать при проведении пересмотра гистологии высококвалифицированным специалистом.
Не верить. Сдать анализы в другие лаборатории. И слушать только врача, поскольку окончательное заключение может дать лишь онколог (см. Важно).
4. Гадалка сказала.
Вы можете сколько угодно говорить, что вас вылечил экстрасенс, что знаете случаи чудесного исцеления от рака после прикосновения к иконе. Все эти случаи могут быть - дело лишь в силе воли и степени развития заболевания. И вере, конечно.
Проверить диагноз с помощью официальной медицины (см. Кстати).
Бред, скажете? А ведь люди верят.
ВАЖНО
Кто имеет право сообщить о диагнозе
Только врач-онколог или врач-гематолог (этот специалист занимается лечением лимфом).
- В свою очередь, эти врачи опираются на заключение врача-гистолога (врача-патоморфолога, это одно и то же), который тщательно изучает ткани под микроскопом в лабораторных условиях и дает свое заключение, - поясняет врач-онколог Андрей Корицкий. - Другие врачи, даже если они хорошие специалисты в других областях - например, гепатологи, нефрологи, - не имеют право ставить окончательный онкологический диагноз. Они могут его лишь предположить и направить на дальнейшие обследования. При этом пациенту заявляться об этом не должно. Потому что окончательный диагноз, опять-таки, может вынести только онколог.
КСТАТИ
Путь, который нужно пройти для правильной постановки диагноза
1. Вы заподозрили что-то неладное и обратились к терапевту. Или же у вас при диспансеризации обнаружили странную опухоль. Или онкомаркеры показали не то.
2. Вам прописывают массу исследований, лабораторных и инструментальных, например:
+ всевозможные анализы крови, биологических жидкостей,
+ эндоскопия (ФГДС, колоноскопия) и т.д..
На этом этапе может быть обнаружено новообразование, но определить его природу (злокачественное оно или доброкачественное) пока невозможно.
3. Терапевт дает направление пациенту в онкологический диспансер, где занимаются диагностикой и лечением онкологических заболеваний. Такие диспансеры есть в каждой области, обследование и лечение в них по направлению бесплатное.
4. В онкологическом диспансере пациенту проводят биопсирование - это забор тканей опухоли на гистологическое исследование. Затем эти кусочки тканей направляются в патоморфологическую лабораторию, где их обрабатывают и подготавливают, делая из них парафиновые блоки, а из блоков - гистологические стекла. Эти стекла изучает под микроскопом врач-патоморфолог и ставит диагноз.
5. На основании этого диагноза в соответствии с утвержденными стандартами для конкретного заболевания проводится лечение.
НА ЗАМЕТКУ
Перед тем, как пойти по направлению терапевта в онкологический диспансер, внимательно изучите, какие услуги вам обязаны оказать бесплатно. Для этого можно обратиться на сайт онкологического диспансера и изучить два списка - перечень бесплатных и платных услуг, оказываемых данным диспансером. Если врач в больнице не спешит оказать помощь или требует деньги за бесплатные услуги, необходимо обратиться к главному врачу учреждения. Если такое обращение не помогло, нужно звонить на горячую линию департамента здравоохранения региона либо отправить жалобу в письменном виде.
Если ваш вопрос не решен даже на региональном уровне, обращайтесь по телефону горячей линии Министерства здравоохранения Российской федерации: 8-800-200-03-89. Также к решению конфликта можно привлечь страховую компанию, полисом которой вы пользуетесь.
Согласно статистике, опухоли головного мозга и вообще нервной системы находится на 10 месте среди причин смертности взрослых людей. Существует много типов опухолей мозга — всего около 40. Среди них встречаются как доброкачественные, так и злокачественные.
- Первичные и вторичные опухоли головного мозга
- Почему в головном мозге возникают опухоли?
- Развитие злокачественных опухолей головного мозга
- Какими симптомами проявляются опухоли головного мозга?
- Как диагностируют опухоли головного мозга?
- Лечение опухолей головного мозга
- Реабилитация
- Прогноз выживаемости
Первичные и вторичные опухоли головного мозга
Опухоль называют первичной, если она изначально возникла в головном мозге. Собственно, об этом типе рака и пойдет речь в данной статье. Вторичные опухоли — это метастазы в головном мозге, которые распространились из других органов. Чаще всего в головной мозг метастазирует рак мочевого пузыря, молочных желез, легких, почек, лимфома, меланома. Зачастую очаги в нервной системе обнаруживаются при лимфомах. Вторичные опухоли головного мозга встречаются намного чаще, чем первичные.
В зависимости от типа клеток, из которых состоят глиомы, их делят на астроцитомы, олигодендроглиомы, эпендимомы.
Почему в головном мозге возникают опухоли?
Точные причины возникновения злокачественных опухолей мозга, как и других онкологических заболеваний, неизвестны. Существует много факторов риска, которые повышают вероятность развития заболевания:
Опухоль может возникнуть в любом возрасте, но чаще всего болеют пожилые люди.
Риски повышены у людей, которые подвергались воздействию ионизирующего излучения. Чаще всего это связано с лучевой терапией по поводу других онкологических заболеваний. В ходе проведенных исследований не было обнаружено связи между опухолями головного мозга и излучениями от линий электропередач, мобильных телефонов, микроволновых печей.
Определенную роль играет наследственность. Если злокачественными опухолями головного мозга страдали ваши близкие родственники, ваши риски также повышены.
Мужчины болеют чаще, чем женщины.
Eсть мнение, что риск заболеть повышается при частых контактах с токсичными веществами: пестицидами, растворителями, винилхлоридом, некоторыми резинами, нефтепродуктами. Но научных доказательств нет.
Возбудитель инфекционного мононуклеоза, вирус Эпштейна-Барр, связан с повышенным риском лимфомы головного мозга. В некоторых опухолях обнаружены цитомегаловирусы — их роль еще предстоит изучить.
Не совсем понятна роль черепно-мозговых травм и сильных стрессов. Возможно, они тоже являются факторами риска, но это пока не доказано.
Наличие одного или даже нескольких факторов риска еще не гарантирует того, что у человека будет диагностирована опухоль головного мозга. Иногда болезнь развивается у людей, у которых вообще нет никаких факторов риска.
Развитие злокачественных опухолей головного мозга
Первичные опухоли возникают непосредственно в головном мозге или в структурах, которые находятся рядом:
- Мозговых оболочках.
- Черепно-мозговых нервах.
- Гипофизе (шишковидной железе).
Какими симптомами проявляются опухоли головного мозга?
Симптомы неспецифичны, они напоминают проявления других заболеваний. Важно внимательно относиться к своему здоровью. Нужно обращать внимание на любые новые, нехарактерные симптомы. Их возникновение — это повод посетить врача и провериться.

Наиболее распространенные признаки злокачественных опухолей мозга:
- Головные боли, особенно если они появились впервые или стали не такими, как раньше, если они беспокоят все чаще и становятся все более сильными.
- Тошнота и рвота без видимых причин.
- Нарушения зрения: потеря резкости, двоение в глазах, расстройство периферического зрения.
- Судорожные припадки, которые возникли впервые.
- Онемение, нарушение движений в определенной части тела.
- Нарушения речи, памяти, поведения, личности.
- Снижение слуха.
- Шаткость походки, нарушение чувства равновесия.
- Повышенная утомляемость, постоянная слабость, сонливость.
Все эти симптомы связаны с тем, что опухоль растет и сдавливает мозг. Проявления в конкретном случае будут зависеть от того, какие размеры имеет очаг, где он находится, какие отделы мозга расположены по соседству.
Как диагностируют опухоли головного мозга?
Обычно человек, которого начинают беспокоить симптомы из списка выше, в первую очередь обращается к неврологу. Врач выслушивает жалобы пациента, проверяет рефлексы, мышечную силу и чувствительность, пытается обнаружить неврологические симптомы и признаки нарушения работы тех или иных отделов нервной системы. Если пациент жалуется на нарушение зрения или слуха, его направляют на консультацию к окулисту, ЛОР-врачу.
Лучше всего опухоли и другие образования в головном мозге помогает обнаруживать магнитно-резонансная томография, в том числе ее модификации:
- МРТ с контрастированием.
- Функциональная МРТ помогает оценить активность той или иной области головного мозга.
- Перфузионная МРТ — исследование с введением контрастного вещества в вену, позволяет оценить кровоток в мозге.
- Магнитно-резонансная спектроскопия помогает оценить обменные процессы в том или ином участке головного мозга.
Отличить доброкачественное образование от злокачественного и оценить степень злокачественности помогает биопсия — забор фрагмента ткани с его последующим изучением под микроскопом. Биопсию можно провести с помощью иглы под контролем КТ или МРТ.
Лечение опухолей головного мозга
Выбор методов лечения зависит от типа, размера, локализации опухоли, состояния здоровья пациента. Применяют хирургию (в том числе радиохирургию), лучевую терапию, химиотерапию, таргетную терапию.
Некоторые опухоли имеют удобное расположение и легко отделяются от здоровых тканей — в таких случаях прибегают к хирургическому лечению. Если очаг расположен близко к важным структурам головного мозга, находится глубоко и неудобен для доступа, врач может попытаться удалить некоторую часть опухоли головного мозга. Зачастую это помогает сильно облегчить симптомы.
Радиохирургическое лечение, строго говоря, не относится к хирургическим методикам. Скорее, это разновидность лучевой терапии. При помощи нее можно удалить небольшие опухоли мозга. Если объяснять простыми словами, то суть метода в том, что тело пациента облучают со всех сторон небольшими дозами излучения. Все лучи сходятся в точке, где находится очаг, он получает большую дозу, которая уничтожает его. При этом окружающие здоровые ткани остаются нетронутыми.
Существуют разные установки для стереотаксической радиохирургии, одна из самых популярных в России — гамма-нож.
При опухолях головного мозга применяют разные модификации лучевой терапии. Облучать можно прицельно очаг или весь головной мозг. Ко второму варианту прибегают при вторичном раке, чтобы уничтожить все возможные метастазы.
Из химиопрепаратов при опухолях головного мозга чаще всего применяют темозоломид (Темодар). Существуют и другие. Основные показания к химиотерапии:
- После хирургического лечения (адъювантная химиотерапия) для уничтожения оставшихся опухолевых клеток и предотвращения рецидива.
- При рецидиве после операции, зачастую в сочетании с лучевой терапией.
- С целью замедления роста опухоли.
- С целью борьбы с симптомами.
Эффективность химиотерапии контролируют с помощью регулярных МРТ. Если на фоне лечения очаги продолжают расти, это говорит о том, что препараты не работают.
Таргетные препараты действуют более прицельно по сравнению с химиопрепаратами. Они блокируют определенные вещества в опухолевых клетках, тем самым нарушая их размножение и вызывая гибель. При злокачественных новообразованиях головного мозга применяют бевацизумаб (Авастин) — таргетный препарат, блокирующий ангиогенез (образование новых сосудов, которые обеспечивают опухоль кислородом и питательными веществами).
Реабилитация
Опухоль может затрагивать зоны головного мозга, которые отвечают за важные функции, такие как речь, движения, работа органов чувств, мышление, память. Поэтому многим пациентам нужен курс реабилитационного лечения. Он может включать разные мероприятия, например:
- Занятия с логопедом, речевая терапия.
- Индивидуальное обучение, занятия с репетитором для школьников и студентов.
- Лечебная физкультура помогает восстановить двигательные навыки.
- Трудотерапия, профориентация, при необходимости — обучение новой профессии.
- Препараты, которые помогают справиться с симптомами опухоли и побочными эффектами лечения: средства для улучшения памяти, борьбы с повышенной утомляемостью и др.

После успешного лечения может произойти рецидив, поэтому важно регулярно являться на осмотры к врачу, проходить МРТ.
Прогноз выживаемости
Прогноз при опухолях головного мозга зависит от некоторых факторов:
- Особенности гистологического строения опухоли, степень злокачественности.
- Неврологический статус, характер и степень выраженности нарушений со стороны нервной системы.
- Возраст пациента.
- Местоположение опухоли.
- Количество опухолевой ткани, которое осталось после операции по удалению опухоли мозга.
Эффективность лечения оценивают по показателю пятилетней выживаемости — проценту пациентов, которые остаются живы в течение 5 лет с момента, когда у них диагностировали опухоль. При злокачественных новообразованиях головного мозга этот показатель сильно колеблется, в среднем составляет 34% для мужчин и 36% для женщин.
Читайте также:

