Ошибки при диагностики рака поджелудочной
Август 2018-го года, пожалуй, в моей истории стал самым особенным месяцем в году. Сложно, конечно, сказать, что ждет впереди, но в этом месяце было весело.
Все началось с того, по итогам визита к гастроэнтерологу я был направлен на МРТ с подозрением на новообразование в головке поджелудочной железы дальше была диагностическая эпопея и операция, потом первые дни восстановления после операции панкреатодуоденальной резекция.
Потом организм восстанавливался, осложнений хоть сколько-нибудь серьезных, если не считать вечерней небольшой температуры и некоторых физиологических расстройств не было. Ко мне приезжали коллеги, доктора отмечали нормальный ход восстановления.
Мы ждали гистологию. Это морфологическое исследование иссеченной опухоли, которое проводится 7-10 дней и вот, 27.08.2018, то есть через 10 дней после операции лечащий врач сообщил, что по итогам гистологии раковых и других злокачественных клеток в ткани опухоли не обнаружено.
Доктор зачитал мне все описательную часть гистологии, из которой я на слух ничего не понял, но суть этого в том, что образование стало следствием воспалительных процессов в поджелудочной железе, это не псевдотуморозный панкреатит, а что-то, что обозначено как предраковое состояние и если бы его не обнаружить и не вырезать, то оно бы таковым стало.
К сожалению, в 70% случаев после обнаружения рак, локализованный в головке поджелудочной железы не является операбельным, а скорость развития патологии такова, что человек живет считанные месяцы.
Кто-то из коллег справедливо поздравил меня с новым днем рождения, а мне, с учетом того, что онкология поджелудочной железы является не сильно хорошо поддающейся лечению штукой хочется поделиться вот чем:
В профилактике патологий всего два базовых правила:
1. Слушайте сигналы своего организма. Он дает знаки. У меня заболело солнечное сплетение, не проходило несколько дней. Через неделю я только пришел к гастроэнтерологу. Сделали анализ крови, узи. и началось. По факту, потом уже, после операции, хирурги мне сказали, что железа не выглядит воспаленной, как такового панкреатита (воспаления железы) не было. Фактически организм вызванивал меня несколько раз и вызвонил.
2. Чекапьтесь. Я до недавнего времени думал, что диагностика патологических новообразований — это на неделю в больницу, куча онкомаркеров и часы ожиданий. Нет. Если у вас есть зоны, которые потенциально представляют угрозу — физически или генетически возьмите их на контроль. для брюшной полости достаточно раз в полгода сдавать общий анализ крови и биохимию + узи брюшной полости. Для простаты — контроль ПСА, это кровь, для легких — это МРТ, да и для всего это МРТ, особенно для головного мозга.
Если уж первичная диагностика выявила подозрения, то:
2. Находите людей, которые уже решали подобные проблемы или центры, специализирующиеся на подобных задачах. В моем случае мне сначала на словах посоветовали НИИ Вишневского (1-е отделение абдоминальной хирургии), потом я изучил все имеющиеся упоминания о заведении в блогопоиске и обычном поиске, проиндексировал всех ключевых специалистов, нашел людей, которые проходили там идентичные операции, пообщался с ними, сравнил с центрами, которые занимаются решением аналогичных ситуаций в России и только после этого принял решение.
3. Общайтесь с теми, кто в теме. С высокой вероятностью в условиях возникшей ситуации вы являетесь чайником в проблематике, с которой столкнулись. Помните, что вокруг вас есть эксперты, которые могут быть заинтересованы в тех или иных действиях с вашей стороны, так и эксперты, которые не являются интересантами. Находите последних. Мне помогали несколько человек в режиме советов
4. Дублируйте исследования. Существует не единственный способ подтверждения подозрений. В моем случае, в совокупности, до операции я сделал 2 Узи, 1 Мрт, 1 МСКТ, 1 ЭндоУзи, а на снимки смотрели 3 разных радиолога.
5. Если можно резать — лучше резать. Меня могут закидать тапками приверженцы альтернативных методов лечения, но моя мысль вот в чем: страх хирургического вмешательства и невозможность спрогнозировать свое состояние после операции — это, безусловно, страх. Но я читал довольно большое количество сценариев, когда человек откладывал из-за этого страха хирургическое вмешательство, давая себе надежду на действенность альтернативных способов, а потом бац. и поздно. Если это можно вырезать, это надо вырезать.
Самым известным случаем в области поджелудочной железы является история Стива Джобса, у которого был рак поджелудочной железы. Он 9 месяцев после обнаружения опухоли занимался альтернативным лечением, а опухоль за это время успела дать отдаленные метастазы.
6. Не будьте одни. Мозг — это очень коварное устройство, если вы не фильтруете, а просто впитываете информацию в одиночку, то вы такого можете себе накрутить, что мало не покажется. Не надо. У вас есть друзья, родственники, кто-то в социальных сетях, кто может быть собеседником в ситуации. Просто помогать взвешивать разумения.
7. Стройте планы и гипотезы. самое жуткое состояние — это состояние неопределенности. У меня в палате был сосед, взрослый мужик, он начал задумывать о том, что ему делать после больницы только тогда, когда ему принесли выписное заключение. Ну то есть за две недели нахождения в больнице не задумывался о том, как ему следить за собой дальше. Это не правильно. Карта действий помогает быстро начать действовать при наступлении ситуации а) или б). В моем случае к моменту выписки меня из больницы у меня готова карта действий по
Также была готова карта действий, к кому нужно было двигать дальше при обнаружении злокачественной опухоли. Но и ограничивалась этим, потому что дальше понимания пути не было, а первые три элемента нужны как следствия той операции, которую я перенес.
Вытащили, показали другой мир и другие варианты и. вернули.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Из лабораторных данных при раке поджелудочной железы, как правило, отмечается ускорение СОЭ, нередко выявляется железодефицитная анемия, особенно выраженная при распаде опухоли и возникновении кровотечений. Даже при отсутствии явных признаков анемизации во многих случаях при копрологическом исследовании обнаруживают признаки скрытого кровотечения. Сравнительно часто определяются лабораторные признаки гиперкоагуляции крови.
Некоторое диагностическое значение имеет цитологическое исследование дуоденального содержимого, однако опухолевые клетки в нем обнаруживаются далеко не во всех случаях этого заболевания.
Нарушения углеводного обмена (гипергликемия или гликозурия) указывают на поражение эндокринной функции железы (первичное или вторичное). Эти симптомы при аденокарциноме отмечаются в 30-50% случаев. Они приобретают большее значение, если возникают незадолго до других проявлений основной болезни.
При отсутствии желтухи и метастазов в печень функциональные пробы печени могут оставаться нормальными. Следует обратить внимание на активность рибонуклеазы и щелочной фосфатазы. Последняя может быть повышена за несколько месяцев до появления других признаков опухоли. Увеличение активности других ферментов, возрастание уровня а2-глобулина, увеличение СОЭ, анемия и лейкоцитоз проявляются чаще в III-IV стадии и неспецифичны для рака поджелудочной железы.
Последнее время большое внимание уделяют опухолевым маркерам в распознавании ее ракового поражения.
Среди инструментальных методов диагностики рака поджелудочной железы традиционное рентгенологическое исследование наиболее доступно и включает ряд ценных методик. При полипозиционном рентгенологическом исследовании желудка и двенадцатиперстной кишки выявляются смещения, вдавления и деформация этих органов, расширение петли двенадцатиперстной кишки; инфильтрация и изъязвление стенки. Однако с помощью этого метода можно выявить только запущенные стадии рака поджелудочной железы (в основном ее головки).
Однако с каждым годом увеличивается возможность прямого исследования главного протока и ткани поджелудочной железы, инструментальные методы исследования совершенствуются и значительно повышают точность диагностики. В последние 20-15 лет разработанные и получившие все более и более широкое распространение методы УЗИ и КТ практически вытеснили сложные и не совсем безопасные методики, значительно повысив при этом точность диагностики рака поджелудочной железы. С помощью этих методов выявляются очаговые образования поджелудочной железы диаметром 1,5-2 см и более почти со 100% точностью (ошибочные заключения редки и составляют всего несколько процентов случаев). Еще более точным является метод МРТ, позволяющий выявить очаговые образования в органе диаметром всего в несколько миллиметров. Однако аппаратура для этого исследования очень дорога и имеется пока только в самых крупных больницах и диагностических центрах.
Приблизительно в 3% случаев, по данным разных авторов, исследование может сопровождаться осложнениями (даже в виде острого панкреатита).
Поджелудочная железа при лапароскопии, как правило, недоступна визуализации, а диагноз устанавливают на основании косвенных признаков.
В наиболее сложных для диагностики ситуациях приходится прибегать к диагностической лапаротомии. Но даже и в этих случаях бывают большие затруднения: у 9% наблюдаемых нами больных при лапаротомии рак железы не был распознан; сходные затруднения могут быть также у прозектора до тщательного рассечения и анализа массы опухоли.
Важной предпосылкой успешной диагностики рака в будущем является внедрение серологического метода, т. е. определения онкофетального панкреатического антигена, а-фетопротеина. Стандартные методы его определения в настоящее время уже начинают использоваться в крупных диагностических онкологических и гастроэнтерологических учреждениях.
Очень большое число появившихся в последние годы диагностических методов, облегчающих выявление рака поджелудочной железы, порой ставит врача в затруднительное положение. Возникают вопросы: как оптимально составить план диагностического поиска, какие инструментальные и диагностические методы при подозрении на опухолевое поражение поджелудочной железы применить в первую очередь, а какие при сохраняющейся неясности диагноза - в последующем, т. е. как определить последовательность лабораторно-инструментального обследования больного, чтобы в кратчайшие сроки установить точный диагноз и при этом обеспечить максимально возможную безопасность для больного (учитывая, что многие инвазивные и лучевые методы могут вызвать в отдельных случаях те или иные осложнения, как бы ни опытен был врач, выполняющий эти исследования).
Таким образом, в первую очередь необходимо пользоваться неинвазивными методами диагностики. В этом отношении заслуживают внимания, во-первых, УЗИ, затем рентгенологическое исследование, КТ, определение экзокринной функции железы. Ангиографию и ЭРПХГ, лапароскопию и другие инвазивные и достаточно сложные для выполнения и небезопасные для больного методы исследования производят обычно при возможности или необходимости оперативного вмешательства и отсутствии серьезных противопоказаний для их использования. Этого принципа придерживаются все опытные врачи, хотя некоторые изменения в последовательности применения диагностических методов могут быть обусловлены клиническими особенностями проявления и течения заболевания, а также местными возможностями использования тех или иных диагностических методов.
Дифференциальный диагноз. Рак поджелудочной железы, как указывалось, может протекать с крайне разнообразной клинической картиной, имитируя различные другие заболевания (рак желудка, желчнокаменную болезнь, прободную язву желудка и двенадцатиперстной кишки, пояснично-крестцовый радикулит, вирусный гепатит - желтушные формы, поддиафрагмальный абсцесс и др.). Поэтому диагностика и дифференциальная диагностика этого заболевания нередко крайне трудна.
Чаще всего приходится проводить дифференциальную диагностику при подпеченочной желтухе между опухолью головки поджелудочной железы, сдавливающей и прорастающей общий желчный проток, и желчным камнем, вызвавшим его обтурацию. При этом всегда следует учитывать, что при желчнокаменной болезни обтурация камнем общего желчного протока и желтуха возникают после тяжелого приступа желчной колики, что нехарактерно для рака поджелудочной железы. УЗИ и КТ при раке позволяют выявить очаг (или несколько очагов) уплотнения в поджелудочной железе. Классическим дифференциально-диагностическим признаком является симптом Курвуазье: он обычно положителен при раке поджелудочнои железы и отрицателен при закупорке камнем общего желчного протока (так как желчный пузырь обычно рубцово сморщен вследствие предшествующего длительного калькулезного холецистита). Этот симптом на основании пальпации выявляется у 27,8% больных раком головки поджелудочной железы. Современные диагностические методы - УЗИ, КТ позволяют выявить или подтвердить увеличение желчного пузыря во всех случаях его действительного увеличения (нужно иметь в виду, что, если больной еще задолго до возникновения у него рака поджелудочной железы страдал желчнокаменной болезнью с частыми обострениями желчной колики и холецистита, желчный пузырь у него может быть сморщен вследствие воспалительно-рубцового процесса, а при закупорке пузырного протока камнем отключен). Эти же исследования позволяют определить наличие конкрементов в желчном пузыре, метастазов опухоли в печень и другие патологические изменения.
Рак БСД протекает в большинстве случаев с такими же основными симптомами, как и рак головки поджелудочной железы, но при нем нередко возникает кишечное кровотечение. Диагноз подтверждается дуоденофиброскопией с прицельной биопсией опухоли. Обтурационная желтуха также может быть вызвана опухолевым поражением печеночных протоков, общего желчного протока (что встречается сравнительно редко, но забывать об этом нельзя), растущей опухолью желчного пузыря. Желтуха может быть следствием и спаечного процесса с сужением желчных протоков (после холецистэктомии, резекции желудка и др.), сдавления протоков увеличенными лимфатическими узлами в воротах печени и т. д. Поэтому с помощью современных, достаточно высокоинформативных методов необходимо всегда уточнять локализацию и причину нарушения оттока желчи.
Хроническое воспаление поджелудочной железы также может вызвать стеноз и сдавление протоков. Для дифференциальной диагностики опухоли необходимо иметь в виду, что и при хроническом панкреатите более распространены изменения протоков железы; имеются кистозные расширения их; сужение дистального отдела общего желчного протока начинается обычно от самого БСД.
Очаговые поражения поджелудочной железы могут быть вызваны метастазами злокачественных опухолей других органов (встречаются сравнительно редко, чаще из желудка), доброкачественной опухолью, кистой или несколькими кистами поджелудочной железы, сифилитической гуммой и некоторыми другими заболеваниями, что также следует учитывать при дифференциальной диагностике. Тщательное обследование больного с применением перечисленных выше современных методов облегчает правильную диагностику.
Дифференциальная диагностика желтушной формы рака поджелудочной железы основывается на классических признаках различий печеночной и подпеченочной желтух; в необходимых случаях проводят УЗИ поджелудочной железы, КТ; обязательно, если имеются сомнения, определяют в сыворотке крови антигены гепатитов и антитела к ним.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Уважаемый, Марк Азриельевич!
Моему отцу (55 лет) установили диагноз рак поджелудочной железы на последней стадии с метастазами в легкие, ребра, брюшину и печень и отправили домой на симптоматическое лечение. Это было сделано на основании:
1. Осмотра и анализа симптомов
2. УЗИ (поджелудочной железы и печени)
3. Рентгенограммы
Прочитав несколько сообщений этого форума, я пришел к выводу, что обычно диагноз ставится на основе более детального исследования.
Вопрос: можно ли доверять поставленному диагнозу? (диагноз поставили в Рязани в Областном онкологическом диспансере (поликлиническом отделении).
Врачи убедили нас, что везти папу в Москву не имеет смысла, что поездка окончательно ухудшит его состояние. Не знаем, что нам делать.
В Рязани очень хорошие онкологи.
Выходит, что такие хорошие, что им КТ и биопсия не нужна. Так отправили человека умирать.
Марк Азриельевич, можно я опишу симптомы, может что-то подскажете вы сами?
Завтра планирую возвращаться в Рязань, чтобы разговаривать насчет КТ и биопсии. Надеюсь, найду профессора Куликова, которого Вы рекомендуете. А у вас нет его контактной информации? Он работает в Рязанском областном онкологическом диспансере?
Большое спасибо, за ваши ответы!
Марк Азриельевич, добрый вечер!
Симптомы следующие:
1. Боли:
- периодическая давящая боль со стороны грудной клетки в сердце;
- колющая боль под левой лопаткой в области сердца;
- очень сильная боль в плече, как будто выворачивает сустав (проявлялась год назад, поставили диагноз остеохондроз, делал уколы мовалис, но не помогло);
- периодическая тупая боль в области поясницы:
- периодическая боль в области солнечного сплетения, уходит под ребра, когда начинает болеть сердце.
2. Похудел на 20 кг за 1.5 мес. За первый месяц на 11 кг.
3. Одышка (была и раньше), но в последнее время нехватка воздуха усилилась.
4. Не может лежать ни в каком положении, т.к. сразу задыхается, из-за этого мало спит (4 часа в сутки), т.к. приходится спать сидя, стараясь не прислоняться спиной к креслу.
5. Давление 150 на 90
6. Нет аппетита, в последнее время появилось отвращение к жирной пище
7. Температура колеблется от 37 до 38.
8. Ходит, но, например, подниматься по ступенькам тяжело, поэтому старается избегать лишних нагрузок.
Имеются следующие заболевания:
1. Бронхиальная астма
2. Раньше была язва желудка
3. Есть гастрит
4. Воспаление легких (?). Ниже я пишу обстоятельства, с которыми поставили этот диагноз.
5. Рефлекторная стенокардия
Обследования:
1. УЗИ показало наличие опухолей на поджелудочной железе и печени размером порядка 6 на 8 см.
2. В обычной поликлинике по рентгенограмме поставили диагноз двухстороннее воспаление легких, но когда эти снимки описали в онкологической поликлинике, по реакции врачей мы поняли, что его нет, что это метастазы в легкие и ребра. В поликлинике по месту жительства врач утверждает, что по снимкам и прослушиванию (не знаю как правильно это назвать) она видит, что у него воспаление легких.
3. Заведующий врач простукивал пальцем грудь и был глухой звук в левой части, что он отметил, в общении с врачом-онкологом, а также прощупывал живот и отметил, что поджелудочная железа увеличена
4. МРТ сделать не удалось, т.к. там нужно 30-40 минут лежать, а он не может и 10 секунд, т.к. задыхается сразу.
Принимаемые лекарства:
1. Обезболивающие:
- Кеторол внутремышечно каждые 4 часа; иногда вне графика, если усиливается боль;
- Трамал 50 мг. в капсулах; применил один раз вчера, т.к. кеторол не смог ослабить боль до терпимого уровня
2. Против астмы:
- Беклазон и Беродуал H (аэрозоли)
- Кетотифен по 0.5 табл в день
3. Для сердца:
- Сустак
- Рибоксин
- Саднофар (не уверен в названии)
4. Антибиотики против воспаления легких:
- Цефтриаксон раз в сутки внутремышечно
5. Другие:
- Эуфилин (расширяет сосуды), сейчас назначили внутривенно
- Парацетамол для снижения температуры
Как я уже говорил, в онкологической поликлинике поставили диагноз рак поджелудочной железы с метастазами в легкие, печень, ребра и брюшину. Сказали неутешительный прогноз - 3 месяца и отправили на симптоматическое лечение по месту жительства. Сказали, что началась желтуха, хотя это не бросается в глаза. Во всяком случае, я не могу различить, просто ли нездоровый цвет лица, или жетуха. Также сказали, что началась скапливаться жидкость, которую, возможно, придется откачивать.
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
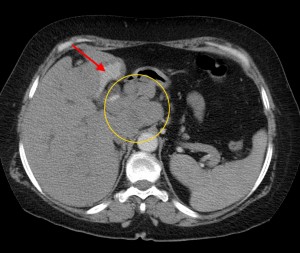
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
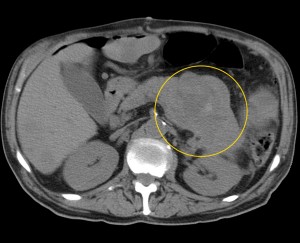
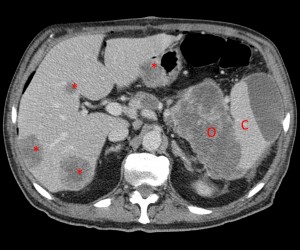
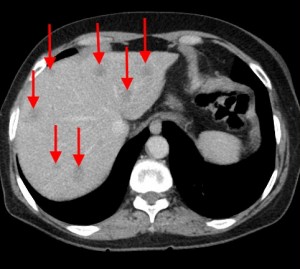
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
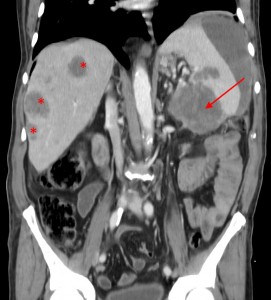
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
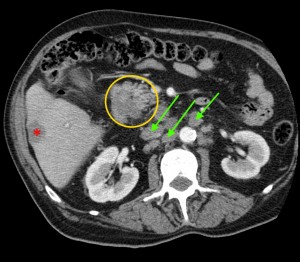
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
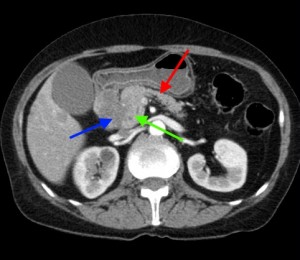
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
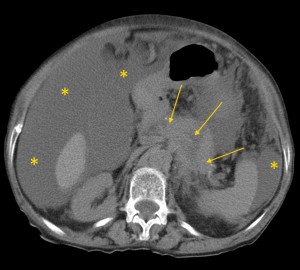
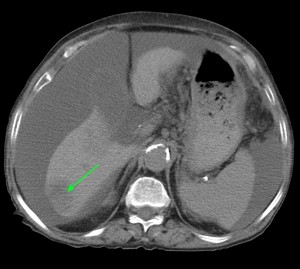
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Уважаемый, Марк Азриельевич!
Моему отцу (55 лет) установили диагноз рак поджелудочной железы на последней стадии с метастазами в легкие, ребра, брюшину и печень и отправили домой на симптоматическое лечение. Это было сделано на основании:
1. Осмотра и анализа симптомов
2. УЗИ (поджелудочной железы и печени)
3. Рентгенограммы
Прочитав несколько сообщений этого форума, я пришел к выводу, что обычно диагноз ставится на основе более детального исследования.
Вопрос: можно ли доверять поставленному диагнозу? (диагноз поставили в Рязани в Областном онкологическом диспансере (поликлиническом отделении).
Врачи убедили нас, что везти папу в Москву не имеет смысла, что поездка окончательно ухудшит его состояние. Не знаем, что нам делать.
В Рязани очень хорошие онкологи.
Выходит, что такие хорошие, что им КТ и биопсия не нужна. Так отправили человека умирать.
Марк Азриельевич, можно я опишу симптомы, может что-то подскажете вы сами?
Завтра планирую возвращаться в Рязань, чтобы разговаривать насчет КТ и биопсии. Надеюсь, найду профессора Куликова, которого Вы рекомендуете. А у вас нет его контактной информации? Он работает в Рязанском областном онкологическом диспансере?
Большое спасибо, за ваши ответы!
Марк Азриельевич, добрый вечер!
Симптомы следующие:
1. Боли:
- периодическая давящая боль со стороны грудной клетки в сердце;
- колющая боль под левой лопаткой в области сердца;
- очень сильная боль в плече, как будто выворачивает сустав (проявлялась год назад, поставили диагноз остеохондроз, делал уколы мовалис, но не помогло);
- периодическая тупая боль в области поясницы:
- периодическая боль в области солнечного сплетения, уходит под ребра, когда начинает болеть сердце.
2. Похудел на 20 кг за 1.5 мес. За первый месяц на 11 кг.
3. Одышка (была и раньше), но в последнее время нехватка воздуха усилилась.
4. Не может лежать ни в каком положении, т.к. сразу задыхается, из-за этого мало спит (4 часа в сутки), т.к. приходится спать сидя, стараясь не прислоняться спиной к креслу.
5. Давление 150 на 90
6. Нет аппетита, в последнее время появилось отвращение к жирной пище
7. Температура колеблется от 37 до 38.
8. Ходит, но, например, подниматься по ступенькам тяжело, поэтому старается избегать лишних нагрузок.
Имеются следующие заболевания:
1. Бронхиальная астма
2. Раньше была язва желудка
3. Есть гастрит
4. Воспаление легких (?). Ниже я пишу обстоятельства, с которыми поставили этот диагноз.
5. Рефлекторная стенокардия
Обследования:
1. УЗИ показало наличие опухолей на поджелудочной железе и печени размером порядка 6 на 8 см.
2. В обычной поликлинике по рентгенограмме поставили диагноз двухстороннее воспаление легких, но когда эти снимки описали в онкологической поликлинике, по реакции врачей мы поняли, что его нет, что это метастазы в легкие и ребра. В поликлинике по месту жительства врач утверждает, что по снимкам и прослушиванию (не знаю как правильно это назвать) она видит, что у него воспаление легких.
3. Заведующий врач простукивал пальцем грудь и был глухой звук в левой части, что он отметил, в общении с врачом-онкологом, а также прощупывал живот и отметил, что поджелудочная железа увеличена
4. МРТ сделать не удалось, т.к. там нужно 30-40 минут лежать, а он не может и 10 секунд, т.к. задыхается сразу.
Принимаемые лекарства:
1. Обезболивающие:
- Кеторол внутремышечно каждые 4 часа; иногда вне графика, если усиливается боль;
- Трамал 50 мг. в капсулах; применил один раз вчера, т.к. кеторол не смог ослабить боль до терпимого уровня
2. Против астмы:
- Беклазон и Беродуал H (аэрозоли)
- Кетотифен по 0.5 табл в день
3. Для сердца:
- Сустак
- Рибоксин
- Саднофар (не уверен в названии)
4. Антибиотики против воспаления легких:
- Цефтриаксон раз в сутки внутремышечно
5. Другие:
- Эуфилин (расширяет сосуды), сейчас назначили внутривенно
- Парацетамол для снижения температуры
Как я уже говорил, в онкологической поликлинике поставили диагноз рак поджелудочной железы с метастазами в легкие, печень, ребра и брюшину. Сказали неутешительный прогноз - 3 месяца и отправили на симптоматическое лечение по месту жительства. Сказали, что началась желтуха, хотя это не бросается в глаза. Во всяком случае, я не могу различить, просто ли нездоровый цвет лица, или жетуха. Также сказали, что началась скапливаться жидкость, которую, возможно, придется откачивать.
Читайте также:

