Может ли врач пульмонолог определить рак легких


Кандидат медицинских наук, врач-пульмонолог высшей категории, врач функциональной диагностики,заведующая отделением пульмонологии ИнтеграМедСервис, экс-сотрудник ФГУ НИИ пульмонологии ФМБА России.
Краткий обзор проблемы
Рак легких — главная причина смерти от рака среди мужчин и женщин в России, Европе и США. Число людей, погибающих от рака легкого каждый год, увеличилось за последние 25 лет. Число людей, умирающих при раке легких, больше, чем при раке молочной железы, раке простаты и рака ободочной и прямой кишки (коло-ректального рака). Высокая частота смертности связана с отсутствием ранней диагностики рака легких.
- Летальность пациентов страдающих раком легких в мире составляет 1.6 млн. человек в год, в России 49 тысяч человек в год.
- Соотношение МужчиныЖенщины 4 к 1 .
- По отчетам за 2017 год, заболеваемость раком легких стабилизировалась, но отмечена неблагоприятная тенденция к увеличению среди женщин и некурящих.
- Пятилетняя выживаемость после установки диагноза аденокарцинома легкого менее 15%!!
- Прогноз зависит от вида опухоли и стадии процесса. Чем раньше, тем лучше. Например, при выявлении аденокарциномы при размере очага (выявленного при КТ) менее 3 см возможна 100% безрецидивная выживаемость. При таких размерах опухоли жалоб пациент не предъявляет.
Причины рака легких
Факторы риска развития рака легких:
Курение
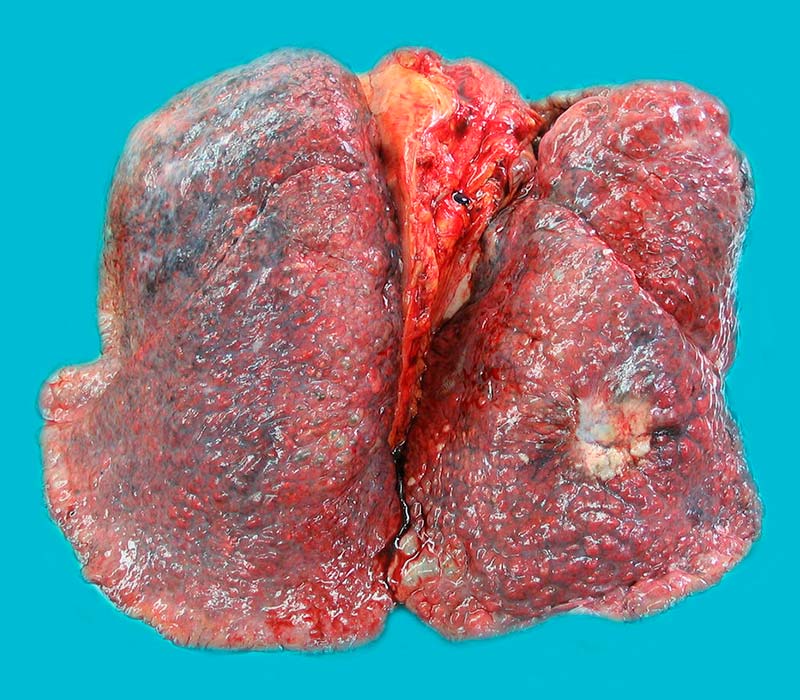
90 процентов случаев рака легкого вызвано курением сигарет. Это факт, доказанный и обсуждать нет смысла. Однако в некоторых странах, где интенсивность курения удалось снизить благодаря антитабачной компании, стабилизировалось заболеваемость раком легких в группах курящих, но отметился рост среди некурящих.
Воздействие веществ, таких как асбест, так же приводит к развитию болезни. Помимо асбеста, пассивное курение и промышленные выбросы в атмосферу, а так же выбросы радона приводят к развитию рака легких. Заболеваемости раком легкого высока так же у рабочих сталелитейной, деревообрабатывающей промышленности, шахтеров.
Перенесенные легочные болезни, хронические заболевания легких инициируют рак легких: возможно развитие аденокарцином в рубцовых участках (рак в рубце), при туберкулёзе, бронхоэктазах или при легочном фиброзе.
Виды и формы рака легких
Различают две формы: центральный рак легкого, исходящий из бронха — поражаются долевые, сегментарные и главные бронхи, и периферический рак, развивающийся из самой ткани легкого.
Гистологические особенности рака легких
На уровне клеточного состава (гистология), рак легкого разделен на мелкоклеточный и немелкоклеточный рак легких. Эта дифференциация необходима при определении выбора методов лечения, тактики и прогноза заболевания.
Немелкоклеточный рак легких
К немелкоклеточным формам рака относятся плоскоклеточный, аденокарцинома и крупноклеточный рак легкого.
Плоскоклеточный рак
Плоскоклеточный рак легкого благоприятен прогностически из-за особенностей происхождения, поддается лечению новыми химиопрепаратами. Часто метастазирует в головной мозг.

Плоскоклеточный рак легкого
Аденокарцинома легкого
Аденокарцинома или железистый рак распространен в 60% случаев рака легкого. Этот вид рака активно метастазирует и ведет себя агрессивно. Наиболее уязвима при метастазировании плевра. Иногда опухоль разрастается до гигантских размеров. Для аденокарциномы типично ранее развитие бронхиальных симптомов рака легкого — бронхопневмонии, ателектазов.
Средняя выживаемость в течение 5 лет — до 20% при паллиативном лечении и до 80% при своевременной резекции.

Крупноклеточный рак
Крупноклеточный рак встречается в 10-18 % случаев раковых опухолей легкого. На поздних стадиях типичен сухой кашель с прожилками крови, резкое истощение.
Средняя выживаемость в течение 5 лет — не больше 15% в зависимости от гистологического типа.
Мелкоклеточный рак легких
Мелкоклеточный рак — крайне злокачественная опухоль с агрессивным течением, склонная к метастазированию еще на ранних этапах опухоль. Частота встречаемости 20%. При развитии этого типа рака быстро развиваются легочные и внелегочные признаки.

Мелкоклеточный рак легкого
Симптомы рака легких и признаки у взрослых
Кашель — ранний признаков рака легкого. Кашель ничем не отличается от кашля курильщика, боль при кашле не характерна. Кашель изменяется по мере прогрессирования опухолевого процесса.
Одышка — осиплость голоса, синюшность кожных покровов, утомляемость при бытовых физических нагрузках.
Повышенная температура при раке легкого типична для карциноидной опухоли и мелкоклеточного рака.
Боль в грудной клетке — учитывая, что легочная ткань лишена болевых рецепторов, не считается признаком рака легкого, на ранней стадии. Боль возможна при локализации опухоли близко к плевре.
Кровохарканье — кровянистые выделения во время кашля, кровь смешивается с мокротой. Симптом тревожный и если появились прожилки крови в мокроте или сгустки немедленно обратитесь к пульмонологу.
Потеря массы тела, хроническая усталость, слабость, нарушения аппетита, изменение пищевых привычек и режима питания (непереносимость мяса и молока, тяга к непривычным продуктам или блюдам)- косвенно свидетельствует о раковой опухоли.
Знайте, что симптомы рака легкого встречаются при заболеваниях органов дыхания. Поэтому пациенты, слишком поздно обращаются к врачу и о ранней диагностике говорить не приходиться. Обратите внимание на появление вялости, апатичности, на беспричинное повышение температуры тела.
Симптомы характерные для центрального рака легкого связаны с развитием опухолевого процесса в просвете бронха. Поэтому жалобы пациент предъявляет относительно рано.
При прорастании опухоли вглубь стенки бронха, при этом повреждаются сосуды находящиеся внутри стенки бронха, и возникает кровохарканье. Кровохарканье может быть в виде прожилок крови ярко алого цвета или в виде сгустков крови в мокроте.
При вовлечении листков плевры возможно проявление болей.
Кашель при центральном раке частый симптом. Кашель сухой. На поздних стадиях приобретает влажный характер, мокрота окрашивается в желтый или зеленый цвет.
По мере перекрытия пораженных бронхов, вовлечения в процесс соседних бронхов нарушается вентиляция бронхиального дерева в месте поражения. Увеличение площади поражения приводит к снижению диффузии в легких, что проявляется одышкой. Конечно это уже поздние стадии заболевания.
При прогрессировании болезни, метастазировании в органы средостения и внутренние органы проявляются общие признаки интоксикации.
Если беспокоят описанные симптомы, обращайтесь в наш медицинский центр, наши пульмонологи часто сталкиваются с раком легких при лечении легочных болезней, в повседневной практике. Проведя за один день обследование, поможем либо исключить это заболевание, либо начать комплексное лечение рака легких.
Кому следует обратить внимание на свои легкие?
Начальные стадии рака легкого протекают бессимптомно у 20% лиц! Заподозрить рак легкого можно только с помощью ежегодного обследования легких.
Мы предлагаем программу ранней диагностики рака легких. Наш медицинский центр сможет помочь быстро пройти эти исследования.
Диагностика рака легких
Преследует цели раннего выявления рака легкого или скрининга уже выявленного рака на поздних стадиях.
При первичной диагностике:
компьютерная томография грудной клетки (КТ) — по результатам исследований медицинских сообществ по борьбе с раком легких, рекомендациям радиологов единственным методом раннего обнаружения рака легких принято считать компьютерную томографию легких (КТ). Ни флюорография, ни рентгенография легких не применимы ,как методы ранней диагностики рака легких;
Пример КТ рака легкого, выявленного в нашей клинике при обследовании

В сложных диагностических случаях консультируем снимки наших пациентов у главного рентгенолога России, профессора Тюрина И.Е. Игорь Евгеньевич признанный лидер в области рентгенодиагностики легочных заболеваний легких.
Запись по телефону +7 495 662 99 24.

При подозрении на рак легких (полученных при КТ легких), применяем следующие методы:
- бронхоскопия с трансбронхиальной биопсией;
- видеоторакоскопия;
- пункционная биопсия лимфатических узлов;
Для оценки распространенности процесса – отдаленное метастазирование в лимфатические узлы и другие органы применяется ПЭТ КТ. Но рассматривать ПЭТ КТ как метод специфической диагностики было бы неправильно.
Что могут сделать врачи?
Исходя из выявленной формы и стадии рака легкого, врач предложит необходимую программу терапии. Программа состоит из: хирургического лечения, лучевой терапии, химиотерапии или комбинации этих методов. Методы лечения не равноценны и индивидуальны для каждого пациента и заболевания.
Каков прогноз при раке легких?
Прогноз при раке легкого зависит от стадии процесса, на которой диагностирован, а также гистологической картины опухоли. Состояние здоровья пациента, сопутствующие заболевания, возраст пациента влияют на прогноз заболевания. Чем меньше сопутствующих заболеваний, тем благоприятней прогноз.
Хирургическое лечение рака легкого
При некоторых формах и стадиях заболевания это вариант выбора лечения. При выявлении на КТ новообразования определяем рак легкого это или нет.
Если диагноз подтвердиться консультируем пациента у торакального хирурга. Специалист выбирает тактику оперативного лечения необходимую пациенту. Во время хирургической операции хирург удаляет раковую опухоль с прилежащими лимфатическими узлами.
Наш медицинский центр плодотворно сотрудничает с главным торакальным хирургом Москвы Тарабриным Е.А.. Евгений Александрович оперирует пациентов с опухолями легких и средостения. Видео-ассистированные биопсии легких, резекции и лобэктомии в его исполнении проходят без осложнений. Наши пульмонологи и пациенты доверяют ему.
Химиотерапия при лечении рака легких
Правильно назначенная, новыми препаратами, на ранних стадиях химиотерапия повышает выживаемость пациентов с диагнозом рак легких.
Уточнение гистологического типа опухоли важна. Схема лечения при немелкоклеточном и мелкоклеточном раке различается.
Лучевая терапия при лечении рака легких
Лучевая терапия излечивает опухоль Пэнкоста. При других опухолях лучевую терапию назначают в послеоперационном периоде больным, с метастатическим поражением средостения.
Наши пациенты проходят лучевую терапию в Герцена, институте онкологии и ОАО Медицина
Как предотвратить развитие рака легких?
Единственный способ избежать заболевания раком легких — исключить табакокурение, активное и пассивное. Некоторые курильщики полагают, что нет смысла бросить курить, если стаж курения продолжительный. У курильщиков, которые бросили курить больше 15 лет назад, отмечено 80-процентное сокращение риска развития рака легких по сравнению с людьми, которые продолжают курить. Задумайтесь и бросайте сигарету!
В нашем медицинском центре мы помогаем пациентам с табачной зависимостью.
Обращайтесь по телефону +7 495 662 99 24.
Прием ведет заведующая отделением пульмонологии ИнтеграМедсервис к.м.н. Чикина С.Ю.
К профилактическим мерам относят правильное лечение легочных заболеваний. Для работников вредных производств обязательны к использованию методы личной защиты: маски, респираторы.

Об этом и многом другом мы беседуем с главным пульмонологом ФМБА России, директором Научно-исследовательского института пульмонологии, доктором медицинских наук Александром Аверьяновым.
Число больных растёт
Александр Аверьянов: В них доминируют три основных заболевания: хроническая обструктивная болезнь лёгких (ХОБЛ), бронхиальная астма и пневмония. Есть болезни, с которыми врачи встречаются реже. Например, идиопатический лёгочный фиброз – быстро прогрессирующее заболевание, при котором в лёгких образуются рубцы, что приводит к развитию дыхательной недостаточности, а в дальнейшем – к летальному исходу. Или саркоидоз – системное заболевание, которого боятся и пациенты, и врачи, хотя эта болезнь часто протекает доброкачественно и порой даже не требует лечения, а лишь наблюдения.
– Людей с болезнями лёгких стало больше?
– Увы. Растёт число больных ХОБЛ и раком лёгких, на рак приходится 10–15% всех лёгочных заболеваний.
– И это несмотря на глобальную кампанию борьбы с курением, успешно стартовавшую у нас в стране четыре года назад?
– От снижения числа курящих, которое наблюдается в последнее время, невозможно ожидать быстрой отдачи. Ведь болезни лёгких развиваются в результате длительного потребления табака, поэтому и снижение заболеваемости, с ним связанное, будет отсроченным. Но благодаря усилиям государства ситуация, конечно, будет меняться к лучшему.

Атака на пневмонию
– Среди причин ухода из жизни наших сограждан по-прежнему значится пневмония. Почему, несмотря на прогресс медицины, эту болезнь никак не удаётся победить?
– Нужно различать два вида пневмоний. Внебольничную (среди её возбудителей доминирует пневмококк) эффективно предотвращает пневмококковая вакцина (она внесена в Национальный календарь прививок*).
С внутрибольничной пневмонией, нередко возникающей у послеоперационных и лежачих больных, всё сложнее: больничная флора, которая их вызывает, очень агрессивна и устойчива ко многим антибиотикам. Но и у этой проблемы есть решение: ранняя реабилитация и активизация больных как в отделениях интенсивной терапии, где находятся послеоперационные пациенты, так и в обычных отделениях, где люди вынуждены долгое время пребывать на постельном режиме.

– Это работает?
– Работает. Мы убедились в этом на примере нашей клиники ФНКЦ ФМБА России (бывшая 83‑я КБ ФМБА России), которая теперь является основной базой НИИ пульмонологии. Оснастив в 2013–2014 годах палаты реанимации и интенсивной терапии реабилитационным оборудованием, введя в штат методистов‑реабилитологов и применив программы ранней активизации пациентов, мы только за один год снизили число внутрибольничных пневмоний в 3 раза! На столько же уменьшилось и потребление антибиотиков.
Новые возможности
– Сегодняшняя медицина становится очень технологичной. Пульмонология – не исключение?
– Да. У нас появились новые диагностические возможности, благодаря которым в течение суток можно идентифицировать возбудителя заболевания и определить его лекарственную устойчивость. Активно развиваются и эндобронхиальные диагностические технологии.
– Речь о пугающей многих больных бронхоскопии?
– Сейчас она уже перестала быть пугающей. Её делают в условиях медикаментозного сна. Правда, к сожалению, эта удобная для пациентов и врачей технология пока не покрывается полисом ОМС.
Другое перспективное диагностическое направление – эндобронхиальное УЗИ, во время которого больному в бронхи вводится ультразвуковой датчик, позволяющий точно определить расположение очага, из которого нужно взять образец ткани. Развиваются и методы навигационной биопсии, но они пока доступны лишь пациентам ведущих федеральных клиник.

– А что с лекарствами?
– Если речь идёт о дорогостоящем лечении, увы, здесь тоже всё упирается в возможности того или иного региона. Сложная ситуация, к примеру, сложилась с больными идиопатическим лёгочным фиброзом. До недавнего времени их выживаемость была ниже, чем при большинстве форм рака. Но благодаря новым препаратам, замедляющим развитие болезни, удалось увеличить продолжительность и качество жизни таких больных. Однако доступны эти препараты пока немногим. Надеюсь, что государство всё же пойдёт навстречу таким больным и обеспечит им инновационное лечение.
Кашель – не повод
– А пульмонологическая помощь в России доступна?
– Она далека от идеала. На всю страну у нас чуть больше 1700 врачей-пульмонологов. Правда, обращаться к пульмонологу нужно далеко не всегда.
– Даже с кашлем?
– Кашель кашлю рознь. Ведь этот симптом может быть вовсе не связан с заболеваниями лёгких, а может быть вызван, например, приёмом препаратов, снижающих давление, – ингибиторов ангиотензипревращающего фермента (АПФ). 15% таких больных приходят к врачу с жалобами на кашель. Но разобраться с этим должен всё же думающий, внимательный терапевт.

– Есть ли надёжные методы профилактики болезней лёгких?
– Они просты: здоровый образ жизни, отказ от курения и других нефизиологичных нашему организму воздействий (ароматизаторов, синтетических добавок). Ведь лёгкие – это единственный внутренний орган, который постоянно находится во взаимодействии с внешней средой. На прочность их лучше не испытывать.
Когда обращаться к пульмонологу
Это обязательно нужно сделать, если:
- участковый терапевт не смог поставить вам диагноз, если назначенное им лечение не приносит облегчения;
- есть изменения в лёгких на компьютерной томографии, которые сложно интерпретировать врачу первичного звена;
- кашель длится больше 8 недель;
- появилась кровь в мокроте;
- вы испытываете одышку при повседневной активности: когда поднимаетесь по лестнице, например.
*Прививку против пневмококковой инфекции получают дети в возрасте 2 и 4,5 месяца (ревакцинация в 15 месяцев), взрослые из групп риска, включая лиц, подлежащих призыву на военную службу, а также лица старше 60 лет, страдающие хроническими заболеваниями лёгких.
При этом нужно помнить, что возможности наших легких очень значительны. И если после перенесенного заболевания, в том числе COVID-19, есть какой-то локальный пневмосклероз, относительно небольшие изменения, это не влияет на функциональные возможности легких. То есть человек попросту не почувствует каких-то неприятных последствий.
- Можно ли назвать процент или примерный масштаб повреждения легких, при которых такие последствия уже будут ощутимы?
- В ситуации с COVID-19 обнаружилась поразительная особенность: клиническое состояние, ощущения самого пациента могут не совпадать со степенью повреждения легких на КТ (компьютерной томографии) и по лабораторным данным. Этот одна из загадок новой инфекции. Порой возникает ощущение, что эти параметры живут своей жизнью, независимо друг от друга. Иногда мы видим, что у пациента на КТ поврежден достаточно большой объем легких, а человек уверяет, что чувствует себя нормально. И есть обратная ситуация, когда у больного выраженная одышка, высокая температура, а изменения на КТ довольно незначительны. Эту тайну коронавируса еще предстоит раскрыть.
ЧЕМ ДОЛЬШЕ ТЕЧЕНИЕ БОЛЕЗНИ, ТЕМ БОЛЬШЕ ФИБРОЗНЫЕ ИЗМЕНЕНИЯ
- От врачей сейчас часто можно услышать: о коронавирусной инфекции мы пока знаем мало, и непонятно, что дальше будет с легкими у переболевших.
- На самом деле сейчас мы можем ориентироваться на опыт предыдущих вспышек коронавирусов — SARS, или атипичной пневмонии, в 2002 — 2003 гг. и MERS, или Ближневосточного респираторного синдрома, в 2012 — 2013 гг. Срок наблюдения за пациентами, перенесшими эти виды коронавирусной инфекции, уже достаточно большой. В то время как срок нашего знакомства с COVID-19 всего около полугода.
Поэтому мы можем экстраполировать, то есть переносить данные предыдущих наблюдений на нынешнюю ситуацию. Если говорить об оценках последствий и конкретных цифрах, то большую роль играет тяжесть состояния, в котором госпитализировались пациенты. От этого зачастую зависят и шансы выжить, и частота и масштаб фиброзных изменений в легких. По разным данным, у пациентов с SARS такие изменения в легких встречались в 10 — 20% случаев (как раз в зависимости от тяжести состояния).

Врач-пульмонолог Кирилл Зыков.
- И как долго сохранялись фиброзные изменения в легких?
- Есть наблюдения, что у части пациентов неблагоприятные изменения сохранялись через 9 месяцев после выписки из госпиталя. При этом выраженность фиброза зависела от длительности заболевания и его лечения. Чем дольше течение болезни, тем выше вероятность того, что у человека будут фиброзные изменения.
В ТЕМУ
У кого чаще развивается фиброз легких:
- Люди старшего возраста (65+)
- Люди с генетической предрасположенностью к развитию фиброза (если этим страдали родители или один из них, бабушки, дедушки)
- Пациенты с системными воспалительными заболеваниями соединительной ткани (системная красная волчанка, склеродермия, болезнь Шегрена и другие)
- Также уже появились данные, что при COVID-19 повышен риск фиброза у пациентов с высоким маркером воспаления, то есть с более выраженными лабораторными показателями воспаления, - рассказывает профессор Кирилл Зыков. - Речь идет, в частности, об уровне С-реактивного белка в крови, уровне Интерлейкина-6 и некоторых других воспалительных маркеров. И также важным фактором является картина изменений на компьютерной томографии, которая тоже показывает уровень воспаления.
РЕШАЮЩИЙ СРОК — ПЕРВЫЙ ГОД
- 19-летнее наблюдение за пациентами, которые перенесли SARS, показало, что в течение первого года после болезни может идти уменьшение уплотнений в легких, которые обычно считают фиброзными изменениями, - продолжает эксперт. - После года подвижек в положительную сторону уже не было.
- Но ведь считается, что фиброз необратим? Переродившуюся ткань как легких, так и любого другого органа, в клинической практике еще вроде бы не научились превращать снова в полноценно работающие клетки?
- Да, это так. В том-то и дело, что нередко за фиброз сразу после болезни принимают и другие изменения, которые обратимы, могут пройти. По данным наблюдений именно фиброз начинает формироваться обычно не раньше 3-ей недели после начала выраженного воспалительного процесса. Специалисты-морфологи (исследователи строения живых тканей. - Ред.) могут определить фиброзные изменения, которые действительно уже никуда не исчезнут.
- Главное, в течение этого года не усугубить ситуацию, не ухудшить состояние легких, а также принимать меры для восстановления и реабилитации.
ЧИТАЙТЕ ТАКЖЕ
Новые загадки иммунитета: что происходит, если у переболевших не образовались антитела к коронавирусу
Французские вирусологи из Страсбургского и Руанского университетов исследовали образцы крови членов семей, где есть заболевшие Ковидом. И получили поразительные результаты. Что именно выяснили ученые и как это правильно трактовать? Чтобы узнать все подробности, мы досконально изучили оригинал научной работы вместе с экспертом-иммунологом, кандидатом медицинских наук, гендиректором контрактно-исследовательской компании Николаем Крючковым (подробности)

Рак легких на сегодняшний день не является редко встречающимся заболеванием. Патология наиболее часто прогрессирует под влиянием длительного табакокурения, когда стаж исчисляется годами либо при агрессивной окружающей обстановке.
Знание признаков, которые являются характерными для такой патологии, предоставляют возможность ее своевременно обнаружить и начать терапию. Современные диагностические методы могут обнаружить раковые опухоли даже на начальных этапах, что позволяет полностью ликвидировать патологический процесс и гарантирует отсутствие осложнений.
Диагностика рака легких подразумевает проведение многих манипуляций.
Какие признаки могут указывать на развитие рака легких?

Рак легких подразделяется на 2 типа. Первый тип – центральный рак легких и 2 – периферический.
Основными причинами, которые указывают на прогрессирование рака легких, принято считать:
- генетическую предрасположенность;
- никотиновую зависимость;
- экологические факторы;
- хронические патологии бронхолегочной системы.
При раке легких достаточно часто проявляются следующие симптомы:
- дыхание с присвистом;
- понижение работоспособности;
- одышка;
- непроходящий кашель;
- частые повышения общей температуры тела без причины;
- слабость общего характера;
- отсутствие аппетита;
- мокрота с вкраплениями крови;
- болезненность области груди.
Указанные симптоматические проявления не всегда являются признаками рака легких, тем не менее, игнорировать их не рекомендуется, так как могут наличествовать иные патологические процессы дыхательной системы.
С течением времени, клиническая картина приобретает более выраженный характер:
- возникают тахикардические проявления;
- развивается одышка;
- кашель приобретает более интенсивный характер.
Даже при обыкновенном дыхании пациент может испытывать боли. Глотания затрудняется, а голос приобретает сиплый характер. Может развиться цианоз верхней части тела.
Этапы развития опухоли
Прогрессирование онкологии легких подразделяется специалистами на несколько стадий, рассмотренных в таблице:
| Стадии развития патологического процесса | |
| Этап | Описание |
| Биологический | Он длится на протяжении момента возникновения опухолевого образования и до первых клинических проявлений, которые подтверждаются рентгенографическим исследованием. |
| Доклинический | Имеются исключительно рентгенологические признаки, но на данном этапе пациенты редко попадают к специалисту, так как их еще ничего не беспокоит. |
| Клинический | На данном этапе возникают внешние симптоматические проявления онкологического процесса. Наиболее часто образование язвенных поражений становится причиной беспокойства. Врач в таком случае поможет определить причину изменений. |
Важно! Скорость течения онкологического процесса обуславливается лишь степенью агрессивности и характеристиками гистологии. В некоторых случаях, биологический и доклинический этапы могут продолжаться на протяжении многих лет, никак себя не проявляя и не вызывая у пациента подозрений.
Как возможно диагностировать рак легких?

Рак легких подразделяется на 4 специфических группы, в зависимости от степени развития процесса и согласно предполагаемой стадии выполняются диагностические мероприятия:
- Первая группа заключает в себе методики, которые способны указать на вероятное прогрессирование опухолевого процесса. В эту категорию относится осмотр специалистом, рентгенография и флюорография, цитологическое исследование мокроты.
- Вторая группа предполагает прохождение пациентом КТ, бронхоскопического и радионуклидного исследований, а также цитологического теста мокроты.
- Третья группа подразумевает исследовательские мероприятия морфологического характера, которые способствуют окончательному подтверждению диагноза. В группу входят цитологическое исследование биоматериала, гистология.
- Четвертая группа представлена диагностическими мероприятиями, которые позволяют провести оценивание распространенности онкологического процесса. Для этого пациенту требуется пройти радионуклидное, ультразвуковое исследование и КТ.
Одним из важных моментов диагностики раковых опухолей легких является возможность отличить их от туберкулезных процессов, которые имеют сходные симптоматические проявления, к примеру — кровохарканье. Тем не менее, туберкулез и рак – категорически разные заболевания, которые специалисты определяют и отделяют после прохождения пациентом полноценного исследования.
Внимание! Определение рака легких по флюорографии является возможным, потому не следует пренебрегать основным правилом – ежегодное прохождение планового обследования.

Наиболее распространенным методом диагностирования рака легких выступает рентгеноскопия и флюорография, которую возможно сделать в любой городской больнице.

Рентгеноскопия характеризуется высокой степенью информативности и в 80% случаев позволяет обнаружить легочную онкологию. Лишь в малой доле случаев, рентгеноскопия отображает нормальное состояние легочных тканей при наличии онкологического процесса.
При центральной форме ракового образования, на рентгенографии будет отображаться, что в легких присутствует расширенная сеть сосудов, а также имеются замутненные участки. Когда у легочной онкологии периферический характер, картина на рентгеновском изображении будет отображать присутствие четкой тени с неровными краями, от которой к корню легких отходят отростки в виде лент.

Онкология определяется при помощи флюорографического исследования, которое является наиболее доступным способом проверки легких на данный момент. Некоторые пациенты ошибочно думают, что такая методика не способна отобразить присутствие каких-либо опухолевых процессов.
Тем не менее, это не так и опытный рентгенолог способен обнаружить какие-либо патологические изменения в легочной системе. По этой причине не рекомендуется отказываться от флюорографического исследования. Именно этот метод ранней диагностики рака легкого доступен всем пациентам.
Бронхоскопия является диагностическим мероприятием, которое основывается на визуальном исследовании системы дыхании при помощи оптоволоконного зондирования. Зонд вводится в пути дыхания – при легочном раке бронхиальный просвет сужается и в нем развиваются язвенные процессы.
Также происходит деформация и смещение бронхиальных стенок. Могут также увеличиваться трахеобронхиальные лимфатические узлы.

Описываемая методика достаточно часто неприятна и по этой причине пациенту вводится успокоительное и обезболивающее. При помощи бронхоскопического обследования достаточно часто берут материал для биопсии опухолевых тканей. После выполнения исследование, на протяжении 1-2 суток, у пациента могут отхаркиваться сгустки крови темного цвета.
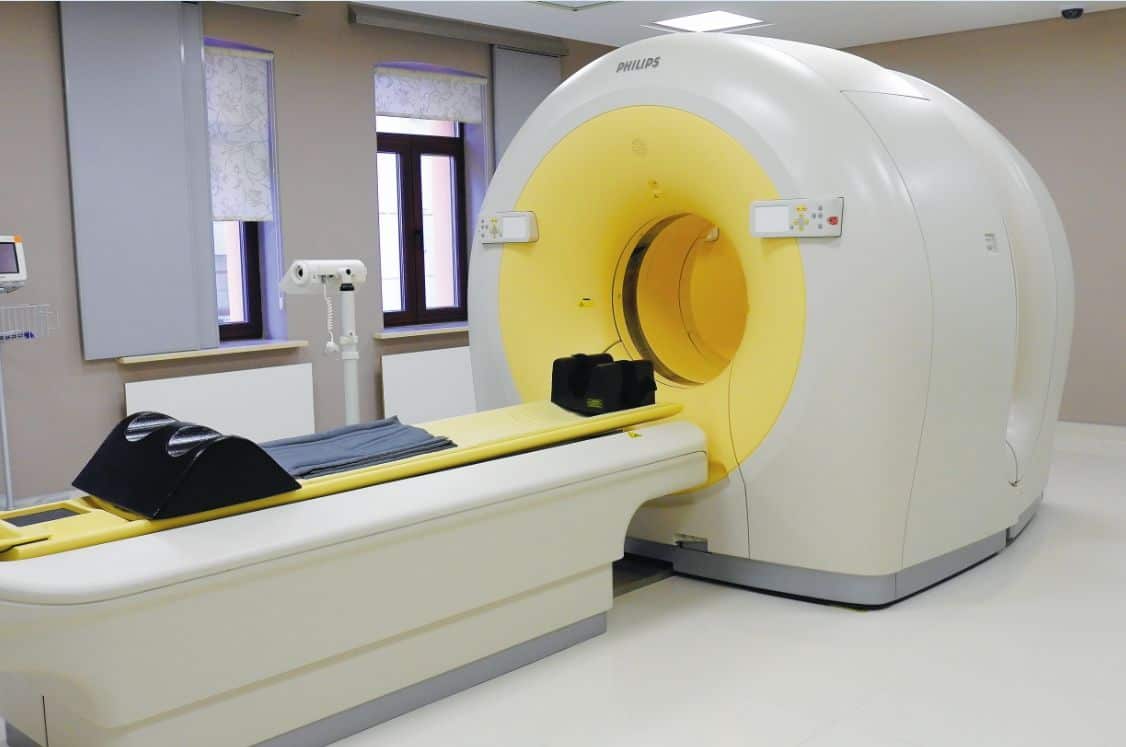
МРТ (на фото) базируется на принципе ядерно-магнитного резонанса, который в совмещении с необходимым ПО позволяет провести обработку полученных данных с максимальной достоверностью и предоставить наиболее доскональные результаты обследования. Такая диагностическая мера полностью безопасна для здоровья пациента.
Помимо этого, МРТ – это высоко информативный метод, так как при его использовании получается добиться снимков максимальной четкости и разрешения.

Тем не менее, имеются некоторые ограничения – МРТ противопоказано при электронных имплантатах, к примеру – сердечных клапанов, водителей ритма и прочих. Цена обследования с использованием данного метода достаточно высока, особенно если рассматривать возможность проведения МРТ в частных клиниках.
КТ обычно используется при недостаточной ясности картины, которую предоставило рентгенологическое исследование о состоянии опухолевой патологии. Такая методика предпочтительна в сравнении с обыкновенной рентгенографической, так как у компьютерной томографии наибольшая чувствительность по отношению к присутствию опухолевых процессов в легочных структурах.
Видео в этой статье ознакомит читателей с особенностями проведения КТ при подозрении на рак легкого.

Суть методики заключается в том, что в процессе КТ выполняется огромное число снимков тела в срезе. В редких случаях пациентам, для того чтобы получить более полную картину происходящих в организме процессов, вводятся специфические контрастные вещества, которые способны повышать четкость изображения.
Цитологическое исследование мокроты предполагает при проведении диагностики использование специфического микроскопа. Когда возникают сложности с забором материала для исследований, то его изымают в ходе бронхоскопии.
Достаточно часто, при легочном раке, в мокроте имеются плоскоклеточные атипичные фракции, которые и говорят о присутствии онкологического процесса.

Такая методика является наиболее финансово доступной и безопасной. Но, она характеризуется ограниченной информативностью, так как нередко при раке в мокроте могут отсутствовать определенные клеточные структуры, а значит – исследование потенциально способно предоставить специалистам ложноотрицательный результат, что приведет к осложнению течения.

Плевральная пункция также именуется как торакоцентез. Иногда, онкология легких сопровождается и поражениями плевры, а также возникновение плеврального выпота.
Инструкция полагает забор биоматериала для исследования и дальнейшее изучение именуется плевральной пункцией. В результате исследования, в материале обнаруживаются онкологические клетки, что и выступает доказательством присутствия ракового процесса в дыхательном органе.

Имеются и оперативные методики диагностирвоания, которые представлены торакотомией и медиастиноскопией. Первая методика базируется на заборе биопсии малого кусочка опухоли, а другая предполагает исследования взятых образцом лимфатических узлов либо тканей, в которых могут присутствовать метастазы.
Подобная диагностика требует выполнения всех мероприятий в условиях операционной. Оба метода способны стать причиной множественных осложнений, которые представлены инфекционными поражениями, кровотечениями либо побочными реакциями организма пациента на применяемые медикаменты.
Указанная диагностика выполняется за счет введения в очаг опухолевого процесс тонкой иглы, сквозь которую производится забор биоматериала. После этого образцы отправляются в лабораторию для дальнейшего изучения. Выполнение пункционной биопсии требует предварительного местного обезболивания либо наркоза.
Подобная диагностическая методика позволяет получить оценку работоспособностей тканей и активности обменных процессов. Изображения пострадавшего участка выполняются за счет влияния радиоактивных веществ с кратким периодом воздействия. Позитронно-эмиссионная томография позволяет выполнить изображения внутриорганных структур в 3D формате.
Пациенту вводят радиоактивный препарат с кратковременным действием, а после этого проводят сканирование. В процессе обследования, пациент получает облучение, которое по степени сопоставимо с флюорографией.
Выявить присутствие рака исключительно исходя из результатов лабораторных анализов, возможности не имеется. При таком исследовании могут быть обнаружены исключительно нарушения и отклонения состава крови и прочие признаки, характерные онкологическим процессам.
Присутствие либо нехватка определенных ферментов могут указывать на метастазирование некоторых органов.

Внимание! Определение рака легких по анализу крови на онкологические маркеры является простым и доступным методом исследования, тем не менее, способ не позволяет утвердить абсолютно точный диагноз.

Для каждого из этапов онкологического процесса имеется собственная характерная стадия распространенности по структурам организма. Стадирование рака легких основывается на оценивании параметров новообразования, присутствия онкологических клеток в лимфатических узлах и пр.
Стадирование выступает одной из наиболее важных диагностических мероприятий, которые помогают специалисту подобрать оптимальную схему лечения. Также, стадирование помогает выполнить прогноз жизни пациента.
Читайте также:

