Лучевая диагностика одонтогенных кист
Автор работы: Пользователь скрыл имя, 26 Декабря 2011 в 12:24, реферат
Методы рентгенологического исследования являются основными в диагностике опухолей ЧЛО. Они позволяют определить локализацию и распространенность опухолей, иногда возможно проведение дифференциальной диагностики.
Рентгенодиагностика кист, доброкачественных и злокачественных опухолей челюстей.doc
Рентгенодиагностика опухолей и кист челюстей
Методы рентгенологического исследования являются основными в диагностике опухолей ЧЛО. Они позволяют определить локализацию и распространенность опухолей, иногда возможно проведение дифференциальной диагностики.
Одонтогенные новообразования челюстей
Околокорневая (радикулярная) киста чаще встречается на верхней челюсти, возникает из околокорневых эпителиальных гранулем. Клинически в развернутой стадии болезни отмечается асимметрия лица, смещение зубов, иногда – патологический перелом или острое воспаление десны.
На рентгенограммах у верхушки кариозного или дипульпированного зуба выявляется очаг деструкции костной ткани с ровными, четкими контурами, овальной или округлой формы. Для радикулярной кисты характерно наличие склеротического ободка по ее контуру. Верхушка корня зуба погружена в полость кисты.
По мере роста киста вызывает веерообразное расхождение корней соседних зубов. На нижней челюсти радикулярная киста растет в щечно-язычном направлении или вдоль губчатого слоя. На верхней челюсти киста растет в небно-вестибулярном направлении. Околокорневые кисты, возникающие у верхних центральных резцов, могут прорастать в полость носа. Иногда трудно дифференцировать радикулярные кисты верхней челюсти с ретенционными кистами слизистой оболочки гайморовых пазух. Последние имеют вид овальной или сферической тени на фоне воздушной пазухи с четким верхним контуром.
Фолликулярная (зубосодержащая) киста является пороком развития зубочелюстной системы. Развиваясь в детском и юношеском возрасте и имея непосредственную связь с фолликулами зубов, она может смещать их, задерживать их прорезывание и тем самым приводить к дефектам зубного ряда.
На рентгенограммах фолликулярные кисты обозначаются в виде округлого, четко очерченного дефекта костной ткани. Внутри этой костной полости или в ее стенке содержатся зубы или зубные зачатки, находящиеся на разных стадиях развития.
Иногда в полости кисты может содержаться только коронка зуба, а корень м/б вне ее. У детей с фолликулярными кистами верхней челюсти, расположенные над молочными зубами зачатки постоянных зубов, затрудняют интерпретацию рентгенологической картины. В этих случаях установлению диагноза помогает рентгенография в косых проекциях и ортопантомография, которые позволяют получить неискаженное изображение всей кисты и определить ее взаимоотношение с пазухой и рядом расположенными зубами.
Одонтома – это доброкачественная опухоль, состоящая из элементов зуба. Различают твердые одонтомы, содержащие твердые ткани (кость, эмаль, дентин, цемент) и мягкие, содержащие пульпу, фиброзную и эпителиальную ткань.
Одонтомы встречаются относительно редко. На верхней челюсти они локализуются в области резцов и моляров, на нижней – в области моляров, угла и ветви. Клинически одонтом могут ничем себя не проявлять и быть случайной находкой при рентгенологическом исследовании.
На рентгенограммах одонтома выявляется как тень высокой интенсивности, неправильной или округлой формы, с четкими, волнистыми краями. Интенсивность тени м/б различной в зависимости от степени обызвествления, а сама тень неоднородна. Вокруг опухоли видна узкая полоса просветления, обусловленная соединительнотканной капсулой. При присоединении воспалительного процесса расширяется эта полоса просветления, контуры ее теряют четкость.
Амелобластома (адамантинома) - доброкачественная опухоль, сформированная из эпителия эмалевого органа зубного зачатка, десны или периодонта, у больных встречается в возрасте до 40 лет. Характеризуется медленным, безболезненным ростом, рецидивирует после оперативных вмешательств и имеет склонность к озлокачествлению. Различают две клинико-морфологические разновидности амелобластом – массивная (солидная) и кистозная (многокамерная).
На рентгенограммах массивная форма амелобластомы напоминает радикулярную кисту, но отличается от нее неправильными полицикличными контурами.
Миксома – доброкачественное новообразование из фиброзной ткани, локализующееся преимущественно в толще нижней челюсти.
На рентгенограммах Миксома выявляется в виде крупного очага разрежения костной ткани, неправильно округлой формы с четкими полицикличными контурами, разделенного костными перегородками на отдельные участки просветления. Для проведения дифференциальной диагностики с другими новообразованиями проводится биопсия.
Доброкачественные неодонтогенные опухоли
Остеома – ограниченное разрастание костной ткани, связанное с нарушением процесса остеогенеза. Различают внутрикостную остеому, локализующуюся в толще кости и экзофитную остеому, растущую на ее поверхности (экзостоз). По строению остеомы бывают компактными, губчатыми и смешанными.
На рентгенограммах остеомы выявляются как тени высокой интенсивности в виде дополнительного костного образования неправильной округлой формы, сидящего на ножке или на широком основании, имеющего четкие и ровные контуры. Локализацией экзофитных остеом являются гайморовы пазухи и край нижней челюсти. Внутрикостные остеомы выявляются как тени высокой интенсивности округлой или овальной формы с четкими и ровными контурами.
Гемангиома – сосудистая опухоль, возникающая в результате врожденного порока развития сосудов в околочелюстных мягких тканях или внутри кости.
На рентгенограммах картина гемангиом разнообразна. Опухоль видна в виде кистовидной полости с четкими или нечеткими контурами.
Остеобластокластома – опухоль, построенная из элементов костеобразовательной мезенхимы (остеокластов и остеобластов). Чаще поражается нижняя челюсть, опухоль характеризуется медленным течением, может малигнизироваться. Отмечаются вздутие кости, резорбция корней, рассасывание и смещение зубов.
На рентгенограммах выявляются два варианта ОБК – ячеистый и литический. При ячеистом варианте костная структура опухоли состоит из различной формы полостей, отделенных костными перегородками. Отмечается истончение и разрушение коркового слоя. Литическая форма проявляется крупной полостью, имеющей четкие полициклические контуры. Рост опухоли приводит к деформации лица, разрушению костных стенок околоносовых пазух и орбит.
Фиброзная дисплазия – врожденный порок костеобразования. Порок может проявиться как в эмбриональном, так и в постнатальном периоде глубоким нарушением нормального костеобразования. Наиболее часто заболевание обнаруживается в период активного роста челюстных и лицевых костей – в возрасте 7 – 12 лет. Различают монооссальную и полиоссальную форму фиброзной дисплазии, которая часто сочетается с различными эндокринными нарушениями.
Рентгенологическая картина разнообразна. На ранней стадии развития процесса определяется очаг деструкции костной ткани с четкими или нечеткими контурами. Поражение челюстей носит монооссальный характер. На нижней челюсти участок разрежения – овальный или эллипсоидный. Верхняя челюсть поражается чаще нижней, в процесс вовлекается глазница; может наступить облитерация гайморовой пазухи.
Возникает болезненно нарастающая асимметрия лица, что может нарушать прорезывание зубов, происходит их смещение; возможна резорбция корней, однако зубы остаются неподвижными. Иногда замыкающие кортикальные пластинки альвеол в зоне поражения отсутствуют. Деформация альвеолярного отростка происходит преимущественно в щечно-язычном направлении.
Злокачественные опухоли челюстей
Злокачественные опухоли челюстей по своему происхождению разделяются на опухоли эпителиальной природы и соединительнотканные. Эпителиальные опухоли представлены раковыми образованиями, исходящими из слизистой оболочки альвеолярных отростков, твердого неба, гайморовых пазух, слюнных желез. К соединительнотканным опухолям относятся саркомы (остеогенные, ретикулосаркомы, хондросаркомы и др.).
Рак слизистой оболочки верхнечелюстной пазухи характеризуется скрытым течением на начальных стадиях опухолевого процесса. Больные в большинстве случае поступают для специализированного лечения в3 и 4-ой стадиях, когда определяется опухолевая деструкция костных образований черепа.
На рентгенограммах в прямой (носо-подбородочной) и боковой проекциях определяется деструкция костных стенок гайморовой пазухи (верхней, нижней, внутренней, наружной), альвеолярного отростка, твердого неба; интенсивное затемнение пораженной гайморовой пазухи, которая выполнена опухолевыми массами и содержит жидкость. Кроме этого определяются тени опухолевой ткани, прорастающей в полость носа, орбиту, в мягкие ткани щеки (в аксиальной проекции).
Наиболее информативен в диагностике опухолей ЧЛО метод КТ. Он позволяет точно определять локализацию и распространение опухоли, ее структуру (плотность), деструкцию костных стенок, сопутствующие воспалительные изменения, оценивать эффективность проведенного лечения.
Радионуклидные исследования с туморотропными РФП позволяют проводить дифференциальную диагностику опухолей, определять их локализацию и распространение, оценивать эффективность лечения, выявлять рецидивы и метастазы.
Рак слизистой оболочки альвеолярного отростка и твердого неба поражает костную ткань челюстей вторично по мере распространения опухоли из слизистой оболочки на предлежащие участки верхней и нижней челюсти.
Опухоли слюнных желез и регионарных лимфоузлов могут прорастать в костную ткань нижней челюсти. Этот процесс выявляется на рентгенограммах в виде зон деструкции.
Остеогенная саркома чаще поражает нижнюю челюсть, возникает внутри кости из костеобразующей соединительной ткани. Различают остеобластические, остеолитические и смешанные формы остеосарком.
На рентгенограммах выявляется очаг деструкции костной ткани с нечеткими контурами. Характерным является развитие игольчатого периостита. При остеобластическом варианте в кости определяются очаги уплотнения, сливающиеся между собой. В смежных с опухолевой деструкцией участках кости выявляется остеопороз.
Патогенетически неодонтогенные кисты челюстей не связаны ни с зубами, ни с нару- шением развития зубообразовательного эпителия. Возникновение их связывают с нарушением эмбриогенеза лица (эмбриональные дисплазии). Это так называемые фиссуральные (щеле- вые) кисты. Развиваются в эмбриональном периоде на границе эмбриональных лицевых отро- стков. Локализуются на верхней челюсти, встречаются редко (по нашим данным в 2% случаях). В зависимости от локализации различают следующие фиссуральные кисты: носонебные, гло- буломаксиллярные и носоальвеолярные.
Носонебные кисты (кисты резцового канала) развиваются из эмбриональных остатков эпителия носонебного канала. Носонебный канал представляет собой эпителизированную
В зависимости от места развития кисты зависит её патомоосЬологическое строение. В верхнем отделе канала (ближе к носовой полости) кисты выстланы цилиндрическим или мерца- тельным эпителием, в нижних отделах — многослойным плоским.
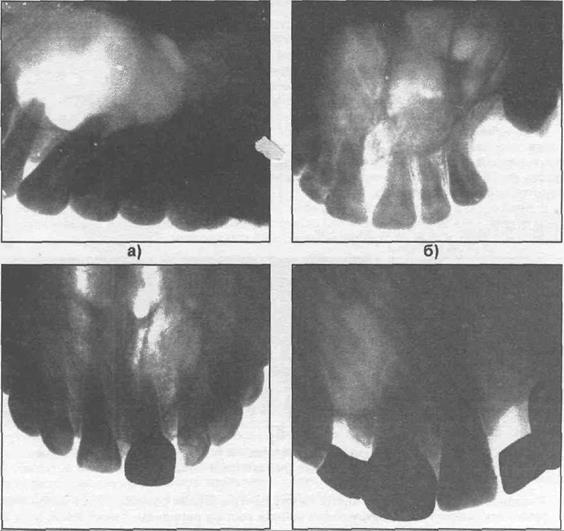
Рис. 27.5.1. Рентгенограммы верхней челюсти больных с носонебными
(резцового канала) кистами (а,б,в).
Располагаются носонебные кисты между центральными резцами. Рост кисты медлен- ный, безболезненный. После разрушения небной кости в переднем отделе неба, позади ин- тактных центральных резцов, появляется полушаровидное выпячивание с четкими грани- цами. При пункции можно получить прозрачную жидкость с кристаллами холестерина. Кисты могут нагнаиваться.
27. КИСТЫ ЧЕЛЮСТЕЙ
Глобуломаксиллярны е кист ы (интрамаксиллярные , шаровидно - верхнечелюст- ные) располагаются между боковым резцом и клыком на верхней челюсти. Образуются из эпи-телия в месте сращения двух эмбриональных лицевых отростков: лобного ( processus globulahs ) и верхнечелюстного < processus maxillaris ). Это неодонтогенные эпителиальные кисты челюстных костей. Оболочка их тонкая и выстлана плоским, кубическим или цилинд- рическим эпителием.
Кисты растут медленно, безболезненно. Нередко их обнаруживают случайно. Клинически они проявляют себя в виде безболезненного выпячивания в преддверии полости рта или неба. Могут прорастать в полость носа или в верхнечелюстную пазуху. Расположена киста в области интактных зубов. Нагноение кист бывает редко. При пункции можно получить прозрачную жид- кость с кристаллами холестерина.
На внутриротовои рентгенограмме имеется участок гомогенного разрежения костной тка- ни округлой формы с четкими границами. Киста расположена между интактным боковым рез- цом и клыком (рис. 27.5.2).
69 0
в) г)
Рис. 27.5.2. Рентгенограммы верхней челюсти больных с глобуломаксиллярными кистами (а,б,в,г).
27.5. НЕОДОНТОГЕННЫЕ КИСТЫ ЧЕЛЮСТЕЙ
Отмечается дивергенция (расхождение) корней этих зубов, периодонтальная щель со- хранена. Диагноз усложняется если боковой резец или клык разрушен (периодонтитный).
Носоальвеолярные кисты (носогубные кисты преддверия носа) развиваются из остатков эмбрионального эпителия на границе трех эмбриональных отростков: лобного, наруж- ного носового и верхнечелюстного. Киста выстлана оболочкой, покрытой плоским, кубическим, переходным или мерцательным эпителием. Располагаются в области носогубной борозды под основанием крыла носа.
Носоальвеолярные кисты находятся на передней стенке верхнечелюстной кости в пред- дверии полости рта, в проекции корней бокового резца и клыка. Вызывают деформацию (вдав- ление) наружной кортикальной пластинки. В области носогубной борозды под основанием крыла носа, имеется малоподвижное, эластичное выпячивание округлой формы с четкими границами и неспаянное с окружающими тканями. Может наблюдаться сужение входа в нос. Данные кисты, ло- кализуясь на верхнечелюстной кости расположены в толще мягких тканей. При пункции можно по- лучить прозрачную, желтоватую, несколько вязкую, жидкость с кристаллами холестерина. Рентге- нологически киста ничем себя не проявляет, в некоторых случаях может быть небольшое округлое просветление (за счет углубления) костной ткани в месте нахождения кисты. Зубы, расположенные в зоне кисты, интактные. Диагноз уточняется при проведении оперативного вмешательства.
ЛЕЧЕНИЕ КИСТ ЧЕЛЮСТЕЙ
Кисты челюстей лечатся хирургическим способом. Известны два основных оперативных метода — цистэктомия и цистотомия.
Цистэктоми я это радикальный хирургический метод лечения, который заключается в полном удалении оболочки кисты с последующим зашиванием операционной раны наглухо (наложением на рану первичного глухого шва).
Цистотоми я это метод оперативного лечения, при котором удаляется наружная (перед- няя) стенка кисты вместе с прилегающей к ней костью и имеющуюся внутрикостную полость со- общают с преддверием рта, т.е. кистозную полость превращают в добавочную бухту полости рта.
Показанием к иистэктомии являются одонтогенные и неодонтогенные кисты челюстей в любом возрасте.
Показанием к иистотомии могут быть:
1. большие кисты верхней челюсти, которые прорастают в верхнечелюстную пазуху с разрушением костного дна полости носа и небной пластинки;
2. обширные кисты нижней челюсти со значительным истончением костных стенок челю- сти (в том случае, если полное удаление оболочки кисты может значительно ослабить прочность челюсти и способствовать возникновению патологического перелома);
3. старческий возраст больного или наличие тяжелых сопутствующих заболеваний (сердечно-сосудистых, эндокринных, кахексия и др,);
4. гематологические заболевания (геморрагические диатезы, гемофилия и т.п.);
5. в сменном прикусе, если при попытке полного удаления оболочки кисты могут повре- диться зачатки постоянных зубов, что отразится на формировании нормального прикуса.
Преимуществом иистэктомии нужно считать то, что удаляется вся оболочка кисты, ко- торая подвергается патоморфологическому исследованию, а в образовавшейся костной полости происходит репаративная регенерация кости, т.к. послеоперационная рана зашивается наглухо.
Недостатки и истэктомии: травматичность операции; возможность повреждения рядом расположенных интактных зубов; травмирование нервно-сосудистого пучка; вероятность вскры- тия стенок верхнечелюстной пазухи или носовой полости; не исключена возможность аутолиза (разложения) кровяного сгустка, находящегося в костной полости.
Преимущества и истотомии: малая травматичность; операция легко выполнима; нет опасности повреждения фолликулов постоянных или интактных зубов, а также окружающих ко- стных структур, полостей и нервно-сосудистых стволов.
Недостатки и истотомии: нерадикальность оперативного вмешательства; образование добавочных бухт (полостей), которые требуют длительного послеоперационного ухода; наличие послеоперационных деформаций челюстей; образовавшиеся открытые послеоперационные дефекты челюстей ухудшают очищение полости рта ротовой жидкостью, что создает условия для размножения микроорганизмов.
Методика операции цистэктомии . Оперативное вмешательство проводится под мест- ным обезболиванием. На вестибулярной поверхности альвеолярного отростка челюсти делают трапециевидный (в передних отделах) или угловой (в боковых отделах) разрез. Горизонталь- ный разрез слизистой проводят по гребню альвеолярного отростка при отсутствии зубов или по шейке зубов. Разрез делают до кости. Боковые разрезы мягких тканей для отслаивания слизисто-надкостничного лоскута необходимо проводить так, чтобы они проходили по
691
27. КИСТЫ ЧЕЛЮСТЕЙ
здорово й кости, т.е. н а расстоянии н е менее 1 см от рентгенологических границ кисты. Это следует делать потому, чтобы не было совпадения линий швов с дефектом кости, что при- водит к образованию свищей, ведущих в послеоперационную костную полость. Отслаивают распатором слизисто-надкостный лоскут. В дальнейшем приступают к трепанации кости или расширению уже имеющегося трепанационного отверстия (рис. 27.6.1).
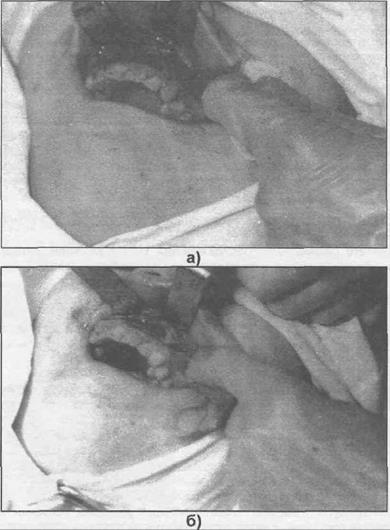
Рис. 27.6.1. Этапы проведения цистэктомии : а - отслоение слизисто-надкостничного лоскута, 6 - внешний вид костной раны после удаления кистознои оболочки.
Рис.27.6.2 . Рентгенограммы нижней челюсти больного с радикулярной кистой, а -до
Дата добавления: 2018-11-24 ; просмотров: 940 ;

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рентгенодиагностика кист челюстей
Согласно Международной гистологической классификации одонтогенных опухолей, кист челюстей и смежных заболеваний (ВОЗ, 1971 г.), различают кисты челюстей, формирующиеся в результате нарушения их развития, и кисты воспалительной природы (радикулярные).
В группу кист, связанных с нарушением развития, включены одонтогенные (первичная киста - кератокиста, зубосодержащая - фолликулярная киста, десневая киста и киста прорезывания) и неодонтогенные (киста носонебного канала и шаровидно-верхнечелюстная) фиссуральные кисты и носогубная киста.
Среди кист преобладают фолликулярные и радикулярные. Они в 3 раза чаще образуются на верхней челюсти.
Зубосодержащая (фолликулярная) киста является пороком развития зубообразовательного эпителия, встречается преимущественно на втором-третьем десятилетии жизни. На рентгенограмме определяется одиночный очаг деструкции ткани округлой или овальной формы диаметром 2 см и более с четко очерченными, иногда волнистыми контурами. Весь зачаток, коронка или часть ее, иногда два зачатка погружены в полость кисты. Корни зубов на разной стадии формирования могут находиться вне кисты. Зуб в зубном ряду отсутствует, однако фолликулярная киста может развиться и из зачатка сверхкомплектного зуба. Экспансивно растущая киста вызывает смещение зачатков рядом расположенных зубов. Так, смещение зачатка третьего нижнего моляра кверху может служить косвенным признаком наличия фолликулярной кисты. Кисты вызывают выраженную деформацию лица вследствие вздутия челюсти, кортикальные пластинки смещены, истончены, однако деструкция их отмечается редко.
Болевые ощущения при фолликулярной кисте, как правило, отсутствуют, и ее обнаружение на рентгенограмме может явиться случайной находкой. Задержка прорезывания зуба иногда является единственным клиническим признаком, позволяющим заподозрить патологию. Боли появляются при инфицировании кисты и давлении на чувствительные нервные окончания. Исключение составляют фолликулярные кисты, располагающиеся в зоне молочных моляров, иногда сопровождающиеся болевыми ощущениями, возможно, обусловленными давлением кисты на незащищенную пульпу резорбированного корня молочного зуба.
Значительные трудности, возникающие при диагностике фолликулярных кист верхней челюсти у детей, обусловлены тем, что интерпретацию рентгенологической картины затрудняют расположенные над молочными зубами зачатки постоянных зубов.
Радикулярная киста, являющаяся конечным этапом развития кистогранулемы, образуется вследствие пролиферации метаплазированного эпителия и превращения гранулематозной ткани в муциноподобное вещество. Она может образоваться и как осложнение эндодонтических мероприятий при проталкивании некротизированной пульпы в периодонт периапикально, особенно при манипуляциях, проводимых под анестезией.
У детей в возрасте 7-12 лет радикулярные кисты чаще развиваются в области нижних моляров (в 2-3 раза чаще, чем на верхней челюсти), у взрослых поражается главным образом верхняя челюсть во фронтальном отделе.
Рост кисты происходит не столько за счет разрастания эпителия, сколько в результате увеличения внутриполостного давления. Отмечается увеличение кисты в объеме с рассасыванием и перестройкой окружающей костной ткани. Давление внутри кисты колеблется от 30 до 95 см вод. ст. В течение нескольких лет диаметр кисты достигает 3-4 см.
Радикулярная киста представляет собой полость, выстланную оболочкой и содержащую богатую холестерином жидкость. Наружный слой оболочки представлен плотной фиброзной соединительной тканью, внутренний - многослойным плоским неороговевающим эпителием.
На рентгенограмме киста определяется в виде очага деструкции костной ткани округлой или овальной формы с четкими, ровными, иногда склерозированными контурами. В отличие от гранулемы для радикулярной кисты характерно наличие склеротического ободка по контуру.
Вместе с тем надежно отличить радикулярную кисту от гранулемы по рентгенологическим данным невозможно. При присоединении вторичного воспалительного процесса (нагноившаяся киста) четкость контуров нарушается, могут появляться свищевые ходы.
Верхушка корня зуба, обычно пораженного кариесом или леченного по поводу пульпита или периодонтита, погружена в полость кисты. По мере экспансивного роста киста вызывает смещение кортикальных пластинок; на нижней челюсти преимущественно в щечно-язычном направлении, на верхней - в небно-вестибулярном. Иногда киста растет вдоль губчатого слоя нижней челюсти, не вызывая ее деформации.
Направление роста кисты в определенной степени обусловлено особенностями анатомического строения нижней челюсти. При кистах, расположенных до третьих нижних моляров, деформация происходит преимущественно в щечном направлении, так как кортикальная пластинка с этой стороны тоньше, чем с язычной. При распространении кисты за третий моляр вздутие чаще происходит в язычную сторону, где пластинка тоньше.
В результате вздутия кости возникает асимметрия лица. В зависимости от состояния оттесненной кортикальной пластинки при пальпации этой области отмечается симптом пергаментного хруста (при резком истончении пластинки) или флюктуация (при ее прерванности пластинки). Киста вызывает смещение и раздвигание корней рядом расположенных зубов (дивергенция корней и конвергенция коронок). Положение причинного зуба обычно не изменяется. При дефекте зубного ряда в этой области коронки веерообразно наклоняются друг к другу.
У больных с гранулемами, оставленными после удаления причинного зуба, может развиться остаточная (резндуальная) киста. Киста, расположенная у лунки удаленного зуба, обычно имеет эллипсовидную форму, диаметр ее не превышает 0,5 см. В дальнейшем киста вызывает деформацию челюсти и асимметрию лица. Резидуальные кисты чаше образуются на верхней челюсти у мужчин.
В связи с наличием признаков хронического воспаления в стенках кист, расположенных у корней верхних премоляров и моляров, они могут вызывать неспецифическую реакцию близко прилегающей к ним слизистой оболочки верхнечелюстной пазухи. Степень выраженности реакции слизистой оболочки зависит от толщины костной прослойки между ней и патологическим очагом у верхушки корня.
В зависимости от взаимоотношения между кистой и верхнечелюстной пазухой различают прилегающие, оттесняющие и проникающие кисты.
При прилегающих кистах между слизистой оболочкой и кистой видны неизмененная кортикальная пластинка альвеолярной бухты и костная структура альвеолярного отростка. При оттесняющих кистах кортикальная пластинка альвеолярной бухты пазухи смещена кверху, но целость ее не нарушена. На рентгенограмме проникающие кисты имеют вид полусферической тени с четким верхним контуром на фоне воздуха верхнечелюстной пазухи, кортикальная пластинка альвеолярной бухты местами прерывается или отсутствует. Значительную помощь при определении взаимоотношений между кистой и верхнечелюстной пазухой оказывают ортопантомограммы, боковые панорамные рентгенограммы и контактные внеротовые снимки в косой проекции.
Отличительное распознавание радикулярных кист верхней челюсти и ретенцнонных кист слизистой оболочки верхнечелюстной пазухи сопряжено с определенными трудностями. На зонограммах и томограммах в лобно-носовой проекции киста имеет вид тени овальной, сферической формы, иногда сужающейся к основанию, с четким контуром на фоне воздушной пазухи. Ретенционные кисты могут увеличиваться, остаются без изменений или подвергаются регрессии.
Для выявления взаимоотношения радикулярных кист с дном полости носа целесообразно выполнить прямые панорамные рентгенограммы.
При больших кистах верхней челюсти, прорастающих в мягкие ткани щеки, наиболее информативны рентгенограммы в косых тангенциальных проекциях.
Кератокиста возникает как порок формирования зубного зачатка и характеризуется кератинизацией выстилающего полость многослойного ороговеваюшего плоского эпителия. Она чаще локализуется за третьими нижними молярами в области угла и ветви и имеет наклонность распространяться вдоль тела и в межальвеолярные перегородки, смещая корни зубов, но не вызывая их резорбции. Контуры полости ровные, четкие, склерозированные.
Развиваясь иногда вблизи формирующегося фолликула, киста отделена от него лишь соединительнотканной капсулой и по формальной рентгенологической картине напоминает фолликулярную кисту. Окончательный диагноз устанавливают лишь после гистологического исследования. Рецидивы после операции возникают в 13-45 % случаев.
Киста носонебного канала относится к фиссуральным неодонтогенным кистам. Киста развивается из эмбриональных остатков пролиферирующего эпителия, иногда сохраняющегося в резцовом канале. Рентгенологически киста проявляется в виде очага разрежения костной ткани округлой или овальной формы с ровными четкими контурами. Киста расположена по средней линии в передних отделах твердого неба выше корней центральных резцов. Замыкающие кортикальные пластинки лунок и периодонтальные щели прослеживаются на фоне кисты.
Рентгенологический метод исследования является распространенным, доступным методом, характеризующимся простотой исполнения, дешевизной. Он позволяет выявить кисту, определить ее
размеры, локализацию, соотношение с зубами.
Признаком наличия кистозной полости является образование округлой или овальной формы достаточно однородной структуры с четкими ровными контурами. При лучевой диагностике радикулярной кисты удается проследить связь кистозной полости с верхушкой
корня зуба. Нередко корень зуба проникает в полость кисты. В структуре фолликулярной кисты всегда определяется коронковая часть непрорезавшегося, как правило, полностью сформированного зуба. На рентгенограммах изучаются такие симптомы: форма и размер кистозной полости, локализация, состояние кортикальных пластин челюсти, однородность структуры, наличие внутриполостных перегородок, степень деструкции костей и состояние зубов в проекции кисты. Контактные внутриротовые рентгенограммы обладают достаточной информативностью для определения кист небольших размеров и оценки состояния пародонта. При кистах больших размеров они не дают полной информации о рентгенологических признаках, а что особенно важно, не позволяют в полной мере оценить окружающие области, например верхнечелюстной синус. На рентгенограмме происходит суммация теней различных образований челюстно-лицевой области, что создает трудности при изучении рентгенограмм Радиовизиография с последующим компьютерным анализом оптической плотности изображения является диагностически значимым методом для оценки плотности костной ткани. Ее проводят для контроля процесса остеорегенерации в области костного дефекта после оперативного вмешательства.
Основной методикой рентгеновского исследования челюстно-лицевой области является ортопантомография (ОПТГ), которая совершенствуется, переходя на цифровой способ получения изображения. На ОПТГ отображается панорамный рентгеновский снимок зубочелюстной системы пациента, на котором видны верхняя и нижняя челюсти, развёрнутые в плоскости, корни, каналы зубов, имеющиеся имплантаты, ортопедические конструкции, пломбы, а также пародонтальные щели, гайморовы пазухи, носовые
ходы, височно-нижнечелюстные суставы, нижнечелюстной канал.

Методика оправдана для предварительных скрининговых исследований широких масс населения, поэтому активно используется при диспансеризации. Ортопантомография превосходит стандартные рентгеновские снимки и позволяет дифференцировать кисты одонтогенного и риногенного происхождения, оценивать окружающие структуры лицевого отдела головы. Однако ОПТГ имеет ряд ограничений — изображение является плоскостным, что не дает возможности оценить распространение кистозного процесса и состояние окружающих структур, а также не в полной мере дает информацию о состоянии корневых каналов.
Разрешающая способность у конусно-лучевого компьютерного томографа при визуализации корневых каналов зубов и костных структур альвеолярных частей не имеет аналогов. Конусно-лучевой компьютерный томограф позволяет проводить реконструкцию срезов под любым углом к зубной дуге. Благодаря этому лучевой диагност получает более полноценную и четкую визуализацию изображения. При лучевой диагностике патологии лицевого отдела головы особое внимание следует уделять оценке целостности костных стенок полости носа и верхнечелюстной пазухи, состоянию слизистой оболочки ЛОР-органов, наличию или отсутствию патологических соустий между полостью рта и носовой полостью через свищевой ход. Точность визуализации вышеперечисленных признаков влияет на выбор тактики лечения и прогноз в послеоперационном периоде.
Читайте также:

