Инвазивная карцинома простаты диагностируемая микроскопически
Что Вам известно о мужском раке
Инвазивная протоковая карцинома представляет собой злокачественное образование предстательной железы, которое развивается в простате. Данный вид недуга относится к наиболее часто диагностируемым опухолям, наблюдаемым у мужчин разных стран мира. В нашем государстве процент мужчин, пораженных этим недугам стремительно, возрастает и с каждым годом показатель увеличивается на 2,5 %.
Протоковая инвазивная карцинома предстательной железы встречается практически у каждого 7-го мужчины, возраст которого превысил отметку в 50 лет. Такое онкозаболевание является очень сложной формой, которое может не сопровождаться заметными клиническими проявлениями.

Инвазивная протоковая карцинома возникает у мужчин старшего возраста. Поэтому, следует регулярно посещать специалиста, начиная с 45-ти летнего возраста.
Течение болезни предстательной железы сопровождается симптомами, аналогичными доброкачественным патологиям:
- регулярное мочеиспускание;
- появление выделений в ночное время;
- возникновение чувства, что мочевой пузырь опустошается не полностью;
- наблюдение неприятных жгущих и болевых ощущений в процессе мочеиспускания.
Все эти проявления свидетельствуют о наличии проблемы, т.е. о протекающем воспалительном процессе, который необходимо немедленно устранить. Игнорирование наблюдаемых изменений и несвоевременное обращение к специалисту может привести к очень серьезным последствиям, в частности к проявлению такого заболевания как протоковая инвазивная карцинома предстательной железы.

Если после обнаружения проблем и вышеупомянутых симптомов Вы отказались посещать врача, то рискуете попасть в список пациентов, которым, при обращении к специалисту, диагностировали рак 3-й, либо 4-й степени. Как ни странно, но в такую ситуацию попадает порядка 60-ти процентов больных мужчин.
Избавление от болезни, в подобных ситуациях, довольно проблематичное, поскольку эти стадии рака являются запущенными случаями. Если же заболевание обнаружено своевременно (1 или 2-я стадия), то практически во всех случаях больным удается избавиться от проблемы, при условии что они не игнорируют предписания врача.
Карцинома железы (простаты), как правило, сопровождается такими признаками как регулярное и очень затрудненное мочеиспускание. Если мужчина обнаружил у себя подобные симптомы, он должен незамедлительно обратиться к врачу — урологу.

Рак простаты в большинстве ситуаций развивается довольно долгое время, благодаря чему протекает без проявления признаков, либо сигнализирует о своем появлении малозаметными симптомами, которые схожи с признаками доброкачественной гиперплазии простаты (предстательной железы).
В запущенных случаях, при развитии такого недуга, как карцинома простаты, могут появиться следующие нарушения:
- появление довольно сильной боли в нижней области живота;
- сильное жжение в процессе опорожнения мочевого пузыря;
- наблюдение кровяных сгустков в сперме;
- недержание мочи;
- появление ноющей боли в промежности, а также в зоне поясницы;
- наблюдение кровотечения и болевых ощущений в районе прямой кишки;
- дисфункция эректильная.
Карцинома железы сопровождается и множеством других неприятных проявлений. Если проблемы с простатой перешли в запущенную форму, то надеяться на эффективное лечение не всегда возможно.
Сегодня данной проблемой активно занимаются специалисты во всем мире, поэтому если Вас интересует эффективное лечение, но всяческие надежды произвести его у наших специалистов исчезли, то можно обратиться в зарубежные клиники.

Люди желающие излечиться от этой болезни, могут воспользоваться клиниками Швейцарии, Израиля, Германии либо иных государств.
Сегодня есть возможность проконсультироваться у специалистов, занимающихся организацией лечения в зарубежных странах. Как правило, они могут подсказать его стоимость и расскажут о других организационных моментах.
В настоящий момент имеется множество клиник в различных государствах, осуществляющих эффективное лечении протоковой инвазивной карциномы простаты. В это число входят, такие известные учреждения как:
Протоковая аденокарцинома. Ductal adenocarcinoma. 8500/3
Синоним: аденокарцинома с эндометриоидными признаками.
Протоковая аденокарцинома составляет 0,2-0,8% аденокарцином предстательной железы. Встречается преимущественно у пожилых мужчин. При цистоскопии опухоль может иметь вид множественных червеобразных масс, выступающих из протоков вблизи предстательной маточки (производного мюллеровых протоков), в большинстве случаев цистоскопия неинформативна. Уровень простатического специфического антигена (PSA) при этом может оставаться в пределах нормы.
Микроскопически опухоль представлена папиллярными, криброзными структурами, комплексами сливающихся желез, может формировать сосочки, выстланные многослойным призматическим эпителием. Гистологически опухоль напоминает эндометриоидную аденокарциному матки.
Митотическая активность протоковой аденокарциномы выше, чем в типичной аденокарциноме. Эндометриоидная опухоль предстательной железы сейчас рассматривается как один из вариантов аденокарциномы (3.28 и 3.29).

Рис. 3.28. Протоковая аденокарцинома предстательной железы. Окраска гематоксилином и эозином. х100

Рис. 3.29. Протоковая аденокарцинома предстательной железы. Окраска гематоксилином и эозином. х200
По характеру роста выделяют шесть подтипов опухоли:
• неинвазивная протоковая аденокарцинома;
• папиллярная аденокарцинома;
• криброзная аденокарцинома;
• угревидная (комедокарцинома) аденокарцинома;
• мультикистозная аденокарцинома;
• аденокарцинома уротелиального типа.
Неинвазивная протоковая аденокарцинома встречается нередко, но до сих пор нет четких критериев ее отличия от PIN высокой степени. Диагноз протокозой аденокарциномы in situ выставляется при массивном разрастании криброзных и протоковых структур в просвете простатических желез независимо от наличия слоя базальных клеток. Цитологическая атипия (анаплазия и увеличение размера ядра, редкие фигуры митоза) характеризует как криброзный. так и па пиллярный компонент.
Подобная простатическая интраэпителиальная неоплазия (PIN) протоковая карцинома оценивается как 6 баллов по Глисону (3 + 3).
Комедокарцинома характеризуется очагами некроза в просветах желез, окруженных опухолевыми клетками. Картина напоминает угревидный рак молочной железы. Такой тип роста опухоли относится к 5-му уровню градации по Глисону. Комедокарцинома встречается только в сочетании с другими типами аденокарциномы, в связи с чем ее не выделяют как отдельный клинический вариант (рис. 3.30 и 3.31).

Рис. 3.30. Протоковая аденокарцинома предстательной железы со структурами комедокарциномы. Окраска гематоксилином и эозином. х50

Рис. 3.31. Протоковая аденокарцинома в парауретральной зоне с раковыми эмболами в кровеносных сосудах. Окраска гематоксилином и эозином. х200
Уротелиальный тип протоковой аденокарциномы встречается крайне редко. Опухоль развивается из эпителия простатической порции уретры или проксимальных протоков. Эту форму опухоли бывает сложно отличить от метастаза колоректального рака. Выделяют несколько подтипов уротелиальной протоко вой аденокарциномы: муцинозный рак, муцинозный рак кишечного типа и уротелиальный вариант.
Для уротелиальной аденокарциномы характерны диффузная экспрессия СК7 фокальная экспрессия цитокератина 34вЕ12, тромбомодулина. СК20 (иммунофенотип уротелия), слабая или отрицательная экспрессия PSA и простатической кислой фосфатазы (РАР). Дифференциальная диагностика проводится с обычной муцинозной аденокарциномой (PSA+, РАР+, СК7-, СК20-. 34вЕ12-), уротелиальной карциномой с железистой дифференцировкой, вторичной аденокарциномой, чаще всего колоректальной (СК20+, СК7+ фокально, 340Е12-).
Протоковую аденокарциному простаты следует дифференцировать с уротелиальной карциномой простаты, доброкачественным полипом, нефрогенной метаплазией, пролиферативным папиллярным уретритом, инвертированной папилломой уретры, складками слизистой оболочки уретры.
В сложных случаях при малом количестве материала помогает ИГХ-исследование с простатическим специфическим антигеном и РАР (реакция положительна в протоковой карциноме и отрицательна в уротелиальной раке). Доброкачественные изменения можно отличить по отсутствию ядерной атипии.
Прогноз протоковой аденокарциномы менее благоприятный, чем ацинарной.
Муцинозная (коллоидная) аденокарцинома. Colloid adenocarcinoma. 8480/3
Коллоидная аденокарцинома представлена клетками с крупным ядром и признаками цитологической атипии. Ядерная атипия клеток может быть слабо выражена или отсутствовать, однако продукция большого количества слизи выдает злокачественную природу опухоли (рис. 3.32 и 3.33). В опухоли могут присутствовать единичные перстневидные клетки. Чаще коллоидная аденокарцинома развивается в переходной зоне предстательной железы.

Рис. 3.32. Коллоидная аденокарцинома. Выраженное внутрипросветное слизеобразование. Окраска гематоксилином и эозином. х200
Слизь в нормальной ткани простаты окрашивается реактивом Шиффа, альциановым синим, муцикармином. Для доброкачественных изменений характерна продукция нейтральной слизи (возможно образование небольшого количества кислого муцина), для коллоидной аденокарциномы — кислой слизи. Секреция кислого муцина описана при атипичной аденоматоидной гиперплазии, муцинозной метаплазии, PIN, склерозирующем аденозе, гиперплазии клеток базального слоя.
Не существует общего мнения о том, необходимо ли оценивать все коллоидные аденокарциномы простаты как 4-ю градацию по Глисону или можно игнорировать внеклеточный муцин и оценивать только архитектонику. J.l. Epstein предложил следующую методику оценки: если в слизи плавают криброзные структуры, то это 4-я градация по Глисону (встречается чаще); если в слизи плавают единичные сформированные железы, то это 3-я градация по Глисону.
При ИГХ-исследовании в большинстве опухолей выявляется экспрессия PSA и простатической кислой фосфатазы, экспрессия СЕА отсутствует, что отличает коллоидную аденокарциному от опухолей с перстневидноклеточной дифференцировкой. Метастатические очаги чаще имеют строение обычной ацинарной аденокарциномы. З-летняя выживаемость больных с муцинозной аденокарциномой простаты составляет лишь 50%, 5-летняя 25%, медиана выживаемости 6.4 года.
Дифференциальный диагноз необходимо проводить с метастазами муцинозной аденокарциномы толстой кишки или мочевого пузыря.
Перстневидноклеточная карцинома. Signet-ring cell adenocarcinoma. 8490/3
Редкий вид аденокарциномы предстательной железы, характеризующийся наличием крупных клеток с оптически пустой цитоплазмой, продуцирующие слизь. Перстневидные клетки обнаруживаются в 2,5% ацинарных аденокарцином, но для постановки диагноза необходимо, чтобы не менее 25% опухоли были представлены характерными клетками (рис. 3.34-3.36).

Рис. 3.34. Перстневидноклеточная аденокарцинома. Слизь-продуцирующие клетки с оптически пустой цитоплазмой инфильтрируют строму железы Окраска гематоксилином и эозином. х200

Рис. 3.35. Перстневидноклеточная аденокарцинома. Ядра клеток оттеснены к периферии большим количеством слизи. Окраска гематоксилином и эозином. х400

Рис. 3.36. Перстневидноклеточная аденокарцинома. В цитоплазме опухолевых клеток определяется большое количество вакуолей, оттесняющих ядра к периферии. Окраска гематоксилином и эозином. х400
Для перстневидноклетонного рака характерны диффузный инфильтративный рост, периневральная и периваскулярная инвазия, массивное распространение за пределы органа.
Во всех описанных случаях перстневидноклеточная аденокарцинома сочеталась с другим видом опухоли (ацинарной, криброзной, солидной, угревидной).
При постановке диагноза перстневидноклеточной аденокарциномы предстательной железы следует исключить метастатическое поражение, в первую очередь из желудка.
Аденокарцинома с нейроэндокринной дифференцировкой. Neuroendocrine differentiation within adenocarcinoma
Чаще этот вариант рака встречается в виде компонента в типичной ацинарной аденокарциноме. Опухоль представлена гнездами и тяжами относительно мелких мономорфных клеток с гиперхромными ядрами, формирующих розетко подобные структуры (рис. 3.37-3.39). Чаще всего клетки экспрессируют хромогранин. серотонин и не экспрессируют рецепторы андрогенов.

Рис. 3.37. Нейроэндокринный рак. Инфильтративный рост мелких гиперхромных клеток в паренхиме железы. Окраска гематоксилином и эозином. х200

Рис. 3.38. Нейроэндокринный рак. Формирование розеткоподобных структур. Окраска гематоксилином и эозином. х100

Рис. 3.39. Нейроэндокринный рак. Солидные участки из мелких клеток с наличием митозов. Окраска гематоксилином и эозином. х630
Около 10% карцином предстательной железы содержат немногочисленные нейроэндокринные клетки с характерной зернистой эозинофильной цитоплазмой. Обнаружение нейроэндокринных клеток при доброкачественных патологических процессах и простатических интраэпителиальных неоплазиях не имеет клинической значимости.
Однако большое их количество в аденокарциноме считается плохим прогностическим признаком Имеются данные, что низкая пролиферативная и апопготическая активность связана с резистентностью к лучевому и цитотоксическому воздействию.
Аденокарцинома с крупными эозинофильными гранулами. Adenocarcinoma with Panel cell-like neroendocrine differentiation
Карциноид. Carcinoid. 8240/3
Мелкоклеточная карцинома. Small ceil carcinoma. 8041/3
Микроскопическое строение опухоли не отличается от мелкоклеточного рака других локализаций. Опухолевые клетки характеризуются наличием в цитоплазме мелких гранул, неконденсированным хроматином, мелким, плохо различимым ядрышком. Характерна экспрессия серотонина, кальцитонина, адренокортикотропного гормона, в-hCG, бомбезина, ингибина; клетки могут экспрессировать простатический специфический антиген, РАР, а в ряде случаев не проявляют специфичных признаков иммуногистохимической диагностики (ИГХ).
При данном типе опухоли уровень PSA в сыворотке может не повышаться. Опухоль отличается агрессивным клиническим течением.
Мелкоклеточная карцинома простаты имеет уникальные гистологические, иммуногистохимические и клинические характеристики, отличающиеся от ацинарной аденокарциномы с суммой Глисона 10 (5 + 5). Мелкоклеточная карцинома не оценивается по Глисону. Если мелкоклеточная карцинома сочетается с ацинарной, оценивается ацинарный компонент.
Дифференциальный диагноз проводится с примитивной нейроэктодермальной опухолью, десмопластической мелкоклеточной опухолью, злокачественной лимфомой.

Рак простаты (предстательной железы) является одним из самых часто встречающихся видов злокачественных опухолей у мужчин. Существует несколько типов рака простаты, различающихся по строению и характеристикам клеток опухоли. Наиболее частым из них является аденокарцинома — злокачественное новообразование из клеток железистого эпителия.
- Отличия аденокарциномы от аденомы
- Причины возникновения и факторы риска
- Виды заболевания (классификация)
- Стадии
- Симптомы
- Диагностика
- Лечение
- Восстановительный период после лечения
- Осложнения
- Рецидивы
- Прогноз выживаемости и профилактика
Отличия аденокарциномы от аденомы
В ряде случаев пациенты смешивают два принципиально разных понятия — аденокарцинома простаты и аденома простаты. Аденомой простаты называют доброкачественную гиперплазию предстательной железы, также вызывающую рост простаты и нарушение ее функции, но не являющуюся раком. Симптоматика может быть схожей, однако подходы к лечению и прогноз различны, поэтому важно не смешивать эти два заболевания. Следует также заметить, что аденома, хотя и не является раком, может вызывать серьезные осложнения и может озлокачествляться, и также требует внимания и лечения у профильного специалиста.
Причины возникновения и факторы риска
Причина возникновения аденокарциномы та же, что и большинства онкологических заболеваний, — неспособность противоопухолевого иммунитета справиться с появившейся клеткой опухоли. Правильней говорить о факторах риска аденокарциномы простаты как отдельного вида опухоли. К ним относятся:
- Возраст пациента. Данный вид опухоли намного чаще встречается у мужчин пожилого возраста.
- Наследственность. Существует генетическая предрасположенность к аденокарциноме простаты. Лица, родственники которых страдали этим заболеваниям, подвержены большему риску, чем те, у кого в роду подобной патологии не отмечалось.
- Гормональный фон. В настоящее время проводятся исследования, которые позволят более сформулировать, какие именно гормоны являются ключевыми в рамках повышения риска рака простаты. На сегодняшний момент известно, что нарушение ( чаще всего в силу возраста) нормального гормонального баланса ведет к повышению риска.
- Внешние факторы. К ним относятся работа на вредных производствах, инфекции, нерациональное питание, избыточная инсоляция.
Отдельно следует упомянуть предраковые заболевания. Это атипическая гиперплазия и интраэпителиальная неоплазия предстательной железы. Атипическая гиперплазия является факультативным предраком простаты, т.е. переход ее в рак возможен, но не обязателей. Интраэпителиальная неоплазия — это облигатный предрак, который без должного лечения неизменно ведет к аденокарциноме.
Виды заболевания (классификация)
В зависимости от типа образующих опухоль клеток аденокарциномы простаты делятся на следующие морфологические типы:
- мелкоацинарная;
- крупноацинарная;
- криброзная;
- солидно-трабекулярная;
- иные
Также в онкоурологии применяется классификация Глисона, согласно которой степень дифференцировки опухоли разделяется на пять градаций:
- новообразование состоит из некрупных однородных желез с минимальными изменениями ядер;
- опухоль содержит группы желез, разделенных стромой, но расположенных кучно;
- железы, из которых состоит опухоль различаются по размеру и строению , характерна инфильтрация в строму и окружающие ткани;
- опухоль состоит клеток с резко выраженной атипией и инфильтрирует окружающие ткани;
- опухоль представлена слоями недифференцированных атипичных клеток.
Классическое подразделение опухолей по системе TNM также применимо. Этот вид классификации указывает на размеры опухоли и наличие или отсутствие метастазов в лимфоузлы и удаленные органы.

Стадии
В стадиях аденокарциномы простаты выделяют:
Стадия А (А1, А2). Ранняя, как правило, бессимптомная, стадия, при которой опухолевые клетки содержатся только в предстательной железе. Крайне редко диагностируется.
Стадия B (B0, B1, B2). Клетки опухоли в пределах простаты, однако образование уже прощупывается при пальпировании, уровень ПСА повышен.
Стадия C (C1, C2). Опухоль выходит за пределы простаты, прорастая капсулу и распространяясь на соседние органы.
Стадия D (D0, D1, D2, D3). Наиболее поздняя и тяжелая стадия. Характеризуется метастазированием в лимфоузлы и отдаленные органы.
При формулировке диагноза зачастую используется несколько классификаций, что позволяет более точно описать характер заболевания.
Симптомы
Диагностика
Диагностика аденокарциномы простаты начинается со сбора жалоб, расспроса пациента о тех или иных беспокоящих его симптомах неблагополучия, касающегося процессов мочеиспускания и половой функции. На ранних стадиях этих симптомов может и не быть. После опроса больного врач проводит осмотр, включающий в себя пальцевое исследование прямой кишки. Именно через прямую кишку можно почувствовать наощупь с помощью пальца предстательную железу и оценить ее размеры, плотность и однородность. Исследование является безболезненным.
Более точными методами диагностики являются ультразвуковое исследование простаты трансректальным датчиком, компьютерная и магниторезонансная томография, сцинтиграфия. Также применяются лабораторные методы исследования, начиная от анализов крови и мочи, заканчивая специфическими, такими как онкомаркер ПСА. Биопсия простаты позволяет получить заключение о том, какие клетки содержит обнаруженное образование, являются ли они злокачественными, и к какому типу опухоли они принадлежат.
Лечение
Тактика лечения аденокарциномы предстательной железы зависит от стадии заболевания, возраста и сопутствующей патологии пациента, гистологических (тканевых) характеристик опухоли.
В настоящее время применяются гормональная терапия, хирургические методы лечения, лучевая терапия, химиотерапия, криотерапия. При наличии осложнений попутно проводится их лечение соответствующими методами, зачастую с привлечением смежных специалистов.
В связи с тем, что на функцию предстательной железы огромное влияние оказывает гормональный фон, одним из методов лечения аденокарциномы простаты является гормонотерапия. Цель данного метода — изменить баланс мужских и женских гормонов таким образом, чтобы нарушить рост опухоли.
В результате крупного исследования, результаты которого опубликованы в начале 2019 года, установлено, что назначение гормональной терапии пациентам с рецидивирующим раком простаты и низким уровнем ПСА не только не увеличивает выживаемость, но и ухудшает прогноз. Врачи-радиологи Европейской клиники ознакомлены с результатами данного исследования и на практике применяют современные рекомендации по лечению пациентов, страдающих раком простаты.
Классическим методом лечения любой злокачественной опухоли является хирургический, и аденокарцинома простаты не исключение. В настоящее время разработаны различные методики ее удаления, в том числе и малотравматичные, осуществляемые через уретру. Применимость хирургического способа и выбор конкретной методики определяется размерами опухоли и стадией заболевания. Каждый случай рассматривается индивидуально.
Метод лучевой терапии основан на повреждающем действии радиации в отношении клеток опухоли. Применяется как в комплексе с оперативным лечением (до или после него), так и в виде самостоятельного метода. Также может использоваться вместе с химиотерапией или гормональной терапией.
Отдельным видом лучевой терапии является брахитерапия. Ее особенностью является то, что источник излучения помещается непосредственно в зону опухоли, что позволяет с помощью меньших доз радиации достигнуть максимального эффекта воздействия.
Метод химиотерапии основан на использовании специальных лекарственных средств, нарушающих размножение клеток и тормозящих рост опухоли. При введении препарата в организм его воздействию подвергаются и иные ткани, но особенность лекарств данной группы в том, что максимально сильно они действуют на быстро делящиеся клетки, каковыми и являются клетки аденокарциномы простаты.
Недостатком метода является его не всегда хорошая переносимость.
Применяться химиотерапия может как самостоятельно, так и в комплексе с другими методами лечения.

Аблация эффективна при незначительном размере новообразования, на ранних стадиях болезни. Суть метода в разрушении клеток опухоли путем точечного воздействия на них ультразвуковыми волнами. Процедура совершается с помощью специального оборудования. Отличительной особенностью метода является малый процент осложнений при его применении и короткий период восстановления после проведенной процедуры.
Восстановительный период после лечения
Скорость восстановления после лечения аденокарциномы предстательной железы зависит от возраста больного, наличия сопутствующих заболеваний, стадии оноклогического процесса и выбранного метода лечения.
Осложнения
Осложнения при лечении аденокарциномы простаты делятся на несколько групп.
- Осложнения, возможные при любом хирургическом вмешательстве. В эту группу можно отнести кровотечения при повреждении сосудов, инфицирование раны, несостоятельность швов и др. На современном уровне развития хирургии полностью исключить риск данных осложнений невозможно, но их процент крайне низок.
- Осложнения, обусловленные изменением гормонального фона. В частности при применении гормонотерапии у пациента меняется баланс половых гормонов, что ведет к комплексу негативных последствий. Данные осложнения можно назвать неизбежной и разумной ценой за излечение.
- Осложнения, связанные с повреждающим действием инструментов при выполнении манипуляций. Проявляются в виде недержания мочи в связи с травматизацией уретры. В подавляющем большинстве случаев это временно и полностью обратимо.
- Канцерогенное влияние радиации при лучевой терапии. При грамотном подборе дозы облучения риски сведены к минимуму.
- Осложнения при проведении химиотерапии. Сюда следует отнести повреждения желудочно-кишечного тракта вследствие возникшей на фоне лечения рвоты, инфекционные заболевания вследствие возникшего на фоне химиотерапии иммунодефицита и др.
Обсуждая осложнения и риски, следует помнить, что речь идет о лечении смертельно опасной патологии. Не стоит отказываться от лечения, беспокоясь о возможных последствиях, т. к. последствия самого отказа куда более серьезны.
Рецидивы
Риск рецидивирования зависит от размера опухоли, стадии процесса, характера лечения. Для контроля состояния больного и своевременного выявления рецидива применяется скрининг в виде анализа крови на ПСА, которые поводят в течение 5 лет после окончания лечения.
Прогноз выживаемости и профилактика
Благоприятность прогноза зависит в первую очередь от своевременности начала лечения. При своевременном обращении пациента за медицинской помощью прогноз достаточно благоприятный.
В качестве мер профилактики крайне важны ежегодные осмотры уролога, при наличии жалоб — контроль лабораторных показателей и выполнение ультразвукового исследования простаты. К мерам профилактики следует также отнести соблюдение двигательного режима, профилактику половых инфекций, своевременное лечение простатита и аденомы простаты и общеукрепляющие мероприятия. Одним из перспективных направлений профилактики, разрабатываемых в настоящее время, является контроль за гормональным фоном и его коррекция.
Заболевание аденокарцинома предстательной железы крайне редко встречается у мужчин, возраст которых не достиг 50-летия. Но перешагнув полувековой рубеж, пациент попадает в зону риска. Патология опасна неявной симптоматикой на первоначальном этапе и потому важно проходить плановые обследования и обращаться к доктору при первых же признаках дискомфорта.
- 1 Что такое аденокарцинома предстательной железы?
- 2 Виды и причины развития
- 3 Стадии аденокарциномы простаты
- 4 Симптомы
- 5 Лечение аденокарциномы предстательной железы
- 6 Прогноз и профилактика
Что такое аденокарцинома предстательной железы?
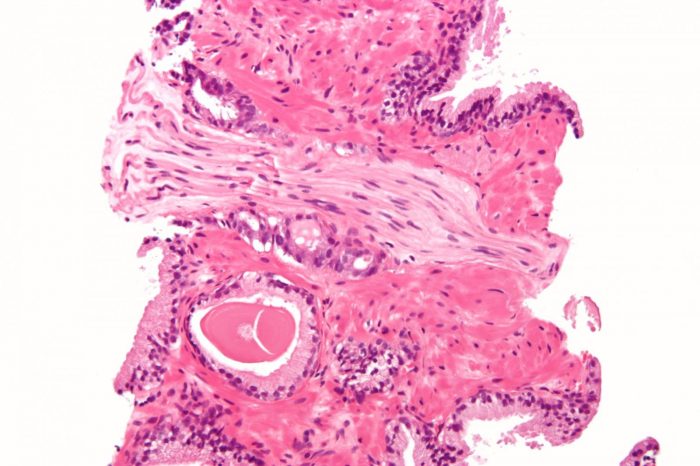
Аденокарцинома – онкологическое заболевание с высокой вероятностью летального исхода. По уровню смертности среди пациентов, патология занимает второе место после рака легких. Характерная черта – патологическая пролиферация клеток железистого эпителия, причем неоплазма не всегда ограничивается капсулой органа, прорастая в структуры органов, находящихся рядом.
Важно! Атипичные клетки посредством лимфотока поражают забрюшинные, подвздошные лимфоузлы. Метастазы в костную структуру проникают гематогенным способом. Таким образом заболевание распространяется по всему организму, ставя под угрозу жизнь пациента.
Виды и причины развития
Злокачественное образование аденокарцинома простаты в среднем сокращает жизненный срок на 5-10 лет. Специалисты различают следующие виды заболевания:
- мелкоацинарная;
- высокодифференцированная;
- низкодифференцированный рак (ацинарная аденокарцинома простаты);
- папиллярная;
- солидо-трабекулярная;
- эндометриоидная;
- железисто-кистозная карцинома;
- слизеобразующая.

Причиной аденокарциномы является нарушение гормонального баланса в организме мужчины. При наступлении андропаузы гормоны перестают взаимодействовать по заведенному порядку, дисбаланс вызывает накопление дигидротестостерона (ДГТ) и провоцирует активацию деления клеток тканей железы. ДГТ – это метаболит тестостерона, повышение уровня гормона приводит к снижению скорости активации и катоболизма. При этом женский гормон эстроген, который присутствует в организме каждого мужчины, накапливается и оказывает канцерогенное влияние на эстрогенные альфа-рецепторы тканей простаты. Фактор возрастной, потому в зону риска попадают все мужчины после 60-65 лет – на их долю приходится 2/3 случаев заболевания.
Причины появления злокачественной опухоли в более молодом возрасте:
- недостаточность надпочечников, снижающая синтез ферментов;
- ожирение – в жировой ткани содержится ароматаза, синтезирующая эстроген;
- избыточность или недостаточность гормонов щитовидной железы;
- нарушения функции печени;
- курение, алкоголь;
- чрезмерное употребление пищевых добавок, продуктов, влияющих на гормоны;
- наследственные, генетические факторы;
- плохая экология.
Медики отмечают возрастание заболевания у мужчин после 40-45 лет по причине стрессов. Постоянное нервное напряжение вызывает гормональный дисбаланс – первая причина образования злокачественных опухолей.
Стадии аденокарциномы простаты

Существует международная классификация и система градации по Глиссону. Схема Whitmore:
- Т1 – начальная. Отсутствие характерных признаков, неявная диагностика, незначительные изменения анализов. Определяется при биопсии.
- Т2 – поражение части железы и капсулы. Диагностируется хорошо, пальпация покажет изменения органа.
- Т3 – активный рост опухоли. Стадия характерна поражением пузырьков, высокий риск метастазирования.
- Т4 – болезнь задевает половые органы, мочевыводящую, пищеварительную систему, сфинктер, прямую кишку и другие органы.
- N1 – степень пограничная с поражением стенок и лимфоузлов малого таза.
- N2 – претерпевают изменения все органы, костная ткань, процесс необратимый, фатальный.
Аденокарцинома предстательной железы по Глисону:
- G1 – образование состоит только из однородных желез с неделимыми ядрами;
- G2 – опухолевые клетки сохраняют обособленность, но с динамикой слияния;
- G3 – заметна инфильтрация стромы, тканей окружения;
- G4 – железа и ткани почти полностью поражены атипичными клетками опухоли;
- G5- опухоль представляет собой слоистое образование, клетки не поддаются дифференциации – это анапластический рак.
Существует балловый вариант оценки стадий заболевания:
- Т1 (G1) 1-4 балла – при своевременной диагностике хорошо лечится.
- Т2 (G2) 5-7 баллов – умеренно дифференцированный рак, лечение в 80% приносит хороший результат.
- Т3-Т4 (G3) – 8-10 баллов – это низкодифференцированная ацинарная аденокарцинома, метастазирующая в близлежащие органы, прогнозы неблагоприятные.
Важно! Самая распространенная форма – ацинарная аденокарцинома предстательной железы. Что это такое? Патология, характерная большими размерами, множественностью метастаз, однако клинические проявления наступают так поздно, что диагностические меры на ранних стадиях не дают результата. Неявные признаки схожи с простатитом, поэтому пациенты часто принимают лечения от воспаления простаты, не предполагая развитие раковой опухоли.
Симптомы

Латентность протекания заболевания и проявление симптомов на поздней стадии, когда простата опухает до той степени, что начинает давить на уретру, делают аденокарциному одной из опаснейших болезней. Первичные признаки:
- жалобы на частые или редкие позывы к мочеиспусканию;
- ослабление напора струи;
- ощущение неполного опорожнения мочевого пузыря;
- болезненность процесса;
- инконтиненция – непроизвольное мочеиспускание или недержание мочи вследствие внедрения опухоли в область шейки пузыря.
Если не лечить заболевание, по мере роста образований проявляются следующие симптомы:
- гематурия – кровь в урине;
- гемоспермия – кровь в сперме;
- эректильная дисфункция или полное отсутствие функции;
- боли различной интенсивности в области ануса, паха, нижней части живота, позвоночного столба характер болей тянущий, нудный.
Отеки нижних конечностей, отсутствие аппетита, резкое снижение массы тела, слабость, быстрая утомляемость, боли в грудине – признаки того, что опухоль дала метастазы. Лабораторное обследование выявит, кроме прочего, низкое содержание эритроцитов в крови.
Причина всех признаков – воспалительный процесс в предстательной железе, разрастание ткани. Потребуется всестороннее обследование у специалиста, чтобы поставить правильный диагноз и назначить схему терапии.
Лечение аденокарциномы предстательной железы

Несмотря на множественные патологии, можно победить рак простаты – прогноз выживаемости очень хороший. Радикальное хирургическое лечение дает гарантии в 95% случаев. Но только если предстательный орган затронут опухолью в первой степени развития.
Теперь о прочих стадиях:
- Вторая степень – лечение хирургическое с последующей реабилитацией. Характер обратимый.
Важно! Хирургический метод подразумевает удаление простаты, части мочеиспускательного канала, шейки мочевого пузыря.
- Третья стадия, которую Глисон определяет, как G3-4, требуется андрогенная блокада (кастрация) и сеансы лучевой терапии.
- На последней стадии пациенту проводится андрогенная блокада. При отсутствии результативности, применяется очаговая лучевая терапия, медикаментозная терапия с включением Флюцина, Эстрацита, Хлорида – сдерживающих ураганное распространение болезни.
Важно! Первичное обследование проводит уролог. Затем лечение продолжает андролог, который выяснит, насколько простата поражена недугом, назначит лечение.
Чтобы прояснить прогноз, рак простаты требует особенного лечения:
Прогноз и профилактика
Если поставлен диагноз рак простаты, прогноз напрямую зависит от типа заболевания и его развития. С первой по третью степень выживаемость выше 68-75%. Однако, при последней 4 стадии лечение направлено лишь на купирование болевых приступов и обеспечение пациенту как можно более спокойного ухода. Патология распространяется по всему телу и последствия уже необратимы.
Продолжительность жизни после проведенной терапии:
- Низкодифференцированная опухоль Т1 – 50% пациентов проживают минимум 6-7 лет;
- В стадии Т2 – живут до 5 лет 50% мужчин;
- В стадии Т3 – 25% пациентов не доживают до 5 лет;
- Стадия последняя приводит к быстрой смерти, примерно год живут не более 4-5% пациентов.
Онкология не будет приговором, если соблюдать меры профилактики. Очень многое зависит от меню и системы питания: избыток красного мяса, жиров, сладостей, низкая подвижность, отсутствие регулярной половой жизни, склонность к выпивке (пиву) – риск патологии у таких пациентов выше почти на 68%.
Следует пересмотреть рацион питания, включив:
- овощи (особенно помидоры);
- бобовые;
- фрукты;
- цельнозерновые продукты;
- орехи;
- шиповник, облепиху и ягоды черники.
Вернуться к нормальной половой жизни, дозировать употребление алкоголя, курение уменьшить, заняться спортом и вовремя проходить плановые обследования у доктора – вот и все правила, чтобы избежать ранней смерти от рака простаты.
Читайте также:

