Диагностика злокачественных узлов на щитовидной железе
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
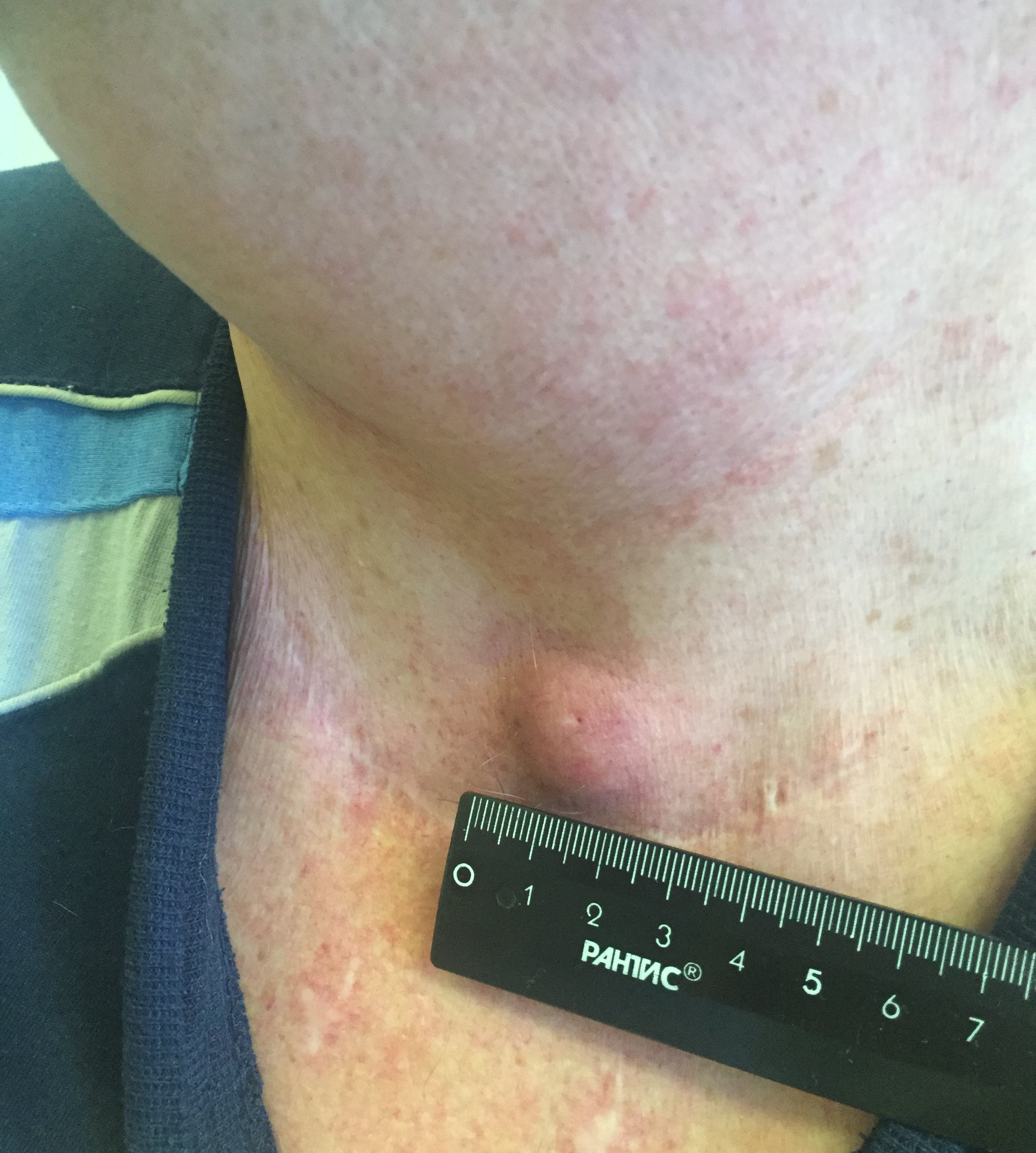
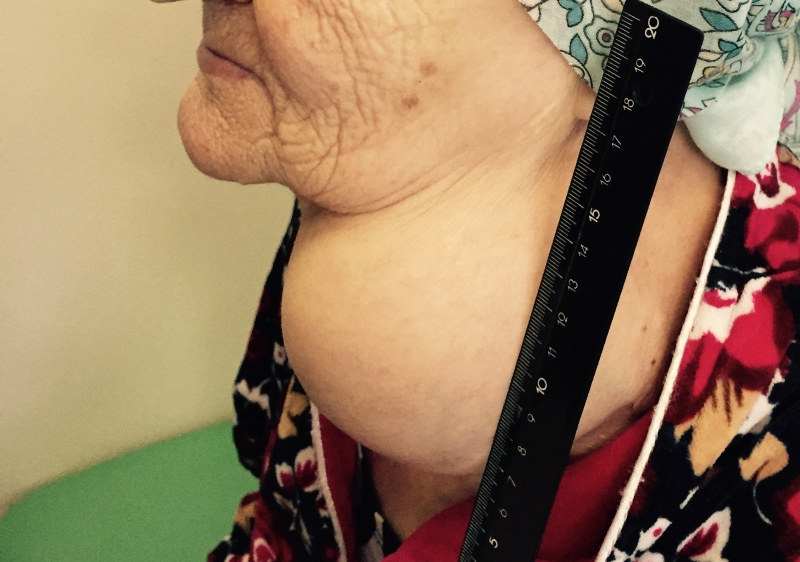
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
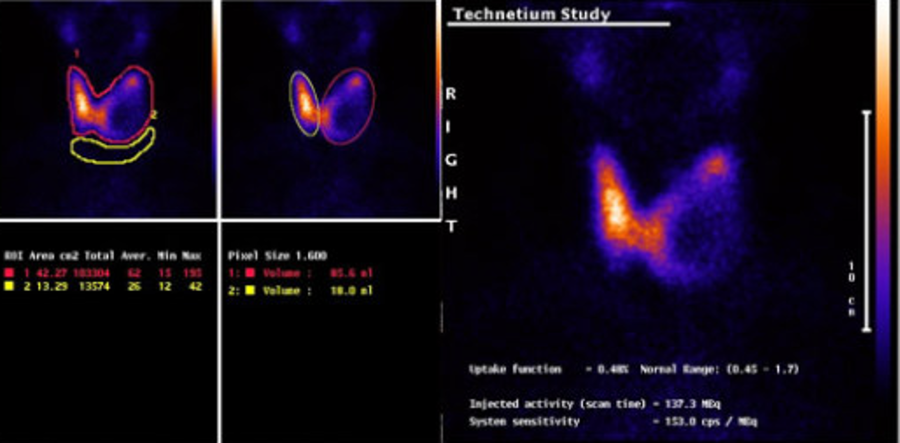
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
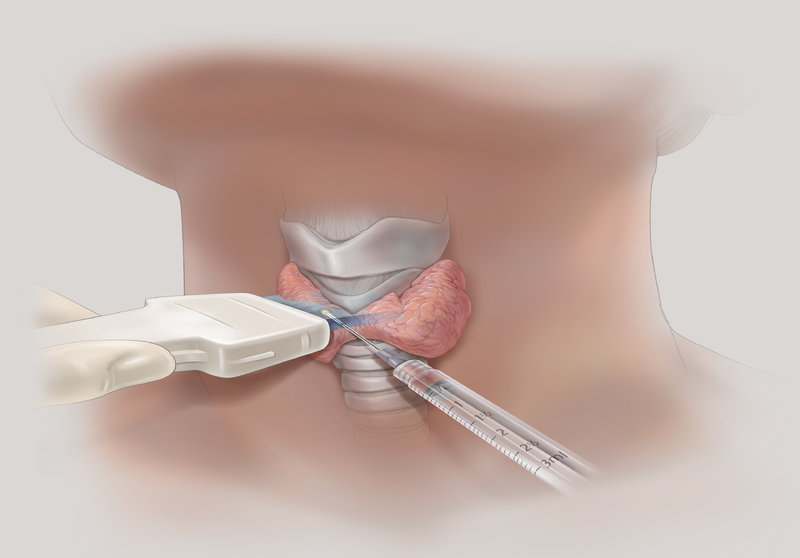
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |

Лекция для врачей "Узлы щитовидной железы: диагностика и лечение". Лекцию для врачей проводит Слепцов Илья Валерьевич Профессор кафедры факультетской хирургии Санкт-Петербургского государственного университета.
В лекции рассматриваются следующие вопросы:
- Опухоли злокачественные, аденомы.
- Симптомы рака щитовидной железы.
- Риск злокачественности (ATA 2015г.).
- Ультразвуковые признаки доброкачественности узла.
- Система TI-RADS.
- Оценка риска злокачественности.
- Нормальная ткань щитовидной железы.
- Простые кисты.
- Узлы с практически полной кистозной трансформацией.
- Киста околощитовидной железы.
- Изоэхогенные узлы.
- Гиперэхогенные узлы.
- Умеренно гипоэхогенный узел.
- Выраженно гипоэхогенный узел.
- Эктопия тимуса.
- 3-5 признаков поражения лимфоузлов.
- Ультразвуковая эластография (компрессионная и эластография сдвиговой волны = эластометрия) не обеспечивает надежного различия доброкачественных и злокачественных узлов щитовидной железы.
- Тиреоглобулин как маркер злокачественности.
- Кальцитонин.
- Базальный кальцитонин.
- Стимулированный кальцитонин.
- Ранняя диагностика рака.
- Методы диагностики рака щитовидной железы.
- Наличие узла размером 1 см или более.
- Определение показаний к ТАБ у взрослых (АТА 2015).
- Показания к биопсии узлов у детей. Размер солидного или солидно-кистозного узла более 1см. Наличие узлов меньшего размера при облучении в анамнезе, семейном анамнезе рака щитовидной железы, генетических синдромах (+аутоиммунном тиреоидите?). Наличие подозрительных сонографических признаков. Наличие измененных шейных лимфатических узлов. Наличие диффузного уплотнения ткани щитовидной железы с микрокальцинатами (особенно увеличении лимфоузлов шеи).
- Цитологическая классификация заболеваний.
- Рекомендуемые типы заключений.
- Заключения тонкоигольной биопсии должно давать четкий ответ на четкий вопрос: есть рак или нет?
- Цитологические диагнозы.
- Ложно-положительные и ложно-отрицательные результаты ТАБ.
- Морфологическая диагностика основа лечения рака щитовидной железы, его фундамент.
- Доброкачественные заключения ТАБ.
- Симптом Пембертона (сдавливание верхней полой вены).
- Особенности малоинвазивных методов.
- Признаки агрессивности опухоли. Нарушение дыхания, глотания. Признаки нарушения трофики кожи над опухолью. Неподвижность опухоли при пальпации, бугристость ее, плотность. Размер опухоли более 4 см. Данные об агрессивных гистологических подтипах (tall-cell, columnar-cell) по результатам ТАБ. Признаки инвазии опухоли в окружающие ткани по УЗИ и КТ. Сведения об инвазии опухоли в окружающие органы по данным эндоскопии. Очаговые образования легких под данным КТ (особенно малого размера). Пожилой или детский возраст пациента.
- Лечение фолликулярных опухолей.
- Строение костной ткани у пациентов с гипопаратиреозом.
Врачебная тактика при узловой патологии щитовидной железы включает:
1 - дифференциально-диагностический поиск с целью верификации диагноза;
2 - последующее наблюдение и лечение выявленной патологии.
Узловое образование в проекции щитовидной железы может быть представлено следующими патологическими образованиями:
1 - узловой коллоидный зоб;
2 - узловая гиперплазия щитовидной железы;
3 - истинная или ложная киста;
4 - аденома щитовидной железы любого строения (фолликулярная, гюртлеклеточная, оксифильноклеточная), в том числе токсическая;
5 - сочетание узлового зоба и аутоиммунного тиреоидита или диффузного токсического зоба;
6 - кальцификаты в проекции щитовидной железы;
7 - злокачественное новообразование (карцинома - папиллярная, фолликулярная, медуллярная, недифференцированная; лимфома; тератобластома; метастазы рака из других органов);
8 - редкие формы узлообразования (туберкулез, сифилис, паратиреоидная киста, амилоидоз, актиномикоз и т.д.).
Значимость своевременной и адекватной диагностики узловых образований щитовидной железы основывается:
1 - на необходимости исключения рака (злокачественного роста) щитовидной железы;
2 - на исключении вероятности компрессии органов шеи (значимо для узлового зоба) - оценка объема, распространенности узла и определения его взаимоотношения с близлежащими органами и тканями;
3 - на необходимости выявления функциональной автономии (функциональной активности) узла и щитовидной железы в целом.
Согласно рекомендациям американской тиреоидологической ассоциации (АТА), переизданным в 2006 г., определено, что специальное обследование требуется только при выявлении узловых образований диаметром более 1 см, поскольку именно они могут оказаться клинически значимым раком. В ряде случаев (при подозрительной ультразвуковой картине, облучении головы и шеи, отягощенном анамнезе по раку щитовидной железы) обследование может быть проведено и при узловых образованиях меньшего диаметра.
Первый этап дифференциально-диагностического поиска в подавляющем большинстве случаев включает проведение пальпации щитовидной железы, которая является наиболее доступным (но не специфичным) методом оценки размеров данной железы, позволяет оценить ее местоположение, плотность и однородность (выявить очаги неоднородной плотности - узловые образования), подвижность, болезненность, состояние регионарных лимфатических узлов.
На втором этапе обследования пациента с узловой патологией щитовидной железы используется ультрасонографическое исследование (с заполнением стандартизованного протокола), которое позволяет оценить:
1 - размеры и структуру щитовидной железы;
2 - соответствие данным пальпации;
3 - размеры и структуру узлового образования;
4 - наличие узлового образования капсулы и кровотока;
5 - состояние регионарных лимфатических узлов.
На третьем этапе, при выявлении (ультрасонографическим исследованием) узлового образования щитовидной железы проводится тонкоигольная прицельная аспирационная биопсия (ТПАБ) под ультразвуковым контролем. ТПАБ является наиболее точным и экономически оправданным методом диагностики. Показания для проведения ТПАБ:
1 - узловые образования или локальные изменения с наибольшим диаметром больше или равны 10 мм;
2 - узловые образования или локальные изменения, как минимум частично солидные, менее 10 мм, с признаками, указывающими на возможную малигнизацию: нечеткий контур узла; распространение за пределы капсулы; неоднородная или пониженная эхогенность; точечные кальцификаты; увеличение размеров узлового образования в динамике; увеличение лимфатических узлов неясной этиологии.
3 - диффузное изменение эхогенности, которое сопровождается увеличением лимфатических узлов и которое не может быть объяснено наличием сопутствующего заболевания (при этом выполняется биопсия щитовидной железы и одного/двух лимфоузлов);
4 - при отсутствии информативного цитологического заключения ТПАБ выполняется до 3 раз в год.
Результаты ТПАБ подразделяются на четыре категории: неинформативное исследование; доброкачественный результат; промежуточный или подозрительный результат; злокачественная опухоль. Требуют тщательного наблюдения кистозные узловые образования, которые неоднократно пунктировались, в результате чего были получены неинформативные пунктаты.
Оценка функционального состояния щитовидной железы. Согласно рекомендациям международных экспертов оценка функционального состояния щитовидной железы включает следующие этапы (что позволяет верифицировать эутиреоз, гипотиреоз или гипертиреоз):
1 - определение уровня тиреотропного гормона (ТТГ);
2 - определение уровня свободного тироксина (св. Т4);
3 - определение свободного трийодтиронина (св. Т3) [факультативный этап].
Исследование тиреоидной аутоагрессии включает определение уровней антител к тиреоидной пероксидазе (АТ ТПО), являющееся одним из критериев диагностики аутоиммунного тиреоидита. Считается, что определение уровня тиреоглобулина не является специфическим критерием патологии щитовидной железы у пациентов без тиреоидэктомии.
Согласно рекомендациям АТА, в случае выявления узлового образования щитовидной железы, размеры которого превышают 1–1,5 см в диаметре, первым этапом диагностического поиска должно стать определение уровня ТТГ, что позволяет оценить функциональное состояние щитовидной железы. При выявлении сниженного уровня ТТГ показано проведение сцинтиграфии щитовидной железы, которая позволяет определить степень функциональной активности узлового образования и последующую тактику лечения. В случае выявлении тиреоидной автономии проведение ТПАБ не является облигатным исследованием. В случае подозрения на наличие у пациента медуллярного рака щитовидной железы (редко встречающаяся форма тиреоидной неоплазии) или семейной формы карциномы щитовидной железы и множественной эндокринной неоплазии целесообразно исследование уровня кальцитонина - гормона светлых или С-клеток щитовидной железы (выявление повышенного уровня кальцитонина - более 100 пг/мл, - является маркером C-клеточной гиперплазии и медуллярного рака щитовидной железы на ранних этапах их развития).
Максимальные сложности возникают при верификации диагноза аутоиммунного тиреоидита, так как данные пальпации и ультразвукового исследования или увеличение уровней тиреоидных аутоантител не являются достоверными диагностическими критериями аутоиммунного тиреоидита, достаточно часто сочетающегося с узловой патологией щитовидной железы. Достоверными критериями для установления диагноза аутоиммунного тиреоидита являются первичный гипотиреоз (явный или стойкий субклинический), одновременное выявление тиреоидных аутоантител и ультразвуковых признаков аутоиммунной патологии.
По результатам полученных исследований проводится верификация диагноза и определяется дальнейшая тактика ведения пациента. Главной целью диагностического поиска является выделение больных с карциномой (папиллярный или фолликулярный рак) или групп риска по развитию карциномы щитовидной железы. Эти категории больных подлежат в первую очередь хирургическому лечению (дальнейшая тактика может включать радиойодотерапию, лучевую терапию и т.д.). В случае исключения карциномы или подозрения на карциному наиболее частыми диагнозами при выявлении узловой патологии щитовидной железы являются узловой зоб (эутиреоидный коллоидный пролиферирующий зоб) или кистозные образования щитовидной железы (простая киста, поликистоз, кистоаденоматоз). Все пациенты с узловым зобом подлежат динамическому наблюдению эндокринолога. Кроме того, диспансерному наблюдению подлежат пациенты группы риска с узловыми образованиями в щитовидной железе до 10 мм.
Согласно рекомендациям Российской ассоциации эндокринологов, оперативное лечение при узловом (многоузловом) эутиреоидном коллоидном пролиферирующем зобе показано в случае:
1 - узлового (многоузлового) зоба с имеющимися признаками компрессии окружающих органов и/или косметическим дефектом;
2 - узлового (многоузлового) зоба при наличии декомпенсированной функциональной автономии щитовидной железы (токсический зоб) или при высоком риске ее декомпенсации.
Стандартной операцией у больных солитарным узловым зобом следует считать гемитиреоидэктомию. При маленьких доброкачественных узлах (менее 10 мм) допустима резекция перешейка или нижнего полюса доли. Назначение гормонов щитовидной железы после хирургического лечения показано всем пациентам, прооперированным на фоне эутиреоза или гипотиреоза. Доза препаратов подбирается индивидуально под контролем уровня тиреотропного гормона (ТТГ), который не должен выходить за нормальные пределы. При верификации первичного гипотиреоза (как после проведения хирургического лечения, так и в случае диагностированного аутоиммунного тиреоидита) терапия тиреоидными гормонами становится заместительной и рекомендуется пожизненно.
Основная задача, стоящая перед врачом, - отличить доброкачественные новообразования щитовидной железы от злокачественных.
Клиническое обследование
Анамнез. Обращают внимание на перенесённое в детстве облучение средостения (по поводу гиперплазии тимуса) или миндалин (по поводу их гиперплазии), выясняют, не было ли у родственников медуллярного рака (семейная форма).
Физикальное обследование. Солитарный узел в щитовидной железе, особенно у мужчин, должен насторожить врача. При пальпации этого узла обращают внимание на консистенцию (плотный узел), ограничение его подвижности (инфильтрация в окружающие ткани). При динамическом наблюдении можно выявить быстрый рост опухоли, метастазы в региональные лимфатические узлы.
Иногда метастазы в глубокой яремной цепи, паратрахеальной зоне и передне-верхнем средостении становятся, первым клиническим проявлением рака щитовидной железы, саму же первичную опухоль удаётся обнаружить лишь при УЗИ или гистологическом исследовании биоптата. Такую опухоль называют скрытой (оккультной). Хотя скрытый рак может иметь различное гистологическое строение, в 82,5% он представлен папиллярным раком.
При раке щитовидной железы необходимо исследовать органы, в которых отмечается наиболее частое развитие первично-множественных опухолей: мелочные железы, матку и яичники.
Вместе с тем узлообразование в щитовидной железе может быть обусловлено различными по морфологии процессами как неопухолевой (смешанный и узловой зоб, хронический тиреоидит), так и опухолевой природы (аденоматоз, рак, саркомы). На ранних стадиях развития дифференциальная диагностика этих заболеваний без использования специальных методов исследования практически невозможна. Частота выявления рака среди узловых образований щитовидной железы колеблется, по данным различных авторов, от 6,6 до 54,2%.
Инструментальные методы
УЗИ стало в настоящее время одним из основных методов диагностики, обязательным при подозрении на опухоль щитовидной железы. Применение современных аппаратов с датчиками 7,5 МГц позволяет обнаружить непальпируемые узлы размерами 2-3 мм и описать их дифференциально-диагностические особенности (рис. 40-1).

Рис. 40-1. Опухоль щитовидной железы (указана стрелкой) диаметром 8 мм. а - ультразвуковая сканограмма; б - макропрепарат резецированной доли железы.
УЗИ проводят до операции (включая пункцию под контролем УЗИ для установления морфологического диагноза), интраоперационно (для оценки радикальности выполненной операции как в зоне первичного очага, так и в зонах регионального метастазирования) и в послеоперационном периоде (позволяет оценить изменения в ткани щитовидной железы в различные сроки после операции и выявить рецидив и региональные метастазы на ранней стадии).
Для первичного выявления узлов в щитовидной железе этот метод недостаточно эффективен, так как его разрешающая способность (1-1,5 см) значительно ниже, чем УЗИ (3-4 мм). Послеоперационная сцинтиграфия не даёт надёжной информации о природе узлов.
Лабораторная диагностика
Определение уровня тиреоглобулина. Содержание тиреоглобулина в сыворотке крови (норма - 5,1±0,49) до операции не имеет диагностического значения, поскольку может быть повышено как при злокачественных, так и при доброкачественных опухолях, а также при различных неопухолевых состояниях.
Наличие тиреоглобулина в сыворотке крови после удаления дифференцированной опухоли щитовидной железы позволяет выявить остаточную опухоль или рецидив рака.
Определение уровня кальцитонина. Повышение уровня кальцитонина в сыворотке крови свидетельствует о медуллярном раке щитовидной железы. При сомнительных данных выполняют пробу с пентагастрином. Диагноз не оставляет сомнений, если уровень кальцитонина повышается после внутривенного введения пентагастрина.
Цитологическое исследование входит в комплекс обязательных диагностических методов при подозрении на рак щитовидной железы. Материал получают с помощью ТАБ или делают отпечатки с поверхности опухоли во время операции.
При ТАБ под контролем УЗИ игла видна в виде узкой гиперэхогенной линейной тени, однако чаще виден лишь конец иглы (эхопозитивная точка). Прохождение иглы можно проследить по деформации ткани железы или её смещению во время пункции. Процедура проста, безболезненна, может быть выполнена в амбулаторных условиях; опухоль не диссеминирует по ходу иглы.
Показаниями к цитологическому исследованию служат обнаружение узловых образований в щитовидной железе во время скрининга, наличие в ней очагов, подозрительных на рак (в самой железе, зонах вероятного метастазирования).
Противопоказанием к использованию цитологического исследования считают близость опухоли к крупным кровеносным сосудам.
При низкодифференцированном раке теряется сходство опухоли с тканью щитовидной железы, поэтому высок процент правильных ответов о наличии злокачественной опухоли, но невозможна её гистологическая дифференцировка. В настоящее время в целях дифференцированной диагностики используют иммуно-морфологический и молекулярно-генетический методы исследования.
Гистологическое исследование выполняют в сомнительных случаях, когда клинические данные не соответствуют цитологическому заключению. Материал получают с помощью трепанобиопсии - более травматичного, по сравению с ТАБ, метода. Однако достоверность результатов этого исследования оправдывает такие средства: число ошибок не превышает 10%, связаны они с погрешностями в методике и затруднениями в трактовке морфологических картин.
В данной статье описаны основные причины узловых образований щитовидной железы, механизм их образования. Основной акцент автора сделан на современные методы диагностики и лечения узловых образований щитовидной железы.



Узловые образования могут быть как доброкачественными (коллоидные узлы, фолликулярные аденомы, кисты и воспалительные заболевания щитовидной железы), так и злокачественными (рак щитовидной железы- папиллярный, фолликулярный, В-клеточный, медуллярный, анапластический и др).
Причины возникновения узлов
В настоящее время считается, что основной причиной возникновения узлов щитовидной железы является хроническая нехватка йода в пище. Йодная обеспеченность населения влияет на количество доброкачественных узлов щитовидной железы (так называемых коллоидных узлов). Часть узлов, в основном представленная опухолями, возникает после воздействия потока ионизирующего излучения на организм человека. Определенное значение имеет и наследственность. Известно, что у родственников пациентов с заболеваниями щитовидной железы вероятность выявления узлов повышена.
Механизм появления узлов
Метастазирование происходит гематогенным и лимфогенным путем. Свойства опухоли напрямую зависят от типа клетки, в которой произошла мутация. А-клетки являются источником возникновения фолликулярных аденом и карцином, папиллярной карциномы, анапластичского рака, В-клетки (клетки Гюртля) дают начало Гюртле-клеточным аденомам и карциномам, а С-клетки- медуллярной карциноме щитовидной железы.
Современные методы диагностики
А. Осмотр: осмотр позволяет выявить увеличение щитовидной железы, асимметрию размеров долей, характерную для наличия узлов, увеличенных лимфоузлов, а также ряд других важных для диагностики признаков (нервозность и суетливость пациента, экзофтальм, характерный для тиреотоксикоза блеск глаз и т.д.). Важна информация о быстром росте выявленного узла, появление осиплости голоса, кашля, нарушений при глотании и дыхании.
Б. Ультразвуковое исследование (УЗИ) является следующим этапом диагностического процесса. В ходе исследования возможно выявление участков неоднородности в ткане щитовидной железы размером 2-3 мм. Чувствительность УЗИ значительно превышает возможности пальпации. Известно, что у 20-50% пациентов с одиночным узлом, выявленным при пальпации, УЗИ позволяет выявить дополнительные узлы. Важно при проведении УЗИ выполнить и доплеровское исследование, т.е. исследование интенсивности кровотока внутри узла. Основное предназначение УЗИ при обследовании пациентов с узлами- выявить тех, кому необходимо проведение ТАБ. По современным представлениям, образования размером меньше 1 см можно не подвергать дальнейшим исследованиям. Все узлы, диаметром 1 см и более- подлежат проведению исследования клеточного состава узла- тонкоигольной аспирационной биопсии (ТАБ). Никакие другие методы исследования, кроме биопсии, не позволяют надежно исключить злокачественность узла.
Г.Исследование крови на уровень гормонов. Для решения вопроса о состоянии функции щитовидной железы достаточно определения уровня тиреотропного гормона (ТТГ) в крови. При отклонении уровня ТТГ за пределы установленной нормы пациенту рекомендуют провести исследование уровня свободных фракций гормонов Т3 (трийодтиронина) и Т4 (тироксина) для уточнения диагноза. Также проводится определение титра антител к ткани щитовидной железы- антител к тиреопероксидазе (АТ к ТПО). Поышенный титр антитл свидетельствует о наличии у пациента аутоиммунной реакции, позволяет выявить некоторые заболевания щитовидной железы- аутоиммунный тиреоидит. Повышение уровня кальцитонина убедительно свидетельствует о наличии у человека медуллярной карциномы. Определение антител к рецептору гормона ТТГ- высокий уровень свидетельствует о наличии у человека диффузного токсического зоба.
Д. К дополнительным методам относится сцинтиграфия щитовидной железы с изотопами йода или технеция. Исследование помогает определить уровень накопления препаратов в ткани щитовидной железы и в узлах, и тем самым выявить участки, не накапливающие препарат, а значит не вырабатывающие гормоны, и другие- интенсивно накапливающие изотопы, в значит гормонально активные. Р-графия пищевода с контрастированием барием позволяет видеть контур пищевода, который может быть отклонен при сдавлении крупным узлом. КТ и МРТ шеи- изучение распространения увеличенной железы в грудную клетку при выявлении загрудинного зоба, лимфаденопатию грудной полости, показать сдавление пищевода или трахеи.
Хирургическое лечение пациентов с доброкачественными узлами проводится в следующих случаях
Оперативное лечение показано всем пациентам, получившим цитологическое заключение о наличии в исследуемом узле рака щитовидной железы или при подозрении на наличие злокачественной опухоли, т.е. при цитологической картине фолликулярной опухоли (в настоящее время не методик, позволяющих четко определить характер подобных узлов).
В радикальном лечении также нуждаются пациенты, страдающие диффузно- токсическим зобом (болезнь Грейвса), если через 1,5-2 года после курса медикаментозной терапии тиреостатиками возник рецидив тиреотоксикоза. В некоторых случаях операция назначается раньше: обьем щитовидной железы более 40мл, непереносимость лекарственных препаратов, планирование беременности.
При аутоиммунных тиреоидитах в оперативном лечении нуждаются пациенты с гипертрофической формой тиреоидита (зоб Хашимото), при которой происходит значительное увеличение обьма щитовидной железы, т.е. при развитии компрессионного синдрома- нарушение глотания и дыхания.
Читайте также:

