Диагностика и дифференциальная диагностика рака шейки матки
Дифференцировать рак шейки матки нужно со следующими заболеваниями.
Саркома шейки матки. Встречается крайне редко.
Гораздо чаще к неправильному диагнозу дают повод распадающиеся полипы и миомы, принимаемые за рак. Легче ориентироваться, если миома имеет вид полипа на ножке, которую легко определить пальцем, введенным в расширенный цервикальный канал. Впрочем, отсутствие злокачественного превращения такого полипа может быть установлено только гистологическим исследованием.
Из других образований на шейке матки повод к неправильному диагнозу могут дать аденоматозные разрастания (доброкачественные аденомы, кондиломы и так называемые децидуомы).
Аденомы, которые относятся к доброкачественным эпителиальным гиперплазиям, на шейке матки бывают редко. Хотя последняя в таких случаях имеет весьма подозрительный вид, но при ощупывании не определяется характерного затвердения. Окончательный диагноз устанавливают биопсией, которая в таких случаях является обязательной.
Остроконечные кондиломы чаше всего развиваются на слизистой влагалища и на коже наружных половых органов и иногда распространяются на слизистую влагалищной части шейки матки. Они имеют характерный вид, мягкий на ощупь, обычно сопровождаются гнойными выделениями (особенно при наличии гонореи). Злокачественное превращение наступает редко.
Децидуома (или децидуальная реакция на влагалищной части матки), описанная К. П. Улезко-Строгановой, отмечается исключительно редко и поэтому не имеет практического значения.
Рак шейки матки следует дифференцировать также с эндометриозом шейки. Подобная локализация эндометриоза, согласно литературным данным, наблюдается чрезвычайно редко.
Туберкулез шейки матки встречается тоже очень редко. К. П. Улезко-Строганова указывает, что туберкулез влагалищной части шейки комбинируется с туберкулезом лежащих выше отделов матки и труб, откуда он и происходит. Обычно туберкулез шейки матки описывают как язву с подрытыми краями и неровным дном; по периферии и на дне язвы заметны сероватые узелки (неизъязвившиеся бугорки). У двух больных, бывших под нашим наблюдением, туберкулез шейки матки проявлялся в виде поверхностных эрозий, отличающихся от обычной эрозии своеобразной мелкой крапчатостью желтоватого цвета; у третьей больной были крупноскладчатые, мягкие на ощупь полипозные разрастания, местами с поверхностными изъязвлениями. Кровоточивость у всех трех больных была незначительная.
Как показывает практика, поводом к ошибочному диагнозу рака шейки матки в некоторых случаях является большое количество кистозных образований, особенно на фоне обширного эктропиона. Однако при исследовании пальцем эти мелкие кистозные образования прощупываются в виде гладких бугорков и не дают ощущения сплошной инфильтрации ткани, как это бывает при раке. При осмотре с помощью зеркал отчетливо видны небольшие бугорки, обычно без изъязвления на их поверхности. Если такой бугорок проколоть, то из него вытекает прозрачная слизь.
Таким образом, если врач, дифференцируя заболевание, всегда помнит о возможности рака, то он не выпустит из-под наблюдения ни одной больной, у которой имеется подозрение на рак. При настойчивости в большинстве случаев может быть поставлен правильный диагноз.

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
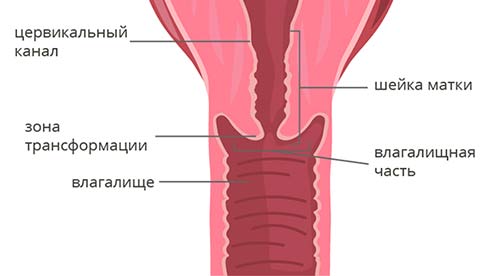
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
а) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Объемное образование, вовлекающее цервикальную строму
2. УЗИ при раке шейки матки:
• В-режим:
о Мягкотканное объемное образование, гипоэхогенное или изоэхогенное, с наличием некроза или без него, реже гиперэхогенное
о Объемное образование, распространяющееся на верхние отделы влагалища
о Распространение на заднюю стенку мочевого пузыря
о Распространение на переднюю стенку прямой кишки
о Увеличенные лимфатические узлы
о Гидро- или гематометра вследствие обструкции цервикального канала
о Наличие гидронефроза указывает на IIIB стадию заболевания
• 3D:
о Может использоваться для оценки объема опухоли до/после терапии
• Цветовая/энергетическая допплерография:
о Обильный внутренний кровоток
о По наличию кровотока можно прогнозировать ответ на терапию
о Используется для выявления изоэхогенных опухолей
• УЗ-сопровождение при проведении лечения:
о Установка устройств для проведения интерстициальной лучевой терапии
о Контроль при дилатации стеноза шейки матки/влагалища после проведенной лучевой терапии
3. КТ при раке шейки матки:
• КТ с контрастированием:
о Для определения стадии при оценке всего тела: поражения лимфатических узлов, метастазы печени, костях и легких
о Меньшая чувствительность при определении стадии первичной опухоли:
- Мягкотканное объемное образование с наличием некроза или без него
5. Радионуклидная диагностика:
• ПЭТ-КТ:
о Метод выбора для определения стадии при сканировании всего тела, особенно лимфатических узлов
о Может уменьшить количество необходимых хирургических вмешательств/ изменить терапевтический подход
о Для повторного определения стадии после проведенной терапии и последующего наблюдения
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о МРТ является лучшим методом для определения стадии первичной опухоли и планирования проведения лучевой терапии
о Лучшая точность для определения стадии согласно классификации FIGO с учетом размера опухоли, распространенности на параметрий, оценки лимфатических узлов
о ПЭТ-КТ является лучшим методом для определения стадии рака с учетом распространенности процесса
о В опытных руках УЗИ может превосходить МРТ для определения стадии первичной опухоли, кроме того этот метод более широко доступен, чем МРТ
• Советы по протоколу исследования:
о Оптимизируйте исследование посредством МРТ с помощью:
- Получения изображений, перпендикулярных шейке матки
- Растяжения влагалища водорастворимым гелем
в) Дифференциальная диагностика рака шейки матки:
1. Цервикальная фиброма:
• Имеет признаки, схожие с миометрием
• Пролабирующая внутриполостная фиброма может имитировать объемное образование шейки матки
• Фиброма может возникать из цервикальной стромы, продуцирующей подсерозное или подслизистое образование
2. Цервикальный полип:
• Может возникать в цервикальном канале или пролабировать из полости матки
• Эхогенность такая же, как у эндометрия и слизистой оболочки шейки матки
• Может визуализироваться питающий сосуд и внутренние кисты
3. Рак эндометрия:
• Прямое распространение на шейку матки
• Эпицентр объемного образования будет находиться в матке
4. Первичная лимфома шейки матки:
• Солидное образование с относительно сохранным цервикальным каналом
• Агрессивное хирургическое вмешательство не требуется
• Отвечает на химиотерапию/ лучевую терапию
5. Аденокарцинома с минимальными отклонениями шейки матки:
• Редкая высокодифференцированная аденокарцинома шейки матки
• Раннее распространение/плохой прогноз
• Возникает из цилиндрического эпителия
• Поликистозный очаг бочкообразной формы в глубине цервикальной стромы с наличием солидного компонента:
о Может ошибочно приниматься за наботову кисту (киста имеет более поверхностное расположение)
6. Нейроэндокринный/мелкоклеточный рак:
• Более агрессивная опухоль
• Лимфаденопатия и метастазы более обширные
• Взаимосвязь с курением
7. Метастазы в шейке матки:
• Фаллопиевы трубы, яичники, первичная перитонеальная карцинома
• Следует дифференцировать по гистологическим признакам и наличию другой опухоли
г) Патология:
1. Общая характеристика:
• Предшествующее поражение:
о Высоко- и низкодифференцированные интраэпителиальные очаги
о Дисплазия шейки матки (цервикальная интраэпителиальная неоплазия, CIN) I-III стадии
2. Стадирование, степени дифференцировки и классификация рака шейки матки:
• Традиционная классификация FIGO: клинический осмотр, осмотр под анестезией с цистоскопией или без нее, сигмоидоскопия
• В пересмотренной классификации FIGO используются данные КТ или МРТ; цистоскопия и сигмоидоскопия не обязательны
о Стадия I: опухоль ограничена шейкой матки:
- IA: опухоль прорастает шейку матки, но диагноз ставится только при гистологическом исследовании
- IB: опухоль видна при клиническом осмотре; IB1: опухоль 4 см
о Стадия II: опухоль распространяется за пределы матки, но не переходит на стенки малого таза или нижнюю треть влагалища:
- IIА: без вовлечения параметрия:
IIA1: опухоль 4 см
- IIB: с вовлечением параметрия
о Стадия III:
- IIIA: опухоль распространяется на нижнюю треть влагалища
- IIIB: опухоль распространяется на стенки малого таза (в пределах 3 мм внутренней запирательной мышцы, мышцы, поднимающей задний проход, или грушевидной мышцы, либо подвздошных сосудов) или наличие гидронефроза/нефункционирующей почки
о Стадия IV: вовлечение мочевого пузыря/ прямой кишки или отдаленные метастазы (в легких, печени, костях)
• Наличие тазовой или парааортальной лимфаденопатии изменяет прогноз, но не стадию по классификации FIGO
3. Макроскопические и хирургические особенности:
• Возникает в зоне перехода плоского эпителия в цилиндрический эпителий:
о Эндоцервикальный у пожилых женщин с надвлагалищным и латеральным опухолевым ростом
о Эктоцервикальный у молодых пациенток с экзофитным опухолевым ростом книзу во влагалище
4. Микроскопия:
• Приблизительно в 80-90% случаев опухоль представлена плоскоклеточным раком
• Приблизительно в 10-20% случаев - аденокарциномой (1-3% злокачественная аденома шейки матки)
5. Прогностические факторы:
• Размер опухоли
• Распространение на параметрий и стенки малого таза
• Инвазия в мочевой пузырь или прямую кишку
• Метастазы в лимфатических узлах
г) Клинические особенности:
1. Проявления рака шейки матки:
• Наиболее частые признаки/симптомы
о Аномальные кровотечения, боли или патологические выделения
• Другие признаки/симптомы:
о Часто бессимптомное течение
о Выявляется путем цитологического скрининга мазка-отпечатка по Папаниколау
о С учетом первичного скрининга на выявление вируса папилломы человека (ВПЧ) высокого онкогенного риска
2. Демография:
• Эпидемиология:
о Занимает третье место в структуре заболеваемости гинекологическими злокачественными новообразованиями в США и является наиболее распространенной во всем мире гинекологической онкопатологией, выявляемой на поздних стадиях
о Проведение скрининга и профилактики значительно снизило смертность и заболеваемость в развитых странах
о Средний возраст постановки диагноза - 50 лет
о Факторы риска:
- Наиболее важным фактором риска является инфицированность ВПЧ
- Раннее начало половой активности, большое количество половых партнеров
- Курение, угнетенный иммунитет, ВИЧ-инфекция
3. Течение и прогноз:
• При отсутствии лечения 10-20% CIN III стадии прогрессируют в инвазивный рак
• Проведение только скрининга мазка-отпечатка по Папаниколау либо его совместное проведение со скринингом на выявление ВПЧ высокого онкогенного риска являются основой выявления заболевания
• Успешное лечение в случае выявления рака на ранней стадии
• Пятилетняя выживаемость: ранняя стадия: 91%; местное распространение: 57% и метастатическая болезнь: 16%
• Пути распространения:
о Лимфатические: параметральные/запирательные/внутрен-ние и наружные подвздошные
о Прямое распространение: влагалище/мочевой пузырь/крест-цово-маточные связки к прямой кишке
4. Лечение рака шейки матки:
• Профилактика: вакцинопрофилактика онкогенных серотипов ВПЧ (16 и 18 серотипы)
• Петлевая электроэксцизия шейки матки (LEEP) или конизация шейки матки:
о Для дальнейшей оценки отклонения от нормы мазка-отпечатка по Папаниколау или отклонений при кольпоскопии
о Для удаления переходной зоны
• Микроинвазивный рак стадии IA1: тонизация шейки матки или трахелэктомия (для сохранения фертильности) либо простая гистерэктомия:
о МРТ является неотъемлемой частью при рассмотрении вопроса о проведении трахелэктомии
• Ниже стадии IIА: радикальная гистерэктомия и двусторонняя тазовая лимфаденэктомия:
о Варьирование химиотерапии и лучевой терапии
• Массивная опухоль более 4 см стадии IB2 и IIA2: химиолучевая терапия
• Стадия IIB или выше: лучевая терапия с сопутствующей неоадьювантной химитерапией или без нее
д) Диагностическая памятка при раке шейки матки:
1. Следует учесть:
• Традиционная классификация FIGO: для III стадии частота ошибок доходит до 65%
• Обнаружение опухоли за пределами шейки матки является ключевым моментом для визуализации, поскольку это определяет выбор либо хирургического, либо нехирургического метода лечения
2. Советы по интерпретации изображений:
• Не следует путать транспонированные яичники с объемным образованием брюшины или лимфаденопатией:
о У пациенток с наличием в анамнезе рака шейки матки и лучевой терапии
е) Список использованной литературы:
1. Dutta S et al: Image-guided radiotherapy and brachytherapy for cervical cancer. Front Oncol. 5:64, 2015
2. Koh WJ et al: Cervical Cancer, Version 2. J Natl Compr Cane Netw. 13(4):395-404, 2015
3. Kusmirek J et al: PET/CT and MRI in the imaging assessment of cervical cancer. Abdom Imaging. ePub, 2015
4. Epstein E et al: Early-stage cervical cancer: tumor delineation by magnetic resonance imaging and ultrasound - a European multicenter trial. Gynecol Oncol. 128(3):449-53, 2013
5. Thomeer MG et al: Clinical examination versus magnetic resonance imaging in the pretreatment staging of cervical carcinoma: systematic review and meta-analysis. Eur Radiol. 23(7):2005-18, 2013
6. Freeman SJ et al: The revised FIGO staging system for uterine malignancies: implications for MR imaging. Radiographics. 32(6): 1805-27, 2012
7. Park SB et al: Sonographic findings of uterine cervical lymphoma manifesting as multinodular lesions. Clin Imaging. 36(5) 636-8, 2012
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 30.11.2019
Читайте также:

