Рак лимфатических узлов диагностика мрт
Диагностика рака лимфоузлов необходима для стадирования процесса, оценки тяжести состояния пациента, и определения морфологического типа опухоли.
Методы диагностики рака лимфоузлов могут быть следующие:
- Физикальное исследование. Акцент делается на состояние периферических лимфоузлов, брюшной полости, печени, селезёнки.
- Общий анализ крови с подсчетом лейкоцитарной формулы (исключить выполнение биопсии у людей с хроническим лимфолейкозом, лейкозом острой стадии, или коклюше).
- Биохимия крови. Проводят печеночные пробы, оценивают функцию почек, уровень фермента лактатдегидрогеназы и β2 –микроглобулина.
- КТ органов грудной, брюшной полости, малого таза. Проводится с внутривенным контрастированием.
- Биопсия лимфоузлов. Проводится гистологическое исследование, иммунофенотипирование, и по возможности — определение специфических молекулярных маркеров.
- Остеосцинтиография (при необходимости).
- Электрокардиография, эхокардиография с определением фракции выброса левого желудочка.
- При возможности — позитронно-эмиссионная томография (ПЭТ).
- Другие исследования — по потребности (КТ головного мозга, люмбальная пункция с исследованием ликвора и др.).
Выполнение позитронно-эмиссионной томографии позволяет точно определить стадию лимфомы. Помимо этого, преимуществами проведения ПЭТ являются:
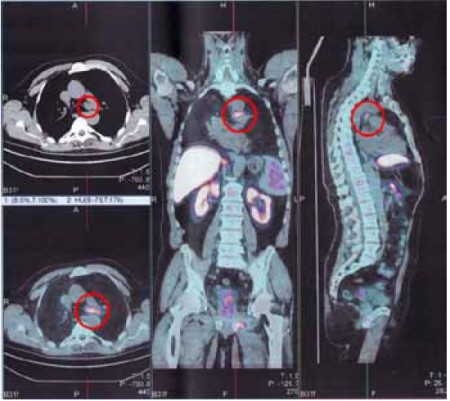
Метастазы в лимфоузлах при исследовании ПЭТ
- в сочетании с МРТ позволяет эффективно запланировать проведение лучевой терапии;
- не требует повторного проведения компьютерной томографии;
- служит отличным критерием стадийности процесса, позволяет проводить повторные исследования на всём протяжении лучевой и химиотерапии;
- позволяет охарактеризовать степень ответа опухолевого очага на проводимую терапию.
Биопсия
Во всех случаях диагноз необходимо подтверждать эксцизионной биопсией доступных лимфоузлов с гистологическим и иммуногистохимическим исследованием.
Материал аспирационной биопсии не может быть использован для установления диагноза; материала должно быть достаточно для иммунофенотипирования и генетических исследований, необходимых для диагностики и выявления прогностических онкомаркеров.
Биопсия костного мозга из подвздошной кости обеспечивает получение необходимой информации. Её следует проводить регулярно. Диагностическая ценность двусторонней биопсии костного мозга несколько выше (на 15%), чем односторонней.
Первичный биопсийный материал подлежит длительному хранению для сравнения (в случае рецидива) с материалом повторных биопсий для оценки трансформации и наличия прогностических онкомаркеров.
Стоит отметить! У пациентов без легкодоступных периферических лимфоузлов следует проводить биопсию висцеральных – под контролем компьютерной томографии или ультразвукового исследования.
Физиакальное исследование
При данном исследовании устанавливают:
- какой характер имеет увеличение лимфатических узлов генерализованный или локальный;
- анализируют их консистенцию, подвижность, размеры;
- определяют отсутствие или наличие болезненных ощущений при пальпации;
- определяют уровень воспаленности близлежащих тканей;
- рассматривают очаги повреждения кожного покрова, также возможное присутствие других инфекционных поражений;
- устанавливают размеры селезенки.
КТ с внутривенным контрастом
Если провести введение контраста внутривенно, это поможет установить присутствие и структуру опухолевых образований. Видимыми станут даже не заметные при нативном СКТ опухоли. Такое действие поможет сделать оценку кровотоку, рассмотреть состояние сосудов, определить патологические сужения в них, нарушения их функций.
Контрастное вещество имеет свойство накапливаться в опухолевых образованиях. Следовательно, именно оно считается последним подтверждением или отрицанием наличия недоброкачественной опухоли перед проведением биопсии.
Остеосцинтиграфия
Остеосцинтиграфия является методом исследования радионуклидов. Эта методика опирается на введение в организм человека радиофармацевтического препарата и дальнейшую его регистрацию в скелете, когда он там распространяется. Таким методом обследуется скелет. Находятся структурные или функциональные его изменения. Возможно обнаружение патологии на ранней стадии развития.
Этот метод определяет деструкцию и деминерализацию структуры кости, остеомиелит, устанавливает зарождение медленнорастущих опухолей доброкачественного характера, распространение метастазов, артропатологию.
Больному делается инъекция внутривенно. В качестве инъекции вводится радиоактивное вещество с индикатором. Тот в свою очередь расходится по организму, откладывается в костных тканях. Сканирование проводят через три часа.
Чтобы контрастное вещество впоследствии быстро вышло, больному рекомендуется накануне процедуры пить много жидкости. Перед началом манипуляции опорожнить мочевой пузырь. После проведенной манипуляции следует пить жидкость в большом количестве все последующие дни. Это способствует выведению радиоактивного препарата из организма.
Сама манипуляция длится около часа, в течение этого времени больной находится без движения на столе, так как любое движение отразится на качестве снимков.
Если врач не назначает никаких других предписаний, то после данной процедуры можно возвращаться к привычному образу жизни. Результаты снимков, диагноз и рекомендации пациент получает сразу после остеосцинтиграфии.
Лабораторные исследования
Лабораторные исследования должны включать полный анализ крови, чтобы оценить степень цитопении, которая может свидетельствовать об инфильтрации костного мозга или аутоиммунных нарушениях.
Лейкоцитарная формула крови с исследованием мазка периферической крови может указывать на лейкемизацию костного мозга.
Уровень электролитов, в том числе кальция и фосфатов, креатинина, функциональные пробы печени имеют весомое значение для определения дисфункции органов. Эти нарушения могут быть связаны со специфическим поражением лимфомой.
Повышение уровня лактатдегидрогеназы является важным прогностическим фактором и может служить индикатором трансформации индолентной лимфомы в агрессивную форму.
Оценка содержания иммуноглобулина и электрофорез сыворотки крови желательны, особенно в случае лимфоплазмоцитарной лимфомы, чтобы оценить наличие моноклональной глобулинопатии.
Криоглобулины также могут быть выявлены, особенно в случае лимфомы маргинальной зоны в сочетании с гепатитом С.
Тест Кумбса и определение ретикулоцитов могут быть показаны пациентам с анемией.
Другие обязательные исследования
Первоначальное обязательное обследование также включает компьютерную томографию органов грудной, брюшной полости, малого таза с внутривенным контрастированием. При этом особое внимание необходимо обращать на параметры объемного поражения и количество пораженных участков.
Обследование желудочно-кишечного тракта и биопсия подозрительных участков показаны в случаях лимфомы из клеток зоны мантии и экстранодальной мукозоассоциированной лимфомы из клеток маргинальной зоны (MALT-лимфома).
Биопсия печени может быть показана в случае выявления аномальных участков КТ-изображений или отклонений в основных лабораторных параметрах.
Является одной из методик, позволяющих, с определенной точностью, найти метастазы, расположенные в лимфоузлах. Его широкую применимость в клинической практике ограничивает сложность и инвазивность. Состояние лимфатических коллекторов по результатам данного метода оценить не получается. В половине случае удается контрастировать подчревные лимфатические сосуды.
Эффективными критериями в оценке наличия метастазов рака экстранодального происхождения – является чётко контурированный дефект наполнения, с краю узла, вогнутой формы. Возможно также не очень отчётливое контрастирование группы лимфоузлов, или ассиметричное распложение лимфатических сосудов.
В любом случае, в современной диагностике данное исследование уже не используется, и диагноз устанавливается на основании информации, полученной при тазовой флебографии, томографии таза, компьютерной томографии.
Для стадирования используются рентгенологические и морфологические методы, по мере внедрения новых технологий происходит естественная замена методами, более специфичными каждому типу лимфом.
Нижнюю лимфангиоаденографию полностью сменила компьютерная томография. Появление новых диагностических возможностей, таких, какие предоставляет позитронно-эмиссионная томография, приводит к ее внедрению как в первичную диагностику и стадирование, так и в оценку ответа на лечение и подтверждение факта рецидива.
Накопленные за время использования различных методик, данные уточняются, и корректируются показания к применению тех или иных методов исследования. Так, позитронно-эмиссионное исследование включено в пересмотренные руководящие принципы для агрессивных лимфом, однако процесс уточнения показаний к ПЭТ продолжается.
Существует значительная неоднородность поглощения фтора-18 фтордезоксиглюкозы в зависимости от гистологической формы лимфомы. Например, ПЭТ демонстрирует 94% чувствительность и 100% специфичность для диагностики фолликулярной лимфомы, но еще недостаточно данных, чтобы рекомендовать ПЭТ как полноценный стандарт мониторинга процесса у пациентов с лимфомами, особенно неходжкинскими. В то же время ПЭТ имеет значительную ценность как источник дополнительной информации для подтверждения или опровержения факта рецидива у больных лимфомами.
Клетки вируса Эйштейна — Барра
Несомненно, что в основе происхождения опухолей лежит генетический дефект. Причины этого дефекта могут абсолютно разнообразными – и каждый из них приводит к конкретному подтипу лимфомы.
К примеру, при лимфоме Беркитта имеется нарушение генов иммунной активации против вируса Эпштейна-Барр, эти гены расположены в X-хромосоме. Поэтому вирус, попавший в организм человека, имеющего такую аномалию, предрасположен к развитию лимфомы Беркитта.
Какие-либо конкретные единичные транслокации или другие типы перестроек хромосомного материала сами по себе не являются патогномоничными лимфомам. Вывод делается на основании комплексного рассмотрения всего генетического материала.
Цитогенетический анализ разумно проводить в случае подозрений на редкую форму рака лимфатических узлов, не диагностированную никакими другими методами, в том числе морфологическим и иммуногистохимическим.
Таким материалом для анализа на рак служит эксцизионный биоптат лимфоузла, либо другого пораженного органа.
В отличие от диагностической эффективности при лейкозах, цитогенетическая картина при анализе костного мозга не дает значимого результата в диагностике лимфом. Возникает нерациональная необходимость проверки множества клеток, поэтому в данном случае анализ костномозговой ткани используется крайне редко.
Проведение FISH гибридизации трепанобиоптата костного мозга также весьма неэффективно, т.к,. во-первых, этим методом располагает ограниченное число лабораторий, а во-вторых, необходимо присутствие патоморфолога для выполнения анализа именно с пораженной частью биоптата.
Помимо этого, для гибридизации требуется тонкий срез биоптата, что не позволяет проводить быстрый анализ всего объема патологического материала.
Видео: Дифференциальная диагностика лимфатических узлов
Обнаружив увеличение лимфатических узлов, следует отправиться к доктору. Зачастую пациента направляют именно на МРТ, поскольку это одна из информативных и безопасных процедур. Диагностика помогает установить характер отклонения. Иные методы будут менее информативны. МРТ лимфоузлов позволяет визуализировать структуру лимфатической системы. Обследование позволяет рассмотреть необходимую область во всех проекциях. Лимфатические узлы пропускают через себя лимфу. Любые патологические процессы нужно своевременно устранять. Лимфоузлы играют роль фильтра. При нарушениях следует без промедлений прибегнуть к МРТ.

МРТ лимфоузла – эффективный метод диагностики
В этой статье вы узнаете:
Для чего проводят МРТ узлов
Лимфоузлы – периферическая часть лимфатической системы, которая является естественным фильтром. Через них протекает лимфа. Лимфатические узлы – формирования круглой, овальной или лентовидной формы. При любом взаимодействии с негативными факторами происходит патологический рост лимфоузлов. Нужно в незамедлительном порядке обратиться за помощью к доктору.
МРТ лимфоузлов проводится с целью раннего выявления вероятных патологических процессов. В большинстве случаев диагностику назначают при подозрении на формирование злокачественных новообразований. При обследовании доктор может оценить все структурные элементы лимфоузлов:
- капсулы;
- стромы;
- мозговое вещество.
Иногда МРТ требуется для уточнения сомнительного диагноза.

На снимках будет хорошо видно структурные элементы лимфоузлов
В каких случаях необходимо обследование
МРТ лимфатических узлов назначается только при наличии показаний к процедуре. Предварительно доктор осматривает пациента и рекомендует лабораторные методы исследования.
Основные показания к диагностике перечислены в таблице.
| Показания | В качестве показаний для исследования лимфоузлов шеи и иных частей тела выступают: • туберкулез; • лимфогранулематоз; • системные нарушения; • ВИЧ-инфекция; • респираторно-вирусные болезни; • иммунные отклонения; • доброкачественные и злокачественные новообразования. |
| Симптоматика | К доктору нужно обратиться при наличии некоторых патологических симптомов. К основным признакам, при которых требуется прохождение МРТ, относят: • явное увеличение лимфоузлов, которое заметно визуально или на ощупь; • болезненное или затрудненное глотание; • спонтанное увеличение температуры тела на фоне увеличения узлов. |
В большинстве случаев поражения лимфатических узлов протекают бессимптомно. В таком случае патология обычно обнаруживается совершенно случайно при исследовании организма касательно иных проблем.
Нужна ли подготовка
В трудной подготовке МРТ не нуждается. Нет необходимости существенно менять свой образ жизни накануне обследования. Основное, что нужно сделать, – это перед входом в кабинет снять с себя любые украшения, а лучше и вовсе не надевать их.

Любые металлические украшения придется снять
Утром нужно принять душ и надеть чистое белье без каких-либо украшений. Из карманов следует выложить все электронные носители. Гаджеты нужно оставить за пределами кабинета. Помимо этого, требуется снять слуховой аппарат и пирсинг.
Любые металлические элементы ухудшат диагностику. Фотография будет засвечена, а значит, неинформативна.
Помимо этого, повышается риск получения ожога кожного покрова в месте, где расположен посторонний предмет. Осуществляется МРТ натощак. Отказаться от любого приема пищи нужно за 5–7 часов. Жидкость перестают пить за 3–4 часа.
На диагностику нужно прийти со сменной чистой обувью. Помимо этого, требуется принести любую медицинскую документацию, которая поможет доктору проследить анамнез. Это нужно для того, чтобы доктор убедился в отсутствии противопоказаний.

Процедура проходит под контролем врача
Какие виды МРТ используются
При подозрении на поражение лимфоузлов больному могут порекомендовать МРТ:
- с контрастом;
- без контрастирования.
Контрастное вещество вводится перед диагностикой. Средство поступает в организм внутривенно. В это время человек может почувствовать незначительное жжение и дискомфорт. Неприятная симптоматика считается нормой и проходит сразу после окончания введения препарата.
При контрастировании улучшается визуализация. Это делает диагностику более результативной, но процедура имеет больше противопоказаний.
МРТ без контрастирования является традиционным способом обследования. Диагностика не доставляет дискомфорта и считается полностью безопасной для пациента.

Как проводится обследование
Осуществляется манипуляция в горизонтальном положении. Больной должен лечь на двигающуюся кушетку, которая будет задвинута в капсулу томографа. На протяжении всей диагностики пациент должен находиться в неподвижном состоянии. В ином случае не выйдет получить детализированные изображения.

При необходимости используется контрастное вещество
Процедура продолжается 20–40 минут. При контрастировании обследование отнимет до часу. Это связано с тем, что перед диагностикой нужно ввести вещество для улучшения визуализации и подождать, пока препарат распространится.
При необходимости пациенту рекомендуют принять успокоительное лекарственное средство. Это нужно, когда больной сильно переживает. При обследовании врач получает изображение лимфоузлов и окружающих тканей в трех проекциях. После обследования доктор занимается расшифровкой результатов. Это отнимет до 20 минут.
Что удается выявить в ходе процедуры
От назначенных задач зависит, что увидит доктор при обследовании у конкретного заболевшего. При подозрении на воспалительные процессы введение контраста не требуется. Лимфатические узлы – это органы иммунной системы. МРТ дает увидеть на начальных этапах формирование кишечных инфекции. В первую очередь увеличиваются лимфоузлы брюшной полости.
В качестве контроля эффективности лечения томография назначается при:
- красной волчанке;
- ревматоидном артрите.

Этот метод эффективен в диагностике опухолей
Перечисленные патологии провоцирует лимфаденит. Особую опасность представляет состояние, которое сопровождается злокачественными процессами. В таком случае обнаружить патологию поможет только МРТ.
Эффективна МРТ при обнаружении патологий воспалительного и опухолевого характера. Диагностика результативна даже на начальных стадиях формирования патологий.
Имеет ли МРТ противопоказания
Изучение лимфоузлов при помощи томографии рекомендовано не всем. К абсолютным противопоказаниям относят:
- наличие металлических конструкций в теле;
- инородные тела в организме, которые состоят из металла;
- электронные устройства в теле;
- инсулиновые помпы;
- 1-й триместр беременности или подозрение на процесс вынашивания ребенка.
Стоит отметить, что под действием магнитных полей любые кардиостимуляторы могут перестать функционировать. Это может представлять опасность для здоровья и жизни пациента. Повышается риск летальности.

МРТ при почечной недостаточности противопоказано
Противопоказания имеет и диагностика с контрастированием. В таком случае к МРТ прибегнуть не выйдет при:
- склонности к аллергии на лекарственные средства;
- раннем перенесении побочных эффектов после введения контрастного вещества;
- почечной недостаточности острого и хронического характера;
- запущенной форме астмы бронхиального типа.
К относительным противопоказаниям относятся татуировки на теле. Это касается рисунков, которые были нанесены с помощью краски, в составе которой присутствуют металлические элементы. В ином случае повышается риск получения ожога.
При наличии противопоказаний прибегать к диагностике крайне не рекомендуется. Решение о проведении обследования принимает доктор, исходя из индивидуальных особенностей. Предварительно оценивается анамнез.
Хотите знать о противопоказаниях к проведению МРТ, смотрите данный ролик:
МРТ или КТ лимфоузлов – что лучше
МРТ и КТ – похожие процедуры. Основное отличие – лучевая нагрузка, которая приходится на организм больного при компьютерной томографии. Именно поэтому процедура назначается только в случае крайней необходимости.
В отличие от КТ, МРТ – это безопасная процедура на 100%. Диагностика может рекомендоваться не только взрослым, но и детям. Компьютерная томография категорически запрещена маленьким детям.
КТ также полностью противопоказана женщинам, которые вынашивают ребенка. МРТ не осуществляется только на 1-м триместре.
Сказать однозначно, какая процедура лучше, невозможно. Каждый из способов имеет как преимущества, так и недостатки. Только доктор может подобрать наиболее подходящий диагностический способ с учетом индивидуальных особенностей.
Что важно знать о метастазах в лимфоузлы
- 40%- это метастазы в лимфоузлах, размер которых менее 1 см.
- Частота метастазирования из различных областей: ротоглотка - 70%, гортанная часть глотки - 70%, носоглотка - 60%, большие слюнные железы - 50%, полость рта - 45%, среднее ухо - 30%, гортань - 25%, полость носа и придаточные пазухи носа - 20%
- Основная масса первичных опухолей располагается в области головы и шеи
- Источником лимфогенных метастазов, особенно в глоточное кольцо, в большинстве случаев становится плоскоклеточный рак
- Лимфоэпителиальные опухоли также метастазируют в голову и шею
- Метастатические поражения головы и шеи при злокачественной меланоме встречаются реже
- Пути метастазирования обусловлены направлением лимфооттока от первичной опухоли.
Регионарные метастазы опухолей головы и шеи в лимфатические узлы (классификация TNM), исключая щитовидную железу:
- N1: Метастазы размерами 6 см.
Классификация лимфатических узлов по уровням (AJCC):
- I уровень: Выше подъязычной кости, ниже челюстно-подъязычной мышцы, кпереди от задней границы поднижнечелюстной железы.
- II уровень: Простирается в краниокаудальном направлении от основания черепа до подъязычной кости, позади задней границы поднижнечелюстной железы, кпереди от задней границы грудино-ключичнососцевидной мышцы.
- III уровень: Простирается в краниокаудальном направлении от подъязычной кости до нижней границы перстневидного хряща, кпереди от задней границы грудино-ключично-сосцевидной мышцы.
- IV уровень: Простирается в краниокаудальном направлении от нижней границы перстневидного хряща до уровня ключицы, кпереди от линии, проведенной между задней границей грудино-ключично-сосцевидной мышцы и заднебоковой границей передней лестничной мышцы.
- V уровень: Простирается в краниокаудальном направлении от основания черепа до ключицы, позади линии, проведенной между задней границей грудино-ключично-сосцевидной мышцы и заднебоковой границей передней лестничной мышцы.
- VI уровень: Простирается в краниокаудальном направлении от нижней границы подъязычной кости до рукоятки грудины, медиальнее общей сонной артерии.
- VII уровень: Ниже верхней границы рукоятки грудины, медиальнее общей соннойартерии.
Клинические проявления
Типичные симптомы метастазов в лимфоузлах:
- Метастазы в лимфоузлах имеют неспецифические симптомы
- Это плотное безболезненное округлое образование
- Метастазы в поверхностные лимфатические узлы в связи с их малыми размерами в 10% случаев остаются незамеченными
- Пальпация глубоко расположенных узлов затруднена.
Какой метод диагностики метастазов в лимфоузлах выбрать: МРТ, КТ, ЭХО-КГ, ангиографию
- КТ с контрастированием, MPT с USPIO.
- Поперечный размер лимфатического узла более 1 см
- Круглая форма
- Усиление после введения контрастного вещества может быть равномерным, неравномерным или периферическим
- В центре узла может образовываться полость
- Отсутствуют признаки наличия жировой ткани в воротах узла.
- Увеличенные, округлые лимфатические узлы
- Три и более лимфатических узла расположены группой
- Неспецифические характеристики сигнала на Т1- и Т2-взвешенном изображении без контрастирования
- Зона некроза в центре опухоли гиперинтенсивна на Т2-взвешенном изображении и выраженно гипоинтенсивна по отношению к периферическому кольцу на Т1-взвешенном изображении, особенно после введения гадолиния
- МРТ с USPIO обеспечивает высокую точность и чувствительность исследования •
- Расположенные по периферии и в центре лимфатического узла участки с высокой интенсивностью сигнала на Т2-взвешенном изображении после введения USPIO представляют зоны, пораженные опухолью.
- Округлая форма лимфатических узлов (соотношение продольного размера к поперечному 0,8).
- Размеры лимфатических узлов >4 см
- Соотношение продольного размера к поперечному Хирургическое удаление первичной опухоли и иссечение клетчатки шеи, чтобы убрать пораженные лимфатические узлы.
Операция Крайла: Резекция лимфатических узлов I-V уровня , грудино-ключично-сосцевидной мышцы, внутренней яремной вены и XI черепного нерва.
Фасциально-футлярное иссечение клетчатки шеи: Резекция лимфатических узлов I-V уровня (с. 289), без удаления мышцы, вены и нерва.
Селективное иссечение клетчатки шеи: Селективное удаление одной и более группы лимфатических узлов I-V уровня. Послеоперационная лучевая терапия.
Врачи каких специальностей диагностируют и лечат метастазы в шейных лимфоузлах
- Онколог (определение тактики лечения)
- Хирург (удаление метастазов)
Прогноз
- Недифференцированный рак чаще дает метастазы, чем высокодифференцированный
- При спаянности лимфатических узлов с окружающими тканями прогноз неблагоприятный
- Случаи с инвазией наружной или внутренней сонной артерии неоперабельные
- Метастаз рака в шейные лимфоузлы это не благоприятный прогноз, метастазирование в лимфоузлы снижает долговременную выживаемость более чем на 50%.
Возможные осложнения и последствия
- Снижение продолжительности жизни в два раза
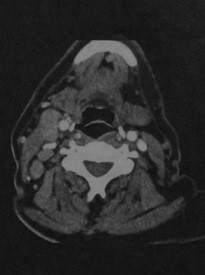
Метастазы. Пациент, страдающий раком языка. КТ в горизонтальной проекции: множественные увеличенные лимфатические узлы в нервно-сосудистом пучке шеи справа. Наблюдается вогнутость контура внутренней яремной вены и смещение грудино-ключично-сосцевидной мышцы кзади.
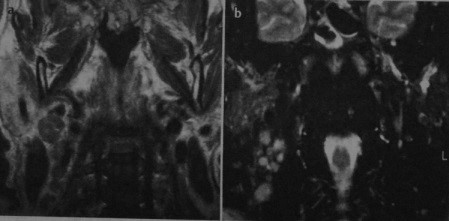
MPT, Т1 -взвешенное изображение во фронтальной плоскости (а): множественные увеличенные лимфатические узлы в правой половине шеи. Узлы имеют промежуточную или низкую интенсивность сигнала и расположены вдоль нервно-сосудистого пучка. Последовательность STIR (Ь): выраженное увеличение интенсивности сигнала в лимфатических узлах с метастазами в правой половине шеи.
Лимфатические узлы — биологические фильтры организма. Они не дают распространяться инфекциям и служат местом для созревания иммунных клеток. Всего в теле человека 500–600 лимфоузлов. Иногда они увеличиваются. Это может происходить по разным причинам, чаще всего инфекций.

Первичные злокачественные опухоли в лимфатических узлах составляют 3–4% от всех онкологических заболеваний и представлены лимфомами. Помимо лимфоузлов, лимфомы встречаются и в других органах, в которых представлена лимфоидная ткань: в вилочковой железе (тимусе), миндалинах, пищеварительном тракте, селезенке и др.
Злокачественные опухоли в лимфоузлах часто называют раком лимфатических узлов, но это неверно. Рак — злокачественные новообразования, которые происходят из эпителиальных тканей: кожи, слизистых оболочек, желез. Лимфомы — опухоли из лимфоидной ткани. Они бывают двух типов: ходжкинские (болезнь Ходжкина) и неходжкинские.
Помимо первичных опухолей, в лимфатических узлах очень часто встречаются вторичные очаги при раке в других органах. Опухолевые клетки, попавшие в лимфатические сосуды, в первую очередь достигают регионарных лимфоузлов — тех, которые принимают лимфу от области тела, где находится первичное новообразование.
Лечение лимфом
Основным методом лечения болезни Ходжкина и неходжкинских лимфом является химиотерапия. Применяются комбинации различных химиопрепаратов.
При лимфоме Ходжкина чаще всего прибегают к схеме ABVD — эта аббревиатура составлена из первых букв названий препаратов:
- Адриамицин, другое название — Доксорубицин (Adriamycin).
- Блеомицин (Bleomycin).
- Винбластин (Vinblastine).
- Дакарбазин (Dacarbazine).
Иногда применяют схемы BEACOPP (Блеомицин + Этопозид + Доксорубицин + Циклофосфамид + Винкристин + Прокарбазин + Преднизон) и Стэнфорд V (Доксорубицин + Мехлорэтамин + Винкристин + Винбластин + Блеомицин + Этопозид + Преднизон).
За 1–2 дня до введения химиопрепаратов нужно провести общий анализ крови. Если результат удовлетворительный, можно проводить лечение. Непосредственно перед процедурой пациенту вводят препараты для предупреждения побочных эффектов: противорвотные и противоаллергические. Химиотерапевтические средства вводят в определенной последовательности: Доксорубицин, затем Винбластин, в последнюю очередь Блеомицин и Дакарбазин.
При неходжкинских лимфомах чаще всего применяют две схемы химиотерапии:
- Схема CHOP включает 4 препарата. Циклофосфамид (Cyclophosphamide), Доксорубицин, или Гидроксидаунорубицин (Hydroxydaunorubicin) и Винкристин, или Онковин (Oncovin) вводят внутривенно. Преднизон (Prednisone) принимают в виде таблеток.
- CVP — схема из трех препаратов. Циклофосфамид (Cyclophosphamide) и Винкристин (Vincristine) вводят внутривенно, Преднизон (Prednisone) в таблетках.
Чаще всего химиотерапию при лимфомах проводят амбулаторно, в условиях дневного стационара. Иногда успешно проводят несколько циклов лечения комбинацией препаратов первой линии, но затем она становится менее эффективной, и приходится назначать другую.
В современных клиниках при длительном курсе химиотерапии пациенту устанавливают венозную . Она представляет собой небольшую титановую емкость с мембраной, которую помещают через небольшой разрез под кожу и соединяют тонкой трубкой (катетером) с веной. В дальнейшем, чтобы ввести раствор препарата внутривенно, достаточно лишь проколоть кожу и мембрану. Это делает процедуру более удобной для врача, позволяет пациенту избежать стресса и дискомфорта многократных уколов в вену, помогает предотвратить флебит — воспаление венозной стенки.
Оставьте свой номер телефона
Некоторые агрессивные типы неходжкинских лимфом часто метастазируют в головной мозг. Системная химиотерапия при этом неэффективна, потому что химиопрепаратам, введенным внутривенно или перорально (путем проглатывания) сложно проникнуть в спинномозговую жидкость. Проблема решается введением химиопрепаратов интратекально — непосредственно в спинномозговую жидкость. Эту процедуру можно проводить амбулаторно, как в профилактических целях, так и при уже возникших метастазах в головном мозге. Чаще всего применяют химиопрепараты Метотрексат и Цитарабин.
Иногда вместо интратекальной химиотерапии проводят системную терапию метотрексатом в высоких дозах.
Лимфомы обычно хорошо отвечают на облучение, поэтому лучевую терапию часто применяют для борьбы с этим типом опухолей. При лимфомах Ходжкина она используется, как правило, в виде дополнения к курсу химиотерапии — вместе с ним или после него.
Показания к лучевой терапии при неходжкинских лимфомах:
- При опухолях I и II стадии — в качестве самостоятельного метода лечения.
- При НХЛ на более поздних стадиях — в качестве дополнения к химиотерапии.
- Облучение всего тела в сочетании с высокодозной химиотерапией после трансплантации стволовых клеток.
- При лимфоме с метастазами в качестве симптоматического лечения.
Иммунотерапия — современное направление в лечении онкологических заболеваний. Она предполагает использование ресурсов иммунной системы для уничтожения опухолевых клеток.
При лимфомах используются моноклональные антитела, которые специфически нацелены на белок CD20, находящийся на поверхности лимфоцитов. Чаще всего при ходжкинских и неходжкинских лимфомах применяется Ритуксимаб (Ритуксан). Врач может назначить его отдельно или в сочетании лучевой терапией, химиотерапией.
Другие препараты из группы ингибиторов CD20 (применяются при неходжкинских лимфомах):
- Обинутузумаб (Газива) часто применяют в сочетании с химиопрепаратами для лечения малой лимфоцитарной лимфомы (SLL), хронического лимфоцитарного лейкоза (CLL).
- Офатумумаб (Арзерра), как правило, применяют у пациентов с SLL/CLL, которым не помогают другие виды лечения.
- Ибритумомаб тиуксетан (Зевалин) представляет собой моноклональное антитело, к которому прикреплена радиоактивная молекула.
При лимфомах Ходжкина в настоящее время также применяют Брентуксимаб ведотин (Адцетрис). Это моноклональное антитело, соединенное с молекулой химиопрепарата, нацелено на молекулу CD30.
Этот метод лечения применяют в случаях, когда заболевание не поддается излечению с помощью химиотерапии и лучевой терапии. Суть состоит в том, чтобы уничтожить патологически измененные клетки и заменить их новыми. Для этого сочетают высокодозную химиотерапию и трансплантацию собственных или донорских стволовых клеток. Это сложный вид лечения, он грозит серьезными, опасными для жизни осложнениями. Проводить его должны опытные врачи в специализированных онкологических центрах, предварительно тщательно взвесив все потенциальные преимущества и риски для конкретного пациента.
Лечение вторичных очагов в лимфатических узлах
Если злокачественная опухоль, изначально возникшая в другом органе, распространилась в лимфатические узлы, тактика лечения будет зависеть от стадии онкологического заболевания.
Радикальные операции при раке зачастую предусматривают одновременное удаление пораженного органа и определенного количества регионарных лимфатических узлов. Обычно хирургическое вмешательство дополняется курсом адъювантной химиотерапии и/или лучевой терапии.
При раке с очагами в лимфатических узлах и отдаленными метастазами, когда хирургическое лечение невозможно, проводят химиотерапию, лучевую терапию. В зависимости от типа злокачественной опухоли, могут быть назначены современные таргетные препараты, иммунопрепараты.
В клинике Медицина 24/7 работают ведущие врачи-онкологи, применяются все современные типы противоопухолевых препаратов, зарегистрированные на территории России. Мы работаем в соответствии с последними версиями международных протоколов.
Читайте также:





