Симптомы неходжкинской лимфомы у ребенка
Причины и виды лимфомы у детей
Чаще всего в детском возрасте диагностируется лимфома Ходжкина. Она представляет собой заболевание, при котором патология вначале поражает один из лимфоузлов, а затем постепенно распространяется по всей лимфатической системе. Опухоль в этом случае состоит из гигантских клеток Березовского-Рид-Штернберга, имеющих двухъядерную структуру. По внешнему виду они напоминают гранулы, поэтому альтернативное название лимфомы Ходжкина – лимфогранулематоз.
Все остальные виды попадают под определение неходжкинских. Такие лимфомы у детей и подростков встречаются гораздо реже. Правда, и прогноз в отношении этих новообразований менее благоприятный, нежели в отношении лимфогранулематоза.
Причины возникновения этого заболевания в детском возрасте на сегодняшний день достоверно не установлены. Однако эмпирическим путем выявлен ряд факторов, способных спровоцировать появление и развитие патологии. Среди них необходимо упомянуть:
- воздействие радиации на мать во время беременности и/или на ребенка в период его внутриутробного развития либо в младшем детском возрасте. Подобная опасность может возникнуть в силу проживания в радиационно неблагоприятной местности, выполнении работ, связанных с облучением, а также при прохождении беременной женщиной лучевой терапии по протоколу лечения другого онкологического заболевания;
- частый контакт с канцерогенными веществами;
- злоупотребление женщиной во время беременности алкоголем, никотином, низкокачественными продуктами глубокой промышленной переработки, а также продуктами с высоким содержанием пестицидов;
- наличие у матери вируса Эпштейна-Барра;
- генетическая предрасположенность – наличие онкологических заболеваний лимфатической системы в семейном анамнезе;
- синдром Дауна у ребенка;
- сниженный иммунитет, не способный обеспечить достаточное противоопухолевое действие.
Разновидности и симптомы заболевания
Как лимфогранулематоз, так и неходжкинские лимфомы имеют несколько разновидностей. Среди лимфом Ходжкина выделяют:
- неклассическую – обогащенную лимфоцитами;
- смешанноклеточную;
- узловую;
- с малым количеством лимфоцитов;
- с большим количеством лимфоцитов.
Лимфоидные новообразования неходжкинской группы, которые чаще всего наблюдаются у детей и подростков, это:
- лимфома Бёркитта – В-клеточная разновидность, возникающая как следствие поражения организма вирусом Эпштейна-Барр;
- диффузная крупноклеточная В-клеточная опухоль;
- лимфобластная крупноклеточная лимфома;
- анапластическая крупноклеточная лимфома.
Другие разновидности онкопатологии лимфатической системы у детей встречаются редко, статистически – в единичных случаях.
Выраженная симптоматика начинается на этапе увеличения вначале одного лимфатического узла (шейного, подмышечного, пахового), а затем и соседних с ним. Если онкопроцесс развивается в одном из внутренних органов, возможно изменение его размеров, которое легко выявляется при пальпации. При этом увеличенные лимфатические узлы и органы при прощупывании безболезненны.
По мере прогрессирования патологии могут проявляться следующие симптомы:
- повышение температуры до 37,2-37,4 градусов, ночная потливость, озноб, приступы жара, снижение аппетита и массы тела, головные боли, головокружения и другие типичные признаки интоксикации;
- кожный зуд по всему телу;
- повышенная восприимчивость к вирусным и инфекционным заболеваниям ввиду снижения иммунитета;
- при лимфоме Ходжкина – бледность кожных покровов, иногда костные и суставные боли;
- на более поздних стадиях – одышка, тяжесть в груди, нарушения в работе ЖКТ, затрудненное дыхание, боли в пораженном органе.
Важно выявить заболевание на как можно более ранней стадии. Поэтому любые из вышеописанных признаков, продолжающиеся на протяжении длительного (более 2 недель) периода и не реагирующие на противовирусную и антибактериальную терапию, а также хронические заболевания, не переходящие в стадию ремиссии даже при должном специфическом лечении, должны насторожить родителей и мотивировать их показать ребенка специалисту-онкогематологу.
Особенно велика вероятность развития болезни в случаях, когда у пациента наблюдается комплекс из нескольких симптомов – это повод обратиться к врачу в самое ближайшее время.
Диагностика лимфомы у детей
Постановка диагноза начинается с осмотра ребенка, опроса родителей и сбора семейного анамнеза, во время которого врач выясняет, как проходили беременность и роды, как развивался пациент с первого дня жизни, какие заболевания у него были выявлены и какие препараты им принимались.
На следующем этапе назначаются:
- общий анализ крови: подозрение на лимфому могут вызвать повышенный уровень СОЭ и лейкоцитов, а также сниженные значения гемоглобина;
- ПЦР-исследование на онкомаркеры;
- иммунологический анализ;
- биопсия пораженного лимфоузла, позволяющая взять биоптат для гистологического исследования. Ее осуществляют посредством хирургического вмешательства, которое может быть как малоинвазивным, так и полноценным – в зависимости от области месторасположения опухоли. При поражении центральной нервной системы, а именно – при локализации опухоли в головном мозге, с этой целью осуществляют трепанобиопсию.
- рентгенография, УЗИ, КТ, МРТ, сцинтиграфия костей могут проводиться как для первичной диагностики, так и для уточнения стадии заболевания.
По результатам проведенных исследований для ребенка, у которого было выявлено злокачественное образование лимфоидного типа, врачом разрабатывается индивидуальная схема лечения.
Лечение лимфомы у детей
Если онкопроцессом охвачен один лимфоузел локально, бывает достаточно его удаления без последующего лечения. К сожалению, такое возможно только на самой ранней стадии заболевания, а она, как правило, проходит бессимптомно и не дает повода провести полноценное обследования и выявить патологию.
Если же аномальные клетки образовались в нескольких узлах (органах), понадобится длительное медикаментозное и радиационное воздействие. Перед началом подобной терапии обязательно проводится ЭКГ и эхоЭКГ для оценки сердечной деятельности пациента.
Протокол лечения этого заболевания у пациентов детского и подросткового возраста предусматривает проведение нескольких курсов достаточно агрессивной химиотерапии с перерывом в 2 недели в комплексе с лучевой терапией с суммарной дозой облучения от 20 до 30 грей.
Схема составляется с учетом возраста пациента, вида лимфомы, стадии заболевания и общего состояния здоровья. В случае с подростками учитываются еще и возрастные изменения в гормональной системе.
Химиотерапия является сложнопереносимым для больного процессом, сопровождающимся рядом побочных эффектов, среди которых – тошнота, рвота, диарея, головная боль, слабость и утомляемость, изъязвление слизистой рта, выпадение волос, снижение иммунитета и другие. Тем не менее, лечение прекращать не следует, поскольку от этого зависит длительность ремиссии. Хотя лимфомы относят к потенциально неизлечимым онкологическим патологиям, при правильной терапии и удачном стечении обстоятельств ремиссия может продлиться до конца жизни пациента.
Если же заболевание все-таки возвращается неоднократно, ребенку может быть назначена трансплантация костного мозга от донора, чаще всего, родственника. Это позволит запустить процесс самовосстановления в лимфатической системе и поможет добиться длительной устойчивой ремиссии – от нескольких до многих десятков лет, конечно, при соблюдении рекомендаций лечащего врача и регулярном контроле состояния здоровья.
Информация для родителей
Что такое лимфомы?
Лимфомы относятся к группе гемобластозов, то есть опухолевых заболеваний, которые развиваются из клеток крови. Условно к гемобластозам причисляют:
- лейкозы — с первичной локализацией в костном мозге
- нелейкемические гемобластозы — характеризующиеся опухолевой локализацией вне костного мозга. Это неходжкинские лимфомы и лимфома Ходжкина.
Распространенность НХЛ у детей:
- В детском возрасте НХЛ занимают 3 место среди всей онкологической патологии, составляя 5-7%.
- Частота заболевания у детей до 15 лет составляет 1:700-750 человек. Мальчики болеют чаще, чем девочки. Пик заболеваемости приходится на возраст от 3 до 9 лет.
- Крайне редко НХЛ встречаются у детей до 3-х лет.
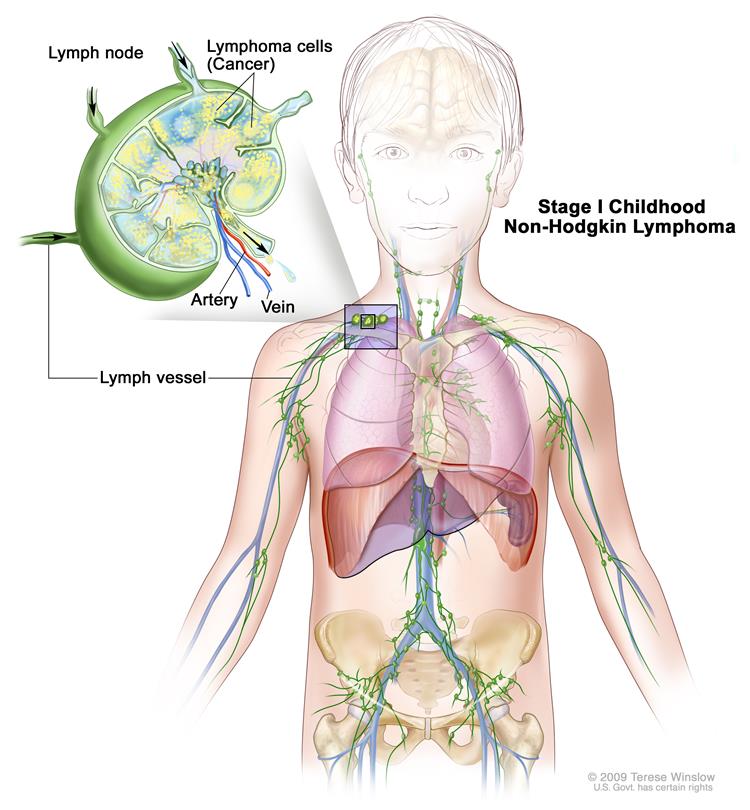
Причины развития лимфом
Болезнь начинает развиваться, когда лимфоциты мутируют, то есть злокачественно изменяются. Почему это происходит, неизвестно. Лимфоциты — это группа белых клеток крови, которые находятся, в основном, в лимфатической ткани. Поэтому неходжкинские лимфомы могут появляться везде, где есть лимфатическая ткань. Чаще всего болезнь развивается в лимфатических узлах. Но она также может развиваться в других лимфоидных тканях и лимфоидных органах, например, селезёнке, тимусе (вилочковой железе), миндалинах и лимфатических бляшках тонкого кишечника.
Некоторые вирусы могут провоцировать возникновение НХЛ. В ряде исследований была установлена возможная связь вирусов и некоторых форм НХЛ.
Клинические стадии НХЛ
- I стадия — поражение опухолью отдельных лимфоузлов одной анатомической группы или поражение одной лимфоидной ткани. За исключением поражения лимфоидной ткани внутри груди и в брюшном пространстве.
- II стадия — поражение опухолью лимфоузлов нескольких анатомических групп или поражение других лимфоидных тканей с локальным распространением и без локального распространения. Но все пораженные опухолью регионы находятся по одну сторону диафрагмы.
- III стадия — поражение опухолью лимфоузлов или лимфоидной ткани с обеих сторон диафрагмы. Или опухоль поразила лимфоидную ткань или другие органы внутри груди — средостение, плевра, вилочковая железа, легкие. Также обширные неоперабельные опухоли в брюшной полости.
- IV стадия — поражение опухолью центральной нервной системы (ЦНС) и (или) костного мозга.
Неходжкинские лимфомы у детей и подростков характеризуются быстрым прогрессированием онкологического процесса. Опухоль растет так быстро, что большинство детей поступают в клинику уже в III-IV стадии заболевания.
Однако, вне зависимости от стадии процесса, лимфомы в детском возрасте имеют хорошую чувствительность к химиотерапевтическому лечению, что позволяет излечить до 80% пациентов.
Группы неходжкинских лимфом
В зависимости от вида раковых клеток под микроскопом и от их молекулярно-генетических особенностей выделяют разные виды лимфом.
Согласно классификации ВОЗ лимфомы делятся на две крупные группы: В-клеточные лимфомы и Т/NK-клеточные лимфомы. Среди них, в свою очередь, выделяют лимфомы из клеток-предшественников (В- и Т-лимфобластные лимфомы) и опухоли из зрелых клеток.
Клинические симптомы лимфом
Нередко первым проявлением заболевания становится увеличение лимфатических узлов, которые, как правило, не болят, приобретают каменистую плотность, сливаются в конгломераты. Лимфатические узлы могут определяться в области головы, на шее, руках, ногах, в подмышечных впадинах, паховых областях, в грудной или брюшной полостях. Часто болезнь переходит на другие органы — селезенку, печень, мозговые оболочки, кости, костный мозг.
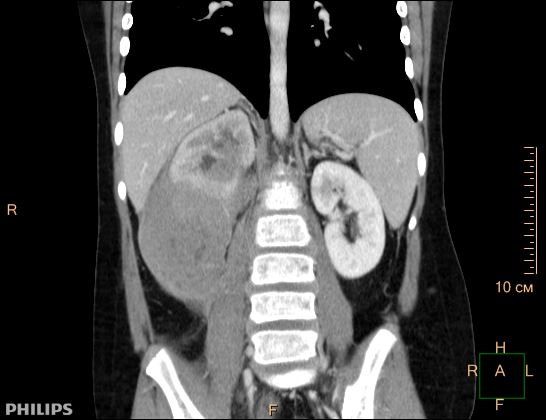
Рис. 1. Узловое образование правой почки, сливающееся с конгломератом увеличенных забрюшинных лимфатических узлов – специфическое поражение при лимфоме
Нередко увеличиваются печень и селезенка.
При локализации опухолевого процесса в грудной клетке типичными жалобами становятся кашель, затрудненное дыхание и глотание, иногда – потеря голоса.
Очень грозным осложнением, развивающимся при резком и значительном увеличении лимфатических узлов средостения является синдром сдавления верхней полой вены. Он проявляется нарушением дыхания, отеком и синюшностью лица и шеи. Появление этих симптомов угрожает жизни больного и требует незамедлительного обращения за медицинской помощью.
Кроме того, может развиваться скопление жидкости в плевральной полости и околосердечной сумке, что также быстро приводит к возникновению дыхательных расстройств.
Заболевание может манифестировать с появления жалоб на заложенность носа, нарушение дыхания, ощущение инородного тела при глотании, что встречается при поражении лимфоглоточного (Вальдейерова) кольца. При осмотре отмечается увеличение миндалин, свисание опухоли из носоглотки, которая нередко закрывает вход в ротоглотку. При этой локализации наиболее часто обнаруживаются увеличенные шейные и подчелюстные лимфатические узлы.
При купании и переодевании ребенка родители могут заметить появление узловатых образований величиной от горошины до размера грецкого ореха, плотной консистенции телесного или синюшно-красноватого цвета с возможным изъязвлением на поверхности. Так проявляет себя поражение мягких тканей при лимфоме. Излюбленной локализацией мягкотканных образований является волосистая часть головы, передняя грудная и брюшная стенка, спина.
У мальчиков заболевание нередко может проявляться увеличением размеров мошонки.
При поражении центральной нервной системы характерны такие симптомы, как головная боль, нарушение зрения, слуха, речи, парезы и параличи.
Первичное поражение костей у детей и подростков встречается редко (2-4%). При этом поражаются кости таза, лопатки, трубчатые кости с наличием различных размеров участков разрушения костной структуры.
Методы диагностики лимфом у детей и подростков
При появлении у ребенка жалоб, описанных выше, необходимо незамедлительно обратиться к педиатру. Если история болезни ребёнка, тщательный осмотр, результат клинического анализа крови, а также ультразвуковое и/или рентгенологическое обследование позволяют заподозрить неходжкинскую лимфому, ребенка направляют в специализированную клинику детской онкологии и гематологии.
В специализированном стационаре проводится комплексное обследование:
- Анализ опухолевой ткани: исследование пораженного лимфатического узла или другой пораженной ткани. Образцы материала получают хирургическим путем. Опухолевую ткань отправляют на цитологический, иммунологический и генетический анализы. По результатам этих исследований можно точно сказать, заболел ли ребёнок неходжкинской лимфомой, и если да, то какой именно её формой.
- Определение распространенности болезни в организме: ультразвуковое исследование органов брюшной полости, забрюшинного пространства и малого таза, компьютерная томография грудной клетки, брюшной полости и малого таза, магнитно-резонансная томография головного и спинного мозга (если есть показания). Чтобы проверить, попали ли опухолевые клетки в центральную нервную систему, проводят люмбальную пункцию – берут спинномозговую жидкость и исследуют, есть ли в ней опухолевые клетки или нет. Также всем детям выполняют пункцию костного мозга, чтобы узнать, успели ли в него попасть злокачественные клетки или нет.
- Для оценки работы сердца проводят электрокардиографию и Эхо-кардиографию.
- Комплексные лабораторные исследования: клинические анализы крови, мочи, биохимический анализ крови с оценкой функции почек и печени, определением мочевой кислоты, электролитов, лактатдегидрогеназы (ЛДГ), исследование свертывающей системы крови (коагулограмма), определение группы крови и резус-фактора.
Современные программы лечения неходжкинских лимфом у детей основаны на индивидуальном подходе с учетом различных морфологических и клинических вариантов заболевания.
Общие принципы лечения неходжкинских лимфом
- При I и II стадиях заболевания применяется менее интенсивная химиотерапия.
- При всех вариантах НХЛ у детей обязательно проводится профилактика поражения центральной нервной системы.
- При интенсивной программной полихимиотерапии лимфом из зрелых клеток у детей лучевая терапия не показана.
- Полихимиотерапия проводится на фоне комплекса адекватной сопроводительной терапии.
Лечение зрелых Т- и В-клеточных лимфом
Для терапии зрелоклеточных лимфом применяется жесткое, но непродолжительное лечение (до полугода) с использованием высокодозной полихимиотерапии и иммунотерапии (рис. 2).
Лечение проводится короткими интенсивными курсами — от 2 до 6. Их количество зависит от стадии болезни и группы риска ребенка. Для определения группы риска учитываются такие параметры, как радикальность операции (если она была), размеры и локализация опухоли, уровень ЛДГ в крови и поражение костного мозга и центральной нервной системы.
Для терапии зрелых В-клеточных лимфом, клетки которых экспрессируют CD20-антиген, используется таргетный препарат ритуксимаб (мабтера, ацеллбия).
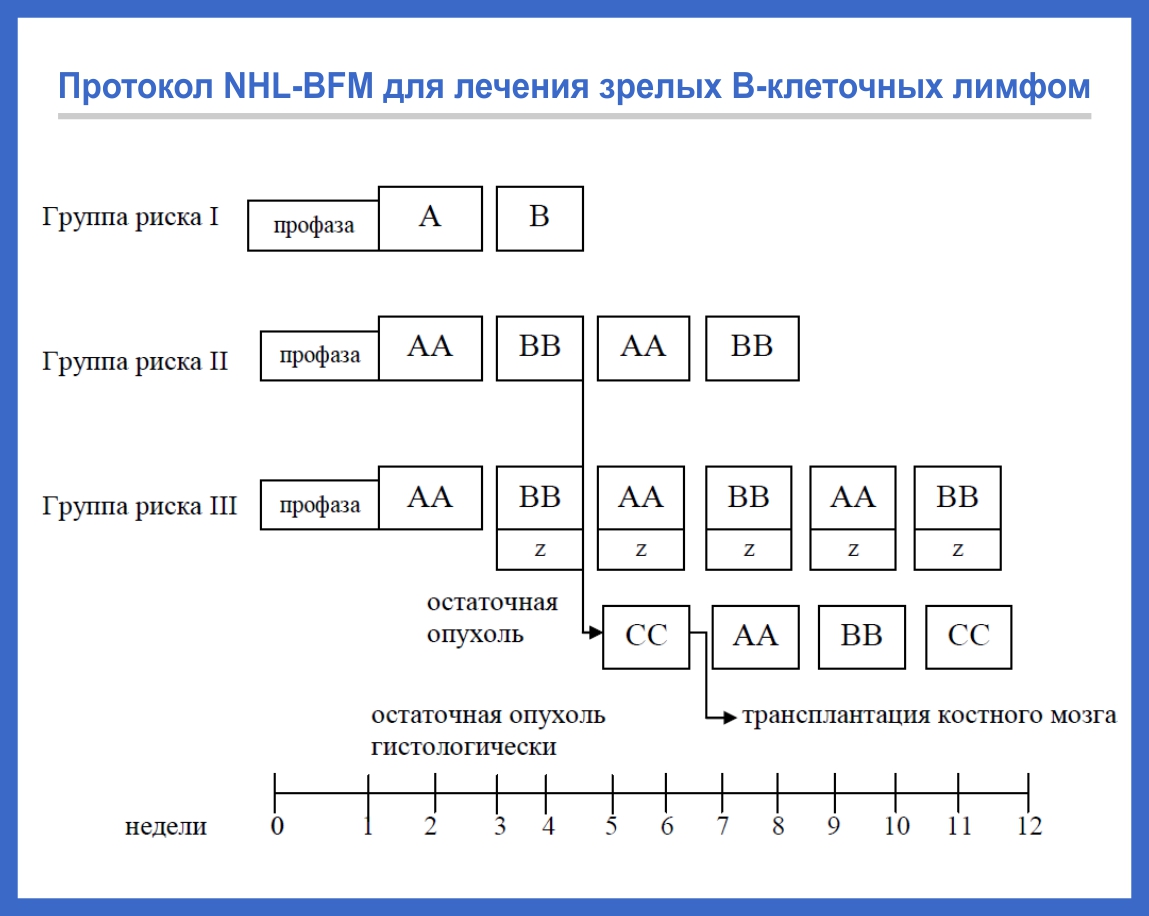
Рис. 2. Протокол NHL-BFM для лечения зрелых В-клеточных лимфом
Лечение лимфобластных лимфом из Т- и В-предшественников
Лечение детей с лимфобластной лимфомой — длительное, непрерывное в течение 2 лет. Оно состоит из нескольких следующих друг за другом фаз: профаза, индукция – протокол I, консолидация – протокол М, реиндукция – протокол II, профилактика поражения центральной нервной системы. Рис. 3.
Для профилактики поражения ЦНС используются введение химиопрепаратов в спинномозговой канал и лучевая терапия. Поддерживающая терапия проводится в течение 1,5 лет.
Интенсивность программы лечения зависит от стадии заболевания.
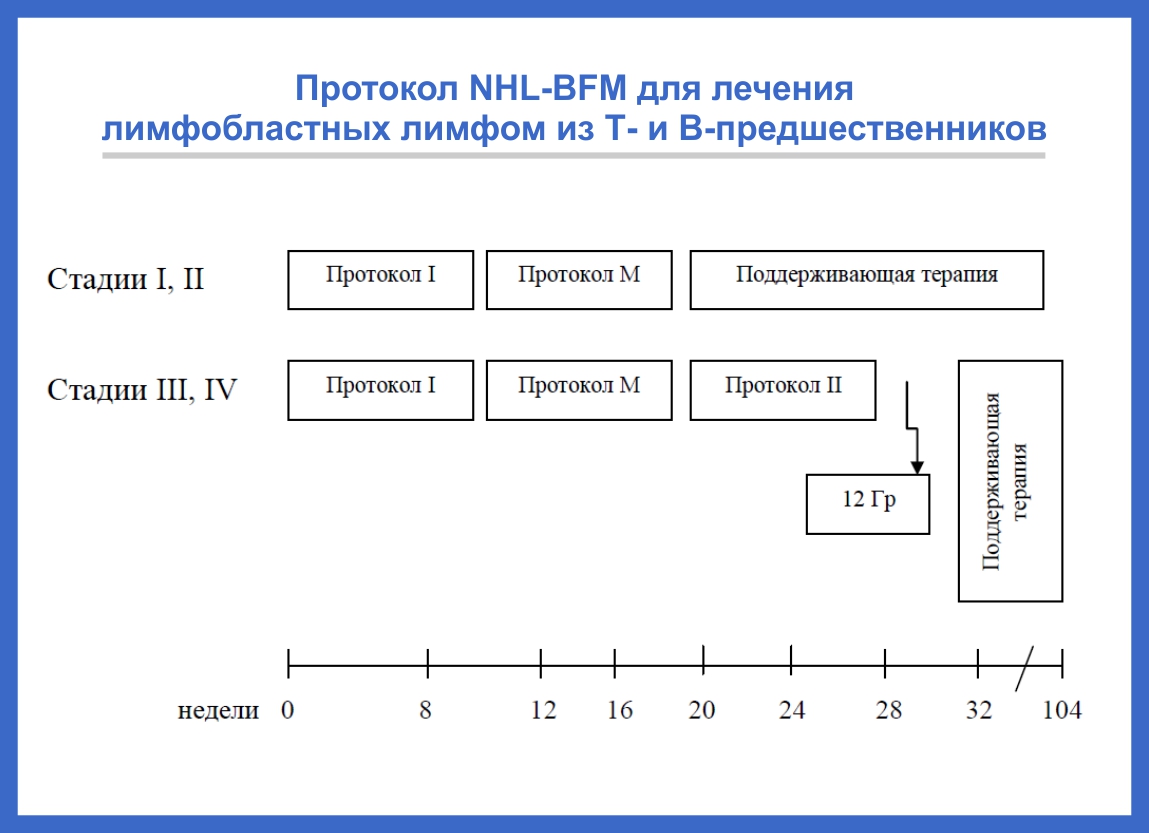
Рис. 3. Протокол NHL-BFM для лечения лимфобластных лимфом из Т- и В-предшественников
Диспансерное наблюдение при НХЛ
Динамическое наблюдение за детьми и подростками проводится в течение не менее 3-х лет после завершения лечебной программы.
В первые 3 месяца пациент обследуется каждый мес, в последующие 9 месяцев – каждый квартал, затем раз в полгода.
Обследование включает осмотр пациента с оценкой жалоб, клинический и биохимический анализы крови с определением ЛДГ, УЗИ очагов первичного поражения, рентгенограмм грудной клетки, по показаниям используются КТ/МРТ.
В последние годы для динамического наблюдения за излеченными больными с целью ранней диагностики рецидива широкое распространение получил метод ПЭТ/КТ всего тела с глюкозой.


Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Рак лимфатической системы (неходжкинская лимфома) развивается из лимфоидной ткани, выполняющей защитную функцию в человеческом организме. Данный вид опухоли является смертельно опасным и может возникнуть в период беременности. Лимфоидная ткань расположена в лимфатических узлах, миндалинах, вилочковой железе, костном мозге, селезёнке и ЖКТ.
Причины
От чего может быть рак лимфатической системы у детей? По-прежнему остаётся неизвестна истинная причина, которая может вызвать возникновение этого злокачественного процесса. Одной из версий считается теория, согласно которой происходит внедрение особых вирусов (насчитывается около 15 видов) в клетки организма человека при ослабленной иммунной системе. Затем эти клетки лимфатических узлов начинают своё деление, образовывая при этом новые нездоровые клетки. Неходжкинская лимфома имеет наследственные черты, поскольку может встречаться сразу у нескольких членов семьи.
Симптомы
Как проявляется неходжкинская лимфома у детей? Основные признаки:
- Появляется увеличение шейных лимфатических узлов;
- За счёт сжатия дыхательной системы из-за увеличенных лимфоузлов может появиться кашель без отделяемой мокроты;
- Начинается отёчность лица, рук и шеи, возникающая из-за сдавленной верхней полой вены (сосуда, который несёт кровь из верхней части туловища к сердцу);
- Из-за увеличенной селезёнки появляется чувство тяжести в левом подреберье;
- Зуд кожи в области пораженного участка;
- Повышается температура;
- Наблюдается потеря веса;
- Появляется чувство слабости и общее недомогание;
- Наблюдается чрезмерная потливость в ночные часы.
Чтобы диагностировать неходжкинскую лимфому у ребёнка, доктор обязан провести следующие манипуляции:
- Собрать сведения об общем состоянии здоровья заболевшего ребёнка;
- Осмотреть цвет кожных покровов;
- С помощью пальпации определить области тела, где увеличены лимфатические узлы;
- Провести исследование селезёнки, которая обычно увеличивается в размерах;
- Проверить частоту сердечных сокращений и давление;
- Назначить анализ мочи, а также биохимический и общий анализы крови;
- Отправить ребёнка на рентген грудной клетки в двух проекциях;
- Направить на ультразвуковое исследование внутренних органов для определения патологического роста в лимфоузлах, селезёнке и иных органах;
- Изучить образцы взятого куска поражённой ткани при помощи гистологического исследования. Такая процедура помогает диагностировать данное заболевание и выявляет тип патологии;
- При необходимости провести трепанобиопсию. Это даёт наиболее точную оценку состояния костного мозга, такой метод помогает установить точный диагноз;
- Провести цитогенетическое исследование, чтобы оценить количество и структуру хромосом;
- Назначить спиральную компьютерную томографию (с помощью рентгеновских лучей делается съёмка костных структур ткани);
- Назначить МРТ (если есть симптомы поражения ЦНС и костей);
- Применить лимфографию для изучения лимфатической системы. При этой процедуре в сосуд вводят специальный контраст – красящееся вещество, для того чтобы он окрасился и стал виден на рентгеновском снимке.
Осложнения
Имеются побочные эффекты от использования химиотерапии:
- Слабость и депрессия;
- Ухудшение слуха;
- Плохая концентрация внимания;
- Появления новых опухолевых клеток во внутренних органах;
- Ухудшение памяти;
- Осложнения инфекционного характера, вызванные присоединившейся инфекцией из-за ослабления иммунитета;
- Потеря волос;
- Увеличение массы тела за счёт усиления аппетита;
- Нарушение сердцебиения из-за повреждения мышцы сердца и возникновения сердечной недостаточности.
Осложнения после лучевой терапии неходжкинских лимфом :
- Функциональные нарушения щитовидной железы;
- Поражение слизистой оболочки полости рта, вызывающее сухость и дискомфорт;
- Лучевое повреждение лёгких;
- Лучевое воспаление ободочной кишки;
- Лучевое воспаление мочевого пузыря.
Успех при лечении неходжкинской лимфомы у ребёнка возможен, если своевременно выявить недуг, а также чётко соблюдать курс лечения, назначенный опытным врачом.
Лечение
Успех лечения в немалой степени зависит от психологического состояния ребёнка. Родители должны знать, как поддержать малыша в этой тяжёлой ситуации. Для этого можно пройти серию консультаций у психолога. Это поможет ребёнку найти силы в борьбе с тяжёлым недугом.
Что делать и как вылечить ребёнка с диагнозом неходжкинская лимфома?
Больному ребёнку с небольшой опухолью назначается менее интенсивный курс химиотерапии;Для повышения эффективности лечения после процедуры химиотерапии некоторым детям дополнительно назначается ионизирующее облучение;Пересадку костного мозга применяют в самых тяжёлых случаях. Могут использовать для пересадки костный мозг самого пациента. При этом костный мозг удаляют, лечат и замораживают. После пройденного курса лечения его вводят обратно через вену. Может использоваться также костный мозг донора;Чтобы вылечить анемию используют трансфузии;Чтобы остановить злокачественный процесс и повысить эффективность лечения применяют хирургическое удаление части опухоли.
Лечение неходжкинской лимфомы у ребёнка должно проводиться исключительно в специализированных учреждениях по схемам, предназначенным для детей.
Профилактика
Эффективных профилактических мер для данного заболевания не существует. Как правило, порекомендовать можно следующее:
- Обеспечить ребёнку полноценный режим питания;
- Предотвратить контакты с опасными химическими веществами, а также источниками радиации;
- Укрепить иммунитет организма закаливаниями, прогулками на свежем воздухе, занятиями спортом.
Лимфома у детей – злокачественное новообразование лимфоидной ткани. В России около 300-400 детей заболевают лимфосаркомой (лимфобластомой) каждый год. Лимфома Ходжкина (лимфогранулематоз) – наиболее распространенная форма лимфомы у подростков. Основным симптомом является безболезненное увеличение лимфатических узлов. У детей младшего возраста неходжкинская лимфома несколько более распространена, чем лимфома Ходжкина.
В чем суть заболевания?
Без адекватного и своевременного лечения лимфома у детей приводит к смерти, поэтому важно обращать внимание на первые симптомы и сразу обращаться к врачу
Лимфомы условно делят на ходжкинскую и неходжкинскую: оба варианта болезни – это рак лимфатической системы. Она состоит из лимфоузлов, лимфатических сосудов, костного мозга и селезенки. Новообразование (лимфома) может возникнуть в любом из этих отделов.
Причины
Раковые клетки образуются из лимфатической ткани и неконтролируемо размножаются. Постепенно здоровая ткань замещается опухолевыми клетками. Точная причина возникновения лимфомы не установлена. На поздней стадии болезнь может распространяться в другие органы.
Согласно современным научным представлениям, некоторые микроорганизмы и вирусы могут увеличивать риск развития лимфомы. Вирус Эпштейна-Барра (возбудитель мононуклеоза) может повышать риск возникновения как неходжкинской, так и ходжкинской лимфомы.
Симптомы
В большинстве случаев болезнь проявляется на ранних стадиях безболезненным увеличением лимфоузлов. Часто увеличиваются лимфатические узлы в области шеи или в одной из подмышек. У детей увеличение лимфоузлов возникает редко, поэтому болезнь с трудом диагностируется.
У 25% детей с лимфомой возникают В-симптомы – лихорадка, потеря веса, ночная потливость, зуд или усталость. Если присутствует неходжкинская лимфома, наблюдаемые симптомы часто связаны с распространением заболевания на другие органы – центральную нервную систему, кожу, скелет или легкие.
При распространении лимфомы в костный мозг может возникать следующая симптоматика:
- бледность, усталость и ухудшение настроения вследствие анемии;
- повышение восприимчивости к инфекционным заболеваниям из-за иммунодефицита.
В зависимости от того, на какие области тела влияет лимфома, могут возникать боли в животе, понос, запор, кашель или одышка.
У некоторых детей присутствуют симптомы, указывающие на распространение лимфомы в другие органы: сыпь, неврологические расстройства, затрудненное дыхание и боль в костях.
Диагностика
Анализ крови – обязательная процедура для выявления злокачественных новообразований
- Осмотр больного. Часто диагноз основывается на существующих симптомах. У многих больных детей существенно задерживается рост. Во время медицинского обследования врач может выявить опухшие лимфатические узлы.
- В анализе крови определяют количество и распределение различных компонентов крови.
- Костный мозг исследуется с помощью гистологических методов.
- Одной из наиболее важных диагностических процедур является взятие и исследование образца ткани из увеличенного лимфатического узла.
- Другие диагностические процедуры назначают после выявления лимфомы: рентгенографию грудной клетки, компьютерную томографию брюшной полости и таза, ультразвуковое исследование.
Классификация
Все лимфомы подразделяются на две большие группы:
- лимфомы Ходжкина (лимфогранулематоз);
- неходжкинские лимфомы (в том числе лимфолейкоз, множественная миелома).
Ходжкинские лимфомы происходят из перерожденных В-лимфоцитов лимфатических узлов. Заболевание названо в честь Ходжкина и Рида-Штернберга. Лимфомы Ходжкина хорошо поддаются лечению.
Их классификация стала еще более сложной в результате новых цито- и молекулярно-генетических исследований, поскольку неходжкинские лимфомы теперь также включают лимфолейкоз. Лимфоцитарный лейкоз – очень агрессивная неходжкинская лимфома, которая приводит к смерти, если лечение не начинается своевременно. Промежуточные неходжкинские лимфомы – это острые лейкозы. Неходжкинская лимфома может распространяться намного быстрее, чем лимфома Ходжкина в организме.
Относительно распространенной неходжкинской лимфомой является множественная миелома, которая встречается в основном у пожилых людей старше 60 лет и крайне редко – у детей. Вырожденные клетки плазмы (зрелая форма В-лимфоцитов) продуцируют иммуноглобулин или его фрагменты, называемые парапротеином. У детей возникает боль в костях, поскольку костное вещество поражается во многих местах.
В-клеточные лимфомы относятся к вялотекущей неходжкинской лимфоме и являются одними из наиболее распространенных злокачественных новообразований лимфатической системы. Новообразования распространяются в организме медленно и хорошо поддаются лечению химиотерапевтическими средствами.
Т-клеточные лимфомы также являются неходжкинскими лимфомами и могут быть разделены на множество различных подкатегорий. В отличие от В-клеточной лимфомы, они встречаются реже, но быстрее прогрессируют, поэтому относятся к агрессивным формам.
Лимфома Ходжкина является злокачественным заболеванием лимфоидной ткани, для которого характерно наличие гигантских клеток Рид — Березовского — Штернберга. Чем раньше начинается терапия, тем больше шансов на полное выздоровление пациента.
Лечение
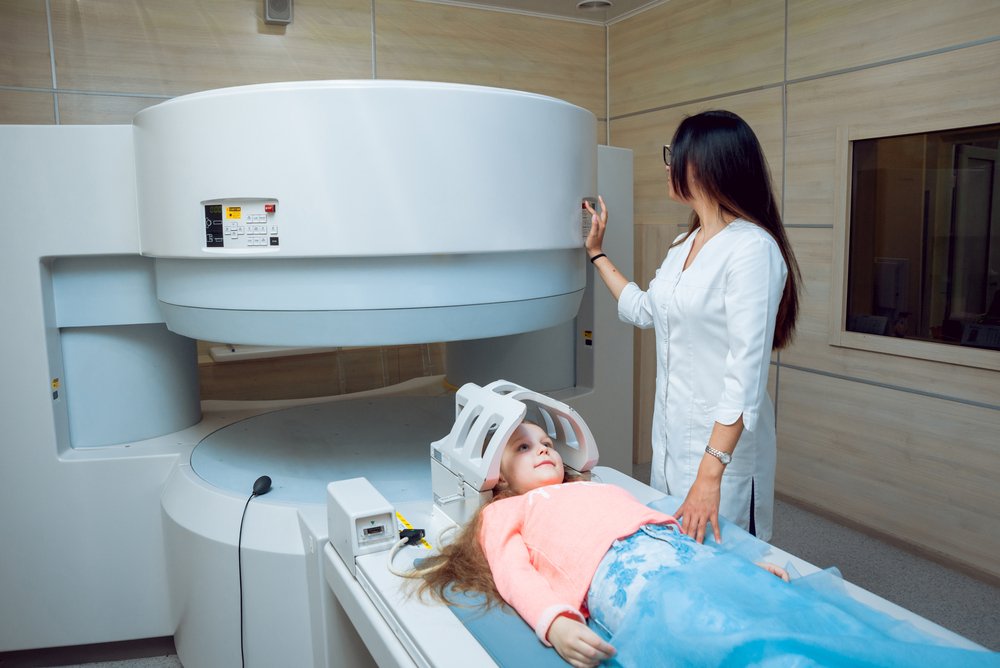
Лучевая терапия в 85% случаев приводит к длительной ремиссии
Перед началом лечения ребенок тщательно обследуется на наличие осложнений или других заболеваний.
Выбор метода лечения зависит от степени распространения лимфомы, состояния пациента и сопутствующих заболеваний. При неагрессивной и очень медленно прогрессирующей неходжкинской лимфоме можно отказаться от терапии, поскольку немедленное начало лечения не приносит никакой пользы. Пациенты должны лишь проходить регулярные осмотры и медицинские обследования.
Детям с лимфомой Ходжкина I-II стадии при отсутствии симптомов и противопоказаний рекомендуется пройти радиотерапию. Лучевая терапия в 85% случаев приводит к длительной ремиссии. На последних стадиях рекомендуется химиолучевая терапия.
Терапия антителами основана на том, что специальные вещества (так называемые моноклональные антитела – Ритуксимаб и др.) способны распознавать определенные структуры на поверхности опухолевых клеток. Антитела прикрепляются к опухолевой клетке и заставляют собственную систему защиты организма уничтожать злокачественные клетки.
Предпосылкой для успешного лечения является то, что опухолевые клетки неходжкинской лимфомы имеют соответствующие поверхностные структуры. С помощью специальных исследований врач может выявить наличие или отсутствие антигенов. Терапия антителами нередко используется в сочетании с химиотерапией.

Хирургическое удаление предусматривается в случаях развития осложнений хирургического профиля – поражение систем и органов опухолью любой локализации, а также развитие осложнений терапии
При некоторых типах неходжкинской лимфомы возможно хирургическое лечение: небольшую лимфому можно удалить на начальной стадии развития. Хирургическое вмешательство полезно, если неходжкинская лимфома может быть полностью удалена. Частичное удаление не оказывает положительного влияния на течение рака. Если невозможно полностью удалить неходжкинскую лимфому, последующая химиотерапия может увеличить шансы на выздоровление.
Неходжкинская лимфома чувствительна к радиоактивному излучению, однако радиотерапия эффективна только локально – в области опухоли. Поскольку неходжкинская лимфома редко встречается в ограниченной степени и распространяется через лимфатическое русло, она только в некоторых случаях поддаётся лечению ионизирующим излучением.
Лечение, используемое при неходжкинской лимфоме, всегда включает химиотерапию, если существует обширное поражение органов или распространение рака через кровь или лимфатическую систему. При выборе химиотерапии важно знать, является ли неходжкинская лимфома низкосортной (менее злокачественной) или высокосортной (очень злокачественной).
Низкосортная неходжкинская лимфома – иммуноцитома, волосатоклеточный лейкоз, хронический лимфоцитарный лейкоз, плазмоцитома – часто протекает бессимптомно в течение нескольких лет. В этих случаях побочные эффекты химиотерапии являются большей нагрузкой, чем сама лимфома. Химиотерапия используется против низкосортной неходжкинской лимфомы только в том случае, если возникают симптомы или серьезные осложнения.
При очень злокачественной неходжкинской лимфоме (В-крупноклеточная лимфома, макрофолликулярная лимфобластома или лимфома Беркитта) на ранней стадии у детей используется химиотерапия. Если болезнь не лечить, она может привести в течение короткого периода времени к смертельному исходу.
При высокосортной неходжкинской лимфоме часто поражается головной мозг (около 40%). Проблема заключается в том, что химиотерапевтические средства неспособны проникать через гематоэнцефалический барьер в достаточном количестве. Чтобы обойти гематоэнцефалический барьер, врач вводит лекарство в спинномозговой канал, который содержит цереброспинальную жидкость. Рецидивы распространены, несмотря на агрессивную химиотерапию.
Прогноз

При адекватном и своевременном начале лечения, прогноз у детей и подростков составляет до 80% на выздоровление
Для оценки состояния болезни используют 4 разных стадии в зависимости от распространения лимфомы и вовлечения других органов. Определение стадии необходимо для выбора терапии и прогноза.
Классификация стадий лимфом по Анн-Арбор:
- на I стадии затрагивается только одна область лимфатических узлов или орган вне лимфатической системы;
- на II стадии поражается несколько областей лимфатических узлов на одной стороне диафрагмы или орган вне лимфоидной ткани;
- на III стадии затрагивается несколько областей лимфоузлов с обеих сторон диафрагмы, а также селезенка и другие органы вне лимфатической системы;
- на IV стадии затрагиваются области вне лимфатической системы и несколько лимфоузлов.
Прогноз в значительной степени зависит от того, насколько ухудшилось состояние детского организма и как далеко продвинулась опухоль. Дети, у которых была диагностирована лимфома Ходжкина I или II стадии, в 90% случаях выживают в течение 5 лет. Показатели пятилетней выживаемости для III и IV стадии составляют около 85%.
Из группы пациентов с неходжкинской лимфомой можно вылечить около 85% детей.
Прогноз также зависит от следующих факторов:
- возраст пациента;
- объем опухоли;
- сопутствующие болезни
- уровень лактатдегидрогеназы в сыворотке крови;
- уровень бета2-микроглобулина;
- присутствие или отсутствие поражения нелимфоидных органов.
Лимфома может возникать у ребенка повторно без очевидной причины. Химиолучевая терапия может серьезно ухудшить качество жизни ребенка. Необходимо приложить все усилия, чтобы сделать повседневную жизнь ребенка максимально комфортной. Облучение частей тела может вызывать местное повреждение тканей: кожа часто становится сухой и треснутой. Функции центральной нервной системы – память, внимание и способность к обучению – могут быть нарушены.
Читайте также:

