Удаление злокачественной щитовидной железы
Операцию, во время которой удаляют всю щитовидную железу или ее часть называют тиреоидэктомией. К ней приходится прибегать при онкологических и некоторых других заболеваниях.
- Показания к проведению операции
- Подготовка, предоперационное обследование
- Как проводят операцию?
- Риски и осложнения
- Последствия, жизнь после операции
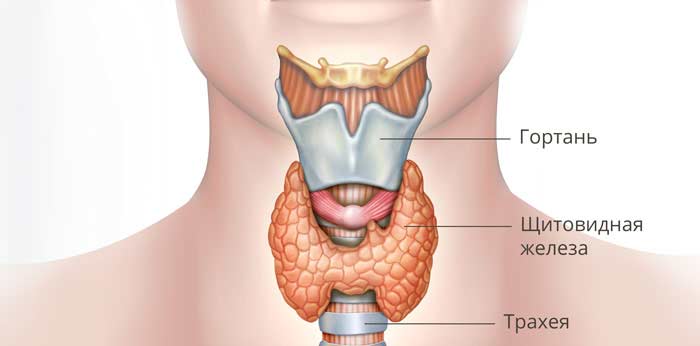
Щитовидная железа представляет собой небольшой орган эндокринной системы объемом 18–25 мл. Она состоит из двух долей и перешейка, внешне напоминает бабочку, расположена на шее спереди от гортани. Железа вырабатывает тиреоидные гормоны, которые играют важную роль в регуляции многих процессов в организме, например, работы сердечно-сосудистой системы и обмена веществ. Если во время операции щитовидную железу удаляют полностью, в дальнейшем пациент должен пожизненно принимать препараты тиреоидных гормонов.
Показания к проведению операции
Хирургическое лечение необходимо в следующих случаях:
- Злокачественные опухоли — наиболее распространенное показание.
- Зоб — увеличение щитовидной железы. Хирургическое лечение показано, когда увеличенная железа вызывает дискомфорт, нарушение дыхания, глотания.
- Гипертиреоз — состояние, при котором вырабатывается слишком много тиреоидных гормонов, и это приводит к некоторым выраженным симптомам.
- Неясный диагноз: если в щитовидной железе обнаружены узлы, и врач после биопсии не уверен, являются ли они раком.
Подготовка, предоперационное обследование
Перед тиреоидэктомией пациент должен пройти некоторые исследования, сдать анализы, получить консультации врачей-специалистов:
Обследование щитовидной железы: осмотр и консультация хирурга-эндокринолога, ультразвуковое исследование с цветным допплеровским картированием, анализ крови на уровни тиреоидных гормонов, тонкоигольная биопсия (процедура, во время которой врач с помощью тонкой иглы получает патологически измененную ткань и отправляет на анализ в лабораторию).
Лабораторные исследования: общий и биохимический анализы крови, общий анализ мочи, коагулограмма, определение группы крови и резус-фактора, анализы на инфекции.
Консультации врачей: терапевта, анестезиолога, кардиолога.
Исследования: ЭКГ, рентгенография грудной клетки, ларингоскопия (эндоскопическое исследование гортани).
После полуночи и в день хирургического вмешательства нельзя ничего есть, пить. Операцию проводят на пустой желудок, иначе из-за наркоза может возникнуть рвота, аспирация (попадание рвотных масс в дыхательные пути). Накануне пациенту дают седативные средства, препараты для очистки кишечника.
Как проводят операцию?
Главная сложность для хирурга во время тиреоидэктомии состоит в том, что щитовидная железа имеет небольшие размеры. Операция обычно продолжается около 1–2 часов. Ее проводят под общим наркозом.
Существуют разные варианты вмешательств. Это зависит от размера и расположения узлов, в случае с раком — от степени его распространения.
Теоретически при небольших узлах можно удалить часть одной или обеих долей органа. Но современные хирурги практически не прибегают к таким операциям. После удаления доли вокруг железы формируется выраженный рубец. Если в будущем опухоль снова начнет расти, повторная операция будет сопровождаться высоким риском осложнений.
Во время гемитиреоидэктомии хирург удаляет одну долю железы вместе с перешейком. Обычно оставшаяся доля в дальнейшем может вырабатывать тиреоидные гормоны в достаточном количестве.
При субтотальной резекции удаляют практически всю железу, оставляют лишь ее фрагмент массой не больше 6 граммов. Она все еще может вырабатывать гормоны, но у многих пациентов развивается гипотиреоз, и они должны получать заместительную гормональную терапию.
При раке, а также при других заболеваниях, когда узлы расположены по всей железе, проводят тотальную тиреоидэктомию — щитовидную железу удаляют полностью. После этого гормоны в организме уже не вырабатываются.
Иногда, если рак распространился за пределы органа, тиреоидэктомию дополняют лимфодиссекцией. В определенных областях шеи удаляют лимфатические узлы и жировую клетчатку.
Как правило, пациент может покинуть клинику и вернуться к привычной жизни на следующий день после операции. Врач обязательно назначит анализы крови на уровни тиреоидных гормонов и кальция, чтобы проверить, нет ли у пациента гипотиреоза, гипопаратиреоза.
В течение нескольких дней может беспокоить боль в горле. Обычно с ней получается справиться с помощью ибупрофена и других обезболивающих препаратов.
Физическая активность противопоказана в течение нескольких недель.
Риски и осложнения
При повреждении нервов, иннервирующих гортань, возникает охриплость голоса, затруднение дыхания. Если после операции появились эти симптомы, нужно немедленно рассказать о них врачу. Иногда во время операции повреждают паращитовидные железы. Эти небольшие железы расположены по задней поверхности щитовидной железы и регулируют уровень кальция в крови.
Последствия, жизнь после операции
После тотальной тиреоидэктомии не остается ткани, которая могла бы вырабатывать тиреоидные гормоны, поэтому пациенту показана пожизненная заместительная гормональная терапия препаратом левотироксином.
После удаления части железы вероятность того, что оставшаяся ткань будет вырабатывать гормоны в нужном количестве, составляет 80%. У 20% пациентов развивается гипотиреоз, и им также показана заместительная гормональная терапия.
Если у пациента уже был гипотиреоз до операции, разумеется, впоследствии он должен по-прежнему принимать левотироксин.
В Европейской клинике дозу гормонального препарата подбирают опытные врачи-эндокринологи, в соответствии с весом пациента, степенью гипотиреоза.
Щитовидная железа — одна из самых крупных эндокринных желез человеческого организма. Она расположена перед трахеей, чуть ниже щитовидного хряща гортани, от которого и получила свое название. Орган вырабатывает гормоны тироксин, трийодтиронин, тетрайодтиронин и кальцитонин.
Однако, согласно статистике, до трети населения Земли страдает от тех или иных заболеваний, нарушающих нормальную работу щитовидной железы [1] , и количество пациентов стабильно растет примерно на 5% в год. Правда, некоторые специалисты считают, что дело не в увеличении количества больных, а в улучшении диагностических методик. Как бы то ни было, в России, по данным разных источников, болезни щитовидной железы зафиксированы у 15–40% населения.
Виды заболеваний щитовидной железы и способы лечения
В первую очередь заболеваемость зависит от региона, а точнее, от содержания йода в почве и пищевой воде. Там, где природного йода крайне мало, до 95% населения могут страдать от проблем со щитовидной железой. Еще в XIX веке, когда роль этого элемента в патологии щитовидной железы была неизвестна, в горных районах Альп существовали целые деревни, жители которых поколениями страдали кретинизмом — врожденным снижением интеллекта, вызванным недостатком йода в пище и нарушением развития щитовидной железы во внутриутробном периоде. Сейчас такие крайности обнаруживаются редко. Самые частые патологии, вызванные дефицитом йода, следующие:
- диффузный (эндемический) зоб;
- многоузловой (эндемический) зоб;
- субклинический гипотиреоз.
- заторможенность, быстрая умственная и физическая утомляемость, снижение работоспособности;
- снижение температуры тела, постоянная зябкость;
- рост массы тела, несмотря на сниженный аппетит;
- сухость кожи, истончение ногтей, ломкость волос;
- отеки мягких тканей: одутловатость лица, распухшие губы, охриплость голоса, затруднение носового дыхания, храп;
- запоры;
- замедление сердечного ритма;
- повышение уровня холестерина в крови, анемии;
- расстройства менструальной функции, бесплодие, снижение потенции.
В условиях длительного дефицита йода некоторые клетки могут мутировать, потеряв чувствительность к регуляторным сигналам организма. Такие клетки образуют скопления — узлы. И если в организм начинает поступать относительно нормальное количество йода, формируется узловой токсический зоб, при котором щитовидная железа производит чрезмерное количество гормонов. Такое состояние называется гипертиреоз, или тиреотоксикоз. Его симптомы состоят в следующем:
- увеличение частоты сердечных сокращений;
- быстрые беспричинные смены настроения, раздражительность, беспокойство, бессонница;
- снижение веса на фоне повышенного аппетита;
- потливость;
- повышение температуры;
- частый неустойчивый стул;
- нарушение менструальной функции;
- склонность к тромбозам.
Вторая по частоте после йодного дефицита причина возникновения заболеваний щитовидной железы — аутоиммунные процессы. Врачи до сих пор не знают точно, почему вдруг организм начинает воспринимать собственные ткани как чужеродные и разрушать их. Как правило, четко прослеживается наследственный фактор, но выявляется он не всегда. Аутоиммунное воспаление может стать причиной следующих заболеваний:
- диффузный токсический зоб (Базедова болезнь) — сопровождается гипертиреозом;
- лимфоцитарный аутоиммунный тиреоидит (тиреоидит Хашимото) — после короткого периода тиреотоксикоза развивается гипотиреоз;
- атрофический хронический тиреоидит (первичная микседема).
При развитии диффузного токсического зоба щитовидная железа отвечает на повреждение иммунными комплексами интенсивным ростом и размножением гормонпродуцирующих клеток, что и приводит к гипертиреозу.
При лимфоцитарном аутоиммунном тиреоидите клетки щитовидной железы активно разрушают лимфоциты. На ранних этапах болезни может наблюдаться короткий всплеск симптомов гипертиреоза, когда гормоны из разрушенных клеток активно вымываются в кровь. По мере того, как количество работающих клеток щитовидной железы становится меньше, пациент возвращается к эутиреоидному состоянию (нормальному уровню гормонов), которое затем переходит в гипотиреоз. Несмотря на гибель клеток, щитовидная железа при тиреоидите Хашимото обычно увеличивается из-за отека тканей и рубцового перерождения на месте погибших клеток, и именно появление зоба обычно и заставляет пациента обратиться к врачу.
Не до конца изучены и причины развития опухолей щитовидной железы. Известно, что в развитии рака щитовидной железы играет роль облучение области головы и шеи, попадание в организм радиоактивного йода. Свой вклад вносит наследственность.
Новообразования щитовидной железы могут быть доброкачественными и злокачественными. К доброкачественным относятся разного рода аденомы и кисты, к злокачественным — рак щитовидной железы.
Возникновение аденом связывают с появлением групп клеток, которые формируют локальные очаги активного роста. Принципиальное отличие аденом от рака — нет агрессивного роста, опухоль не разрушает сосуды и окружающие ткани. Клинически аденомы проявляются как узловой зоб, функция щитовидной железы при этом обычно не нарушена. Сама по себе опухоль на УЗИ выглядит как округлой формы очаг с четкими границами.
Рак же растет относительно быстро и агрессивно, прорастая в окружающие ткани. Функция щитовидной железы, как правило, остается сохранной, поэтому основная жалоба пациентов — именно быстро растущий зоб. На УЗИ обнаруживаются нечеткие границы опухоли, неправильная ее форма, микрокальцинаты. Но, чтобы точно знать, доброкачественна или злокачественна опухоль, нужна биопсия — получение частицы тканей для изучения под микроскопом.
Лечение патологий щитовидной железы может быть консервативным или хирургическим. Консервативная терапия подразумевает назначение:
- гормонов щитовидной железы — при гипотиреоидных состояниях;
- препаратов, препятствующих накоплению йода в железе и синтезу гормонов, — при гипертиреоидных состояниях;
- препаратов радиоактивного йода — при некоторых формах диффузного токсического зоба и рака щитовидной железы.
Хирургическое удаление части щитовидной железы или железы целиком обычно рекомендуют, если чрезмерно разросшийся зоб сдавливает окружающие ткани, что происходит при некоторых формах узлового зоба, аденомах и симптомах, позволяющих подозревать рак щитовидной железы.
Показаниями к операции на щитовидной железе являются:
- опухоли щитовидной железы;
- неэффективность консервативной терапии гипертиреоза;
- декомпенсированный токсический зоб;
- зоб сдавливает расположенные рядом сосуды и нервы;
- загрудинное расположение зоба (риск асфиксии);
- косметический дефект из-за зоба.
В зависимости от того, насколько изменены ткани, объем операции может различаться. Это может быть:
- тиреоидэктомия — удаление щитовидной железы полностью;
- резекция щитовидной железы— удаление части железы, узла или доли.
С точки зрения техники, операции могут быть сделаны как классическим открытым путем, так и с применением более щадящих, малоинвазивных методик, таких как эндоскопическая операция по удалению щитовидной железы. Малоинвазивной считается операция, разрез при которой составляет менее 3 см.
Оперативные вмешательства могут быть выполнены посредством разрезов на шее или через внешейный разрез: из-под молочной железы, из-за уха, с грудной клетки ниже ключицы, из области подмышки. Внешейные операции довольно сложны технически, но оставляют хорошие косметические результаты.
Стандартные показания к использованию малоинвазивных методик резекции щитовидной железы:
- небольшие узловые образования;
- диффузный токсический зоб;
- папиллярный рак щитовидной железы;
- рецидив узлового зоба;
- наличие бессимптомной мутации высоким риском возникновения медуллярного рака (профилактическое вмешательство).
В любом случае вопрос о резекции или операции по удалению щитовидной железы, открытом или малоинвазивном вмешательстве, а также о технике выполнения манипуляции остается на усмотрение врача.
Обычно, когда встает вопрос об операции резекции щитовидной железы или полном ее удалении, пациент уже прошел достаточно исследований. Но оперирующий хирург может счесть, что необходимы дополнительные мероприятия. Например, планируя удаление щитовидной железы, врач может пожелать самостоятельно провести УЗИ органа, чтобы оценить состояние как самой железы, так и окружающих тканей.
Если в железе есть узловые образования, для окончательного решения вопроса о необходимости операции как правило назначают тонкоигольную аспирационную биопсию узла (в случае, если она еще не была проведена). Под контролем УЗИ врач пунктирует узел и аспирирует (всасывает) некоторое количество содержимого. После этого материал исследуют под микроскопом (цитологически) и делают вывод о доброкачественности или злокачественности образования. Считается, что бессимптомный доброкачественный узел можно не удалять, особенно если пациента не беспокоит эстетическая сторона вопроса. Злокачественный же, по возможности, нужно оперировать. В зависимости от объема новообразования, его расположения, врач решает, достаточной ли будет операция резекции щитовидной железы или необходимо полное удаление щитовидной железы.
Подготовка к операции обязательно включает в себя и нормализацию гормонального фона пациента. Для этого рекомендуют либо средства, тормозящие выработку гормонов, либо сами гормоны. И только после стабилизации состояния назначают дату хирургического вмешательства.
Обязательно обследуется общее состояние пациента — для этого проводят клинический и биохимический анализы крови, исследования на парентеральные гепатиты и ВИЧ, консультации узких специалистов и другие мероприятия.
Вечером перед операцией пациенту обычно назначают успокоительные и снотворные средства. Утром хирург размечает краской будущие разрезы на шее пациента.
Сама операция проводится под общей анестезией.
После хирургического удаления щитовидной железы врач убеждается, что в области операции не осталось источников кровотечения, после чего послойно ушивает ткани шеи, оставляя дренаж — тонкую трубку, через которую в первые сутки будут оттекать остатки крови и тканевая жидкость.
При малоинвазивных видеоассистированных операциях размер шва составляет от 1,5 до 2,5 см. В область операции вводится камера и специальные инструменты, позволяющие минимально травмировать окружающие ткани во время операции.
Ранний послеоперационный период пациент проводит в стационаре. Но длится это недолго — 2–5 дней после операции. Во время выписки врач информирует, когда прийти для снятия швов, если материал нерассасывающийся.
Как правило, пациенту все же приходится обращаться в клинику, где делали операцию, повторно, чтобы узнать результаты гистологического исследования — изучения удаленных во время операции тканей. Это необходимо для того, чтобы исключить диагноз злокачественного новообразования или получить рекомендации по дальнейшему лечению, если злокачественное перерождение все же обнаружится.
Чтобы поддерживать нормальный гормональный фон организма после операции полного удаления щитовидной железы, практически с первых же дней пациенту назначают таблетки с синтетическим аналогом гормона щитовидной железы — левотироксином. Первоначальную дозировку определяет хирург, используя специальные формулы для расчета. Позже, при необходимости коррекции дозы, пациент обращается к эндокринологу в районной поликлинике или частном медучреждении.
После удаления доли щитовидной железы препараты назначают не сразу — нередко оставшаяся ткань успешно принимает на себя функции удаленной и вырабатывает гормоны в достаточном количестве.
Примерно спустя 2 месяца после операции нужно сдать анализы на уровень тиреотропного гормона — его повышение будет означать, что дозировка тироксина (или работа оставшейся доли щитовидной железы) недостаточна. Иногда врач может порекомендовать измерить и уровень тетрайодтиронина.
Важно
Для корректного результата лабораторного исследования, принимать таблетку с гормоном следует после сдачи крови и ни в коем случае до забора биоматериала.
Пациентам с онкологической патологией после операции могут назначить лучевую терапию или терапию радиоактивным йодом — обо всех нюансах им расскажет лечащий врач. Но если речь не идет о лечении злокачественных образований, то, как правило, после операции человек может почти сразу же возвращаться к обычной жизни, не меняя привычек и рациона.
Возобновлять физическую активность можно через 2–4 недели после вмешательства.
К сведению
Употребление продуктов питания, содержащих йод, необходимо ограничивать только тем пациентам, которые готовятся к терапии радиоактивным йодом после удаления злокачественного новообразования.
С момента нормализации уровня гормонов в крови (то есть подбора оптимальной дозировки) женщины, желающие иметь ребенка, могут спокойно планировать беременность. Исключение составляют пациентки, проходившие лечение радиоактивным йодом — в этом случае беременность лучше отложить на полгода-год.
Эксперты до сих пор спорят, действительно ли патологии щитовидной железы стали более частым явлением или дело лишь в повышении точности диагностических мероприятий. Так или иначе, но для лечения нередко требуется операция. Современные методики удаления щитовидной железы малотравматичны и оставляют почти незаметные шрамы, а гормональная терапия позволяет довольно быстро вернуться к нормальной жизни.
«Операции на щитовидной железе требуют высокой квалификации хирурга. Рядом с этим органом проходят ветви возвратного гортанного нерва, который обеспечивает работу голосовых связок. При его повреждении голос может стать хриплым, что мало кого обрадует.
Но одной лишь квалификации врача иногда бывает недостаточно для того, чтобы пациент остался полностью доволен медицинской услугой. Когда речь идет об операциях на области шеи, многих интересует эстетический результат, ведь послеоперационный рубец едва ли можно назвать эстетичным. Поэтому в клинике ЕМС используют самые современные подходы к оказанию медицинских услуг, обеспечивающие не только оптимальные медицинские результаты, но и косметический эффект.
Именно в ЕМС еще в 2014 году впервые в России была проведена робот-ассистированная тотальная тиреоидэктомия. Робот-ассистирование может быть задействовано и при выполнении гемитиреоидэктомии, паратиреоидэктомии, удалении узла щитовидной железы. При этом пациент полностью избавлен от видимых шрамов — разрез делается за ухом или в области подмышки. Но кроме того — и что намного важнее — трехмерная визуализация и многократное увеличение операционного поля позволяют хирургам повысить точность проводимых манипуляций.
Рак щитовидной железы – разновидность злокачественных опухолей, развивающаяся, как правило, из фолликулярных железистых клеток щитовидной железы и имеющая тенденцию к быстрому росту и инвазии соседних органов и тканей. Это сравнительно редкая патология, поражающая чаще представительниц прекрасного пола. У мужчин подобный рак встречается уже в преклонном возрасте.

Этиология
Заболевание имеет неблагоприятный прогноз, быстро прогрессирует. Как и любое злокачественное новообразование, рак щитовидной железы образуется под действием целого ряда внешних факторов. Среди основных его причин выделяют:
- Ионизирующее излучение: лучевое воздействие, радиоактивное воздействие. Данную теорию подтверждает тот факт, что наибольшее число заболевших было зарегистрировано во время аварии на Чернобыльской АЭС. Щитовидная железа более чувствительна к радиоизотопам, по сравнению с другими органами. Соответственно в группе риска по раку щитовидной железы люди, проживающие в городах с высоким радиоактивным загрязнением, и пациенты, которым недавно был проведён курс лучевой терапии.
- Постоянное воздействие профессиональных вредных факторов: ионизирующее излучение, работа на химической промышленности и т.п. Ежедневное воздействие небольших доз этих агрессивных агентов также со временем способствует трансформации нормальных клеток в опухолевые.
- Курение. Сигареты и табачный дым содержит десятки канцерогенных веществ. Кроме того, многолетнее курение снижает иммунный ответ, а значит, иммунные клетки не способны вовремя уничтожить атипичные опухолевые клетки.
Кроме производящих факторов, имеются предрасполагающие факторы. Они не являются собственно причиной патологии, но способствуют её развитию и быстрому прогрессированию, что ухудшает прогноз заболевания. Среди них:
- Пожилой, старческий возраст.
- Отягощённая наследственность (если в семье имелся рак у ближайших родственников, то высока вероятность, что у их потомков также обнаружится данная патология).
- Стрессовые воздействия, неврозы и неврозоподобные состояния.
- Наличие хронических заболеваний мочеполовой сферы и эндокринных желёз, в том числе щитовидной железы.

Патогенез
Воздействие вредных факторов приводит к тому, что нормальные фолликулярные клетки железы мутируют, что приводит к их опухолевой трансформации. В норме иммунная система распознаёт эти атипичные клетки и уничтожает их. Однако, если этого сделать не удалось, то опухолевая клетка начинает быстро размножаться и расти в объёме. Предрасполагает к этому пожилой возраст отягощённая наследственность, курение и наличие сопутствующих соматических патологий. Таким образом, опухоли щитовидной железы имеют моноклинальное происхождение, они развиваются из одной-единственной мутировавшей клетки.
Важно! В ходе роста опухоль захватывает питательные вещества из окружающих тканей, что приводит к их дистрофии и атрофии, нарушению анатомической целостности капсулы. Снижение функций щитовидной на этом фоне приводит к системному нарушению обмена веществ.
По мере роста опухоль прорастает капсулу и даёт метастазы: сначала в соседние образования, а затем по всему организму (отдаленные метастазы). Образование опухолевых очагов отсева опасно, как правило, на данной стадии рак не излечим.
Симптомы и признаки
На ранних стадиях развития рака симптомы мало специфичны и пациенты их не замечают. Первый признак опухоли – образование припухлости на шее в области щитовидной железы. Это может быть просто шишечка или уплотнение, которое легко пальпируется сквозь кожу.
Важно знать! Узловые образования на шее в области расположения железы имеются в норме у половины населения России. Причинами тому служат доброкачественные образования, зоб из-за недостатка йода, и лишь у 4-5% такое уплотнение – это первый признак рака. Если вы обнаружили у себя подобное образование, не паникуйте. Отправляйтесь к доктору, чтобы провести УЗИ-диагностику и проверить кровоток в органе.
Второй ранний признак – увеличение лимфатических узлов на шее, которые пальпируются при обычном врачебном осмотре. Это также мало специфичный симптом, так как лимфатические узлы увеличиваются и набухают при любом воспалительном заболевании респираторной системы.
Легко диагностируется рак на поздних стадиях, когда появляются специфические симптомы:
При выявлении данных симптомов можно говорить о запущенных стадиях рака, что имеет неблагоприятный прогноз для жизни и здоровья пациента.

Стадии заболевания
Стадия определяется на основании ультразвуковой диагностики самого опухолевого узла и всех других органов человека. Смотрят на размер опухолевого узла, наличие метастатических отсевов в органы и лимфатические узлы.
1 стадия. Опухолевый узел внутри одной доли, не прорастает капсулу, не образует метастатические отсевы.
2 стадия. Множественные опухоли узлы или единичный узел, располагающийся в обеих долях. Щитовидная капсула не повреждена. На этой стадии могут быть метастатическое поражение не более одного лимфатического узла.
3 стадия. Опухолевый узел пророс капсулу, что обусловливает сращение её с близлежащими тканями и образованиями. Опухоль множественная или достигает больших размеров, имеются метастатические отсевы в рядом расположенные органы и лимфатические узлы.
4 стадия. Ставится в том случае, когда обнаруживаются отдалённые метастатические очаги отсева.

Диагностика и дифференциальный диагноз
Пациенту с подозрением на рак щитовидной железы делают ряд диагностических и лабораторных методов обследования:
- Ультразвуковое обследование щитовидной железы. В пользу рака говорит обнаружение на экране аппарата очагов просвета, которые хорошо поглощают ультразвуковые волны, с нечёткими контурами и краями. В целом железа при опухолевом поражении неоднородна по эхо структуре. Одновременно с ультразвуковым обследованием врач изучает кровоток в органе. Раковые узлы хорошо кровоснабжаются, поэтому при обнаружении таких участков больной отправляется на дальнейшую диагностику.
- Биопсия тонкоигольная под контролем УЗИ. Проводится всем пациентам с подозрением на рак. Для этого тонкой иглой берётся небольшой участок обнаруженного патологического участка и микроскопируется. При сомнительных результатах биопсии проводится открытая биопсия. В этом случае пациенту дают наркоз, удаляется небольшой кусочек патологического участка с помощью скальпеля и также исследуется под микроскопом. В пользу рака говорит обнаружение большого количества атипичных опухолевых клеток.
- Анализ крови с целью определения уровня гормонов щитовидной железы. Это необходимо для оценки общего состояния больного.
- Рентгеновское (КТ и МРТ) и ультразвуковое обследование всех других систем организма (внутренних органов, костей, головного мозга) с целью обнаружения в них отдалённых метастазов.
- Дифференциальная диагностика проводится с доброкачественными заболеваниями железы, многоузловым и тиреотоксическим зобом.

Лечение
На ранних стадиях лечение может быть только консервативным с применением радиоактивного йода и его препаратов. Раковые клетки концентрически накапливают йод, в том числе радиоактивный. Последний разрушает их изнутри, что замедляет рост опухоли. На поздних стадиях применяется исключительно комбинированное лечение: хирургическая операция по удалению органа и консервативная терапия.
Важно! При комбинированном лечении, после удаления органа прогноз для жизни и здоровья более чем благоприятен, однако больному придётся пожизненно принимать гормональные препараты с целью компенсации недостатка выработки тироксина и трийодтиронина.
В ходе операции удаляется вся щитовидная железа с прилежащими поражёнными тканями и метастазированными лимфатическими узлами. Удаление может быть полным и неполным. Тактика и ход операции выбирается самим хирургом.

Прогноз и восстановление после операции удаления
Первое время оперированный может ощущать боли в области шеи, отек в области послеоперационной раны. Всё это проходит к концу выписки, максимум к концу месяца. В это время важно правильно обрабатывать швы, не давать большую физическую нагрузку на мышцы шеи. По возможности дайте покой шее: не поворачивайте головой из стороны в сторону, не наклоняйте голову.
Сразу после операции удаления для улучшения прогноза выздоровления пациенту проводят курс лечения радиоактивным йодом. Это уничтожает и удаляет оставшиеся раковые клетки.
Выписка пациента проводится на 2-3 неделе. С 3 недели лечащий врач проводит лабораторные анализы и назначает супрессивную терапию тироксином. Экзогенный тироксин снижает стимуляцию гипофиза, что приводит к снижению выработки тиреотропного гормона. В итоге подавляются все функции оставшихся поражённых тиреоцитов, что улучшает прогноз выздоровления.
В это время оперированный должен показаться на обязательный консультативный приём эндокринолога в поликлинике. Оценивается общее состояние и назначается повторный курс лечения радиоактивным йодом, которым удаляются все оставшиеся опухолевые клетки. Кроме того, каждые 6 месяцев оперированный должен сдавать анализ крови для определения гормонов и контроля уровней онкомаркеров.

С целью составления прогноза для здоровья и своевременного обнаружения отдалённых очагов метастазирования пациент ежегодно проходит рентгенологическое и ультразвуковое обследование всех органов и систем.
Рекомендации по образу жизни после удаления железы
Так как при операции железа удаляется, назначается пожизненная заместительная гормональная терапия препаратами гормонов щитовидной железы. Тиреоидные гормоны выполняют важные обменные функции, поэтому соблюдать режим регулярного приёма препаратов необходимо ежедневно, в одно и то же время.
Щитовидная железа участвует в обмене кальция, который необходим не только для костной ткани, но и для мышц, в том числе мышц сердца. С целью нормализации кальциевого обмена и улучшению прогноза выздоровления назначаются минеральные добавки с витамином группы Д и кальцием.
Что касаемо рекомендаций по образу жизни, здесь врачи дают следующие советы:
- После операции удаления органа бросьте курить;
- Снизьте влияние стрессовых факторов;
- Если на работе имеются профессиональные вредности, то необходимо сменить место работы;
- Пересмотрите рацион питания: пища должна быть высоко витаминизирована, разнообразна и удовлетворять все потребности организма. Добавьте как можно больше овощей, вещества, входящие в их состав, подавляют рост раковых клеток.
Осложнения после операции удаления железы встречаются редко. Они делятся на специфические и не специфические.
Неспецифические осложнения могут возникнуть после каждой операции. Среди них кровотечение, нагноение послеоперационного рубца, септические осложнения. Справиться с ними может хирург любой специальности.
К специфическим осложнениям относятся повреждение возвратных гортанных нервов в ходе операции, и как следствие, потеря голоса. Также могут возникнуть судорожные припадки, парестезии (покалывание в кончиках пальцев). Эти явления связаны с недостатком кальция вследствие удаления вместе со щитовидной железой паращитовидных желёз. Для компенсации этого состояния рекомендуется пожизненно принимать препараты кальция и витамина Д.
Важное видео: Как победить рак щитовидной железы
Прогноз выживаемости после операции
В целом прогноз благоприятный. При своевременном лечении в ранних стадиях рака выживаемость пациентов практически 100%. У больных пожилого возраста и с множественными метастатическими поражениями прогноз не столь оптимистичен.
Прогноз для жизни зависит от морфологической формы опухоли. Наиболее лёгкий по течению папиллярный рак, менее благоприятен в плане прогноза апластический рак. По итогам многолетних статистических исследований можно говорить о том, что при 1 и 2 стадии пятилетняя выживаемость после удаления органа составляет 97-100%, при более тяжёлых стадиях прогноз неблагоприятный. Летальный исход в течение 5 лет после операции наблюдается в 50-70% случаев.
Читайте также:

