Удаление новообразований с мошонки
Удаление опухоли яичка (орхифуниколэктомия) – операция, направленная на иссечение опухолевого образования, сформированного из тканей яичка (тестикулы, гонады). Чаще всего такие новообразования имеют злокачественный характер, поэтому хирургическое вмешательство, как правило, включает удаление опухоли вместе с яичком, его придатками и семенным канатиком.
Если новообразование обнаружено на ранней стадии и локализовано на ограниченном участке, применяется органосберегающиее методики, что позволяет сохранить гормональную активность тестикул. Удаление опухоли яичка в центре хирургии GMS Hospital выполняют опытные хирурги с многолетним стажем.
Подробнее об операции
Поскольку опухолевые образования тестикул в 99% случаев являются злокачественными, стандартной операцией при такой патологии является орхифунилэктомия — удаление гонад вместе с семенным канатиком. В запущенной стадии, также удаляют забрюшинные лимфоузлы. Операция выполняется через паховый доступ под общим наркозом. Полученный биоматериал отправляют на гистологический анализ.
Выделяют следующие виды опухолей тестикул:
- семинома;
- хориокарцинома;
- тератома;
- лимфома;
- эмбриональноклеточный рак.
При доброкачественных образованиях или если опухоль имеет небольшие размеры и четкие границы, выполняют резекцию яичка — при такой операции хирург удаляет лишь пораженную часть органа. Удаление одного тестикула или его части никак не влияет на мужскую сексуальную активность или возможность стать отцом. Второй выполняет все функции по синтезу гормонов и спермы в достаточной мере.
Почему нужна операция
Любой опухолевый процесс — это патологическое разрастание поврежденных клеток. Медикаментозная терапия или народные методы могут только на время приостановить их рост, но ликвидировать уже образовавшуюся опухоль не в состоянии. Единственная возможность от нее избавиться — операция. Объем хирургического вмешательства зависит от типа образования, возраста пациента, наличия других патологий.
Преимущества лечения опухоли яичка в GMS Hospital
Отсутствие адекватного лечения опухолевого образования тестикул может привести к развитию тяжелых осложнений. Урологи/андрологи центра хирургии GMS деликатно подходят к проблемам своих пациентов и досконально владеют всеми современными оперативными техниками, отдавая предпочтение малотравматичным методам вмешательства. Терапевтическая тактика зависит от многих факторов:
- размера образования;
- характера опухоли;
- возраста пациента;
- общего состояния здоровья;
- наличия метастаз;
- имеющихся сопутствующих патологий;
- наличия или отсутствия у пациента второго яичка.
Даже самые радикальные операции наши специалисты выполняют в наиболее щадящем режиме, с минимальным травмированием здоровых тканей. При небольшом размере новообразования и наличии только одной гонады у пациента, по возможности, используется операция по резекции тестикул — удаляются только видоизмененные ткани в границах здоровых. Применение современных технологий обеспечивает высокие терапевтические результаты и позволяет быстро восстановить нормальное функционирование органов мужской половой системы.
Стоимость удаления опухоли яичка
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Первичная консультация ведущего хирурга/травматолога/ортопеда | 13 665 руб. | 9 566 руб. |
| Первичный прием хирурга/травматолога/ортопеда | 9 565 руб. | 6 696 руб. |
| Повторная консультация ведущего хирурга/травматолога/ортопеда | 11 615 руб. | 8 131 руб. |
| Повторный прием хирурга/травматолога/ортопеда | 8 130 руб. | 5 691 руб. |
| Расширенная консультация ведущего хирурга/травматолога/ортопеда | 24 605 руб. | 17 224 руб. |
Прайс-лист не является публичной офертой. Услуги оказываются только на основании заключенного договора.
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами, Apple Pay и Google Pay.

Советуем ознакомиться
Показания к операции
Прямым показанием к оперативному вмешательству, является диагностированная опухоль яичка, доброкачественная или злокачественная. Срочно запишитесь на консультацию к врачу, при появлении следующих тревожных признаков:
- на мошонке появились участки покраснения;
- яичко увеличилось в размерах и болит;
- ощущение тяжести в мошонке;
- на яичке сформировался узелок или бугорок, которого раньше не было;
- регулярные боли внизу живота и в области паха;
- увеличение грудных желез;
- уплотнение придатка яичка.
Подготовка, диагностика
Перед хирургическим вмешательством пациент проходит комплексное обследование, которое включает:

- осмотр уролога с физикальным обследованием;
- анализы крови — биохимический, клинический, на группу и , госпитальные инфекции, онкомаркеры (АПФ, ЛДГ, ), свертываемость;
- анализы мочи;
- УЗИ мошонки с допплерографией;
- аспирационную биопсию;
- экскреторную урографию;
- ЭКГ;
- флюорографию.
Для исключения или подтверждения метастазирования, врач может назначить рентген легких, сцинтиграфию костей, КТ, МРТ малого таза, забрюшинного пространства, а также другие исследования. Поскольку вмешательство подразумевает применение наркоза, необходима консультация анестезиолога, а также кардиолога и терапевта (по показаниям). Дооперационное обследование в нашей клинике можно пройти за день.
За 3–5 дней до процедуры отменяются лекарства, влияющие на свертываемость крови. На консультации предупредите хирурга о наличии аллергии на медикаменты и регулярном приеме лекарственных препаратов или БАДов. За 2 недели до вмешательства рекомендуется отказаться от алкоголя и курения. В день манипуляции нельзя пить, есть, курить.
Как проводится операция
Хирургическое лечение опухоли яичка в GMS Hospital выполняется под местной или общей анестезией. Вид наркоза подбирается индивидуально в зависимости от клинической ситуации. Операция включает следующие этапы:
- хирург делает небольшой разрез в области паховой складки, создавая доступ к тестикулу и семенному канатику, без повреждения кожи мошонки;
- аккуратно выделяет семенной канатик из окружающих тканей, пересекает его и семявыводящий проток;
- выводит тестикул из мошонки и после перевязывания направляющей связки, удаляет орган вместе с придатком и семенным канатиком. Семенной канатик иссекается до внутреннего пахового кольца;
- устанавливает дренаж (удаляется через 2–3 дня), послойно ушивает ткани и закрывает область вмешательства стерильной повязкой.
Если до хирургической манипуляции не удалось точно установить характер новообразования (злокачественный, доброкачественный), во время ее проведения делают экстренную гистологию. Анализ занимает 15–30 минут, на основании полученного результата объем вмешательства может быть расширен. По желанию пациента для восстановления анатомической формы мошонки, удаленный тестикул замещают эндопротезом.
Особенности реабилитационного периода
Заживление после орхифуниколэктомии проходит быстро и беспроблемно. С целью профилактики процесса, врач может назначить короткий курс антибиотикотерапии. На основании результатов гистологического исследования, назначается противоопухолевое лечение. Домой вас выпишут уже на следующий день после вмешательства.
В течение первых 3–5 дней в оперируемой области ощущается дискомфорт, онемение, небольшой отек. Такие проявления не требуют дополнительного лечения и проходят самостоятельно. Болевой синдром слабый и легко устраняется обезболивающими средствами, которые выпишет врач.
- в течение 7–10 дней после процедуры нужно носить специальный паховый бандаж;
- не допускать натирания паховой области брюками или джинсами;
- исключить сексуальную активность и тяжелые физические/спортивные нагрузки до полного заживления;
- не допускать гиподинамии — обязательны легкие спортивные упражнения, прогулки;
- до заживления операционной раны, принятие ванны нужно заменить на купание в душе, отказаться от посещения сауны, бассейна, бани.
При соблюдении врачебных рекомендаций, период восстановления не превышает 3–4 недель. Более подробную информацию о патологии и методах ее лечения можно получить на консультации уролога/андролога. Записаться к специалистам центра хирургии GMS Hospital можно позвонив по телефону или заполнив .
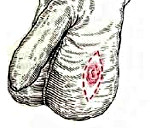
Опухоли мошонки – новообразования, происходящие из эпителия, соединительной или мышечной ткани органа. Единственным проявлением в большинстве случаев становятся узлы различного размера, окраски и консистенции. Некоторые доброкачественные опухоли могут достигать значительных размеров, становиться причиной грубого косметического дефекта и создавать неудобства при ходьбе. При прогрессировании злокачественных опухолей мошонки возможно изъязвление, прорастание близлежащих органов и метастазирование в лимфатические узлы. На поздних стадиях наблюдаются истощение, слабость и гипертермия. Диагноз устанавливается на основании осмотра и данных дополнительных исследований. Лечение хирургическое.
- Доброкачественные опухоли мошонки
- Злокачественные опухоли мошонки
- Цены на лечение
Общие сведения
Опухоли мошонки – группа первичных и вторичных опухолевых образований мошоночной области. Первичные доброкачественные опухоли являются чрезвычайно редкой патологией (за исключением кист и папиллом), в отечественной литературе описаны единичные липомы, фибромиомы, хондрофибромы, гемангиомы и лимфангиомы и некоторые другие новообразования. Первичные злокачественные опухоли мошонки выявляются чаще доброкачественных, но также относятся к категории мало распространенных заболеваний. В большинстве случаев выявляются вторичные опухоли мошонки, обусловленные агрессивным ростом злокачественных новообразований, расположенных в близлежащих органах и тканях (например, при прорастании рака яичка, рака полового члена либо рака предстательной железы). Лечение осуществляют специалисты в области онкологии и андрологии.
Мошонка – мешковидное образование в области промежности у мужчин. Представляет собой выпячивание брюшной стенки, состоит из кожи, мясистой оболочки, фасций и мышц. Является вместилищем для яичек, придатков яичек и семенных канатиков. Доброкачественные и злокачественные опухоли перечисленных органов рассматриваются отдельно, в категорию опухолей мошонки включают только поражения покровных мягких тканей. С учетом происхождения и гистологического строения различают следующие новообразования мошонки:
- Эпителиальные опухоли.
- Пигментные опухоли.
- Новообразования и опухолеподобные поражения мягких тканей.
- Новообразования и опухолеподобные поражения лимфоидной и гемопоэтической ткани.
- Вторичные очаги, возникшие при распространении злокачественных клеток из других органов.
- Неклассифицируемые опухоли.

Доброкачественные опухоли мошонки
Наиболее распространенными доброкачественными опухолями мошонки являются эпидермальные кисты (атеромы) и папилломы. Реже встречаются фибромы, липомы, эпителиомы, базалиомы и лейомиомы. Очень редко диагностируются лимфангиомы, гемангиомы, тератомы и дермоидные кисты. Эпидермальные кисты возникают у подростков или молодых мужчин, обычно бывают множественными. Представляют собой напряженные опухоли мошонки желтоватой окраски диаметром от 1 мм до 2 см. В большинстве случаев протекают бессимптомно, реже сопровождаются зудом. На поверхности кист могут выявляться небольшие отверстия, из которых при надавливании выделяется желтовато-белое содержимое. Возможно воспаление. Длительно существующие кисты могут кальцифицироваться. Лечение – хирургическое удаление атером мошонки.
Папилломы – опухоли мошонки эпителиального происхождения. Могут быть одиночными или множественными. Иногда сочетаются с папилломами промежности, паховых областей и полового члена. Представляют собой мелкие узлы телесного, розоватого или коричневатого цвета. Лечение – электроэксцизия или электрокоагуляция. Остальные опухоли мошонки, как правило, одиночные, протекают бессимптомно и не достигают значительных размеров. Исключением являются крупные лимфангиомы и гемангиомы, которые могут становиться причиной выраженного косметического дефекта и создавать затруднения во время ходьбы. Лечение доброкачественных опухолей мошонки оперативное.
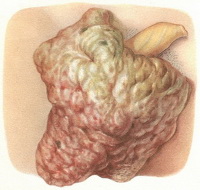
Злокачественные опухоли мошонки
Чаще диагностируются новообразования эпидермального происхождения. Реже встречаются липосаркомы, нейрофибросаркомы, лийомиосаркомы и рабдомиосаркомы мошонки. Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли мошонки – более распространенные, как правило, развиваются на фоне длительно существующих язв и свищей. При продолжительном профессиональном контакте с дегтем, сажей, мазутом и некоторыми другими канцерогенными веществами могут возникать на неизмененной коже. Установлено, что опухоли мошонки чаще диагностируются через 10-15 лет после контакта с канцерогеном. Средний возраст больных – 40-60 лет.
На ранних стадиях плоскоклеточный рак кожи мошонки представляет собой плотный безболезненный узел. В последующем наблюдаются изъязвление и инфильтрация окружающих тканей. Опухоль мошонки достаточно быстро метастазирует в пахово-бедренные лимфатические узлы. Из-за скудной клинической симптоматики пациенты нередко впервые обращаются к врачу только после появления язв или развития болевого синдрома, обусловленного распространением процесса на близлежащие анатомические образования.
Базальноклеточные опухоли мошонки диагностируются очень редко, в литературе описано всего около 30 случаев этого онкологического заболевания. Причины развития и факторы риска не установлены. Опухоль мошонки медленно растет и проявляет низкую склонность к метастазированию. Диагноз плоскоклеточного и базальноклеточного рака мошонки выставляется на основании анамнеза, данных внешнего осмотра, результатов УЗИ органов мошонки, УЗИ полового члена, УЗДГ простаты, МРТ простаты и других исследований.
Целью перечисленных исследований является определение размеров и распространенности опухоли мошонки, оценка вовлеченности регионарных лимфатических узлов и близлежащих органов, а также дифференциальная диагностика первичного и вторичного злокачественного поражения мошонки. Окончательный диагноз выставляется после проведения аспирационной биопсии либо хирургического удаления опухоли мошонки с последующим гистологическим исследованием.
Тактику лечения определяют в зависимости от распространенности онкологического процесса. При локальных узлах выполняют иссечение опухоли мошонки с 2-3 см здоровых тканей по периферии и подлежащим мясистым слоем. При крупных дефектах осуществляют пластические операции. При наличии метастазов в регионарных лимфоузлах производят лимфаденэктомию. Показания к профилактическому удалению лимфатических узлов пока не определены из-за малого количества случаев злокачественной опухоли мошонки.
Большинство онкологов при отсутствии явных признаков метастазирования опухоли мошонки осуществляют открытую либо аспирационную биопсию лимфатических узлов с последующим гистологическим исследованием, и удаляют лимфоузлы только при обнаружении злокачественных клеток в полученном материале. Прогноз определяется видом и стадией опухоли мошонки. Пятилетняя выживаемость при локальных процессах составляет 75%, при поражении лимфатических узлов и близлежащих органов – 8%.

Жировик на яичках у мужчин – это локальное и ограниченное скопление жировой ткани.
Может появиться на различных участках тела, в том числе и на мошонке. Образование всегда доброкачественное, но может доставлять дискомфорт из-за больших размеров.
На открытых или интимных участках тела приводит к косметическим дефектам, поэтому у человека возникает желание устранить этот недостаток.
Причины появления
Формирование липом происходит по целому ряду причин. Среди основных:
- избыточное количество вырабатываемого кожного сала, вследствие чего происходит закупорка пор кожного покрова и секрет накапливается внутри;
- наследственный фактор;
- редкие или частые половые контакты;
- нарушение гормонального баланса;
- нарушение функций ЖКТ (формируется дефицит веществ, направленных на метаболизм жирных кислот);
- заболевания эндокринной сферы;
- гиподинамия;
- нарушение правил гигиены половых органов;
- вредные привычки (табакокурение, злоупотребление алкогольными напитками);
- снижение иммунной функции организма;
- чрезмерные стрессы, психоэмоциональное перенапряжение;
- нарушения метаболизма.

Достоверно выявить причину появления жировика не представляется возможным, часто не имеет значения.
Диагностика проводится в случаях, когда липомы развиваются в большом количестве и на всех частях тела.
Заподозрить жировик можно по следующим признакам:
- в толще кожи мошонки определяется округлое и эластичное образование умеренной твердости;
- даже при сильном надавливании безболезненное;
- эпидермис в проекции образования не изменен (без покраснений и прочих признаков воспаления).
Начинать терапию можно только после клинического подтверждения диагноза. С этой целью врач назначает ультразвуковое исследование, при необходимости пункцию с последующим микроскопическим изучением содержимого.
Лечение
Избавиться от жировика, используя медикаментозные препараты, невозможно. Существует несколько способов удаления липомы, которые применяются:
- в случае его воспаления;
- по медицинским показаниям, когда он нарушает физиологические функции органов и систем;
- по желанию пациента;
- при возникновении косметического дефекта.

Народное лечение широко применяется пациентами.
Они осознанно не хотят подвергаться хирургическим вмешательствам, другие уверены в эффективности и безопасности терапии в домашних условиях.
Народные методы способны замедлить рост образования, улучшить функции иммунной системы и восстановить нормальное функционирование сальных желез.
Среди эффективных и наиболее распространенных методов лечения:
- Каланхоэ. Свежий лист прикладывается к жировику и закрепляется лейкопластырем на сутки. После этого нужно использовать новый лист. Длительность лечения зависит от скорости уменьшения липомы.
- Мать-и-мачеха. Свежий лист прикладывается лицевой стороной к образованию и сменяется по мере необходимости. Курс лечения составляет 10 суток.
- Бараний жир. 1 ст. л. жира растапливается на водяной бане, после чего остужается до комнатной температуры. Небольшое количество наносится на образование и втирается до впитывания массажными движениями. Курс длится до исчезновения липомы.
- Сок фитолакки. Используется сок, выжатый из ягод фитолакки, в течение 3 месяцев. Втирается в область жировика массажными движениями.
- Глина красная. Используется косметическая глина в смеси с солью, скисшим молоком. Полученная кашица наносится на липому и накрывается полиэтиленовой пленкой. Процедура повторяется пока липома не пропадет.
- Чеснок. Сок чеснока смешивается с подсолнечным маслом 1:1 и наносится на образование массирующими движениями. Курс продолжается до исчезновения жировика.
- Корень лопуха. Прием в виде настойки внутрь. 500 г пропускается через мясорубку для получения кашицы. Ее заливают водкой объемом 0,7 л и настаивают 28 суток. Настойку процеживают и принимают по 2 чайные ложке дважды в день.
- Мазь Вишневского. Втирается в липому и фиксируется повязкой на 4-6 часов.
- Свекла. Корнеплод натирается на терке и накладывается поверх жировика дважды в сутки.
- Сало. Свиное сало (1 ст. л.) растапливается на водяной бане, к нему добавляется сок чеснока. Наносится на липому массирующими движениями трижды в сутки.
- Репчатый лук. Луковица запекается в духовом шкафу, после чего ее необходимо перетереть до состояния кашицы. Хозяйственное мыло натирается на терке и смешивается с луковицей. Масса наносится на жировик, фиксируется повязкой. Смену производить трижды в сутки.
- Жеруха. 30 г сухой травы жерухи перемешивается с 40-50 г сливочного масла. Накладывается поверх липомы, зафиксировать повязкой, сменять раз в день.
- Водка. Водку с подсолнечным маслом смешивают 1:1, полученным раствором смачивается мягкая ткань. Она накладывается поверх жировика, на нее – бумагу, накрыть полотенцем. Компресс делать 1 раз в день.
- Пшеница. Зерна пшеницы разжевать до однородной кашицы, нанести на мягкую ткань и разместить поверх жировика. Курс длится до тех пор, пока жировик не заживет полностью (липома размягчается и появляется отверстие, из которого будет выделяться жидкость).
При использовании компонентов народного лечения есть риск развития аллергических реакций, появления локального воспаления, формирования свища. При подозрении на осложнение и появлении боевого синдрома необходимо обратиться к врачу.

При подозрении на жировик мошонки мужчине следует обратиться к урологу или хирургу.
Метод удаления определяет лечащий врач.
При желании устранить липому в домашних условиях народными средствами, необходимо предварительно проконсультироваться со специалистом, так как есть риск развития осложнений.
Суть метода заключается в аспирации содержимого капсулы липомы с помощью тонкой иглы. При этом следов на коже не остается. Недостатком этого метода является то, что капсула не удаляется, вследствие чего жировик может возникнуть вновь.
При этом методе под местной анестезией проводится разрез кожи мошонки с последующим выделением капсулы липомы с содержимым, после чего она удаляется. На место доступа накладываются швы. Риск рецидива при этом способе очень мал, так как капсулы не остается, как в случае липосакции.
Радиоволновое удаление липомы является новым методом лечения. Суть заключается в использовании радионожа, который позволяет с наименьшей кровопотерей удалить образование.
Существуют определенные показания:
- размер липомы более 3 см в диаметре;
- липома на ножке;
- болезненность объемного образования при пальпации.
Лазерное удаление похоже на радиоволновое – доступ осуществляется с помощью лазерного скальпеля, во время чего происходит коагуляция сосудов. После капсулу жировика выделяют, проводят удаление с помощью скальпеля, разрушая всевозможные остатки липомы.
Показания к применению данной методики:
- Диаметр липомы до 3 см.
- Необходимо достижение косметического эффекта.
- Выявлено усиление роста жировика.
- Появились боли.
- Происходит постоянная травматизация кожи из-за выпуклой поверхности.
- Высокий риск перерождения в злокачественное новообразование.
Лазерное удаление компетентен провести косметолог.
Все способы удаления жировика на мошонке проводятся амбулаторно. Пациенту не требуется госпитализация в круглосуточный стационар, так как методы безопасны и редко приводят к развитию осложнений.
Воспалившийся жировик
Воспаление может возникнуть по многим причинам, например, травматизация или попытка выдавить, но этиологическим фактором всегда будет попадание микроорганизма в ранку. Клинически это проявляется:
- отечностью, увеличением в размере;
- болезненностью;
- покраснением;
- истечением с поверхности кожи в проекции жировика жидкости, гноя;
- повышением температуры тела или в области липомы (локально).
Эти симптомы являются поводом для срочного обращения к врачу. Он назначит препараты, способствующие устранению патогенного микроба, уменьшению проявлений воспаления. После устранения острых проявлений показано хирургическое удаление.
Любое новообразование на коже способно вызывать дискомфорт. Предотвратить их появление может соблюдение личной гигиены, ведение здорового образа жизни и правильное питание. При его обнаружении следует посетить врача, чтобы исключить всевозможные осложнения и, в случае необходимости, принять правильные меры.
Опухоль мошонки – виды новообразований, диагностика и лечение
Опухоль мошонки – это новообразование, поражающее ткани мошонки. В этой статье речь не идет о патологии яичек, придатков и семенных канатиков, так как такие опухоли представляют собой несколько иные процессы и должны подлежать отдельному рассмотрению.
Что подразумевается под опухолью мошонки
В мошонке содержатся яички и их придатки, а также семенные канатики. Эти органы покрыты кожей, мясистой оболочкой, наружной семенной фасцией и фасцией поднимающей мышцы. Мышца для поднимания яичка, внутренняя семенная фасция и влагалищная оболочка яичка также являются частями мошонки. Под опухолью мошонки подразумевается патологическое образование в любом из вышеперечисленных слоев тканей.
Опухоли бывают доброкачественными или злокачественными.
Разновидности и распространенность
Опухоли в мошонке бывают первичными или вторичными. При этом первичные опухоли – редкое явление с невыясненной до конца причиной появления. Фактически, первичные новообразования мошонки являются редкой аномалией.
К часто диагностируемым опухолям относят атеромы и папилломатозные образования. Реже встречаются фибромы, липомы, базалиомы и лейомиомы. Лимфангиомы, гемангиомы и тератомы, а также дермоидные кисты в медицинской практике встречаются очень редко.
Значительная часть опухолей, поражающих мошонку – вторичные новообразования, появившиеся по причине появления метастаз из органов малого таза. В свою очередь, рак тканей мошонки может служить очагом метастазирования в другие органы. Это приводит к тому, что диагностика и лечение опухолей в мошонке ведется андрологом (урологом) и онкологом.
Специалисты выделяют следующие типы опухолей мошонки:
- Эпителиальные;
- Пигментные;
- Злокачественные вторичные (метастазы);
- Уникальные и неклассифицируемые.
А также поражения мягких, гемопоэтической и лимфоидной тканей.
Эпидермальные кисты – нередко обнаруживаются у подростков. Как правило, такие кисты носят множественный характер. Опухоли имеют желтоватый цвет, каждая из них может достигать размера до 2 сантиметров. Основной симптом – зуд на пораженных участках. Если расчесать кожу или допустить сильное разрастание патологических очагов, появляется воспаление, которое характеризуется микротрещинами, сопровождающимися выделением жидкости желтоватого оттенка. Застарелые и невылеченные кисты уплотняются, пропитываясь слоями кальция.
Папилломатозные образования могут быть единичными или множественными. Как правило, сочетаются с папилломами, локализующимися в промежности и в зоне пениса. Визуально такие папилломы представляют собой небольшие узелки, которые не увеличиваются в размерах и не беспокоят пациента.
Доброкачественная или злокачественная
Первичные доброкачественные опухоли встречаются относительно редко, в то время как первичные злокачественные новообразования выявляются намного чаще.
Как правило, выявляются вторичные опухоли мошонки, вызванные интенсивным ростом раковых очагов в расположенных рядом органах. Это часто встречается при раке простаты или яичка.
Описанные выше эпидермальные кисты и папилломы – это часто выявляемые доброкачественные образования. Фибромы, липомы, эпителиомы и некоторые другие типы носят доброкачественный характер и нередко встречаются у молодых мужчин.
Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли более распространены – они возникают на фоне невылеченных язв и свищей.
Злокачественные опухоли преимущественно встречаются у мужчин от 40 до 60 лет и появляются эти новообразования через годы лет после контакта с фактором риска. Канцерогеном может послужить деготь, сажа или мазут.
Причины опухолей в мошонке
Папилломатозные и другие доброкачественные образования развиваются на фоне носительства опасных типов вируса папилломы человека (ВПЧ).
Ионизирующее облучение и воздействие химических канцерогенов может привести к злокачественным новообразованиям в тканях мошонки.
Все причины, провоцирующие появления новообразований мошонки, на данный момент не установлены, однако по наблюдениям специалистов, большую роль играет генетическая предрасположенность и эндокринные факторы. Если с первой причиной ничего нельзя сделать, то улучшить работу эндокринной системы можно практически всегда, воспользовавшись натуральными препаратами для мужчин, а также своевременно проходя медицинские обследования.
Симптомы
При доброкачественных опухолях пациент может заметить зуд и атипичные участки на коже пораженного органа. Как правило, доброкачественные опухоли разрастаются поверхностно.
Злокачественная опухоль может быстро разрастаться и стать причиной болевого синдрома и появления язв.
Новообразования, поражающие мошонку, характеризуются скудной симптоматикой – в связи с этим рекомендуется регулярно проходить профилактические осмотры и уролога и своевременно лечить уже имеющиеся заболевания органов мочеполовой системы.
Диагностика и лечение
Основой диагностики являются:
- Симптоматика;
- Клиническая картина;
- Сведения о перенесенных ранее или имеющихся заболеваниях;
- Данные визуального и ультразвукового обследований;
- Результаты МРТ или КТ пораженной области.
На основе поставленного диагноза назначается лечение. Оно должно быть индивидуальным.
Следует понимать, что лечение доброкачественных и злокачественных опухолей мошонки значительно различается.
При папилломах и наружных кистах удаление новообразований производится путем криодеструкции или с помощью радиоволнового ножа. Также может быть показана хирургическая операция, но это редкий случай. Иногда специалист предлагает выжидательную тактику, что часто применяется, ели у пациента обнаружены папилломы.
При злокачественных опухолях применяется комплексный подход, который может включать в себя операцию, лучевую терапию и химиотерапию. Пятилетняя выживаемость после лечения рака мошонки зависит от того, поражена ли лимфатическая система метастазами.
Профилактика
Точных клинических рекомендаций по профилактики опухолей мошонки не разработано, однако возможно снизить вероятность возникновения, если:
- Лечить заболевания половой системы, не откладывая;
- Регулярно проходить обследования и соблюдать рекомендации лечащего врача;
- Избегать воздействия канцерогенов (к ним относятся бензпирен, которого много в табачном дыме, а также никель, асбест, некоторые консерванты и углеводороды);
- Не допускать заражения опасными типами ВПЧ, использовать презервативы и антисептики;
- Нормализовать работу эндокринной системы.
Читайте также:


