Сколько длится операция по удалению опухоли спинного мозга
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
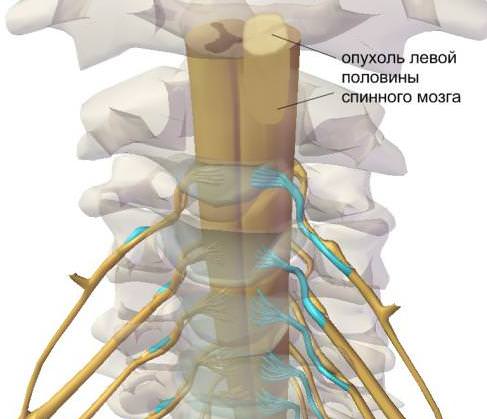
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний. По этой причине особенно важно, чтобы врач собрал полный анамнез и провел физикальное и неврологическое обследование. При подозрении на спинальную опухоль врач может назначить проведение одного или нескольких указанных ниже исследований, чтобы подтвердить диагноз и выявить расположение опухоли:
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Стандартный метод лечения для многих видов рака - химиотерапия не доказала своих преимуществ для лечения многих спинальных опухолей. Однако могут быть исключения. Врач определит, поможет ли вам одна химиотерапия или химиотерапия в комбинации с лучевой терапией.
К категории особо повышенной сложности манипуляций на позвоночнике относят нейрохирургические вмешательства на спинном мозге (СМ). Цель хирургии уменьшить или полностью избавиться об боли и другого дискомфорта.
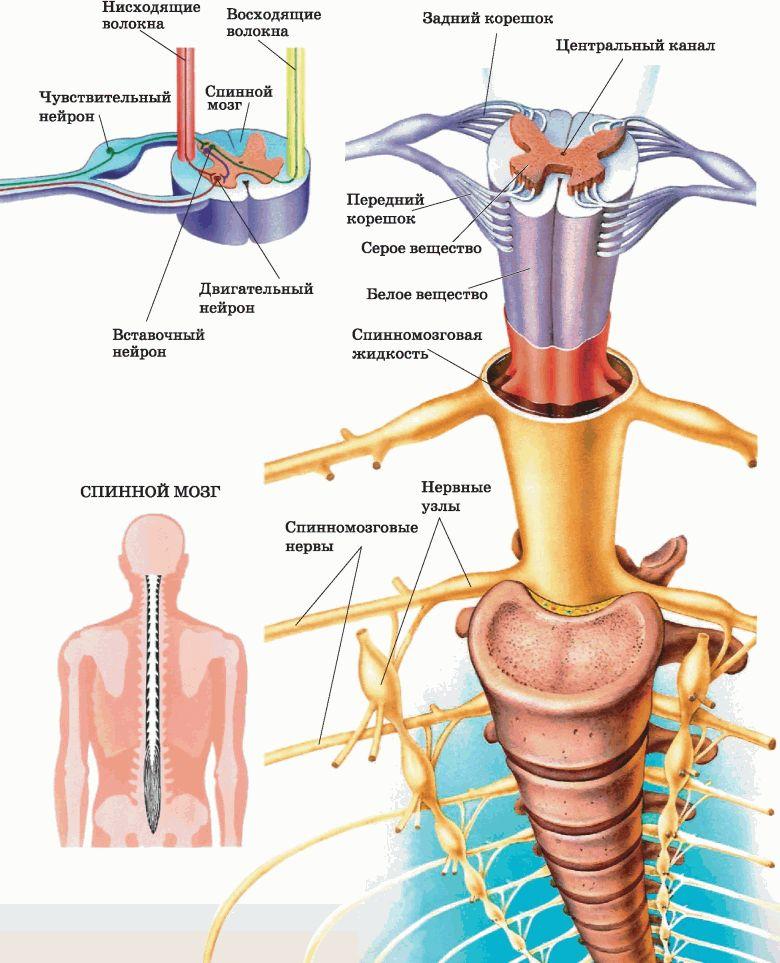
Показания к операции могут быть следующие: врожденные аномалии, травматические и дегенеративные нарушения, доброкачественные и злокачественные новообразования. Прежде чем назначить довольно серьезную операцию, специалистом тщательнейшим образом оценивается тяжесть клинического случая на основании данных визуализационной диагностики (МРТ, КТ, ангиографии и пр.) и результатов проведенных тестов на наличие неврологических расстройств (чувствительность, мышечная сила и др.).
Исход оперативного вмешательства напрямую зависит от запущенности болезни, профессионализма хирурга и качества послеоперационной реабилитации. Далеко не во всех клиниках, где делают операции на спинном мозге (видео процесса см. ниже), безупречно оперируют и восстанавливают пациентов. Во многих медучреждениях недопустимо высокий процент осложнений и отдаленных последствий, даже при отличной технической базе интраоперационного оборудования.
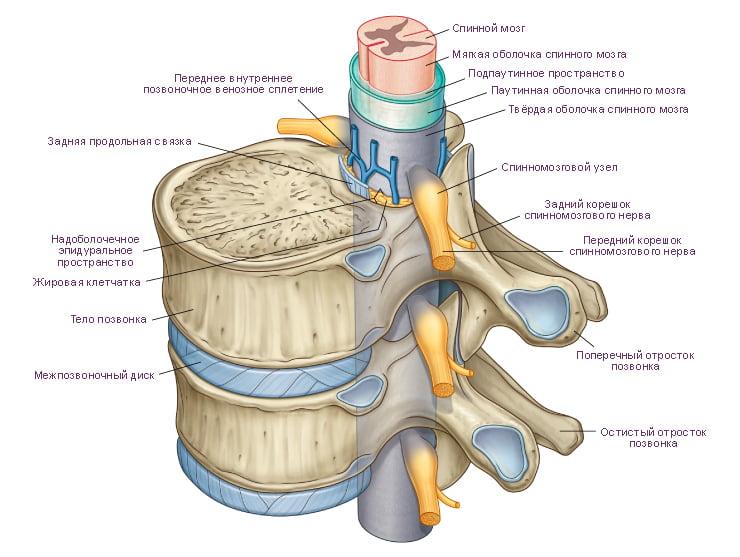
Важно понимать, что позвоночная система – это не просто комплекс костно-хрящевых элементов, но и вместилище спинного мозга, одного из главных центров нервной системы, обеспечивающего двигательные возможности конечностей и иннервацию внутренних органов. Малейшая ошибка хирурга в ходе оперативного сеанса, например, ненужное или некорректное пересечение артерий, травмирование инструментами здоровой ткани СМ или нервного корешка, может обездвижить пациента, поставить под угрозу его жизнь.
Операция фиксированного спинного мозга(высвобождение)
Остеоневральный недуг преимущественно является врожденным пороком развития, выявляется чаще у детей среднего дошкольного возраста. Первые неврологические, функциональные, кожные признаки у 80% детей определяются в районе 4-5 лет. Синдром наиболее тяжело протекает у взрослого человека, чем у ребенка, так как у взрослых нагрузка на хребет значительно выше. Симптоматика имеет склонность к интенсивному нарастанию, и последствия, к которым может быстро привести заболевание, довольно тяжелые:
- снижение чувствительности ног и зоны промежности;
- нарушение моторных функций;
- парестезии и мышечная атрофия;
- прогрессирующий сколиоз;
- костно-суставные деформации;
- сбой работы тазовых органов (энурез, недержание кала и пр.);
- локальные трофические язвы, липомы;
- парезы, параличи ног.
Основное лечение – хирургическое вмешательство по устранению аномальной фиксации спинного мозга с целью оптимизации его структурно-функционального состояния и достижения регресса сформировавшихся на фоне болезни расстройств. В качестве базовых приемов выделяют эксцизию терминальной нити, разъединение всех спаек на соответствующем участке с артропластической реконструкцией нормальной анатомии позвоночника, укорачивающую вертебротомию.
Результаты хирургии прямо зависят от срока проведенной операции. Доказано клинически, что чем раньше пациента прооперируют, тем выше шансы на благополучный исход. Хороших результатов при раннем оперировании достигают порядка 90% пациентов. Некоторым прооперированным больным (10%) по причине повторной фиксации требуется провести спустя определенное время еще одно вмешательство.
По мнению большинства врачей, хирургию нужно делать даже при отсутствии или легкой степени неврологических симптомов, не дожидаясь их появления либо рецидивирующего нарастания. Новорожденным с фиксированным спинным мозгом тоже рекомендована операция.
Операция при астроцитоме спинного мозга
Астроцитома – одна из самых распространенных опухолей из группы глиом, образованная внутри спинного мозга нейроэпителиальными клетками (астроцитами) атипичного роста. Это – первичное заболевание, которое может иметь доброкачественную или злокачественную природу. По статистике, мужской пол в 1,5 раза чаще, чем женский, подвержен данной патологии. Астроцитарные глиомы в большинстве своем формируются в шейной и шейно-грудной зоне. Чаще поражают детскую категорию пациентов младшего и среднего возраста.
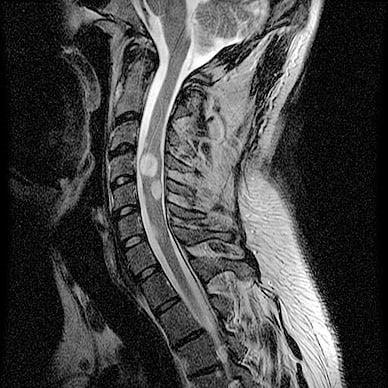
Астроцитома на срезе МРТ.
При глиоме любого типа вопросы по удалению, при глиобластоме аналогично, решается на основании конкретизированных данных: подтипа, локализации, степени новообразования, возраста и состояния здоровья человека. В настоящее время усовершенствованные нейрохирургические разработки позволяют подобного вида опухоли благополучно ликвидировать, однако светлые перспективы возможны исключительно при раннем их обнаружении и своевременном лечении.
На 1-2 стадии образование имеет четкую границу от здоровой ткани, поэтому он легко распознается и спокойно может быть удален радикально с минимальным риском развития рецидива в отдаленный послеоперационный период. С каждой последующей стадией рост инфильтрации и инвазия новообразования прогрессируют, что существенно усугубляет прогнозы на излечение и продление жизни человека.
Лечение базируется на микрохирургической операции с нейронавигацией по полной или частичной резекции глиомы с дальнейшим проведением сеансов радиотерапии. На последних стадиях при операбельности опухоли изначально назначается курс лучевой терапии, чтобы достичь максимально возможного отграничения опухолевой ткани от здоровых структур, и лишь потом приступают к операционной части лечения. Химиотерапия при данном диагнозе практически не используются.
Для клиники астроцитом характерны локальная боль, искривление позвоночника, угнетение моторики, вынужденное положение головы, выступающее для пациента как необходимость для снижения болезненных явлений.
Эпендимома спинного мозга: последствия, операция
Эпендимома является интрамедуллярной опухолью спинного мозга, гистологически она преимущественно доброкачественной формы, но может в редких случаях и метастазировать. Опухоль формируется из эпендимоцитов – глиальных клеток, которые выстилают центральный канал СМ, расположенный в сером веществе. Частота заболеваемости составляет 1-2 случая на 1 млн. человек, наиболее распространена у пациентов мужского пола. Чаще всего диагностируется у маленьких детей, мальчиков, причем основной зоной локализации выступает конечный отдел спинного мозга. Опухолевая структура сдавливает здоровые материи мозга, нарушает нормальную циркуляцию ликвора, вследствие чего развиваются признаки неврологического дефицита:
- парестезии в ногах (односторонние или двусторонние);
- боль в области новообразования (может отдавать в ягодицы, бедро, ноги);
- дисфункция мочеполовой системы;
- выпадение анального рефлекса;
- расстройство сенсорных функций кожно-кинестетического анализатора;
- мышечная слабость, вплоть до атрофии мышц, чаще передних бедренных;
- объемные и многолетние эпендимомы могут вызвать парез и параплегию.
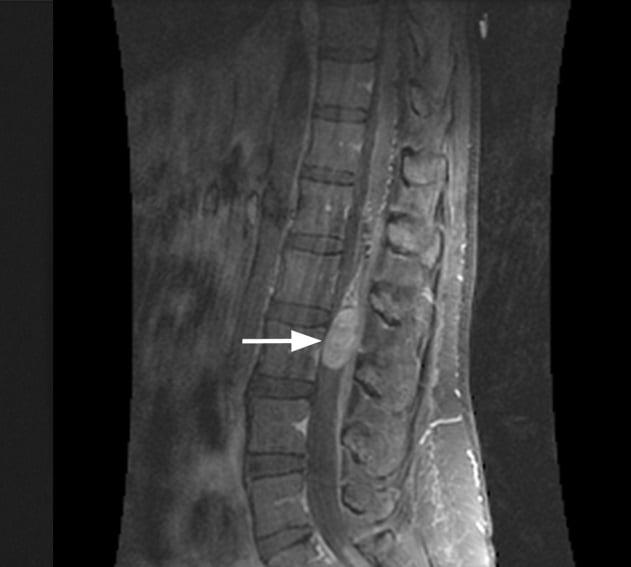
Чем больше в размерах увеличено новообразование, тем агрессивнее степень выраженности симптомов. Липома конуса и другие патологии позвоночника в пояснично-крестцовой зоне проявляются идентично. Поэтому предельно значимо для определения верной и эффективной тактики лечения пациента правильно дифференцировать истинную болезнь от заболеваний, которые имеют аналогичную специфику симптомов. Магниторезонансная, радионуклидная диагностика, ликвородинамические пробы, биохимические анализы крови позволяют точно поставить диагноз.
После получения положительного ответа диагностики на наличие эпендимомы, в безотлагательном порядке начинают лечение. Единственный способ борьбы с данным заболеванием – это оперативное вмешательство. Заключается оно в использовании метода декомпрессии (ламинэктомии) для открытия доступа к проблемному участку с последующим вскрытием (миелотомией) спинного мозга и как можно более радикальным иссечением дефектной ткани под контролем микроскопа и интраоперационной ультрасонографии. После операции рекомендуются сеансы лучевой терапией с целью предупреждения рецидива.
Поскольку для благоприятного прогноза чрезвычайно важно добиться полного удаления аномального разрастания в спинном мозге, лучше не откладывать оперативное вмешательство. Резецировать эпендимому полноценно и без остатка получается в раннем периоде ее развития. Когда она серьезно расширит свои объемы и дислокацию, полное ее удаление практически сделать нереально. Без непоправимой травматизации жизненно важных структур ЦНС при тяжелых и запущенных эпендимомах можно произвести только субтотальную резекцию или же ограничиться лишь паллиативным лечением.
Реабилитация после операции на спинном мозге
От того, насколько адекватным и полноценным будет послеоперационная реабилитация, всецело зависит окончательный результат функционального восстановления больного. Первую медицинскую помощь пациент получает еще будучи в стационаре, дальше ему следует продолжить восстановление в отделении реабилитации или в специализированном центре по данному профилю. Восстановление после спинальных операций – длительный процесс, в целом он продолжается 12 месяцев. Из них не менее 3 месяцев человек нуждается в тщательном контроле со стороны врачей.
Восстановительная терапия складывается из 3 этапов, каждый из которых включает в себя свои задачи и комплекс лечебных мер.
- I этап – устранение болевого синдрома, предупреждение возможных осложнений, работа над мышечным комплексом в щадящем режиме, приведение в норму общего состояния здоровья, обучение базовым манерам самообслуживания, ходьбе с поддерживающими приспособлениями.
- II этап – компенсация асимметрии тазовой оси, верхней и нижней части спины, ликвидация парезов и возобновление чувствительности конечностей, возвращение контроля над работой органов таза, постепенное расширение спектра физических навыков на бытовом уровне, плодотворная работа над укреплением костно-мышечной системы.
- III этап – полноценное или по максимуму возможное восстановление биомеханики и стабилизация выносливости опорно-двигательного центра, возвращение пациента в естественную социально-бытовую среду с некоторыми ограничениями по физической активности.
Неважно, учитывала ли операция лечение спастичности после перенесенной травмы, удаление опухоли или другую лечебную цель, без точного соблюдения специального оздоровительного плана положительная динамика будет невозможна.
Реабилитация состоит из:
- медикаментозное лечение – антибиотики, антикоагулянты, витаминно-минеральные комплексы, НПВС, нейропротекторы и пр.;
- регулярная лечебная гимнастика – это ежедневные дозированные занятия ЛФК (введение в них новых элементов, продолжительность и интенсивность нагрузки осуществляется постепенно и очень осторожно);
- физиотерапия – электрофорез, диадинамотерапия, ультразвук, магнитолечение, лазерная терапия, электростимуляция и др.;
- массаж, мануальная терапия и рефлексотерапия – воздействие рук специалиста, а также специальных инструментов на важные зоны тела человека;
- санаторно-курортное лечение – всегда назначается сразу по завершении основного курса реабилитации (показано проходить 1-2 раза в год).
Цена операции на спинном мозге
Нейрохирургическая процедура на главнейшем органе центральной нервной системы, расположенном в позвоночном канале, относится к высокотехнологичному типу терапии повышенной сложности. Цены на данную категорию медицинской помощи достаточно высокие. Наиболее точную сумму вам назовут в ходе консультации и изучения конкретно вашего диагноза в избранном вами медучреждении. Для первого же знакомства с примерными российскими ценами на распространенные медуслуги можете воспользоваться данными из нашей таблицы.
Чаще всего в позвоночнике и спинном мозге развиваются вторичные опухоли — так называемые метастазы, которые образуются из раковых клеток, разносимых по лимфе и кровеносной системе больного из онкологического очага, расположенного в другом месте. По статистике наибольший риск метастазирования в кости позвоночного столба и спинной мозг возникает при раке:
- молочной железы;
- предстательной железы;
- легких;
- головного мозга (медуллопластома, герминома);
- кожи (меланома).
Первичный рак, когда раковые клетки начинаю развиваться первоначально в позвоночнике или спинном мозге — более редкое явление.
Хирургическая операция — самый эффективный и радикальный способ лечения опухолей позвоночника и спинного мозга.
Не все виды опухоли можно удалить оперативно, особенно интрамедуллярные, развивающееся внутри спинномозгового тяжа. Также операция не дает никаких гарантий последствий:
- возможны необратимые неврологические нарушения и миелопатия;
- удаление основного злокачественного образования не исключает возможности незамеченных более мелких метастатических очагов и дальнейшего распространения рака.
Поэтому спинальная нейрохирургия при опухолях в целях повышения прогноза выживаемости больных используется в сочетании с другими методами лечения.
Операции при первичных опухолях позвоночника и спинного мозга
Наиболее часто проводят операции по удалению новообразований следующих видов:
Опухоль считается операбельной:
- Если она не проросла в жизненно важные органы.
- Если ее удаление не приведет к повреждению тех нервов, сегментов мозга и сосудов, при которых состояние больного ухудшится.
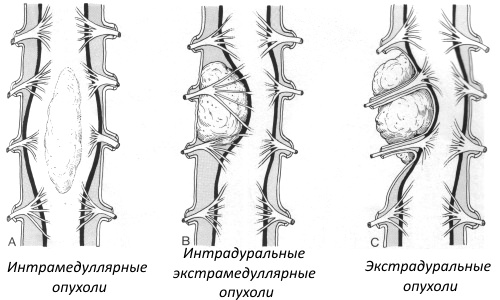
Симптомы опухоли позвоночника и спинного мозга
Симптомы опухоли очень напоминают симптомы грыжи, из-за того, что объемное образование может оказывать давление на спинномозговые нервы или сегменты мозга.
При этом возникают:
- Боль, явления парестезии на участках спины, расположенных ниже пораженного сегмента, и в конечностях.
- Потеря чувствительности (отсутствие реакции на болевые раздражения, холод и тепло).
- Слабость в конечностях, затруднения при ходьбе, возможность падения при попытках встать на ноги
- Вялый или полный паралич конечностей.
- Атония сфинктеров мочевого пузыря и прямой кишки, проявляющиеся в недержании мочи и кала.
Симптоматика для различных типов опухолей разная:
- Экстрамедуллярные опухоли чаще дают корешковый синдром, который является первым симптомом при заднебоковом положении Э. О.
- Потеря чувствительности при Э. О. идет в направлении снизу вверх:
- вначале теряется чувствительность в дистальных отделах ног, потом она поднимается к уровню положения очага.
- Интрамедуллярные опухоли вначале проявляются нарушениями чувствительности в зоне образования: затем потеря чувствительности распространяется дальше вниз.
- Сегментарный парез из-за интрамедуллярной опухоли более диффузен, чем при экстрамедуллярной, из-за рассредоточенности двигательных нейронов в передних рогах спинного мозга (в корешках они концентрированы в пучке).
- При премедуллярной (передней) локализации опухоли:
- корешковые боли вначале отсутствуют, а возникают парезы мышц и проводниковых путей;
- нарушения чувствительности может не наступать длительное время;
- нет также боли в спине при надавливании на остистый отросток и при покашливании:
- часто передняя И. О. дает симптомы спинального инсульта из-за сдавливания позвоночной артерии.
- При заднем положении интрамедуллярной опухоли возникают:
- нарушения координации движения и равновесия;
- расстройства мышечно-суставной чувствительности.
При метастазировании в позвоночник бывает первичное возникновение боли именно в нем, так как большинство образований развивается бессимптомно. В результате заболевание обнаруживается на четвертой стадии, на которой операция уже возможна только паллиативная — повышающая качество жизни, но не спасающая саму жизнь.
В первую очередь производят дифференцирование относительно дегенеративных позвоночных заболеваний.
Различить боль при опухоли от болевой симптоматики при дегенеративных болезнях позвоночника можно по следующим признакам:
- Боль опухолевой этиологии как правило более стойкая, мало поддающаяся лечению НПВС.
- Несмотря на проводимое лечение, клинические признаки прогрессируют.
- Боль сочетается с общим ухудшением самочувствия:
- нарастают слабость, тошнота, депрессия;
- общие анализы крови и биохимические заставляют заподозрить генерализованное заболевание: лейкопения, тромбоцитопения, повышение уровня щелочной фосфатазы
Также нужно отличать экстрамедуллярные и интрамедуллярные опухоли спинного мозга от таких заболеваний:
- Спинальный рассеянный склероз:
- при нем в основном пирамидные расстройства;
- нет корешковых болей и дисфункций тазовых органов.
- Рубцово-спаечный эпидурит:
- дает очень схожую симптоматику, что и опухоли;
- различить можно по подострому началу, чередованию ремиссий, большей распространенности процесса.
- Сосудистые мальформации (аневризма, патологии артерий и вен):
- при сдавлении рукой брюшной аорты должен ощущаться артериальный толчок.
Ведущим методом диагностики образований позвоночника и спинного мозга являются:
- Сцинтиграфия костей.
- МРТ позвоночника и спинного мозга или КТ.
- Миелография.
Общие требования к операции по удалению опухоли позвоночника
- Перед операцией проводится точное определение локализации опухоли, с целью ее полного иссечения.
- Во время операции производится срочная гистология с целью определения масштабов вмешательства и дальнейшего лечения: если обнаруживаются злокачественные клетки, после хирургического вмешательства следует лучевая терапия.
- Оперативное лечение нужно производить как можно раньше, при небольшом размере опухоли — тогда прогноз выживаемости значительно выше.
- Предпочтительным является одномоментное удаление опухоли единым блоком путем частичной резекции или удаление одного либо нескольких позвонков.
- В процессе операции проводится стабилизация позвоночника для сохранения его функций, с пластической реконструкцией, с использованием костных аутотрансплантатов (собственных) или аллотрансплантатов (донорских и искусственных).
Хирургические операции при экстрамедуллярных опухолях
Так как опухоль не расположена в теле мозга и растет медленно, такой вид — один из самых благоприятных для проведения операции.
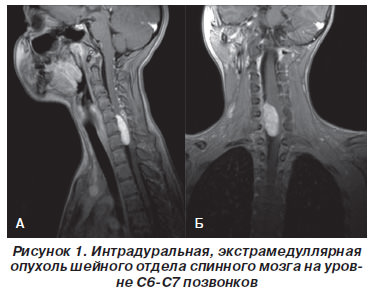
Обычно операцией доступа является ламинэктомия.
- При передних (вентральных) опухолях операция расширяется до удаления фасеточных отростков:
- опухоль иссекается;
- проводится ревизия фораминального позвоночного отверстия, чтобы исключить распространение процесса.
- При переднем, переднебоковом положении менингиомы или нейрофибриомы, а также локализации впереди зубовидной связки проводят латеральное расширение с последующим смещением спинного мозга:
- зубовидную связку иссекают в месте ее крепления к мозговой оболочке.
- При задних и заднебоковых образованиях в твердой оболочке мозга производится срединный разрез (самый оптимальный — полулунный, с дугой, направленной к осевой линии), в направлении сверху вниз.
- После фиксации твердой оболочки вскрывают паутинную.
- При удалении опухолей нужно минимизировать повреждения двигательных нервных корешков по принципу:
- пересечение двух чувствительных корешков не приводит к возникновению серьезной симптоматики;
- допустимо пересечение только одного переднего двигательного корешка, при котором неврологические симптомы сведены до минимума.
Хирургические операции при интрамедуллярных опухолях
Интрамедуллярные опухоли составляют всего 4% от общего количества образований ЦНС, операции такого рода сложны:
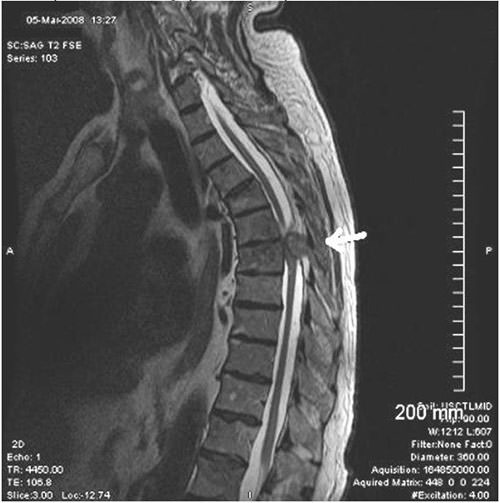
- Они выполняются под эндотрахеальным наркозом и требуют контроля двигательных и соматосенсорных потенциалов.
- При изменении потенциалов операцию прекращают.
- Больной лежит либо на боку, либо на животе.
- На спине делают срединный кожный разрез, обнажая остистые отростки и дужки.
- Ламинэктомию производят в каудальном направлении — от верхнего края опухоли, определенного по МРТ.
- Если операция обширна, одним блоком производят резекцию дужек и сразу приступают к пластической реконструкции дефекта.
- Рассечение спинного мозга производят по срединной линии на протяжении опухоли.
- Разводят задние столбы, с использованием микропинцета или диссектора, и, определив предварительно степень распространения опухоли, удаляют ее, начиная с места максимального расширения спинномозгового тяжа.
- В процессе операции производят забор материала для срочной гистологии.
- Один вид опухоли, например, злокачественной астроцитомы с нечеткими контурами, может быть основанием для остановки операции.
- Маленькие образования удаляют одним блоком, лишив ее предварительно питания кровью. Для этого сосуды, вросшие в спинной мозг, прижигают электричеством (электрокоагуляция).
- Большие опухоли удаляются кусками, питающие артерии определяют и иссекают. При этом коагуляцию заменяют гемостазом с использованием физиологических и орошающих растворов.
Последующее лечение
После оперативного спинального вмешательства лечение продолжается. Оно может быть в форме:
- лучевой терапии;
- химиотерапии;
- фитотерапии.
Цель послеоперационного лечения — уничтожить возможно оставшиеся злокачественные клетки и не допустить рецидив.

При метастазировании по остеокластному типу (преобладание костной резорбции), наблюдающемуся преимущественно у женщин, которые болеют раком молочной железы, им по окончанию терапии могут быть назначены биофосфонаты — препараты, улучшающие остеосинтез.
Когда операция при опухолях не проводится
Увы, операция при спинальных опухолях, порой невозможна, если диагностируются:
- Вторичные множественные метастазы.
- Большие размеры образования, прорастание им стенок таза, выход в брюшину, грудную полость
- Множественная миелома.
- Первичная опухоль, (например, остеосаркома), давшая метастазы в печень, головной мозг, легкие
Если метастазы в позвоночнике единичны и операбельны, то они удаляются так же, как и обычные опухоли.
Уменьшить размер злокачественного образования можно после двух трех курсов химиотерапии, после чего даже может быть возможна радикальная операция.
Метастазы и патологические переломы при них весьма эффективно лечатся лучевой терапией.
Профилактика метастазов в позвоночника
Самой надежной профилактикой является периодическое обследование для лиц, входящих в группу риска.
Если у человека имеются заболевания, часто метастазирующие в позвоночник, то ему раз в год необходимо проходить сцинтографию костей.
- При онкологии нужно исключить принятие солнечных загаров, солярии, сауны, горячие ванны, до минимума сократить пребывание на солнце.
- Необходимо отказаться от всей физиотерапии, стимулирующей ускорение кровотока.
- Единственной терапией должна быть гимнастика (без нагрузки на патологический сегмент).
- Потребляйте меньше животного белка, участвующего в создании материала для опухоли.
- Изредка можно есть мясо птицы и нежирную морскую рыбу.
- Включайте в рацион овощи, растения, фрукты и ягоды, с пониженным содержанием глюкозы, обладающие свойствами антиоксидантов: цветная капуста, брокколи, шпинат, сельдерей, морковь, свекла, бобовые, томаты со шкурками, артишоки, цитрусовые, фисташки, миндаль, тыква.
- Исключите дрожжевые продукты: употребляйте пресный темный хлеб из ржаной или отрубной муки.
- Выводите грибок из себя, умеряя необоснованный прием антибиотиков (а для этого нужно закаляться и поднимать иммунитет).
- Для поднятия иммунитета можно использовать прополис, гриб чагу.
- Не допускайте постоянной латентной интоксикации организма из-неправильного пищеварения (запоры, ленивый кишечник), потребляя живые бактерии (йогурт, бифидок).
- После приема антибиотиков необходимо принимать аптечный препарат линекс.
- Регулярно чистите кишечник, принимая энтеросорбенты и слабительные (простейший энтеросорбант — активированный уголь).
- Заботьтесь о здоровье печени, применяя гепатопротекторы, в особенности после курса химиотерапии: гептрал, эссенциале-форте, карсил, расторопшу.
- Поддерживать функции печени и органов ЖКТ можно фитосбором: бессмертник, расторопша, одуванчик, шиповник, чистотел, цикорий, мята, шиповник, кукурузные рыльца, тысячелистник, пижма, спорыш.
- Сбор для очистки крови при раке: семя льна, трава душицы, шиповник, ромашка, зверобой, череда, полевой хвощ, тысячелистник.
- При плохом углеводном, липидном обмене, вторичном диабете, повышенном холестерине принимайте альфа-липоевую (тиоктовую) кислоту.

Больным РМЖ и находящимся в менопаузе женщинам нужно особенно следить за плотностью костной ткани и регуляцией кальциевого обмена, проходя ежегодно денситометрию, следя за уровнем кальцитонина (гормоном щитовидной железы). При необходимости нужно принимать:
- препараты кальция и рыбий жир (либо заменить препаратом Никомед Д);
- гормон кальцитонин;
- биофосфонаты.
Лечение опухоли позвоночника — непростое дело, но даже если врач сказал вам, что операция невозможна, всегда есть выход и унывать никогда нельзя.
Успехов вам в вашей борьбе с болезнью!
Видео: Операция по удалению менингиомы спинного мозга.
Читайте также:

