Рак удалили желудок селезенку желчный пузырь
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Выбор варианта такого удаления зависит в первую очередь от расположения и размера очага заболевания. Причинами для проведения гастрэктомии служат в большинстве своем онкологические новообразования в запущенной форме, реже — активно развивающаяся пептическая язва.
Дальнейшие исследования помогают определить, в какой именно части желудка находится злокачественная опухоль, и каковы ее размеры. Если она расположилась в нижних отделах, то возникает возможность ограничиться такой формой оперативного вмешательства, как резекция. Если же в средней или верхней части, то, скорее всего, неизбежна полная гастрэктомия. Противопоказаниями к проведению операции при этом могут послужить как образование многочисленных метастазов в расположенные рядом органы, так и нарушения свертываемости крови, сердечно-сосудистые заболевания, нарушения дыхательной системы или заболевания почек. В случае, когда операция сочтена необходимой, предварительно проводится целый комплекс анализов и исследований не только желудка, но и близлежащих органов брюшной полости. Одновременно больному производится курс введения химических препаратов, чтобы остановить разрастание опухоли и распространение метастазов.
В том случае, когда раковая опухоль находится в верхней части желудка, а особенно в районе выведения в него пищевода, приходится удалить не только его, но и селезенку, и фрагмент поджелудочной железы, а в особо тяжелых случаях и всю железу целиком. Если в пищеводе обнаруживаются какие-либо посторонние образования, то велика вероятность, что они носят онкологический характер. Поэтому нижняя часть пищевода также подлежит удалению, которое может захватывать до 1/3 его длины. Для этого делается разрез на груди. вдоль ребра. После этого оставшуюся часть пищевода соединяют с тонким кишечником напрямую либо с тощей, либо с двенадцатиперстной кишкой.
Стоит знать, что после удаления желудка человек со временем может жить вполне полноценной жизнью.
Физиологические функции утраченного органа берет на себя кишечник. Важно избежать осложнений после операции, наибольшую опасность из которых представляют внутреннее кровотечение и воспаление брюшины, или перитонит. Отдаленными последствиями операции могут стать также снижение веса, малокровие и негативные ощущения после приема пищи. Чтобы их избежать, необходимо придерживаться определенной пищевой диеты.
Поскольку удален резервуар, предназначенный природой для накопления пищевой массы, принимать пищу теперь необходимо в очень небольших количествах, но часто. Количество ее приемов в течение дня должно достигать от пяти до восьми раз. При этом копченые, острые, жареные, маринованные и соленые продукты надо полностью исключить. Предпочтение следует отдавать паровым и вареным продуктам, в основном постному мясу, рыбе и овощам. Углеводы, которые способны быстро всасываться, такие как мед, молочные каши, сахар и различные варенья, тоже нужно ограничить в потреблении. Не стоит раздражать пищеварительную систему горячими или ледяными напитками. Пить рекомендуется не менее чем через полчаса после приема пищи. В то же время нужно есть блюда, богатые микроэлементами, способствующими укреплению организма.
Причины крови в кале у взрослых
В ЖКТ содержатся вещества (соляная кислота, ферменты и т. д.) и микроорганизмы, которые могут изменять цвет крови. Чем дальше от прямой кишки источник её излития, и чем длительнее она находится в просвете пищеварительного тракта, тем значительнее её цвет будет отличаться от красного. Каким бы ни был цвет крови (красный, бордовый, черный), она не должна появляться во время испражнения.
Кровь обычного красного цвета может появляться в стуле, если на нее не воздействовали ферменты и бактерии, находящиеся в ЖКТ. Это может произойти, если источник кровотечения находится близко от анального отверстия или при быстром её прохождении по пищеварительному тракту.
Если скорость движения пищевого комка обычная, то неизмененная кровь в стуле у взрослого свидетельствует о заболеваниях сигмовидной и прямой кишки с анальным участком. Чаще всего появлению крови в кале способствуют:
-
Трещины заднего прохода. Алая кровь при этом заболевании окрашивает поверхность каловых масс. Она может оставаться на белье и салфетке после дефекации и выглядит неизмененной. Внутри калового конгломерата её нет, потому что кровь попадает на фекалии уже после их формирования. Трещина заднего прохода может быть следствием хронических запоров или чрезмерного натуживания при опорожнении кишечника. В этом случае кровотечение небольшое, может беспокоить несколько дней. Диагностика заболевания происходит при осмотре и пальцевом исследовании прямой кишки. Заболевание хорошо поддается лечению при своевременном обращении и не осложненных формах.
Если источник кровотечения находится дальше от прямой кишки, то при увеличении скорости движения каловых масс кровь выходит наружу в неизмененном виде. К заболеваниям, которые необходимо заподозрить в таком случае, относятся:
- Болезнь Крона. Иммунное воспаление локализуется преимущественно в тонкой и поперечно-ободочной кишке. Провоцировать заболевание наследственного характера может стресс, курение и пищевая аллергия. В этом случае учащенный жидкий стул с кровью, гноем и слизью сочетается с высокой температурой, болью в животе, изъязвлением в ротовой полости, появлением кожной сыпи и снижением остроты зрения. В кале могут появляться сгустки крови. Симптоматика бывает похожей на неспецифический язвенный колит.
- Кишечные инфекции. Воспаление кишечника, вызванное бактериями (стафилококками, клебсиеллами, сальмонеллами и т. д.), вирусами (энтеровирусами, ротовирусами), паразитами (амебами, шистозомами) приводит к диарее с кровью. Подъем температуры, жидкий стул с кровью и слизью и боли в животе могут сочетаться с кожными высыпаниями. Диагностика инфекционных заболеваний производится на основании лабораторных методов исследования (микроскопических, культуральных и серологических).
- Язвенная болезнь. При кровопотере, локализованной в желудке или двенадцатиперстной кишке, мелена будет появляться на фоне болей в верхней части живота, связанной с приемом пищи (возникающей после еды или на голодный желудок). У больных может наблюдаться тошнота, изжога и отрыжка.
- Заболевания пищевода (дивертикулы, опухоли, пептические язвы). Чаще всего, кровотечение при них будет провоцировать кровавую рвоту. Однако при диагностике мелены необходимо помнить о том, что значительная часть такой патологии приводит к появлению черного стула с характерным запахом.
- Опухоли пищевода, желудка и двенадцатиперстной кишки. В их диагностике информативными являются пальпация, применение рентгена с контрастированием, УЗИ и анализ крови.
- Травмы. В этом случае, кроме мелены, болей и т.д. имеется четкая связь с воздействием травмирующего агента. Диагностика зависит от характера повреждения и его локализации.
- Прием лекарственных средств. Прием препаратов, которые оказывают противовоспалительное воздействие (НПВС) и уменьшают свертывание крови, может привести к развитию осложнения в виде желудочно-кишечного кровотечения. Аспириновая язва является классическим примером такого эффекта. При осуществлении диагностики при возникновении мелены, врач должен быть осведомлен о принимаемых препаратах и сопутствующих заболеваниях. Это упростит и ускорит последующее лечение.
- Заболевания желчного пузыря и желчевыносящих протоков (опухоли и т.д.). Могут сопровождаться механической желтухой с изменением цвета слизистых оболочек и интенсивными болями в правом подреберье. Диагностика проводится с помощью лабораторных методов (печеночных проб и т. д.) и УЗИ.
- Заболевания поджелудочной железы. При кисте, раке и панкреонекрозе возможно попадание крови в просвет двенадцатиперстной кишки. Боли, диспептические явления и признаки интоксикации дополняют клиническую картину.
Вне зависимости от причин появления мелены, она свидетельствует о возникновении кровотечения, объем которого превышает 50 мл. Это сопровождается бледностью кожных покровов, головокружением, слабостью и потерей сознания.
При появлении в стуле крови необходимо обратиться к врачу. В зависимости от того, чем вызвано заболевание, лечение будет осуществлять инфекционист, терапевт, гастроэнтеролог, проктолог или другой доктор. Куда обратиться за помощью? Если кровопотеря серьезная, необходимо вызвать скорую помощь. Если обнаружена кровь на кале в небольшом количестве или её следы, можно обратиться к врачу поликлиники. Там, в зависимости от клинических признаков, будут назначены лабораторные методы исследования (общий анализ крови, кал на яйца гельминтов и т.д.), инструментальные обследования (ректороманоскопия, УЗИ и т. д.) и осмотр проктолога.
Какие последствия могут быть после операции по удалению поджелудочной железы
Поджелудочная железа состоит из железистых клеток. Одни из них соединяются с протоками и выводят богатый ферментами секрет, другие выделяют свой секрет – гормоны – прямо в кровь. Из железистых клеток этого органа могут образовываться доброкачественные и злокачественные опухоли; в результате воспаления в нем образуются полости – кисты и абсцессы; в его протоках образуются камни. Все эти состояния лечатся оперативным путем.
В этой статье мы рассмотрим последствия операции на поджелудочной железе, так как орган представлен в организме в единственном числе, и он является весьма специфичным.
Операции на поджелудочной железе проводят при:
- травме органа;
- некоторых пороках развития;
- кистах;
- панкреонекрозе, когда консервативное лечение не приносит эффекта;
- опухолях, в том числе метастатических;
- абсцессах;
- свищах;
- внутрипротоковых камнях, которые приводят к их закупорке;
- перитонит, вызванный воспалением железы;
- кровотечение из сосудов органа.
При патологиях поджелудочной железы проводятся различные типы хирургических вмешательств – в зависимости от характера заболевания и состояния пациента:
- При травме железы проводят вскрытие сальниковой сумки, удаление крови, размозженной ткани и выделившегося наружу секрета железы. Далее ткань ушивается, кровоточащие сосуды перевязываются. Из железы наружу выводят дренаж.
- Если произошел полный разрыв органа или его главного протока, его или сшивают, или (в зависимости от ситуации) накладывают искусственное сообщение (анастомоз) между железой и тощей кишкой. Сальниковую сумку дренируют.
- Крупные камни извлекают после рассечения части железы, затем проток дренируют, а орган ушивают.
- Если камней в протоках много, и кроме этого имеется много рубцовых сужений протоков, камни удаляются, сужения рассекаются, после чего накладывается анастомоз между железой и тощей кишкой.
- При образовании кисты ее удаляют, часто вместе с участком ткани поджелудочной. Возможно также проведение дренажа из просвета кисты в желудок, тогда, после освобождения от содержимого, она сама будет рубцеваться.
- Если обнаружен патологический ход, соединяющий поджелудочную с внутренними органами или выходящий наружу, его или иссекают и выводят наружный временный дренаж, или формируют искусственное соединение между железой и кишечником.
Если же ткань органа повреждена значительно, современная медицина научилась утвердительно отвечать на вопрос, можно ли удалить поджелудочную железу. В мире насчитывается несколько десятков тысяч успешно выполненных операций по панкреатэктомии.
Предупреждение! Люди с удаленной железой продолжают жить, но им все время нужно придерживаться строгой диеты и, под контролем некоторых анализов, постоянно принимать заместительную терапию.
Удаление органа – крайний шаг, на который хирурги идут по строжайшим показаниям: такое вмешательство является очень сложным, травматичным и сопровождается высоким уровнем смертности. Связано это с особенностями органа: ферменты, образующиеся в ней, при попадании в кровь вызывают молниеносный шок, а в случае выхода в соседние ткани переваривают их.
Причины удаления поджелудочной железы следующие:
- Травма с повреждением большей части органа;
- Рак поджелудочной железы;
- Панкреонекроз.
Поджелудочная железа может быть удалена двумя способами:
- Если опухоль расположена ближе к головке железы, выполняется операция Виппла: удаляется головка и часть двенадцатиперстной кишки, зачастую – вместе с частью желудка, желчным пузырем и желчными путями, лимфатическими узлами. Формируются соединения тела поджелудочной с желудком и частью тонкого кишечника. Ставятся дренажи, брюшная полость ушивается.
- Если опухоль занимает локализацию возле хвоста железы, производится удаление части тела железы, хвоста, селезенки и ее сосудов.
Прогноз после удаления поджелудочной железы неоднозначен. Он включает развитие таких ранних осложнений, как:
- кровотечение;
- поражение нервов или сосудов, которые находятся возле поджелудочной железы;
- инфекционные осложнения;
- послеоперационный панкреатит.
Существует очень высокий шанс, что в послеоперационном периоде будет наблюдаться недостаточность выработки и ферментов, и гормонов железы. Поэтому для поддержания достаточного качества жизни кроме заместительной терапии энзимными препаратами и инсулином или глюкагоном нужно соблюдение диеты после удаления поджелудочной железы.
Совет! Нарушать режим питания, назначенный врачом, опасно. Расширять его нужно только после предварительной консультации с оперировавшим специалистом.
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
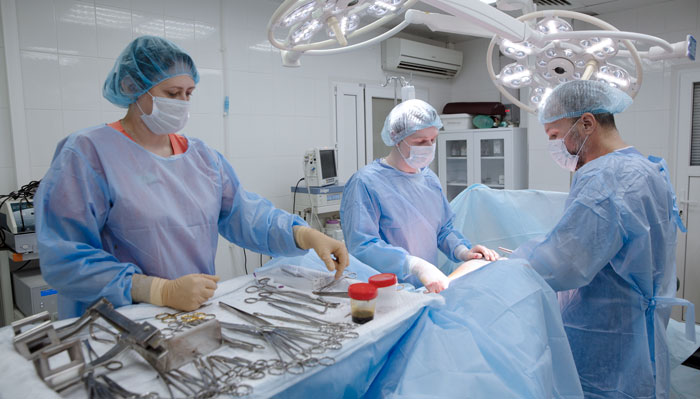
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
- Показания для операции удаления желудка при раке
- Как удаляют желудок при раке?
- Какой оперативный доступ при удалении лучше
- Этапы удаления желудка
- Восстановление после операции
- Осложнения после операции при раке
- Реабилитация после удаления желудка при раке
- Прогноз после удаления желудка
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.

Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ - зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
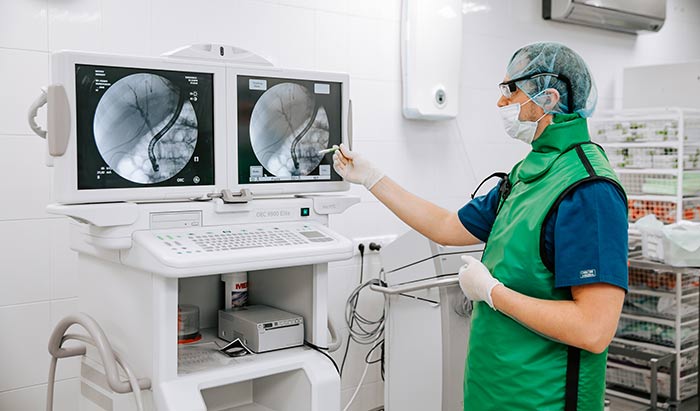
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.

Выработка желчи в организме очень важна, чтобы ускорить процесс переваривания жиров, стимулировать активность желудочно-кишечных ферментов, выводить токсические вещества. Эти функции выполняет желчный пузырь, находящийся под печенью, который активно участвует в пищеварительном процессе. Однако зачастую работа органа дает сбои, которые приводят к желчнокаменной болезни, холециститу (воспалению внутренней оболочки), дискинезии, холангиту (поражению желчевыводящих протоков). Самый тяжелый из недугов – рак желчного пузыря.
Особенности развития
Эта редкая форма онкологии встречается в основном у людей в возрасте старше 40 лет, причем женщины болеют в 4 раза чаще, чем представители сильного пола.
- плохая экологическая обстановка;
- повышенный радиационный фон;
- нерациональное питание (чрезмерное употребление жирного мяса и другой животной пищи);
- склонность к алкоголизму;
- наличие сопутствующих хронических заболеваний;
- ожирение;
- женский пол;
- наследственность;
- сахарный диабет;
- накопление кальция в стенках пузыря и камней в желчевыводящих протоках.
Рак желчного пузыря имеет высокий уровень метастазирования. Метастазы распространяются по лимфатическим путям в клетки печени, переходят в брюшину, поджелудочную железу. При этом медики отмечают неблагоприятный прогноз.
Если имеет место доброкачественная опухоль (аденома, папиллома, липома, фиброма), остается вероятность (хотя достаточно малая) ее озлокачествления. Такие новообразования представляют некую опасность из-за возможности перерождения. Их выявление может являться поводом для холецистэктомии.
Классификации
Рак желчного пузыря имеет ряд стадий, характеризующихся тяжестью течения болезни:
- Преинвазивная (предраковая, нулевая) – клетки поражают слизистую органа и далее под влиянием этиологических (способствующих развитию) факторов трансформируются в злокачественную опухоль. На указанном этапе симптомы не выражены.
- Начальная (первая, А, В) – процесс распространяется со слизистой на мышечную ткань. Ранние признаки рака могут проявиться, но не всегда. Если недуг диагностирован на этой стадии, есть шанс полного выздоровления.
- Средней тяжести (вторая) – метастазы переходят в печень, почки и другие органы. Симптомы рака могут быть приняты за признаки других недугов. Шансы выздороветь снижаются.
- Тяжелая (третья) – болезнь поражает региональные и отдаленные лимфатические узлы. Состояние человека резко ухудшается. В лечении используют методы снижения интенсивности симптоматики и пытаются предотвратить распространение заболевания.
- Осложненная (четвертая) – метастазы поражают отдаленные органы: яичники, плевру, брюшную полость, сальник. Может одновременно развиться рак печени. Доктора назначают поддерживающую терапию, чтобы на определенный период продлить жизнь больного.
Виды рака желчного пузыря по гистологии:
- аденокарцинома (она развивается в более чем 80% случаев в железах клеток, выстилающих желчный пузырь);
- плоскоклеточный (по частоте распространения стоит на втором месте, прорастает в периневрий или лимфатические сосуды);
- скиррозный (с плотной соединительнотканной основой);
- солидный (опухоль состоит из клеток, расположенных пластинами);
- низкодифференцированный (раковые клетки имеют неправильные ядра и аномальное строение).
Самый распространенный вид – аденокарцинома желчного пузыря – обычно возникает в участке шейки или дна органа и может прогрессировать по внутрипеченочным желчным протокам.
По сосредоточению опухоли желчного пузыря рак бывает локализованный (начальная степень, когда его можно побороть оперативным путем, полностью удалив пораженную часть), неоперабельный (метастазы поражают другие органы – почки, печень) и рецидив (появление вторичной опухоли после проведенного лечения).
Почему возникает болезнь
Согласно статистическим данным, среди злокачественных опухолей желудочно-кишечного тракта рак желчного пузыря занимает пятое место. В двух случаях из трех он развивается из протекающей длительное время желчнокаменной болезни или хронического холецистита. Зачастую опухоль возникает при наличии камней, особенно опасных, если они большого размера. Перемещаясь внутри, они травмируют слизистую органа, способствуя канцерогенезу.
К сопутствующим заболеваниям, которые способствуют развитию недуга, относятся полипы и кисты, кальциноз, сальмонеллез, инфицирование бактерией Хеликобактер пилори.
Вероятность болезни увеличивают встречающиеся врожденные аномалии поджелудочной железы и желчных протоков: наросты, неправильное соединение железы и протоков.
В 50 процентах случаев наличие небольшой аденокарциномы желчного пузыря (диаметром 5-10 мм) сочетается с желчнокаменной болезнью и является дополнительным поводом для хирургического вмешательства.
Первые симптомы
Сразу после начала болезни пациента ничего не беспокоит. Специфические признаки начинают проявляться, когда клетки опухоли выходят за пределы пораженного органа.
Первые симптомы рака желчного пузыря:
- общая слабость в теле;
- горький привкус во рту;
- тошнота;
- отсутствие аппетита;
- тянущая боль в правом боку.
Если заблокирован желчевыводящий проток, боль может быть резкой. На этом фоне пациент начинает худеть, терять килограммы.
Вторая стадия характеризуется рвотой, желтизной кожи, глазных белков, зудом. Моча становится более темной, а кал – светлеет.
Рак третьей стадии известен тем, что опухоль переходит на клетки печени, развивается печеночная недостаточность, появляются чувство апатии, сильная вялость, заторможенность. Опухоль может закупорить желчные протоки, это заканчивается скоплением жидкости в желчном пузыре, воспалением желчных протоков (холангиту), циррозом печени.
Полное истощение жизненных сил (кахексия), злокачественное поражение брюшной полости (канцероматоз), водянка (асцит), тяжелая интоксикация вплоть до сепсиса – таковы признаки рака желчного пузыря четвертой стадии.
Онкопатологические стадии
Выделение этапов заболевания позволяет доктору выбрать правильные и своевременные терапевтические процедуры.
Для дифференцирования степени распространения опухоли медики чаще всего используют систему TNM (аббревиатура от англ. Tumour (первичная опухоль), Nodes (лимфоузлы), Metastases (отдаленные метастазы), разработанную во Франции Международным противораковым союзом. T – указывает на величину и распространение опухоли; N – поражение лимфатических узлов; M – проникновение опухоли в другие органы.
- Tx – нельзя определить размеры и местное распространение первичной опухоли;
- ТО – признаки первичной опухоли не проявляются;
- Ta – преинвазивная папиллярная карцинома;
- Tis – плоская опухоль;
- T1-Т4 – прорастание через слои и ткани желчного пузыря;
- T4a – попадание в другие органы: предстательную железу, влагалище, матку;
- T4b – прорастание в брюшину или тазовую стенку.
- Nx – невозможно дать оценку региональных лимфоузлов;
- NO – отсутствие метастазов;
- N1 – наличие метастазов в единичном лимфоузле малого таза;
- N2 – присутствие метастазов в нескольких лимфоузлах малого таза;
- N3 – метастазы в подвздошных лимфоузлах.
- Mx – нельзя дать оценку отдаленным метастазам;
- MO – метастазы отсутствуют;
- М1 – имеются отдаленные метастазы.
Согласно другой системе, медики выделяют 4 стадии:
- Первая. Самая ранняя, когда злокачественный процесс еще не проник в ближайшие ткани и органы, а локализуется лишь внутри желчного пузыря. По классификации TNM, соответствует ТО, NO, MO;
- Вторая. Рак в желчном пузыре прорастает через мышечный слой его стенки в соединительную ткань, но остается в пределах органа. Идентичен T2, NO, MO;
- Третья. Подразделяется на 2 подгруппы:
• 3A – опухоль проросла через стенки желчного пузыря, злокачественных клеток в лимфоузлах нет. Соответствует 3, NO, MO;
• 3B – новообразование располагается в границах внешнего слоя или поразило лимфоузлы. Идентификация с T1, T2 или T3, N1 или MO; - Четвертая. Метастатический рак. Делится на 4A, 4B:
• 4A – процесс поражает ведущую к печени артерию, распространяется в нескольких органах. Затрагиваются лимфоузлы. Соответствие T4, NO или N1, MO;
• 4B – рак, поразивший лимфоузлы и давший метастазы (T, N2, MO; T, N, M1).
Методы диагностики заболевания
В связи с бессимптомным протеканием болезни о раке желчного пузыря пациенты зачастую узнают слишком поздно – когда наступает его поздняя неоперабельная стадия. Это происходит в 70% случаев.
При обращении пациента онколог собирает анамнез, осматривает больного, прощупывает живот, чтобы определить, не увеличен ли он. Может иметь место патологическое увеличение печени – гепатомегалия; селезенки – спленомегалия; желчного пузыря, иногда – инфильтрат в брюшной полости. Особое внимание доктор обращает на белки глаз и оттенок кожи – при наличии заболевания должна присутствовать желтизна. Шейные и паховые лимфатические узлы при осмотре могут быть увеличены.
После предварительного вердикта специалист назначает дополнительные обследования:
- специальные анализы крови – печеночные пробы (тесты, проверяющие функционирование печени и желчного пузыря), билирубин (высокий уровень которого указывает на проблемы с печенью или желчным пузырем);
- ультразвук (УЗИ-диагностика устанавливает, не распространился ли рак на стенки желчного пузыря);
- компьютерную томографию (КТ), которая показывает наличие или отсутствие опухоли желчного пузыря и желчных протоков, лимфоузлов и печени.
С помощью специфического лабораторного теста можно определить в крови маркер – раковый антиген 19-9.
Если в результате сканирования выявлены аномальные области в желчном пузыре или вокруг него, назначают рентген с помощью эндоскопа (обследование ЭРХПГ), которым врач обследует внутреннюю часть тонкого кишечника и берет биопсию с подозрительных участков.
Магнитно-резонансная холангиопанкреатография (МРХПГ) позволяет получить детальное изображение обследуемых органов. На сегодняшний день это лучший метод диагностики и определения стадии онкологического заболевания.
Определить, доброкачественная опухоль или злокачественная, поможет биопсия – взятие образцов тканей и их изучение под микроскопом. Процедуру выполняют разными способами: в момент лапароскопии, ЭРХПГ, путем тонкоигольной аспирационной биопсии.
Образцы клеток изучаются в лаборатории. Для выяснения, не распространился ли опухолевый процесс на печень или лимфоузлы, могут дополнительно взять пробы ткани.
Диагностика желчного пузыря может выявить наличие заболевания. Возникает необходимость дальнейших исследований для определения степени распространения процесса. В 80 процентах случаев диагностика показывает развитие онкологии.
Для назначения дальнейшей терапии могут быть показаны:
- МРТ с холангиографией, которые определят, блокируется ли поток желчи новообразованием, распространяется ли опухоль на воротную вену. Этот тест имеет противопоказания для тех, у кого в организме есть металл (например, кардиостимулятор);
- эндоскопическое УЗИ показывает рак желчного пузыря, его стадию, прорастание опухоли в стенку пузыря или печень. Это способствует облегчению планирования операции;
- холангиография – исследование желчных протоков при помощи красителей, рентгеновских лучей и эндоскопа. Помогает выявить опухоль протока, наличие или отсутствие блокировки (если она есть, ставят стент);
- диагностическая лапароскопия, при которой аппарат, оснащенный светом и камерой, вводят через небольшие разрезы в брюшную полость, чтобы проверить признаки онкологии. Манипуляция проводится под анестезией. В ее результате можно определиться с методом лечения.
Лечебная тактика
При начальной стадии рака проводят простую или расширенную холецистэктомию – хирургическим путем удаляют желчный пузырь. Рак желчного пузыря и печени (если имеются единичные метастазы) оперируют, подвергая резекции пораженной доли, дополнительно могут сделать резекцию правой части печени, удалить 12-перстную кишку и поджелудочную железу. Возможно удаление пораженных региональных лимфоузлов.
Альтернативный метод лечения представляет применение рентгеновского излучения (или других видов лучевой терапии), которое позволяет не только удалить пораженные части органа, но и уменьшить рост опухоли. Внешняя лучевая терапия – когда аппарат расположен в непосредственной близости к пациенту. Внутренняя – радиоактивные вещества вводятся в организм с помощью игл, трубок, катетеров. В последнее время применяют радиосенсебилизаторы, повышающие чувствительность злокачественной опухоли к лучам. Это позволит ликвидировать больше метастазированных клеток.
Если рак вошел в неоперабельную стадию, назначают паллиативные хирургические вмешательства, чтобы облегчить состояние больного и продлить ему жизнь. Для нормализации оттока желчи устанавливают трубки в желчные ходы, иногда формируют искусственный свищ для вывода желчи.
После удаления опухоли желчного пузыря и при неоперабельном раке проводят дополнительные мероприятия:
- химиотерапию, при которой курсом вводят лекарственные препараты, уничтожающие онкологические клетки. Болевой синдром уменьшается, но появляются побочные эффекты: общее недомогание, отсутствие аппетита, рвота);
- лучевую терапию – уничтожение патологических клеток рентгеновскими лучами и подавление их роста;
- радиационную терапию, которая в комплексе с лучевой дает положительный результат и увеличивает продолжительность жизни пациента на несколько лет.
К вспомогательной терапии можно отнести народную медицину, средства которой не заменяют основного лечения, но в отдельных случаях могут облегчить состояние заболевшего. Популярными в народе считаются рецепты с использованием настоя рылец кукурузы (стакан кипятка на 10 г сырья, пьют в течение 45 суток); черной белены (бутылка водки на 20 г сырья, настаивают 2 недели, принимают по 2 капли однократно ежедневно перед едой); меда и сока из редьки в одинаковых пропорциях (по 50 г два раза в день перед едой).
Метастазы
При раке в желчном пузыре метастазы часто распространяются в печень, желудок, брюшную полость, желудочные, брызжеечные и забрюшинные лимфоузлы, в поясничный лимфатический ствол, ткани поджелудочной железы, селезенку, а также в плевру и яичники. Отдаленные метастазы проникают в паховые лимфоузлы и образуют вторичные злокачественные новообразования в легких.
Метастазы могут распространяться:
- через лимфоузлы (лимфогенный путь);
- с пораженного органа (путем прорастания в прилежащие органы – поджелудочную железу, печень, кишечник, лимфатические сосуды);
- с кровью по сосудам (гематогенный путь).
Если метастазы имеют место, излечение от недуга невозможно. Паллиативная терапия должна быть направлена на поддержание работы жизненно важных органов, облегчение симптомов, замедление развития заболевания, улучшение (насколько это возможно) качества жизни пациента.
Прогноз выживаемости
Если на ранней стадии выявлен рак желчного пузыря, лечение в 80 процентах случаев даст благоприятный результат после удаления пораженного органа (холецистэктомии). Онкологи настаивают на операции, убеждая, что удаление опухоли – единственный шанс продлить годы существования.
Если рак проник в мышечную ткань (первая раковая стадия), общий прогноз – не очень благоприятный. По статистике, лишь 50 процентов пациентов живут после поставленного диагноза 5 и более лет. Результат напрямую зависит от прогрессирования опухоли и ее стадии. Обычно в связи с поздно поставленным диагнозом вылечить болезнь тяжело.
Третья и четвертая стадии – это проникновение метастазов в окружающие ткани и лимфоузлы. При их удалении можно получить контроль над карциномой в течение некоторого времени. На этой стадии около 5 лет живут менее 10 процентов заболевших.
Если заболевание возвращается после проведенного лечения, речь идет о рецидиве. Агрессивная форма – рецидив рака желчных протоков – быстро развивается и трудно поддается лечению. В большинстве случаев пациент с таким диагнозом живет не больше года.
Профилактические меры
Специфической профилактики заболевания не существует. Общие врачебные рекомендации включают советы по нормализации массы тела, правильному рациону с уменьшением доли животной пищи и увеличением количества витаминов и питательных элементов. Рекомендуется регулярно заниматься спортом, отказаться от пагубных пристрастий, закаливать организм.
Чтобы избежать формирования рака желчного пузыря, необходимо придерживаться правил:
- полноценно и рационально питаться;
- проходить регулярные медицинские осмотры, в том числе УЗИ;
- проводить очищение печени (по назначению врача).
Помните, что своевременное обнаружение рака — залог вашего скорейшего выздоровления и возврата к обычной, полноценной жизни! При любых неприятных симптомах следует немедленно обращаться к врачу.
Читайте также:

