Перелом киста операция удаление кисты
Киста яичника является доброкачественным образованием неопухолевого характера, требующим оперативного лечения. Наиболее эффективным методом хирургического вмешательства в данном случае будет лапароскопия — деликатная операция, сопровождающаяся минимальной травмой брюшной полости и позволяющая не повлиять на функциональность яичника.
Лапароскопия применяется для терапии фолликулярных новообразований желтого тела. В подавляющем большинстве случаев докторам удается сохранить орган и не повлиять на его функциональность: после удаления кисты, женщины сохраняют способность к зачатию и вынашиванию плода.
Показания
Одно из самых распространенных заболеваний современной гинекологии — эндометриоидная киста яичника (полое образование размером от 1,5 до 10 см, внутри которого находится старая свернувшаяся кровь коричневого оттенка) — требует врачебной диагностики и хирургического лечения. Соответственно, чем раньше женщина обратится к специалисту, тем меньший урон организму, в частности, репродуктивной функции, будет нанесен.
Планово обследоваться у специалиста следует женщинам с генетической предрасположенностью к фолликулярным образованиям. Киста начинает свое развитие при попадании менструальной крови в полость маточного таза через трубы: клетки внутренней поверхности матки (эндометрия) прикрепляются к различным органам, в том числе, и яичникам, где под действием прогестерона и эстрогена развиваются, вызывая регулярные воспалительные процессы. Биохимические процессы, проходящие при воспалении, нередко приводят к бесплодию.
Обследование может понадобиться при наличии следующих симптомов:
- тазовые боли перед, и во время менструации;
- значительный дискомфорт при половом акте;
- боли при мочеиспускании.
Поскольку зачастую заболевание протекает бессимптомно, и киста может не беспокоить в течение многих лет, исключить риск ее развития поможет плановый осмотр у врача-гинеколога.
В большинстве случаев удаляют кисту яичника в плановом порядке, однако эндометриоидные и другие образования в желтом теле имеют риск разрыва капсулы кисты или нарушения питания. При наличии подобных факторов операция назначается в экстренном порядке и может сопровождаться удалением придатка (трубы и яичника с пораженной стороны).
Перечень заболеваний
Удаление кисты яичника эффективно в борьбе со следующими заболеваниями:
Подготовка
Перед тем, как будет назначена операция по удалению кисты яичника, врач-гинеколог проводит диагностику, которая включает следующие этапы:
- сбор анамнеза;
- мануальный осмотр;
- УЗИ органов малого таза, проводимое не менее чем в двух менструальных циклах;
- кольпоскопия;
- флюрогорафия;
- исследование флоры;
- анализы крови — биохимические, клинические, гистологические (индекс ROMA, СА-125), на определение резус-фактора, группы и свертываемости крови, на ВИЧ и RW;
- МРТ органов малого таза (может потребоваться для более точной постановки диагноза).
Одним из противопоказаний к проведению лапароскопии может быть избыточный вес, поэтому до проведения операции врачом может быть назначена специальная диета и комплекс упражнений, для нормализации показателя массы тела.
За 5-7 дней до операции рекомендуется начать принимать активированный уголь.
Непосредственно накануне операции необходимо принять ванну, удалить волосы с живота и наружных половых органов. Последний прием пищи — до 19:00, питье — в 22:00. Перед операцией необходимо очистить кишечник при помощи клизмы — это значительно упростит проведение хирургического вмешательства, увеличит радиус действия инструментов для лапароскопии и радиус обзора.
Как проходит процедура
- диагностическая лапароскопия (для подтверждения поставленного диагноза);
- терапевтическая лапароскопия (для устранения кисты);
- контрольная лапароскопия (для проверки состояния органа после лечения).
Лапароскопия кисты с сохранением яичника:
- операция проводится под общим наркозом;
- для большего удобства в брюшную полость вводят углекислый газ, который поднимает стенку таким образом, чтобы открыть врачу максимальный обзор органов;
- при лапароскопии на коже живота (передняя брюшная стенка) производятся небольшие надрезы, размером не более 1,5 см (до 4 надрезов);
- через них в стенки полости вводятся троакары для установки камеры и инструментов;
- фолликулу кисты выделяют в пределах здоровых тканей, производя тщательный гемостаз ложа образования, затем на место кисты накладывают несколько внутренних швов подверженных рассасыванию;
- киста помещается в пластиковый контейнер и удаляется через один из надрезов, затем передается для гистологического исследования в лабораторию.
Если на яичнике обнаружена опухоль, поликистоз или рак, назначается резекция яичника. Операция назначается только в крайнем случае и зачастую доктора стараются использовать малоинвазивные методы для лечения кисты яичника.
Послеоперационный период
В первые сутки после операции доктором назначаются обезболивающие препараты. При необходимости врач может дополнительно назначить курс антибиотиков. Подниматься с кровати разрешается через 3-5 часов после проведения лапароскопии. Выписка из стационара происходит в течение двух суток при отсутствии осложнений. Снятие швов назначается через 6-7 дней после операции. До начала следующей менструации женщине не рекомендуется поднимать тяжести, испытывать значительные физические нагрузки и вести половую жизнь. Шрамы от операции проходят в короткий срок и становятся незаметны. В течение первых суток, после выхода из наркоза, пациентки могут испытывать боль, которая снимается анестетиками.
После проведения лапароскопии доктором может быть назначена специальная диета, исключающая алкогольные напитки и тяжелую пищу. В первые дни после хирургического вмешательства специалисты рекомендуют употреблять бульоны, кисломолочные продукты, каши, до 1,5 л воды в сутки и придерживаться дробного питания (употреблять пищу небольшими порциями, разделив ее на 5-6 приемов).
На наличие инфекции могут указывать следующие симптомы:
- повышенная температура тела;
- боль внизу живота;
- выделения темного цвета.
Чаще всего осложнения происходят из-за факторов:
- ожирение;
- прием некоторых видов медикаментов;
- употребление алкоголя и табака;
- беременность.
При первых же симптомах недомогания после проведения операции, необходимо незамедлительно обратиться к врачу для УЗИ и детальной диагностики, по результатам которых будет назначено повторное лечение.
Многие женщины переживают за возможность беременности после лапароскопии. Современные технологии малоинвазивного операционного лечения позволяют сохранить репродуктивную способность даже после удаления образования значительных размеров.
Женщине стоит планировать зачатие не ранее, чем через 2-6 месяцев после проведения операции. Также обязательно регулярное посещение лечащего врача для наблюдения за состоянием. Возможно наблюдение в стационаре для детального обследования. Для поддержания здоровья и предотвращения повторного возникновения образований в яичнике врач может назначить медикаментозное лечение, направленное уравновешивание гормонального фона.
В послеоперационный период беременность может не наступать по причине сохранения очага заболевания. В этой ситуации назначается повторная лапароскопия, чтобы окончательно удалить кисту и завершить лечение.

- Киста яичника — причины появления и ее виды
- Типы кист
- Виды операций по удалению кисты яичника
- Лечение кисты яичника
- Реабилитация после операции
- Возможные осложнения
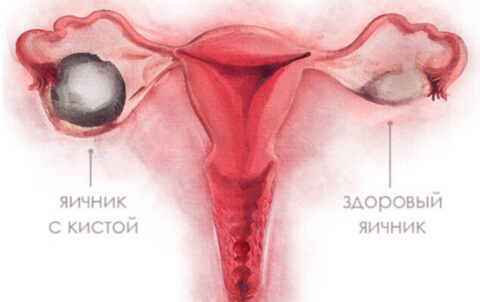
Киста яичника – это новообразование доброкачественного характера, развивающееся на поверхности органа. Внешне оно напоминает пузырек или капсулу, наполненную жидкостью. Заболевание неопасно для жизни женщины, но может спровоцировать ряд серьезных осложнений.
Киста яичника — причины появления и ее виды
Заболевание может протекать без выраженных симптомов, а может сопровождаться болями в области органов малого таза, расстройством менструального цикла и частыми позывами к мочеиспусканию.
Причина развития кистозного образования – гормональный сбой в организме, при котором процесс выхода неоплодотворенной яйцеклетки из организма протекает неправильно.
Предпосылками для развития кисты могут стать следующие факторы:
- заболевания эндокринной системы;
- наследственность;
- депрессивные состояния;
- голодание;
- неправильно подобранная схема оральной контрацепции;
- раннее половое созревание в анамнезе;
- заболевания, подавляющие фертильность;
- множественные аборты;
- повышенный ИМТ (индекс массы тела);
- инфекционные и воспалительные процессы в органах тазовой области;
- нерегулярная интимная жизнь;
- досрочное прерывание лактации.
Все кисты можно поделить на два типа:
- функциональный;
- аномальный.
Функциональное доброкачественное образование имеет временный характер и проходит без стороннего вмешательства. Аномальное новообразование требует лечения.
На начальной стадии развития применяют медикаментозную коррекцию состояния.
На поздних стадиях и при возникновении осложнений требуется удаление кисты яичника.
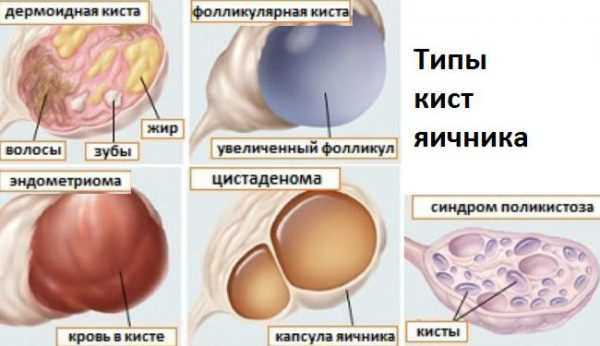
Киста яичника и её типы
Исходя из особенностей клеточной структуры кисты яичника и локализации, выделяют несколько видов образований:
- фолликулярные (возникают в результате неправильного созревания фолликула);
- желтотелые (развивается из-за дисбаланса эстрогенов в организме);
- дермоидные (включает в себя частички зародышевых тканей);
- эндометриоидные (разрастаются в глубинные ткани яичника);
- серозные (представляют собой капсулу эпителия с серозным содержимым);
- параовариальные (развиваются на границе маточной трубы и яичника);
- гормонопродуцирующие (такие кисты генерируют собственные гормоны и часто переходят в злокачественную форму);
- муцинозные (включает в себя слизистую субстанцию и может переродиться в злокачественную опухоль, спровоцировать перитонит брюшной полости).
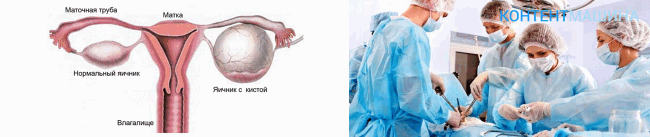
Виды операций по удалению кисты яичника
Лечение кисты может проводиться консервативным и оперативным способом. Тактика лечения зависит от типа новообразования и стадии его развития.
Способы удаления кисты:
1. Лапароскопическая методика. Ее используют при плановых операциях. Вмешательство проходит под общим наркозом. Операция относится к щадящим методам, так как хирург организует доступ к органу за счет нескольких небольших проколов, через которые вводит инструменты. Ход операции контролируют за счет оптического прибора, который тоже вводят через прокол.
2. Полостная методика. Такая операция по удалению кисты яичника показана в экстренных ситуациях. Вмешательство проходит под местной анестезией. В нижней части живота хирург формирует доступ в виде разреза, затем выводит яичник на поверхность и иссекает новообразование. Поврежденная часть яичника ушивается, а на брюшной разрез накладывается косметический шов. Операция длится не более 40 минут.
ВНИМАНИЕ! После операции иссеченную кисту отправляют на анализ, чтобы исключить вероятность развития раковых клеток.
Лечение кисты яичника
Если у пациентки ранее не была диагностирована киста яичника, а размер новообразования подразумевает выжидательную тактику, больную ставят на врачебный контроль и назначают оральные средства контрацепции.
Медикаментозное лечение возможно лишь при малых кистозных новообразованиях и у пациенток в стадии менопаузы.
Если со временем регрессия развития кистозного тела не наступает, врач уведомляет пациентку о необходимости хирургического вмешательства.
В этом случае выбирают метод: полостная операция или лапароскопия.
Кисту могут удалить локально. Но если новообразование проросло в ткани здорового органа или диагностирован поликистоз, хирург может удалить яичник и матку.
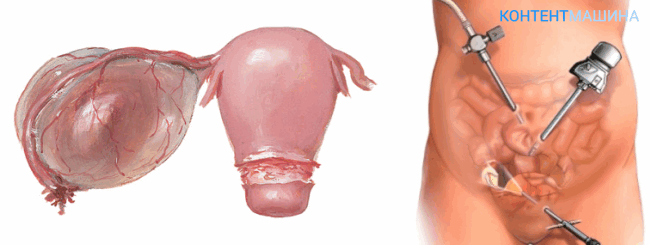
Реабилитация после операции
Послеоперационный период длится две недели. А уже через месяц пациентка может вернуться к привычному образу жизни.
После удаления кисты яичника женщине показаны:
- физиопроцедуры;
- гормональная терапия;
- лечебная диета;
- лазерная терапия.
Необходимо избегать физических нагрузок и переутомления. Половую жизнь можно возобновлять через 4 недели после операции.
ВНИМАНИЕ! При малоинвазивном вмешательстве (лапароскопия) срок реабилитации меньше. Выписка пациентки может состояться уже через сутки после удаления кисты.
Возможные осложнения
Осложнения при лапароскопии – редкое явление.
Возможно появление неприятных симптомов временного характера: приступы тошноты и рвоты, слабость и небольшое воспаление в области проколов.
- спайки;
- инфицирование;
- бесплодие;
- снижение либидо (при удалении яичника).
Гормональный дисбаланс после операции может спровоцировать депрессию и бессонницу.
Как лечат кисту кости? На практике для устранения костной кисты используют несколько методов лечения, которые напрямую зависят от возраста, характера и течения заболевания. Занимаются лечением ортопеды, травматологи, хирурги.
Существует ли возможность вылечить аномальное новообразование без применения операции?
Для взрослых людей и подростков старше 15 лет чаще используют хирургическое удаление патологической структуры, но с учетом показаний. Если киста маленькая и не угрожает переломом, практикуют тактику выжидания и наблюдения за ее поведением.
Неосложненный аномальный вырост, диагностированный у ребенка, лечат исключительно консервативными методами. Если неприятные симптомы у взрослых пациентов отсутствуют, а сама киста кости небольшая и находится в пассивной фазе, то существует возможность обойтись без хирургии.
Терапевтическое лечение

Предусмотрены следующие методы:
- Если происходит самопроизвольный перелом, требуется обязательное наложение гипсовой повязки для полной иммобилизации (неподвижности) конечности на срок до 6 недель.
- Если перелома нет, но врач при диагностировании предполагает, что высок риск патологического перелома, пациенту требуется максимальная разгрузка кости и покой. Для этого используют повязку на плечо, а при поражении нижней конечности – палку для упора или костыли.
- Лекарственная пункция.
Пункции способны существенно ускорить процесс зарастания ткани в месте локализации кисты. Лечение заключается в следующем:
- выполняют внутрикостное обезболивание, делая тонкий прокол;
- содержимое полости вытягивают с помощью иглы и биоматериал забирают на гистологическое исследование, чтобы исключить риск онкологии;
- в стенках капсулы делают перфорацию (мелкие отверстия), чтобы снизить внутриполостное давление и облегчить отток экссудата;
- полость промывают асептиками для обеззараживания (раствором амикапроновой кислоты), чтобы предупредить кровотечение;
- далее в полость вливают такие средства, как Апротинин, Контрикал, подавляющие агрессивные ферменты. Если полость крупная, пациентам от 12 лет назначают введение гормональных медпрепаратов — Гидрокортизона, Кеналога, Триамцинолона, которые оказывают сильное противовоспалительное, болеутоляющее и противоаллергическое действие.

Во время проведения курса пункций пораженный отдел кости иммобилизируют шиной, повязкой, лангетой. При активных (растущих) опухолях в костях повторную процедуры делают с интервалом в 3 недели, если киста пассивна – раз в 5 недель. Стандартный курс лечения состоит из 6 – 10 пункций.
Когда полость спустя 4 – 8 недель закрывается, что подтверждается рентгенограммой, индивидуально для каждого пациента на 5 – 6 месяцев назначают лечебную физкультуру. Таким образом, длительность консервативного лечения составляет 6 – 8 месяцев.
Хирургическое
На практике, костная киста у 90% пациентов старше 16 лет удаляется оперативно, поскольку выявление опухоли в этом возрасте указывает на долговременный рост, а значит – на существенное разрушение костной ткани. А такое аномальное состояние представляет серьезный риск множественных повторяющихся переломов.
Для малышей от 3 лет операцию проводят только при обнаружении агрессивного развития процесса. Это объясняется тем, что в активной фазе развития кисты возрастает вероятность повреждения ростковой зоны у детей, что опасно задержкой роста ножки или ручки ребенка. Кроме прочего, контакт опухоли с зоной роста повышает риск ее повторного формирования.
Основные показания к хирургическому удалению полости в кости:
- безрезультатность терапевтических методов, что подтверждается отсутствием положительной динамики при наблюдении в течение 6 – 12 недель;
- нарастание выраженности симптомов и рентгенологические признаки, указывающие на рост кисты и разрушение костной ткани;
- высокая вероятность перелома;
- если после патологического перелома полость не зарастает и не уменьшается;
- риск повреждения и сдавливания спинного мозга;
- крупное по величине образование, ограничивающее суставную активность.
Экстренная операция требуется, если диагностируется:
- перелом открытого типа;
- повреждение обломками кости нервных волокон, сосудистых узлов;
- явные признаки внутренней гематомы, приводящей к остановке кровоснабжения больного участка и его некрозу.

Удаление солитарной и аневризматической кисты кости проводят, применяя метод резекции (иссечения) полости с последующей аллопластикой.
- Выполняется обязательное местное обезболивание. При локализации патологии в области таза, головки бедра, позвоночника может проводиться общая анестезия.
- Врач вскрывает полость, иссекает ее, используя краевую, сегментарную, очаговую резекцию, полностью выскабливая содержимое. Необходимо тщательное и полное удаление остатков стенок опухоли, чтобы не было повторного роста.
- Хирург пломбирует (заполняет) выскобленную полость биотрансплантатом – аллопластичным материалом. Применяемые сегодня в аллопластике современные биокомпозиционные материалы позволяют максимально восстановить остеогенез (формирование костной ткани) и двигательную (или опорно-двигательную – в случае операции на ноге) функцию конечности.
- Рана послойно ушивается, оставляя после затягивания разреза почти незаметный шов.
Биологическая реконструкция кости (особенно подвздошной, таранной, пяточной) после операции проходит медленно: от года до 3 лет.
В последнее время ученые-медики работают над методами в области диагностики и криохирургии костных кист, направленных на сведение к минимуму рецидивов.
Методика криохирургии заключается в традиционном (скальпельным) иссечении полости с последующим воздействием очень низких температур на костные образования.
Криохирургическое лечение предусматривает щадящую внутриочаговую резекцию кости и проведение нескольких циклов замораживания криоагентом полости и осколков кости, которые при оттаивании полностью разрушаются и удаляются с полным обеззараживанием раневого ложа. Снижение частотности повторного формирования кисты и аномальных переломов на 300% после криохирургического удаления костных образований доказывает результативность метода.
Восстановление и постоперационные осложнения

Длительность восстановления после удаления костной опухоли может затягиваться до 2 лет. После лечения аневризмальной кисты обычно требуется более длительный реабилитационный период – до 3 лет.
Прогноз при солитарных образованиях обычно оптимистичный. После своевременного иссечения капсулы пациент излечивается, и в большинстве случаев активное поведение детей и трудоспособность взрослых пациентов не ограничивается.
Отдаленные осложнения в форме контрактур, обширного разрушения кости с укорочением или деформацией конечности при своевременном и правильном лечении наблюдается редко.
Аневризмальные кисты больше склонны к рецидивам. Повторные формирования наблюдают у половины пациентов даже после тщательно проведенной операции. Единственный способ сократить опасность рецидивов – постоянное наблюдение у врача и периодически проводимое инструментальное обследование костной системы. При раннем обнаружении маленькой опухоли, ее гораздо легче вылечить с помощью пунктирования.
Дети восстанавливаются после удаления кисты намного быстрее благодаря высокой способности к репарации тканей в этом возрасте. Рецидивы возникают у 40 – 45% маленьких пациентов.
Среди последствий в постоперационном периоде отмечают:
- рецидив развития кисты в силу особенностей восстановления тканей, запущенности процесса и непрофессионализма врача, который провел неполное иссечение пораженного участка;
- возникновения тромбозов;
- развитие различных остеопатологий;
- отторжение трансплантата, нагноение тканей;
- плоскостопие, деформация кости, укорочение конечности, двигательные дисфункции;
- инвалидность (5 – 10%) у пациентов старше 45 лет при операции на позвонке, по причине сложности манипуляций и особой уязвимости нервных узлов в этой области.
Народная медицина
Лечение народными средствами при костных новообразованиях рассматривается как низкоэффективное. Однако применение растительных и животных веществ при маленьких пассивных кистах может помочь в устранении болезненности и воспалительных явлений.
Среди реально действующих средств – натуральное мумие, которое помогает зарастанию костной ткани после патологических переломов, а также в реабилитационном периоде – для восстановления тканей. Мумие принимают внутрь и наружно, используя концентрированный раствор для компрессов.
Дозы: в день до 500 мг (для взрослых) внутрь с молоком, чаем, медом, курс лечения до 35 дней с перерывом на неделю. Затем повторяют от 3 до 7 курсов. Сроки срастания кости сокращаются до 16 — 20 суток, особенно у детей. Дозировку мумие для ребенка определит педиатр.
Наружно делают компрессы. В жирный детский крем добавляют растворенный в воде порошок мумие. Для этого на 5 граммов (25 таблеток по 200 мг) порошка берут столовую ложку воды, смешивая все в густую кашицу.
Доброкачественные образования появляются по разным причинам и порой – в абсолютно неожиданных местах. Серьезные неудобства может причинить киста на ноге, поскольку часто она поражает коленный сустав или голеностоп. При ее локализации на нижних конечностях пациент испытывает неудобства во время хождения и физической активности, особенно при больших размерах новообразования.

Пациент испытывает неудобства во время хождения и физической активности.
Что из себя представляет киста?
Киста голеностопного сустава или иной части конечности представляет собой капсулу, заполненную жидким содержимым. Это может быть серозная жидкость, гной, иногда – с примесью крови. Сначала возникает небольшая полость (чаще всего из-за закупорки выводящих протоков), затем она постепенно заполняется содержимым и увеличивается в размерах.

Киста представляет собой капсулу, заполненную жидким содержимым.
Опухоль может быть опасна для жизни и здоровья человека, поскольку причиняет сильные неудобства, приводит к деформации суставной оболочки (если локализуется в области суставов), а также провоцирует воспалительные процессы и интоксикацию (при самопроизвольном разрыве капсулы).
Причины развития патологии
Есть много причин, провоцирующих появление кисты на пальце ноги или иных областях нижних конечностей. Самые распространенные факторы риска:

Появление опухоли провоцируют травмы, воспаление суставов.
- проблемы с оттоком содержимого через выводящие каналы. В этом случае жидкость не выводится, а скапливается в сформированной полости;
- инфекционные процессы (заражение через раны);
- травмы мениска или воспаление суставов, а также сухожилий;
- заболевания, при котором коленный или тазобедренный сустав деформируются (артрит, артроз и проч.);
- использование неудобной обуви;
- избыточные нагрузки, которым подвергаются нижние конечности;
- наследственный фактор.
В некоторых случаях возникают врожденные патологии. Киста на ноге у ребенка связана с нарушениями эмбрионального развития.
Локализация и характерные симптомы
Новообразования классифицируют в зависимости от места их расположения. В каждом случае киста будет иметь характерные симптомы. Она может локализоваться на суставах, стопе, крепиться к костям или появляться в мягких тканях. На начальных стадиях утолщение на конечностях не причиняет боли, но в дальнейшем сказывается на физической активности пациента и вызывает ухудшение состояния.
Уплотнение на голеностопном суставе чаще всего связано с поражением мягких тканей. Оно образуется из сухожилий в том месте, где они крепятся к суставной сумке. Киста в этом случае представляет собой безболезненную шишку, которая ощущается при прикосновении к ней. Под кожной поверхностью новообразование движется, если трогать его пальцами.

Безболезненная шишка, которая ощущается при прикосновении к ней.
Увеличиваясь в размерах, оно причиняет неприятные ощущения во время ходьбы. Если киста голеностопного сустава находится в том месте, где кожа постоянно контактирует с одеждой или обувью, то из-за трения развивается воспалительный процесс. Основная причина появления – патологии сустава, связанные с воспалением, или травма.
Гигрома на стопе обычно располагается на внутренней ее части, но может находиться и на внешней. Подобные уплотнения также представляют собой круглые подвижные шарики, надавливание на которые не причиняет болезненных ощущений. Исключение составляют те ситуации, когда опухоли гноятся, воспаляются или самопроизвольно вскрываются.
Опасность заключается в том, что подобные новообразования очень легко повредить. Они постоянно подвергаются трению, из-за чего капсула лопается, а гнойное содержимое попадает в здоровые ткани. Воспаления часто возникают, если шишка локализуется на пальце. Она трется о поверхность кожи другого пальца из-за чего развивается воспаление.
Доброкачественная опухоль развивается у взрослых и детей на кости и сначала не имеет симптомов. В этом заключается главная опасность патологии. Со временем новообразование поражает костные ткани и разрушает их. Это увеличивает вероятность перелома конечности даже при небольшой физической активности.

Со временем новообразование поражает костные ткани и разрушает их.
Существуют 2 основных типа утолщения:
- солитарное. Часто располагается на длинных трубчатых костях. Этому типу поражения в большей степени подвергаются мужчины;
- аневризмальная. К ней склонны дети (чаще – девочки). В этом случае сама полость бывает заполнена кровяными сгустками.
Оба типа кистозных образований хорошо поддаются лечению. Если же не выявить их вовремя, могут происходить постоянные переломы. К основным симптомам костной кисты относят болевой синдром, который появляется при малейшем увеличении физической активности, отечность тканей, а также частые повреждения костей.
Следующий тип новообразований локализуется в мягких тканях – в мышцах. Тканевые капсулы достигают больших размеров, поскольку мышцы способны растягиваться и вместить их. Обычно этот тип утолщений образуется в области суставной сумки, а полость наполнена большим количеством жидкости.
Методы диагностики
Определить, что на ногах появилось уплотнение, можно на основании осмотра. Даже небольшие шишки заметны и вызывают неприятные ощущения. Однако для подтверждения диагноза и определения точного размера назначают дополнительные обследования.

Патология диагностируется на рентгене.
Клиническую картину проясняет УЗИ или рентген. На снимке кистозные образования намного темнее цветом, чем здоровые ткани. В этом случае можно говорить о наличии в них жидкого содержимого.
Способы лечения
Существуют консервативные и хирургические методы лечения кисты на ноге. Игнорировать эту патологию нельзя, поскольку она может вызывать серьезные осложнения. В первую очередь опасно самопроизвольное вскрытие оболочки, а также ее нагноение и инфицирование.

Метод прокола применяют при небольших размерах кистозного новообразования.
К консервативным методам относят прокол капсульной полости специализированной иглой и удаление из нее жидкости. Образовавшуюся пустую капсулу обрабатывают антисептическими растворами. Этот метод применяют при небольших размерах кистозного новообразования. В дополнение лечащий врач может назначить физиотерапию (лечебная физкультура, массаж и проч.). Недостаток способа заключается в том, что в большинстве случаев полость вновь заполняется жидкостью.

Капсулу вскрывают и удаляют содержимое, а затем обрабатывают специальными растворами.
Врачи считают, что самый надежный метод навсегда забыть о доброкачественной опухоли – провести хирургическую операцию по ее удалению. К вмешательству также прибегают в тех случаях, когда киста достигла большого размера, воспалилась или произошел самопроизвольный разрыв оболочек. Для начала стабилизируют состояние пациента при помощи медикаментов, затем назначают хирургическую процедуру.
Операцию не проводят, если новообразование относится к костному типу. В этом случае используют другой метод. Капсулу вскрывают и удаляют содержимое, а затем обрабатывают специальными растворами. В дальнейшем манипуляции проводят еще несколько раз, выдерживая 10-дневный промежуток между ними. После этого состояние пострадавшего контролируют в течение нескольких месяцев. Если киста продолжает расти, назначают хирургическое вмешательство.
При локализации утолщений на суставах обычно назначают терапию, которая проводится с помощью пункций. До полного прохождения лечения исключается физическая активность и нагрузка на сустав.
Профилактика
Хотя киста и не представляет серьезной угрозы для жизни человека, она вызывает много неудобств. Поэтому нужно соблюдать профилактические меры, чтобы снизить риск ее появления. В список основных рекомендаций входят:
- соблюдение здорового образа жизни (правильное питание, умеренная физическая активность, отсутствие вредных привычек);
- равномерная нагрузка на суставы, исключающая чрезмерную активность;
- ношение удобной обуви (если вы предпочитаете шпильки, то не носите их каждый день).
Кистозные образования на нижних конечностях проще всего диагностировать на раннем этапе. Это связано с тем, что они вызывают неприятные ощущения при ходьбе, даже при условии небольшого размера. Существуют несколько способов лечения новообразований, но самым эффективным считается хирургическое вмешательство. Оно позволяет исключить риск развития рецидивов.
Читайте также:

