Опухоль на печени что это может быть операцию можно
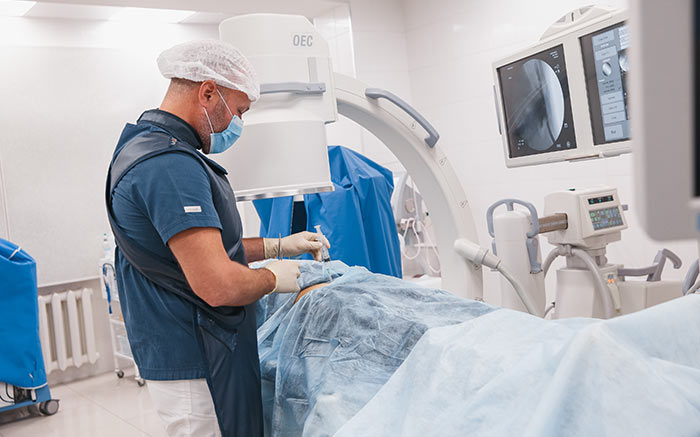
Хирургическое удаление опухоли — единственный радикальный метод лечения рака печени. Однако, операцию можно выполнить далеко не у всех пациентов. Зачастую очагов много, и они разбросаны по всему органу, опухоли оказываются слишком большими или успевают прорасти в кровеносные сосуды, желчевыводящие пути, соседние органы.
При раке печени проводят два вида хирургических вмешательств:
- резекция — удаление части органа;
- трансплантация.
Возможность радикального хирургического лечения определяют по данным КТ и МРТ с ангиографией. При неоперабельных опухолях прибегают к возможностям интервенционной хирургии.
Резекция печени
Такая операция может быть выполнена только при определенных условиях:
- Опухоль локализованная (находится в одном месте) и не прорастает в кровеносные сосуды.
- Очаг относительно небольшого размера.
- Нет метастазов в лимфатических узлах и других органах.
- Ткань печени не поражена циррозом и может нормально справляться со своими функциями.
К сожалению, возможность удалить злокачественную опухоль есть далеко не всегда. В зависимости от объема, резекция печени может быть долевой, сегментарной, атипичной.

Насколько большую часть печени можно удалить во время операции? Печень обладает высокой способностью к регенерации, поэтому во время резекции врач может удалить достаточно большую часть органа. Прежний размер восстанавливается примерно через 6 месяцев. Однако, хирург должен действовать предельно аккуратно. Нужно постараться полностью удалить опухоль, при этом оставить как можно больший объем здоровой ткани.
Если обнаружен цирроз — означает ли это, что врачи однозначно откажут в операции? В целом цирроз является противопоказанием к резекции. Даже если удалить небольшое количество ткани, есть риск, что оставшаяся часть печени не сможет адекватно справляться со своими функциями.
Но иногда, если функции печени нарушены не сильно, операция всё же возможна. Для того чтобы оценить функциональное состояние органа, пользуются пятью критериями Чайлда-Пью: уровень билирубина и альбумина в крови, протромбиновое время (показатель свертываемости крови), наличие асцита (скопления жидкости в брюшной полости), печеночной энцефалопатии (поражения мозга в результате нарушения функции печени).
Пациентов делят на три класса:
- Класс A — когда все пять показателей в норме. У таких больных резекция, скорее всего, возможна.
- Класс B — легкие отклонения от нормы. Вероятность того, что пациента возьмут на операцию, ниже.
- Класс C — тяжелые отклонения. Хирургическое лечение противопоказано.
Почему резекция печени считается сложным хирургическим вмешательством? Проведение операции требует от хирурга большого опыта, потому что:
В Европейской онкологической клинике работают опытные врачи-гепатоонкологи и функционирует превосходно оснащенная операционная. Мы выполняем операции любой сложности при раке печени и других органов пищеварительной системы.
Трансплантация печени
Для некоторых онкобольных с нерезектабельным раком альтернативой может стать трансплантация печени. Хирург удаляет пораженный опухолью орган и заменяет его на донорский. Трансплантация возможна, когда есть один очаг не более 5 см в диаметре или 2–3 очага, диаметр каждого из которых не превышает 3 см. При этом опухоль не должна прорастать в кровеносные сосуды, не должно быть метастазов.
Получить донорскую печень можно от трупа или от живого донора, в роли которого обычно выступает близкий родственник. В России, как и во всех странах мира, ситуация с донорскими органами напряженная. Пересадка печени бывает необходима не только при раке, но и при других заболеваниях: вирусных гепатитах, циррозе, болезни Вильсона-Коновалова.
Хирургическая тактика в зависимости от стадии
Резектабельная опухоль I–II стадии. К сожалению, такая ситуация встречается редко, но она позволяет провести радикальную операцию, удалить пораженную часть органа, и после этого может наступить ремиссия. Хирургическое лечение дополняют курсом неоадъювантной химиотерапии.
Нерезектабельная опухоль, когда не поражены регионарные (близлежащие) лимфатические узлы, нет метастазов. Проводят паллиативную терапию. Прибегают к методам интервенционной хирургии:
- Радиочастотная аблация — процедура, во время которой тонкий электрод в виде иглы вводят в опухоль и разрушают её током высокой частоты.
- Химиоэмболизация — введение в сосуд, питающий опухоль, особого эмболизирующего препарата в сочетании с химиопрепаратом. Эмболизирующий препарат состоит из микрочастиц, которые блокируют приток крови к опухолевой ткани, а химиопрепарат уничтожает раковые клетки.
- Интраартериальное введение химиопрепаратов. Лекарство вводят в печеночную артерию, благодаря чему оно оказывает более мощное локальное действие и не поступает в общий кровоток. Такое лечение пациенты переносят лучше, чем системную химиотерапию (внутривенное введение препаратов).

Иногда эти меры помогают уменьшить опухоль и сделать её резектабельной.
Небольшая опухоль, которая неоперабельна из-за другого заболевания. Бывают ситуации, когда операцию нельзя проводить из-за цирроза или других противопоказаний, не связанных с самим раком. В таких случаях применяют радиочастотную аблацию, химиоэмболизацию, химиотерапию, таргетную терапию.
Рак печени, который успел распространиться в лимфатические узлы и метастазировать. Такие опухоли имеют неблагоприятный прогноз. Но даже в запущенных случаях пациенту можно помочь, облегчить симптомы при помощи правильного паллиативного лечения.
Рецидивирующий рак печени. Если рецидив локальный, без распространения в лимфоузлы и метастазов, можно повторно провести резекцию. В других случаях лечение будет носить паллиативный характер.
Операции при метастазах рака в печень
Чаще всего раковые клетки метастазируют в печень из опухолей легких, кишечника, желудка. Если есть один или несколько мелких очагов, проводят резекцию. В других случаях применяют радиочастотную аблацию, химиоэмболизацию, назначают химиотерапию, таргетную терапию.
В Европейской онкологической клинике проводятся миниинвазивные вмешательства, которые помогают справиться с осложнениями рака: механической желтухой, асцитом.
Сколько живут после операции при раке печени?
Рак печени — злокачественная опухоль, с которой очень сложно бороться. Даже после резекции в течение 5 лет остается в живых не более 20% больных.
После радикальной операции в печени могут продолжаться патологические процессы, которые вызвали рак, со временем они приведут к рецидиву.
Среди железистых органов, печень имеет самые большие размеры. Этот орган выполняет функцию кроветворения, желчеобразования, метаболизма веществ и фильтрования. Из кишечного тракта, по кровеносному руслу, в печень поступают все питательные элементы, которые синтезируются и усваиваются организмом. То есть, в железе происходит обмен веществ и выведение продуктов распада.

Нарушение механизма работы печени, возникает при ее заболеваниях и повреждении тканей. Одним из серьезных патологических процессов, нарушающих функцию железы и приводящих организм к необратимым последствиям, считается рак печени. Возникновение опухоли в печеночной ткани может быть результатом инфекционных болезней, глистных инвазий, отравления, врожденных или наследственных аномалий, а также метастазирования из первичных новообразований в других органах. Как правило, развитие рака в легких, костях, щитовидной железе, простате, яичниках, почках и молочных железах предполагает устремление раковых клеток в печень. Такая ситуация, наблюдается в поздних стадиях онкологического процесса. В случае поражения печеночной ткани раком, состояние больных сразу ухудшается. Клиническая картина раковой печени, уже на первых стадиях, приводит к интоксикации организма. Отсутствие аппетита у больного, влечет к недостаточному поступлению необходимых питательных веществ, что нарушает обменные процессы и приводит к понижению веса тела. Пациента постоянно тошнит до рвотных позывов. Стул выражается признаками диареи или запора. Ощущение боли в правом подреберье, сначала имеет тупой и непостоянный характер. Со временем, боль усиливается, независимо от времени суток, приема еды, физических нагрузок и положения тела. В следствии опухолевого процесса в железе, происходит дисфункция желчевыделения, приводящая к застою желчи и пожелтению кожных покровов у больного. Результатом нарушения водно – солевого обмена, является повышение проницаемости сосудов и накопление жидкости в брюшной полости – асцит. Нередко, наличие опухоли в печени можно выявить пальпаторно и с помощью дополнительной диагностики.
Лечение пораженной печени

Во многих случаях болезни печени, лечение осуществляется медикаментозными препаратами, диетой и восстанавливающими процедурами. Хирургическое вмешательство, при патологиях печени, показано в тяжелых случаях, так как, такие операции, считаются сложной манипуляцией, особенно трансплантация органа.
Развивающаяся опухоль печени, удаление требует не всегда. В зависимости от гистологической структуры новообразования или стадии развития, показана противоопухолевая терапия и хирургическое вмешательство. К цитостатическим методам относят химиотерапию и облучение рака радиоактивными частицами. Перед назначением лечения, чтобы изучить морфологию новообразования в печени, проводят биопсию. Такая мини операция проводится визуализированным методом. Под местной анестезией, больному вводят специальную иглу в печеночный орган, контролируют прохождение инструмента на компьютерном экране и осуществляют забор материала. Операция проводится опытным хирургом гепатологом. Для исследования накопившейся жидкости в брюшном пространстве (асцит), которая является признаком наличия опухоли или другого патологического процесса в печени, проводят пункцию брюшного отдела. Такая операция протекает под местным обезболиванием и специальным оборудованием. Пункционный материал исследуют для определения его морфологии. Также, пунктирование брюшной полости проводят с целью откачивания жидкости.
После проведения биопсии и пункции, место прокола обрабатывают стерильным материалом и при необходимости, накладывают шов.
Если патология печени подразумевает оперативное вмешательство, то в этом случае, речь идет об удалении опухоли доброкачественного или злокачественного характера. Такие операции имеют названия: гепатэктопия с трансплантацией (удаление органа и замена его на донорский), гемигепатэктопия (частичная резекция печени), сегментарная резекция (удаление печеночных сегментов). Частичная резекция печеночной ткани выполняется по периферии органа, по краю доли и поперечно. Объем гемигепатэктомии зависит от очага поражения железы, а также задействования соседних органов. Например, при вовлечении в опухолевой процесс поджелудочной железы, удаляется ее хвост вместе со левой долей печени.
Согласно медицинским исследованиям, печеночная паренхима способна регенерироваться. Оставшаяся после операции, часть печени, может разрастаться и функция органа восстанавливается. Такой процесс может наблюдаться даже после удаления злокачественной опухоли печени в пределах здоровых тканей.
Проведение хирургического вмешательства при печеночных патологиях, выражается двумя методами: малоинвазивным (лапароскопический) и открытый (лапаротомический). При диагностировании доброкачественной опухоли незначительного размера или другой патологии, операция проводится через надрез кожи, с помощью лапароскопа, под контролем видеонаблюдения. В современное время, используется робот да Винче В случае злокачественного процесса, резекцию железы выполняют при открытом вмешательстве и общей анестезией.
Если лечение сводится к трансплантации печени, то больной проходит тщательную подготовку к операции и длительный период реабилитации. Время проведения операции по удалению органа и пересадкой донорской печени, имеет продолжительный период, около двадцати часов. В ходе оперативного вмешательства, хирург вскрывает брюшную полость, проводит гемостаз крупных и мелких сосудов и подготавливает печень к частичной или полной резекции. Особенно важным этапом в операции, является восстановление анатомической структуры печени, то есть, ее кровоснабжение, желчные протоки и связки. После частичного удаления органа или его трансплантации, мышечные фасции, подкожную клетчатку и брюшную стенку зашивают, с последующим наложением стерильной повязки.
Послеоперационный период очень важен для дальнейшего прогноза. Пациент постоянно находится под контролем медицинского персонала и получает необходимую реабилитационную помощь. Нормальными послеоперационными симптомами, являются: боль, тошнота, вздутие живота, нарушение акта дефекации и сильная слабость пациента. Осложнениями после хирургического вмешательства, могут быть: полная дисфункция печени, кровотечение, тромбообразование, закупорка желчных протоков, присоединение инфекции и кома.
В случае удаления злокачественной опухоли печени, необходимо быть готовым к рецидивам, которые при таком заболевании, часто наблюдаются. В этом случае, после операции, пациенту назначают курсы химиотерапии.
Показанием к оперативному вмешательству могут быть и другие патологии печеночной железы:
- Цирроз печени – деформация печеночных клеток, при которой паренхима органа теряет здоровые клетки, а на их месте образуются соединительнотканные рубцы и узлы. Такая патология возникает в результате заражения глистными колониями, инфекционными и вирусными микроорганизмами, а также, в следствие уменьшения тромбоцитов (нарушение свертываемости крови), отравлений токсическими веществами и медикаментами, злоупотребления алкогольными напитками и вредной пищей. Симптоматикой цирроза, считается болевые ощущения в правом верхнем углу брюшной полости, тошнота, пожелтение склеры глаз и кожи, асцит, наличие звездочной сосудистой сетки в области пупка, потеря веса тела, отеки лица и конечностей. После выявления цирроза и установления причины его возникновения, лечение не всегда заканчивается положительным результатом, поэтому больному проводят трансплантацию печени.
- Воспаление печеночной железы (гепатит) – развивается в следствие внедрения вирусной инфекции. В зависимости от ее разновидности, выделяют гепатит А, В и С. Как правило, эта патология носит хронический характер течения и приводит к нарушению многих систем организма, а также к возникновению онкологического процесса. Клиника гепатита зависит от его разновидности, но общими симптомами, являются желтизна тела и интоксикация (гипертермия, диарея, тошнота, рвота и слабость). Форму гепатита определяют с помощью анализов крови и мочи. Лечение болезни зависит от ее стадии и возраста больного. В тяжелых случаях, прибегают к оперативному вмешательству, с удалением печеночной ткани.
- Современная медицина научилась предотвращать возникновение гепатита, посредством прививания детей и взрослых.
- Абсцесс или киста в печеночной железе – развивается по причине инфекционных возбудителей, попадающих в орган с кровью. Развитие такого патологического процесса выражается наличием образования в железе. Киста печени часто имеет полость. В которой собирается слизь, глисты кровь, желчь или гной. Наличие гноя указывает на развитие абсцесса, при котором, наблюдается гипертермия, озноб, иктерус (желтушность кожных покровов). Развитие кисты в печени, длительное время может протекать бессимптомно. Такой период может наблюдаться при эхинококкозе (инвазия печени ленточными червями). Именно в железу устремляются личинки, которые попадают в организм при несоблюдении гигиены. Растущее в печени образование, нарушает функцию органа, пережимает нервные окончания, сосуды и протоки. В результате этого, ощущается колющая боль, желтуха, и тошнота. Когда киста достигает больших размеров, то печень увеличивается и отчетливо выступает под реберными дугами. Иногда, она озлокачествляется, что приводит к раковой опухоли, с соответствующими признаками болезни. В случае, самопроизвольного вскрытия кисты, у больного развивается перитонит. Лечение кисты и абсцесса печени проводят с помощью противоглистных и антибактериальных средств, а также хирургическим вмешательством.
- Ожирение печени (жировой гепатоз) – увеличение печеночной паренхимы, которая деформируется и вызывает функциональные сбои в работе органа и осложнения в других системах. Жировой гепатоз возникает в результате отсутствия режима питания, злоупотребления газированными и алкогольными напитками, употребления большого количества сладких продуктов, копченых, жирных и соленых. Такая патология часто сопровождает больных сахарным диабетом, наркоманов, алкоголиков и тучных людей. При жировом гепатозе тяжелой степени, проводят частичную гепатэктомию (удаление участков печени).
Возникновение злокачественного процесса в печени может наблюдаться при отравлении организма токсическими веществами, а также при длительном употреблении гормональных препаратов. Развитие атипичного деления клеток печеночной паренхимы может возникнуть после операций на органе или перенесенных травм. Некротизированные ткани железы неспособны участвовать в обменных процессах и под действием предрасполагающих факторов, перерождаются в рак печени.
Прогноз для жизни после операции на печени, зависит от патологии и степени ее развития, а также от возраста больного и сопротивляемости его организма.
Если говорить о раке, то большая выживаемость пациентов после резекции печени, наблюдается в начальных стадиях болезни. Хирургическое вмешательство при поражениях печени другой этиологии, в 70% случаев, проводится успешно, с благоприятным прогнозом.

Опухоль печени представляет собой новообразование злокачественного или доброкачественного происхождения, исходящее из паренхимы органа, его желчных протоков или элементов сосудистой системы.
Опухоль в печени чаще всего проявляется в виде приступов чувства тошноты, похудения, потери аппетита, развития гепатомегалии, желтухи и асцита.
Для проведения диагностики применяются лабораторные и инструментальные методы. Лечение патологии проводится хирургическими методами, заключающимися в проведении процедуры резекции пораженной области железы.
Основные типы опухолей печени
В гепатологии выделяют несколько разновидностей опухолевых процессов – доброкачественные, первичные и вторичные злокачественные образования.
Распознание вида опухолевого процесса позволяет проводить дифференцированное лечение патологического процесса.
Чаще всего течение патологии происходит бессимптомно, а их выявление происходит случайным образом в результате проведения диагностики в отношении других патологий. Гастроэнтерологи наиболее часто сталкиваются с первичным раком печени или вторичным метастатическим поражением железы. Доброкачественные опухоли органа встречаются в медицинской практике редко.
Метастазы в печени формируются при наличии у больного рака желудка, толстого кишечника, молочной железы или легких.
Доброкачественная опухоль печени может развиваться у больного в форме аденомы – гепатоаденомы, аденомы желчного протока, билиарной цистаденомы и папилломатоза.
Формирование этих новообразований происходит из эпителиальных и соединительнотканных компонентов печени и ее протоков.
К опухолевидным образованиям мезодермального происхождения относятся:
- гемангиомы;
- лимфангиомы;
- гамартомы;
- липомы;
- фибромы.

Некоторые исследователи к опухолям печени причисляют непаразитарные кисты.
Аденомы являются одиночными или множественными образованиями округлой формы, имеющие сероватую или темно-красную окраску и различный размер. Располагаться могут новообразования под капсулой железы или в толще печеночной паренхимы. Большинство врачей сходятся во мнении, что формирование аденом у представительниц женского пола связано с длительным приемом пероральных контрацептивов.
Некоторые разновидности доброкачественных опухолей могут перерождаться в процессе своего прогрессирования в гепатоцеллюлярный рак.
Такими разновидностями доброкачественных образований в печени являются:
- Трабекулярные аденомы.
- Цистаденомы.
Наиболее часто встречаются ангиомы – сосудистые образования. Эти структуры имеют пещеристое строение, происходят из венозной сети печени.
Среди сосудистых новообразований врачи различают:
- кавернозные гемангиомы;
- каверномы.
Во врачебной среде существует мнение о том, что сосудистые образования не являются истинными опухолями, а представляют собой васкулярную аномалию.
Развитие узловой гиперплазии печени происходит в результате возникновения локальных церкуляторных и билиарных нарушений в отдельных областях печеночной паренхимы.
Непаразитарные кисты могут быть как поверхностные, так и внутрипеченочные их формирование связано преимущественно с врожденными патологиями получением травм и развитием воспалительных процессов в паренхиме железы.

Злокачественная опухоль в печени представляет собой опасное патологическое состояние, имеющее тяжелое течение и высокий риск летального исхода.
В онкологии все злокачественные формирования можно разделить на первичные – те, которые возникают непосредственно в тканях органа и вторичные – когда формирование ракового очага происходит за счет транспортировки опухолевых клеток из области формирования первичного очага расположенной в других частях тела.
Возникновение вторичного рака регистрируется значительно чаще, чем первичного, это обусловлено тем, что печень обеспечивает процесс фильтрации и очистки крови от нежелательных примесей.
Так, например, при раке поджелудочной или кишечника в 70% случаев наблюдается проникновение метастазов в печень
В онкологии к формам патологии, имеющей злокачественное течение, относятся:
- Печеночно-клеточный рак – разновидность, представленная мутировавшими клетками паренхимы железы. Эта разновидность является наиболее распространенной и диагностируется в 75% случаев выявления онкологических патологий.
- Холангиокарцинома – разновидность онкологического процесса, поражающего желчные протоки. Она выявляется в 20% случаев. В группу риска входит взрослая мужская часть населения в возрасте от 45 до 70 лет.
- Ангиосаркома – опухоль, развивающаяся из клеток эндотелия. Встречается такое нарушение очень редко. Особенностью патологии является устойчивость к воздействию лекарственного лечения, помимо этого она имеет высокую способность к метастазированию. Чаще всего поражение выявляется у мужчин и приводит к быстрому летальному исходу в результате возникновения массивного кровоизлияния в брюшную полость.
Еще одной формой является гепатобластома – формирование, имеющее злокачественное течение. Патология имеет эмбриональное происхождение. Чаще диагностируется у детей. Недуг у ребенка проявляется в раннем возрасте, в период от 1 до 5 лет.
Причины развития патологического процесса
В настоящий момент достоверно не известны причины, способствующие появлению опухолевых патологий, достоверно не установлены.
Однако установлен ряд факторов, которые значительно увеличивают вероятность появления патологического процесса и формирования новообразований из мутирующих клеток.
Одними из наиболее распространенных факторов являются отягощенная в плане онкологических патологий наследственность и проживание больного в регионе с негативной экологической обстановкой.
Помимо этого факторами способствующими развитию злокачественного заболевания могут являться:
- прием гормональных средств на протяжении длительного времени при проведении терапии патологических состояний;
- прием оральных контрацептивов и анаболических стероидов;
- особенности рациона питания, при злоупотреблении продуктами, имеющими в своем составе химические добавки, красители, большое количество животных жиров, а также недостаточное употребление продуктов, содержащих клетчатку и витамины;
- наличие вредных привычек – продолжительный стаж курильщика и систематическое употребление алкогольных напитков на протяжении длительного времени.
Большое значение при формировании опухолевых образований имеют сопутствующие недуги.
На процесс появления и прогрессирования первичного и вторичного рака огромное влияние оказывают такие недуги:
- Цирроз и гепатит В.
- Наличие полипов в толстом кишечнике.
- Развитие гельминтозов, включая такие, как описторхоз и шистосомоз.
Помимо этого существенное влияние способны оказывать нарушения обменных процессов на фоне ожирения или развития такого заболевания, как сахарный диабет.
Характерная симптоматика патологии

Клиническая картина, характерная для доброкачественных и злокачественных образований, имеет существенные отличия.
Появление доброкачественных формирований на начальном этапе прогрессирования не провоцирует развитие функциональных нарушений печени, а как следствие на начальных стадиях прогрессирования болезни негативные проявления отсутствуют.
Первые тревожные симптомы появляются только спустя некоторое время, когда новообразование приобретает увеличенный размер, что провоцирует сдавливание желчных протоков и оказания негативного воздействия на соседние прилежащие органы.
Для каждой разновидности заболевания характерно наличие своих характерных признаков.
Гемангиомы железы приводят к появлению негативной симптоматики, проявляющейся в болях и ощущении тяжести в области эпигастрия, помимо этого могут возникать приступы тошноты и позывы к рвоте, а также появляется неприятная отрыжка. При значительном увеличении гемангиомы появляется высокая вероятность возникновения разрыва и кровоизлияния в область брюшной полости или желчные протоки.
Узловая гиперплазия достаточно часто протекает бессимптомно даже в случае наличия запущенной стадии заболевания. Одним из немногих тревожных симптомов является значительное увеличение объема печени – развитие гепатомегалии.
Появление и прогрессирование аденомы печени сопровождается возникновением болевых ощущений в правом боку в области расположения железы. Для этой патологии является характерным появление приступов тошноты, побледнение кожного покрова и усиление процесса потоотделения. В случае запущенной болезни возможно формирование разрывов, сопровождающихся массивными кровоизлияниями.
Проявление кист в печени – дискомфорт в виде тяжести и ощущения распирания в правом подреберье. В случае наличия крупных кист у больного появляются признаки диспепсии. У больного регистрируется появление вздутия, тошноты и расстройство стула.

Развитие негативных симптомов при раковых патологиях наблюдается уже на самых начальных стадиях болезни. Такие симптомы чаще всего являются неспецифическими и включают в себя общее ослабление организма, появление повышенной сонливости, снижение аппетита, похудение. Помимо этого у больного появляются тупые боли в области правого подреберья, держится субфебрильная температура на протяжении длительного периода времени.
По мере развития патологического процесса опухолевидное образование начинает увеличиваться в размерах. В пораженной железе запускаются процессы дегенерации печеночной паренхимы. Она приобретает неоднородную структуру и становится плотной.
У больного страдающего онкологическим заболеванием печени ее можно увидеть невооруженным взглядом – на теле она выделяется в виде припухлости на правой стороне тела, под ребрами.
На завершающих этапах прогрессирования онкологии у пациентов фиксируется
- малокровие;
- асцит;
- лихорадочные состояния с попеременным подъемом и снижением температуры тела.
В случае возникновения массивного поражения печеночной паренхимы наблюдается развитие печеночной недостаточности и как следствие наступает эндотоксикоз.
Если во время разрастания рака происходит сдавливание нижней полой вены, то у больного наблюдаются застойные явления, связанные с ухудшением оттока лимфатической жидкости. Такое состояние приводит к появлению отечности нижних конечностей.
Конечные стадии прогрессирования рака сопровождаются прорастанием новообразований в сосудистую систему, что провоцирует кровоизлияние в брюшную полость.
Методы диагностики новообразований в печени

Для постановки точного диагноза больному потребуется посетить больницу для проведения высокоточной диагностики. Для этой цели применяются инструментальные методы.
Для определения локализации и размера опухолевого образования проводят исследование при помощи УЗИ, КТ, МТР и гепатоангиографию.
Для определения типа патологического формирования осуществляется процедура биопсии печени. Полученный биоматериал подвергается гистологическому исследованию.
В случае наличия подозрений на наличие признаков злокачественности образования проводится забор крови для проведения лабораторного биохимического анализа.
В крови больного раком выявляется значительное отклонение в основных биохимических показателях.
При проведении биохимии анализ выявляет:
- Понижение количества альбумина.
- Повышение содержания креатинина.
- Повышение уровня мочевины.
Дополнительно больной с подозрением на рак печени отправляется на сдачу крови на коагулограмму и определение печеночного профиля.
Если установлено вторичное происхождение очага раковой опухоли, то важным этапом проведения диагностики является определение места формирования первичного очага.
Для этой цели исследуется кишечник, легкие, грудные железы и желудок на предмет наличия рака.
Терапия при выявлении опухолевых процессов

Тактика терапии опухолевых образований с доброкачественным течением зависит от объема и активности патологии. В случае если формирование имеет небольшой объем и не проявляет высокой активности, то применяется выжидательная тактика. Одновременно больному рекомендуется проведение общеукрепляющего лечения.
При наличии у больного активного новообразования, обладающего способностью к стремительному росту, прибегают к проведению оперативного вмешательства. Такая тактика позволяет снизить риски развития мутаций и перерождения в злокачественные формы.
При удалении доброкачественных образований проводится процедура резекции – в процессе оперативного вмешательства проводится иссечение патологически измененных тканей.
Иссечение патологических участков ткани проводиться может в виде:
- краевой резекции;
- сегментэктомии;
- лобэктомии;
- гемигепатоэктомии.
Терапия рака печени является исключительно оперативной. В процессе проведения оперативного вмешательства осуществляется иссечение патологических участков. При наличии у больного холангиокарциномы в процессе проведения гепатикоеюностомии осуществляется удаление желчных протоков, и формируются соустья для восстановления процесса вывода желчи в тощую кишку.
Помимо указанного способа проведения лечения применяются также:
- Лучевая терапия.
- Химиотерапия.
- Эмболизация.
- Криоабляция.
- Химиоэмболизация.
Одним из важнейших условий проведения успешного лечения онкологической патологии печени является своевременное выявление патологического процесса.
Профилактика возникновения заболевания сводится к снижению воздействия на организм факторов риска. Одним из наиболее весомых среди них является вирусный гепатит. По этой причине в первую очередь нужно принимать меры для того чтобы обезопасить организм от инфекционного процесса.
Сколько человек сможет прожить при наличии у него рака печени, во многом зависит от стадии развития болезни и правильности выбранной тактики проведения терапевтических мероприятий.
Читайте также:

