Операция на стопе опухоль
- Account
- Wishlist
- Checkout
- Cart
- Login
- Главная
- О Центре
- О сайте
- Свяжитесь с нами
- Лечение плоскостопия за 1 сутки
- Наши специалисты
- Пациентам
- Врачам
- Мастерам педикюра
- Видео о Центре
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню
- Меню

ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ И ОБРАЗОВАНИЙ СТОПЫ
Нередко в области костей и мягких тканей стоп образуются доброкачественные опухоли или образования. В области сухожилий и капсул суставов стопы могут образовываться ГАНГЛИИ - узлоподобные выпячивания оболочек сухожилий или капсулы суставов. Они бывают размером с горошину или среднюю фасолину, но могут достигать и больших размеров. Пациента беспокоит упругое или мягкое, колеблющееся при дотрагивании выпячивание. Оно нередко заполнено жидким или гелеобразным содержимым. По мере роста ганглий начинает натираться обувью, постоянно воспаляется, вызывает боли, дискомфорт, что приводит к трудностям с ношением обуви.


Ганглий разгибателя пальцев правой стопы, внешний вид удаленного ганглия


Липома области 5-го пальца правой стопы (слева), Фиброма в области подошвенной поверхности первого пальца левой стопы (справа)


Фиброма в области основной фаланги первого пальца (МРТ-исследование), внешний вид удалёной фибромы
Иногда опухоли повреждают кости стопы, среди них есть доброкачественные. Такие как экхондромы, они растут наружу из костной ткани. Они могут быть удалены из небольших разрезов без ограничения функции стопы, но могут встречаться и злокачественные. Поэтому при наличии подобных образований в области костей стопы, необходима консультация онколога, хирурга стопы и обязательное гистологическое исследование образования. Ни в коем случае нельзя заниматься самолечением или затягивать визит к врачу.



Остеохондрома основания правой пяточной кости: рентгенограмма, вид оперативного доступа, внешний вид после удаления

- Симптоматика заболевания
- Варианты лечения
- Особенности различных локализаций гигром
- Подготовка к операции
- Современные методы и способы удаления
- Лазерное удаление опухоли
- Реабилитация после операции
- Осложнения операции и рецидивы
Гигрома – новообразование в виде опухоли. Представляет собой своеобразную шишку, наполненную жидкостью. Склонна образовываться на стопах, пальцах кисти рук или ног, но излюбленное место появления – тыльная сторона лучезапястного сустава.
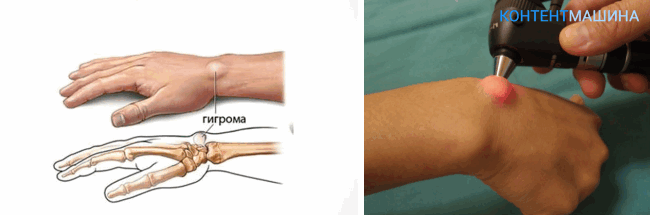
До определенного момента опухоль не доставляет неудобств человеку. Боли она не причиняет, внешне мало заметна.
Но гигрома имеет свойство разрастаться, тем самым причиняя неудобства, из-за сдавливания окружающих ее тканей и нервов. Если вовремя не обратиться за помощью, то отмечается ограниченная подвижность сустава или конечности.
Важно! Как только появилось подозрение на гигрому, незамедлительно обратитесь к врачу для точной постановки диагноза!
Симптоматика заболевания
Диагностика гигромы на начальной стадии затруднена из-за слабовыраженной симптоматики. Очень часто все начинается с малозаметного образования. Болезнь может не иметь ярко выраженного болевого синдрома.
Обязательно нужно убедиться, что появившиеся небольшая опухоль именно гигрома, а не что-то другое, более серьезное.
Есть несколько показателей того, что речь идет именно о гигроме:
- Опухоль имеет четкие грани. Она как будто отделена от остальных тканей.
- Новообразование имеет шаровидную форму.
Гигрома – это одиночная опухоль, но случается появление нескольких образований из одного сустава.
Внимание! Любая опухоль – повод обратиться к врачу!
Иногда гигрома развивается медленно, но рост может значительно ускоряться, и уже за 2–3 часа небольшое образование превращается в опухоль внушительных размеров. Несмотря на то, как происходит развитие болезни, переживать не стоит, ведь в злокачественную такая опухоль не превращается.
Еще одним симптомом и поводом обратится за помощью в медучреждение, являются болезненные ощущения близ находящихся тканей. Это происходит из-за того, что по мере роста опухоль сдавливает нервные окончания.
Чтобы врачу-хирургу диагностировать гигрому достаточно внешнего осмотра проблемы, но иногда есть необходимость в проведении дополнительных обследований – ультразвукового и томографического.
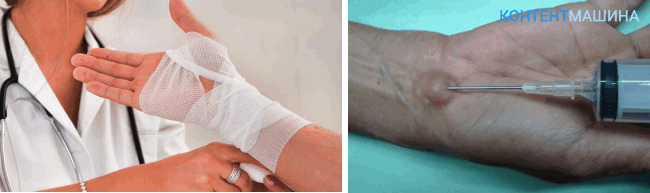
Варианты лечения
Если новообразование диагностировали на раннем этапе, то существует несколько видов лечения.
- Физиотерапия. Для лечения применяются парафиновые обертывания, электрофорез, солевые ванны. Также хорошо себя показали прогревания и грязевые обертывания. Не применяется такой тип лечения в случае острой фазы заболевания, когда развивается воспалительный процесс.
- Лечение с помощью медикаментов. Такое лечение возможно в случае если нет воспаления с гнойным накоплением. Речь идет о противовоспалительных препаратах нестероидного и стероидного вида. При ином протекании болезни рационально оперативное вмешательство.
- Пункция. Данный способ возможен если размер опухоли не превышает 1 см. С помощью шприца вытягивают жидкость, наполняющую гигрому, а вместо нее закачивают другую, которая препятствует новому росту опухоли.
- Раздавливание. Этот метод старинный и его применяют крайне редко. Гигрому, в прямом смысле, раздавливают – мешочек с жидкостью лопает и его содержимое плавно расходится по окружающим тканям. Из недостатков – рецидив заболевания.
- Удаление. Полностью и без возврата удалить гигрому можно только хирургическим путем. Процент рецидива минимален. Сама процедура простая и безопасная.
Особенности различных локализаций гигром
Расположение гигромы связано с причинами ее возникновения:
- профессиональное изменение суставов у музыкантов, пианистов, людей, работающих за компьютером;
- непривычные нагрузки на сухожилия;
- травмы сухожилий и суставов;
- воспаления сухожилий, которые предшествовали гигроме;
- роды;
- ношение тесной обуви.
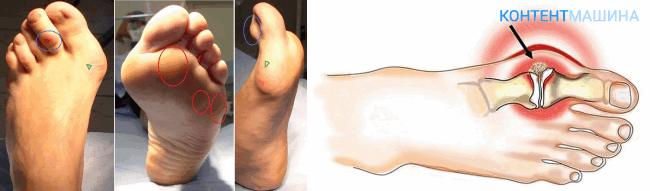
Варианты локализации:
- Гигрома лучезапястного сустава. Местоположение – ладонь или тыльная сторона ладони. Размеры такой опухоли варьируются диаметром в 3–6 см. Является следствием постоянной и длительной работы, которая нагружает запястье.
- Гигрома кисти располагается на тыльной стороне ладони и появляется из-за ушибов, травм. Имеет небольшой размер – до 2 см в диаметре.
- Гигрома пальца. Образовывается на любой стороне пальца и имеет шаровидную форму. Не доставляет дискомфорта, пока размер не достигнет 3–4 мм.
- Подколенная гигрома. Основное месторасположение – под коленом. Редко появляется сбоку и очень редко спереди коленной чашечки. Из-за того, что опухоль имеет много места для роста, может развиваться до 10 см в диаметре.
- Гигрома стопы. Причиной роста может стать неправильно подобранная обувь, которая жмет или травма из-за длительного занятия спортом. Болезненна из-за того, что приходится носить обувь.
- Гигрома шеи. Диагностируется редко и часто является врожденным дефектом или следствием пороков развития. Требует удаления, поскольку может стать причиной затрудненного дыхания или удушья.
Подготовка к операции
Удаление гигромы — несложная операция, но она требует тщательной подготовки. Необходимо провести ряд обследований, которые смогут подтвердить, что речь идет именно о гигроме, а не об опухоли другого типа.
Стандартные процедуры, которые назначают перед хирургической операцией:
- ультрозвуковое обследование опухоли;
- пункция образования;
- магниторезонансная томография;
- пальпация.
После того как диагноз подтвержден и становится понятно, что без хирургического вмешательства не обойтись, проводится ряд анализов – общий и биохимический анализ крови, ЭКГ. А также анализ крови на сифилис и ВИЧ, гепатит, флюорография и анализ мочи.
- беременность;
- плохая свертываемость крови;
- хронические заболевания;
- болезни инфекционного характера.
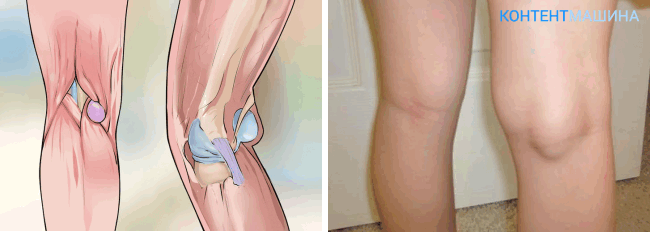
Современные методы и способы удаления
Убедившись, что пациент полностью готов к операции, нет противопоказаний и все анализы в порядке, врач начинает процедуру удаления.
Анестезию используют местную. Если планируется длительная по времени операция, то возможен общий наркоз.
Врач-хирург разрезает ткань над гигромой и аккуратно удаляет капсулу с жидкостью без остатка. Далее ушивается синовиальная сумка и непосредственно сам надрез. На послеоперационную рану накладывается повязка и лангет, чтобы минимизировать движение сустава.
Вся операция длится около 30 минут. Если случай осложнен наличием нескольких образований, то время может значительно увеличиться.
Удаление лазером имеет ряд преимуществ. Такая операция проводится быстрее, оставляет маленький рубец на ткани, помогает избежать сильного кровотечения. Часто используется для удаления опухолей детям. Практически отсутствует риск развития инфекции.
Отпускают больного домой уже через 40–60 минут после проведения процедуры удаления.

Реабилитация после операции
Реабилитация после операции несложная и длится 7–10 дней. В этот период необходимо менять повязку на ране, чтобы избежать риска возникновения инфекции. Лангет обеспечит неподвижность сустава для скорейшего выздоровления.
Специалист порекомендует лечебные восстанавливающие упражнения, в отдельных случаях электрофорез или прогревание.
Совет! Чтобы быстрее восстановиться после операции – прислушивайтесь к рекомендациям врача!
Осложнения операции и рецидивы
Как и после любой операции, в случае удаления гигромы, возможны осложнения:
- повреждения нерва;
- инфицирование раны;
- кровотечение;
- воспаление раны.
Возможны рецидивы заболевания. Гарантировать, что новая гигрома не появится никогда невозможно и это не зависит от вида удаления или лечения. Некоторые способы сводят возможность рецидива к минимуму, но не всегда пациент сам может выбрать желаемый способ избавления от недуга.
Хирургическое вмешательство приводит к появлению отеков на ногах. Припухлость стандартно проходит за неделю, но доставляет немало дискомфорта в плане подбора обуви. Если спустя 7 дней прооперированный пациент продолжает наблюдать у себя это явление, следует обратиться к врачам: подобная аномалия – признак развивающейся болезни, которая может привести к серьезным проблемам в будущем.
Причины и признаки патологии на ногах
Операция подразумевает гибель части клеток. Разрушается целостность мягких тканей, что ведет к сбоям в местных обменных процессах. Из-за этого происходит накопление жидкости, которая естественным образом исчезнет, как только клетки восстановятся.
Местный отек случается из-за усиленного кровообращения ноги и притока жидкостей к месту рубцевания.

Отечность нижних конечностей может свидетельствовать о таких заболеваниях, как:
1. Присутствие очагов воспаления. Дополнительные симптомы:
- локальное повышение температуры;
- покраснение кожных покровов в области швов;
- болевой синдром.
Организм перестраивается, поэтому на участке разреза кровь становятся густой из-за повышенного уровня тромбоцитов. Образующиеся плотные соединения закупоривают сосуды, что препятствует нормальному кровотоку и может стать смертельно опасным. О появлении данного явления говорят:
- онемение;
- судороги;
- бледная, белая кожа;
- покалывание в ногах.
Если врачи исключили патологию, то повышенное образование отеков объясняется следующими причинами:
- специфика конкретного организма и его метаболизма;
- свойства иммунной системы;
- безответственный подход к здоровью в период ранней реабилитации;
- хронические недуги;
- сложная манипуляция, затронувшая большую площадь.
Диагностика
В первую очередь проводится дуплексное сканирование, которое нужно для поиска тромбов в ногах. Такая процедура – разновидность ультразвуковых исследований.
При тромбозе поможет флеболог. Прописанные им медикаменты разжижают кровь, не давая тромбоцитам собраться в сгустки.

Для выяснения симптомов потребуется также сделать УЗИ прооперированной конечности, сдать кровь и мочу на анализ. Такие способы позволят подтвердить или опровергнуть наличие опасных осложнений.
Если тромбы не обнаружены, врач рассматривает вероятность застоя лимфы. Лимфатическая система расположена по всему телу и переносит в себе часть отходов жизнедеятельности организма. Жидкость в ней содержит большое количество белков. Застой после операции называется вторичной лимфодемой и также требует проведения оздоровительных мероприятий.
Лечение
Остановить рост отека на ноге после хирургического вмешательства нельзя, даже при некрупных операциях будет опухоль, а если речь пойдет о тяжелых операциях, в особенности на костно-суставных участках, то эта проблема появится обязательно. Ликвидировать отеки в короткий срок поможет внимательное отношение больного к этому вопросу и следование рекомендациям лечащего доктора.
Когда опухания сохраняются длительный срок и сопровождаются покраснением и неприятными ощущениями – необходимо незамедлительно отправиться в больницу.
Успешность борьбы с последствиями операции зависит от полученных в ходе диагностики данных. Если выявлен тромбоз, доктор назначит препараты и методики для уменьшения вязкости крови и ликвидации тромба (в запущенных случаях возможна операция для воссоздания кровотока). При увеличении опухоли врач выпишет антибиотики, а если возникает нагноение – прочистит операционный шов.
Если анализы в норме, доктор посоветует соблюдать диету и водный режим. Не рекомендуется употреблять жидкости с кофеином, с газом, злоупотреблять водой накануне сна.
Лечебная гимнастика помогает выводить воду из организма, оказываясь тем самым полезным методом в случае, когда отекает нога. Комплекс упражнений разрабатывается специалистом по ЛФК.
Когда отечность после хирургического воздействия отчетливо видна, доктор может прописать лекарства, которые необходимо использовать сообразно рецепту, чтобы снять припухлость. Следует помнить, что без рекомендации врача лекарства могут ухудшить состояние здоровья, поскольку с жидкостью уходит калий, ответственный за усвоение белков и функционирование клеток и тканей человека. Бесконтрольный прием гормональных препаратов также может привести к негативным последствиями.

Еще один метод снятия отеков – контрастные водные процедуры: они увеличат проем сосудов и ускорят отток воды из тела, однако увлекаться ими не стоит. После окончания манипуляции необходимо принять горизонтальное положение, проследив за тем, чтобы ноги находились выше уровня головы.
Во время реабилитации врачи не советуют серьезно нагружать прооперированную конечность, помногу находиться на солнце.
Во время процедуры специалист совершает как мягкие касания поверхности тела пациента, так и довольно чувствительный массаж лимфоузлов. Манипуляция осуществляется для ликвидации опухоли после операции и прописывается только лечащим врачом.
Для нормализации крово- и лимфообращения предписывается ношение компрессионного белья, позволяющего ликвидировать отрицательные результаты операции за короткий срок. Доктор рекомендует пациенту трикотаж, охватывающий всю конечность – от бедра до лодыжки. Длительность подобного лечения зависит от индивидуальных особенностей тела пациента.
С целью устранения отека за короткий срок специалисты предлагают применять специальный режим питания, который в том числе обязывает потреблять фиксированный объем жидкости. Это нужно для уменьшения опухоли ног.
Ликвидировать осложнения операции возможно путем применения эффективных мочегонных медикаментов (фуросемид, лазикс), снимающих опухоли. Остальные группы лекарственных средств прописываются на основании результатов диагностики и выявленных в ходе нее патологий.

Существует много рецептов из арсенала альтернативной медицины для борьбы с отеками:
- Напиток из овса с шиповником. Неочищенный овес промыть водой. Положить его в холодную жидкость (1 л), оставить на четверть суток, затем прокипятить треть часа с шиповником и употреблять 1 день по 50 мл.
- Напиток из нечищеного овса с листьями брусники. Взять по 3 ст. л. каждого ингредиента и соединить с 3 л воды, кипятить в закрытой емкости, пока зерна не разварятся. Добавить по 1 ст. ложке кукурузных рылец и спорыша. Варить еще четверть часа. Сварить в еще одной кастрюле настой из листьев брусники (кипятить 10 минут). После этого объединить оба напитка, убрать твердые частицы и пить не менее 4 раз в сутки (по 50 мл) на протяжении семи дней. Хранить состав рекомендуется не больше 5 суток в прохладном месте. В шестой день приема следует пить по 100 мл средства, а в седьмой – по 150.
Можно сделать ножные ванночки из растворов лекарственных трав: шалфея, ромашки, хвоща полевого. Положительный результат имеет и ополаскивание стоп и голеней в растворе с морской солью по рецепту: 50-60 г соли на 2 л теплой жидкости.
Профилактические меры
В послеоперационном периоде необходимо давать минимальную нагрузку на ноги. При принятии горизонтального положения конечности должны постоянно находиться выше головы.
Необходимо также следить за питьевым режимом (оговаривается на консультации с хирургом) и соблюдать диету, характерную для послеоперационного периода.

Методик, с помощью которых можно справиться с отеками, достаточно много. Но нужно не переусердствовать и проводить лечение под контролем медика.
Любая припухлость довольно неприятное состояние. Оно несет в себе не только внешний дефект, но и другие симптомы, это может быть боль, зуд или онемение. Если же рассматривать отек ноги после операции, то в данном случае пациент страдает значительно сильнее, ведь это состояние отягощается восстановительным периодом после хирургического вмешательства. Операция тяжело переносится не только с точки физического здоровья, но и психологического. Появления каких-либо осложнений усугубит это состояние. Важно понимать, что в данный сложный период корректно подсказать, как снять отек ноги после операции может только доктор.
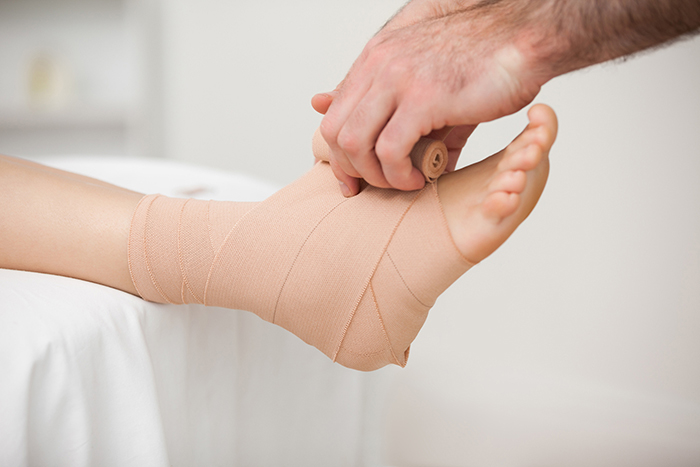
- В чем причина припухлости конечностей?
- Лечение
- Как снять отек ноги после операции при помощи народной медицины?
В чем причина припухлости конечностей?
Стоит сразу заметить, что небольшая опухлость в данном случае является нормой. Поскольку по время процедуры нарушается целостность отдельных тканей. Это может быть кожа, мышцы, связки, зависит от самой операции, после которой наблюдался отек стопы или конечности в целом. Проблемное место также зависит от локализации хирургического вмешательства. Отек ноги после операции, как и во всех других случаях, проявляется на фоне скопления излишней жидкости. Для заживления поврежденных тканей на нужный участок тела подается больше лимфы и крови. Однако в этом случае такое состояние должно пройти самостоятельно в течение двух недель. Если же проблема более обширная уйдет значительно больше времени, поэтому в таких эпизодах прибегают к некоторой медицинской поддержке.
Провоцируют отек на ноге после операции следующие причины:
- Воспалительный процесс. Любое хирургическое вмешательство несет в себе долю риска некоторых осложнений. Если припухлость после операции была спровоцирована именно этим явлением, то подобный отек ноги будут сопровождать болевые ощущения, локальное потепление кожи в области припухлости, повышение температуры тела,
- Одной из наиболее опасных причин, которые могут спровоцировать послеоперационный отек конечности тромбоз. Его характерными симптомами будут: судороги по вечерам, онемение, чувство покалывания, бледность кожи. Если поводом стала именно эта патология ее нужно как можно быстрее обнаружить, поэтому не стоит затягивать с визитами к врачу, даже если опухлость спала. Это может означать открывание тромба, что, порой, приводит к летальному исходу. Подобный отек ноги после операции снимают при помощи препаратов, которые разжижают кровь, или же дополнительного хирургического вмешательства. Для того, дабы полностью оценить обстановку, пациента отправляют на УЗИ,
- Проблемы лимфатической системы. Одно из не менее опасных заболеваний представляет собой лимфедема. Подобное явление обуславливается особенностями организма и редко проявляется без дополнительных факторов (питание, малоактивный образ жизни, генетика). В этом случае отек на ноге после операции может достигать огромных размеров, а в тяжелых эпизодах начинают использовать другое название патологии слоновая болезнь,
- Нарушения в работе иммунной системы. Операции бывают разные, удаление тромбов, протезирование, восстановление мениска, поэтому причины почему отекают ноги включают в себя и проблемы с иммунитетом. Порой организмом отторгаются инородные фрагменты, или же он не способен защититься от инфекции, которая могла попасть внутрь,
- Отек колена после операции может возникнуть и не из-за вмешательства. Какие-либо посторонние, дополнительные патологии, также являются виновником такого события,
- В конце лечения врач рассказывает о рекомендациях, которые нужно соблюдать в вашем конкретном случае. Это может быть диета, распорядок дня, щадящий режим, использование каких-либо препаратов или народных средств. Если пациент не придерживается данных указаний, у него также могут возникнуть проблемы,
- Когда отекает нога на фоне обширной по площади операции это также нормально,
- Как и в любых случаях, подобное явление может провоцироваться особенностями организма конкретного пациента.
Если подвести промежуточный итог, отек ноги после операции, хоть и является нормой, в большинстве случаев, иногда его наличие может быть спровоцировано патологическими процессами.

Лечение
В подобных эпизодах человека будет интересовать, как снять отек на ноге после операции. Это особенно просто, когда причиной не является одна из вышеперечисленных, или еще каких-либо патологий. Для этого нужно придерживаться следующих рекомендаций:
- Соблюдайте диету:
- Исключите соленую пищу. Натрий имеет свойство накапливать и задерживать жидкость в организме. Если в некоторых случаях эта особенность полезна, то в нашем – нет,
- Алкоголь сильно влияет на почки и печень. Его употребление не рекомендуется в целом, а не только после вмешательства хирурга,
- Жирные и жареные блюда также нужно удалить из рациона. При нарушениях в работе органов ЖКТ могут появиться небольшие припухлости,
- Шанс того, что появится отек колена после операции будет куда меньше, если ограничивать себя в приеме жидкости.
- Посоветуйтесь с доктором по поводу использования компрессионного трикотажа,
- Одним из вариантов, как убрать отек на ноге после операции является специальный массаж, его название лимфатический дренаж. Он проводится только специалистом, а методика заключается в ручном, прямом воздействии на проблемные участки,
- В тяжелых случаях, когда после операции проявляется сильный отек на суставе колена, лодыжке, бедре или же любом другом участке врачи могут назначить такие препараты:
- Диуретики. Они помогают вывести лишнюю жидкость из организма. Стоит быть осторожным и не принимать их до назначения врачом. Дозировка для большинства подобных средств является индивидуальной. К этому же стоит добавить послеоперационное состояние. Это такие препараты, как Фуросемид, Трифас, Лазикс, Верошпирон и др.,
- Венотоники. Их основная цель укрепление и восстановление сосудов. Эскузан, Венитан, Детралекс и др.,
- Гепарин помогает устранить некоторые тромбы,
- Витаминные комплексы на основе магния,
- Калийсодержащие препараты. Панангин и др.,
- Разнообразные мази, которые укрепляют сосуды, оказывает обезболивающий эффект. Эссавен, Лиотон и др.

Когда доктор выяснил, почему именно отекает нога после операции, он может назначить более щадящее лечение, которое не будет содержать в себе аптечные лекарства. В устранение припухлости помогают многие средства, но внимание стоит остановить на следующих:
-
Настои на целебных травах и растениях, обладающих мочегонным эффектом. 1 ч.л. выбранного реагента залейте 250 мл кипятка (
1 стакан) и дайте настояться 30-45 минут. Пить 3 раза в сутки перед едой.
Для этих целей используют:
- Лопух,
- Бузину,
- Череду,
- Шиповник.
- Разбавляйте смесь сока моркови, лимона и огурца в равных пропорциях теплой водой и пейте 3 раза в день по стакану,
- Ванночки с морской солью. Перемешайте 200 г соли с 2 л теплой воды и держите в данном растворе ноги по 10-15 минут перед сном,
- Смешайте 1:1:1 литься березы, крапивы и земляники. 1 ч.л. залейте стаканом кипятка и настаивайте полчаса. Пить 3 раза в сутки по 125 мл.
Если у вас отекает нога после операции, в первую очередь необходимо обратиться к доктору, который выяснит причину такого явления и подскажет, что делать. Самолечение в данном случае может только навредить.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В преимущественном большинстве гигрома стопы обнаруживается в области голеностопа или с внешней стороны фаланговых костей.
Растущая гигрома причиняет дискомфорт при ходьбе, отзывается болью в месте соприкосновения с обувью. Тесная обувь в свою очередь провоцирует увеличение патологического очага в размере, сдавливающего близлежащие нервные волокна и сосуды.
Капсула гигромы, подобно кистозному образованию, имеет плотную стенку из соединительной ткани, заполненную вязким содержимым. Внутренняя жидкость представляет собой желе прозрачного или желтоватого цвета. В зависимости от расположения различают мягкого, эластичного и твердого (наподобие кости, хряща) типа новообразования.
Считается, что первопричина формирования гигромы заключается в метаплазии (процесс перерождения) клеток капсулы. Дегенеративные изменения образуют клетки следующей структуры: веретенообразного (из них развивается капсула) и сферического (заполняются жидким содержимым) типа.
Гигрома стопы имеет большой процент рецидивов после оперативного вмешательства, а консервативная терапия не дает ожидаемого эффекта. Присутствие даже небольшого остаточного дегенеративного участка после лечения возобновляет размножение патологических клеток.

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины гигромы стопы
Факторы, влияющие на возможность и частоту развития гигромы, остаются на уровне предположений. Чаще всего новообразование обнаруживается с тыльной стороны стопы в месте поверхностного расположения синовиальной сумки, претерпевающей механическое воздействие.
Травматологи указывают на следующие причины гигромы стопы:
- наличие наследственной предрасположенности у кровных родственников;
- однократная или повторная травматизация;
- присутствие чрезмерной физической нагрузки;
- длительное сдавливание неправильно подобранной обувью.
Появлению опухолевого образования способствуют также хронические воспалительные заболевания – бурсит (поражение сустава) и тендовагинит (патологии сухожилия).
Стадия воспаления характеризуется разрастаниями клеток внутри капсульной поверхности. В результате данного процесса посредством перемычек, полостей и тяжей формируется многокамерность самой сумки. Малого размера гигрома стопы содержит густую жидкость, крупная – серозную массу с холестериновыми кристаллами и кровяными включениями.

[6], [7]
Симптомы гигромы стопы
Доброкачественное опухолевое образование медленно растет. Существуя длительное время, маленькая гигрома стопы (до 3см) может не доставлять никаких неудобств. Процесс разрастания сопровождается растяжением синовиальной сумки и тупой болью местного характера, усиление которой происходит во время физической нагрузки. Увеличение опухолевого очага в размере нарушает чувствительность нервных окончаний, приводит к застою крови в кровеносном русле.
Опухолевое образование на подошве может даже не прощупываться. Заподозрить патологию позволяет шероховатая поверхность эпидермиса над гигромой, а также болевой синдром при движении.
Выделяют следующие симптомы гигромы стопы:
- со стороны кожного покрова – шероховатость и утолщение либо наоборот гладкость и неподвижность поверхности;
- по мере увеличения образования без воспаления – прощупывается подвижная, мягко-эластичная округлая опухоль с выраженной небольшой болезненностью;
- реакция на давление и движение – боль тянущего характера возникает в сухожилии/суставе;
- признаком воспаления является покраснение покрова кожи.
Клинически симптомы гигромы стопы проявляют себя по-разному, в зависимости от индивидуального течения патологического процесса, локализации опухоли. Некоторые пациенты отмечают снижение подвижности сустава.
При пальпации новообразование может быть как мягким, эластичным, так и плотным подвижным. Все случаи указывают на четкую ограниченность гигромы, плотно связанную основанием с прилежащими тканями. Эпидермис над опухолью свободно сдвигается.
Течение заболевания способно принимать хроническую форму с приступами длительной, сильной боли. Вследствие травмы из гигромы начинает сочиться жидкое содержимое, а при инфицировании присоединяются краснота, отечность и т.п.
Сухожильный ганглий или гигрома сухожилия стопы формируется в зоне сухожильных влагалищ и является доброкачественным, опухолевым, кистозным новообразованием. В преимущественном большинстве опухоль локализуется на лодыжке.
Сухожильная гигрома малой величины не вызывает неприятных ощущений, не представляет опасности. С ростом новообразования возможно сдавливания сухожилия, ограничение подвижности стопы, появление боли и дискомфорта при движении.
Причинами появления ганглия сухожилия может стать постоянное давление или трение на сухожильную область, а также полученная травма. Зачастую развитию опухоли предшествует бурсит (заболевание суставной сумки) и тендовагинит (проблема с сухожильной оболочкой).
Гигрома имеет капсулу, нередко многослойную, заполненную густой синовиальной жидкостью. Изнутри капсула представляет собой одно или многокамерное образование. Полость ганглия бывает изолированной либо сообщающейся с родительской синовиальной сумкой.
Этапы развития сухожильного новообразования:
- коллоидная трансформация синовиальной оболочки;
- образование кистоподобного выпячивания;
- наличие развитой опухоли.
Гигрома сухожилия стопы подразделяется на основные типы:
- изолированная форма – капсула ганглия существует отдельно от родительской оболочки, имеет крепление только у основания полости. Содержимое гигромы размещается в замкнутой полости;
- соустье – имеется сообщающийся канал, который соединяет гигрому с материнской полостью, обеспечивающий двусторонний отток содержимого (в родительскую полость и обратно из нее в опухолевую капсулу);
- клапан – в зоне крепления опухоли к родительской полости имеется клапан. Повышение давления в материнской области (при травмировании или чрезмерной нагрузке) способствует одностороннему проникновению синовиального содержимого в капсулу гигромы.
Гигрома стопы не вредит здоровью пациента, но доставляет массу неудобств своему хозяину. Данный факт делает необходимым удаление сухожильного ганглия.
Стопа претерпевает большие физические нагрузки, особенно если род деятельности человека связан с активным и регулярным передвижением. Гигрома стопы развивается в области пальцев или на сухожилии. Факторами-провокаторами нередко выступают индивидуальные особенности организма пациента и его образа жизни.
В клинической практике чаще встречается гигрома левой стопы, что объясняется большей нагрузкой, приходящейся на левую конечность у правшей. Новообразование локализуется в зоне голеностопа либо с внешней стороны фаланговых костей.
Решение о методе лечения принимает врач после визуального осмотра и проведения дополнительных исследований.
Опухолевое новообразование разрастается с той стороны и в том месте, которое испытывает постоянное трение, давление, чрезмерную нагрузку. Факторами риска выступают: травмы, активные виды спорта, дискомфортная обувь.
Гигрома правой стопы формируется преимущественно у левшей, так как основная нагрузка приходится на правую сторону. Помимо эстетического дискомфорта, растущее новообразование причиняет боль ноющего, тянущего характера, усиливающуюся при физических нагрузках или передвижении.
Наличие гигромы стопы – это повод для консультации у специалиста, который предложит оптимальное лечение.
Гигрома стопы у ребенка
У детей гигрома представляет собой опухолевидное, шароподобное новообразование, величина которого варьируется в пределах 5-70мм. Появление опухоли связывают с патологическими процессами соединительнотканных около суставных структур. Провокаторами выступают – большие физические нагрузки и травмы. Маленькие непоседы в активной игре могут легко вывихнуть палец на ноге, потянуть связку или ударить стопу. Нередко медицина сталкивается со случаями беспричинного развития патологического очага.
Как бы там ни было, растущая гигрома стопы у ребенка причиняет неудобство в процессе ходьбы. Близость опухолевого образования к нервным окончаниям обуславливает сильнейший болевой синдром, что вызывает у ребенка нежелание обуваться и даже двигаться.
Мелкие новообразования лечат консервативно:
- облучая ультрафиолетом;
- применяя парафиновые/грязевые аппликации;
- воздействуя электрофорезом.
Ганглии большого размера у детей подлежат оперативному удалению. Для детей старше десяти лет хирургическое вмешательство проводится под местным наркозом, малышам показана общая анестезия. Однако выбор обезболивания подбирается индивидуально.
Гигрома стопы у ребенка лечится:
- пункцией – в области опухоли делается небольшой прокол, через который эвакуируется содержимое ганглия, а свободная полость заполняется склерозирующим веществом;
- методом иссечения – образование вырезается до основания, подшивается. Обязательно накладывается тугая повязка.
- обработка лазерным лучом – бескровный способ с минимумом осложнений, в процессе нагревания не затрагиваются здоровые ткани.
Современные технологии позволяют отпустить ребенка домой спустя два-три часа после оперативного вмешательства, а продолжительность самой манипуляции не превышает двадцати минут.
Диагностика гигромы стопы
Дифференцировать типичную гигрому (прилегает к поверхности кожи) может ортопед либо хирург путем визуального осмотра и пальпации. Точный диагноз ставится на основании клинической симптоматики и анамнеза. С целью исключения костно-суставных поражений рекомендуется прохождение рентгенографии.
В некоторых случаях диагностика гигромы стопы требует дополнительные методы исследования – УЗИ, МРТ, взятие пункции. Ультразвук дает представление о структуре образования, указывает на наличие в капсульных стенках кровеносных сосудов и др. Магнитно-резонансную томографию используют для определения узловых образований, позволяющую изучить структуру гигромы и содержимое ее сумки.
Метод дифференциальной диагностики подбирается доктором, особенно в случаях аневризмы артерии, абсцессом.

[8], [9], [10], [11]
К кому обратиться?
Лечение гигромы стопы
Гигрома стопы – сфера деятельности ортопеда, хирурга и травматолога, которые определяют метод терапии. В начальной стадии болезни применяют консервативное лечение:
- аппликации парафином, грязью;
- тепловые и физиопроцедуры (ультразвук, электрофорез с использованием йода);
- пункции с выведением жидкого содержимого и последующем заполнении полости глюкокортикоидными гормонами, антибиотиками и другими препаратами (особенно при нагноении);
- иммобилизация ортопедической повязкой либо гипсовым фиксатором на время до недели для снижения продуцирования синовиальной жидкости (требует от пациента длительного отсутствия на рабочем месте).
К сожалению, консервативное лечение гигромы стопы является неэффективным и дает почти стопроцентные рецидивы. Клиническая практика показывает, что единственным действенным способом избавления от опухоли остается хирургическая операция.
Показания к оперативному вмешательству:
- болевой синдром стойкого характера (в состоянии покоя или движения);
- сковывание, ограничение суставной подвижности;
- неэстетичный вид;
- стремительное увеличение образования в размерах;
- появление осложнений – нагноение, отечность, краснота кожного покрова.
Операцию проводят методом иссечения или посредством лазерной терапии. Бурсэктомия (вырезание синовиальной сумки) ведется при местном обезболивании. Иссечь капсулу гигромы необходимо полностью, включая все участки патологической ткани. Хирург уделяет максимум внимания основанию гигромы стопы, а также близлежащим нервам и сосудам, дабы не травмировать их. Освобожденную полость следует промыть, подшить и дренировать. На конечность накладывают давящую повязку и гипсовую лонгету для надежной фиксации. Дренаж выводят на первый-второй день после оперативного вмешательства. Выздоровление наступает через 7-20 суток.
Лазерное лечение гигромы стопы является бескровным методом и обладает рядом преимуществ:
- полное разрушение образования ведется путем нагревания без повреждения здоровых клеток;
- после процедуры не возникает рубца;
- лазер обеспечивает противовоспалительный и антибактериальный эффект;
- осложнения сведены к минимуму;
- заживление происходит быстро.
Не следует вскрывать либо раздавливать гигрому самостоятельно, данные действия могут привести к распространению ее содержимого и последующему воспалительному процессу. Помимо занесения инфекции самолечение приводит к повреждению нервных окончаний и сосудов.
Удаление гигромы стопы не более 10см в диаметре проводится в условиях амбулатории без госпитализации. Продолжительность операции – около 20 минут. Манипуляция осуществляется под местным обезболиванием. Хирургом делается разрез скальпелем, величина которого зависит от параметров самой гигромы (размер, локализация, вид). Образования сегментарного строения рассекают по каждому из сегментов для более тщательного очищения от содержимого. Опухолевые новообразования, превышающие 10см и соседствующие нервно-сосудистыми пучками, удаляют в операционных.
В клинической практике применяют удаление гигромы стопы при помощи эндоскопического оборудования. К преимуществам данного метода относят: небольшого размера надрез, минимум травматизации тканей и короткий период послеоперационной реабилитации.
Жидкое содержимое гигромы подлежит медицинскому исследованию с целью исключения раковых клеток.
Гигрома стопы приносит как физический, так и эстетический дискомфорт. Разрастание опухоли и увеличение болевого синдрома – повод для проведения консервативной терапии под наблюдением специалиста. На данном этапе возможно применение народных рецептов. Такой комплексный подход позволяет избавиться от патологии.
Выделяют следующее лечение гигромы стопы народными средствами:
- на предварительно помытый лист капусты, тонко намазать мед. Уложить на место локализации гигромы, закрепить бинтом на два часа, после чего компресс заменить;
- растворенную в стакане воды морскую соль (1-2ст.л.) смешивают с красной глиной до получения консистенции сметаны. Толстым, равномерным слоем распределяют состав на место опухоли и накрывают повязкой из марли/бинта. Ходят с компрессом целый день, по мере подсыхания смачивая его водой;
- растирают свежую полынь (веточки и листья), выкладывают на патологический очаг, закрепляя повязкой;
- готовят кашицу из равных частей натурального меда, мякоти алоэ, ржаной муки. Данную смесь держат ночь, утеплив сверху целлофаном и прибинтовав к гигроме;
- помогают компрессы говяжьей желчи, меняемые каждые три часа;
- положительный эффект наблюдается при смазывании новообразования соком золотого уса.
Если улучшений не наблюдается, следует проконсультироваться с врачом на предмет оперативного лечения.
Читайте также:

