Операция на гайморовой пазухе по удалению опухоли
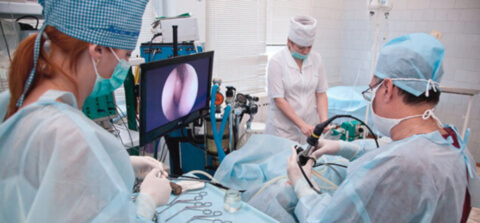
Операция на гайморовой пазухе (гайморотомия) — ринохирургическое вмешательство, проводящееся с целью санации, ликвидации патологического содержимого и инородных тел из гайморовых пазух носа. Помимо устранения воспалительного процесса, эта операция направлена на восстановление полноценного носового дыхания. При успешно проведенной гайморотомии происходит полное восстановление дренажной функции соустий гайморовой пазухи.
Существуют различные способы хирургического вмешательства на верхнечелюстной пазухе:
- классическая операция Колдуэлла-Люка (выполняется через разрез под верхней губой);
- эндоскопическая гайморотомия (проводится эндоназальным доступом, без разрезов);
- малые оперативные манипуляции (прокол гайморовой пазухи и его альтернатива — баллонная синусопластика с применением синус-катетера ЯМИК).
Показания
Факторы и заболевания, являющиеся прямыми показаниями к оперативному вмешательству:
- отсутствие эффекта от консервативных методов лечения хронического гайморита;
- кисты гайморовой пазухи (образования в виде пузырьков наполненных жидкостью);
- наличие полипов внутри пазухи;
- наличие новообразований (при подозрении на злокачественную опухоль проводится биопсия);
- инородные тела гайморовой пазухи, являющиеся осложнением стоматологических вмешательств (фрагменты корней зуба, частицы зубных имплантов, частицы пломбировочного материала);
- наличие в полости сгустков крови и грануляций;
- повреждение стенок гайморовой пазухи.
Наиболее частой причиной, по которой назначается операция на гайморовых пазухах, является гайморит — воспаление слизистого покрова верхнечелюстной пазухи, вследствие которого происходит скопление гнойного экссудата и формирование гиперпластических изменений слизистой оболочки.
Основные симптомы
- заложенность носа;
- слизисто-гнойные выделения;
- повышение температуры тела;
- симптомы общей интоксикации организма (слабость, сонливость, недомогание, головная боль);
- боли в проекции гайморовых пазух.
Предоперационная подготовка
Подготовка к операции на гайморовых пазухах включает в себя ряд инструментальных и лабораторных исследований. Перед хирургическим вмешательством потребуется:
- компьютерная томография или рентгенография придаточных пазух носа;
- риноскопия;
- общий анализ крови (включающий лейкоцитарную формулу и количество тромбоцитов);
- исследование гемостатической функции крови — коагулограмма;
- общий анализ мочи;
- анализ на наличие ВИЧ, сифилиса, маркеров вирусных гепатитов;
- определение группы крови и резус-фактора.
Если планируется проведение операции под общей анестезией, дополнительно необходимо сделать электрокардиограмму и проконсультироваться с анестезиологом. Очень важно строго соблюдать предписания данные этим врачом , так как их нарушение влечет за собой серьезные последствия.
Противопоказания к гайморотомии:
- наличие серьезной соматической патологии;
- нарушения свертываемости крови (геморрагические диатезы, гемобластозы);
- острые инфекционные заболевания;
- обострение хронических заболеваний;
- острый гайморит (относительное противопоказание).
Как проходит операция
Простейшим хирургическим вмешательством на гайморовой пазухе является пункция (прокол), которая производится через стенку носового хода с диагностической или лечебной целью. Более прогрессивным методом восстановления дренажа верхнечелюстной пазухи является баллонная синусопластика с использованием катетера ЯМИК. Суть этого метода заключается в атравматичном расширении соустий с помощью введения и надувания гибкого катетера. Далее в полости пазухи создается вакуум, это дает возможность эффективного удаления скопившегося гнойного экссудата. Следующим этапом после очищения следует введение в полость пазухи раствора лекарственных препаратов. Эта манипуляция проводится под видеоконтролем эндоскопического оборудования, но может проводиться и без него, что делает ее доступной для большинства пациентов. Неоспоримыми преимуществами этого метода являются:
- безболезненность;
- отсутствие кровотечения;
- сохранение целостности анатомических структур;
- минимальный риск возникновения осложнений;
- отсутствие необходимости пребывания в стационаре.
Это хирургическое вмешательство проводится эндоназальным доступом, без нарушения целостности стенки гайморовой пазухи. Современная эндоскопическая техника позволяет высокоэффективное выполнение ринохирургических манипуляций. Благодаря использованию длиннофокусных микроскопов и высококачественной оптико-волоконной техники достигается качественная визуализация операционного поля, что позволяет минимизировать риск травмирования здоровых тканей.
Процедура очищения синусов производится при помощи современного ринохирургического оборудования: коагулятора (выполняющего функцию прижигания тканей и сосудов), шейвера (измельчителя тканей с функцией одномоментного всасывания), щипцов и других хирургических инструментов. Далее следует промывание антисептическими растворами с добавлением антибактериальных препаратов широкого спектра действия, протеолитических ферментов и кортикостероидных гормонов (в случае сильного отека).
Классическая операция Колдуэлла-Люка выполняется внутриротовым доступом. Чаще всего при этом методе применяется общая анестезия.
- Образование доступа к верхнечелюстной придаточной пазухе путем иссечения мягких тканей.
- Санация патологического очага (удаление полипов, грануляций, секвестров, инородных тел).
- Забор материала для гистологического исследования.
- Формирование полноценного сообщения между гайморовой пазухой и нижним носовым ходом.
- Установление дренажного катетера для орошения полости лекарственными растворами.
Осложнения радикальной гайморотомии:
- возможность развития интенсивного кровотечения;
- повреждение тройничного нерва;
- формирование свища;
- выраженный отек слизистой оболочки носовой полости;
- потеря чувствительности зубного ряда и скул со стороны проведения оперативного вмешательства;
- снижение обоняния;
- ощущения тяжести и болезненности в верхнечелюстных пазухах.
При малоинвазивных вмешательствах (эндоскопической гайморотомии, пункции и баллонной синусопластики осложнения возникают достаточно редко.
Послеоперационный период
Существует ряд мер для снижения риска рецидива заболевания и возникновения различных осложнений:
- ирригация(орошение) носовой полости водно-солевыми растворами;
- десенсибилизирующая терапия (прием антигистаминных препаратов);
- местное применение топических кортикостероидов;
- антибактериальная терапия;
- прием препаратов укрепляющих стенки сосудов.
Как правило, период послеоперационной реабилитации длится около одного месяца. В это время нежелательно
- употребление горячих, холодных, острых блюд;
- выполнять тяжелую физическую работу (особенно связанную с подъемом тяжестей);
- посещение бань и саун, плавание в бассейне.
Также следует избегать переохлаждения и контакта с больными ОРВИ. Хорошим завершением реабилитационного периода будет санаторное лечение на морском курорте или посещение солевой пещеры. В течение года после операции следует наблюдаться у врача-отоларинголога.

- Что такое гайморотомия
- Гайморотомия — клинические показания к операции
- Подготовка и особенности проведения операции
- Классическая методика — гайморотомия по Колдуэллу Люку
- Щадящая Эндоскопическая гайморотомия
- Дополнительные техники гайморотомии
- Возможные осложнения
- Рекомендации после операции
- Заключение
Оперативное вмешательство во вскрытие гайморовой пазухи (Гайморотомия)
Что такое гайморотомия
В костях лицевого черепа существуют воздухоносные пути, связанные с полостью носа.
- лобные (фронтальные),
- гайморовые (верхнечелюстные),
- клиновидную пазуху
- и клетки решетчатой кости.
Гайморовые пазухи – парная структура, образованная:
- костями орбиты – сверху,
- верхней челюстью – снизу,
- височной костью – по внешним контурам,
- полостью носа – по внутреннему контуру.
За счет близкого контакта с полостью носа и корням зубов верхнечелюстные синусы достаточно часто подвержены воспалительным процессам – гайморитам.
На ранних этапах применяют лекарственную терапию. При ее неэффективности, частых рецидивах, присоединении пиогенного компонента с развитием гнойного гайморита решают вопрос об оперативном вмешательстве. То есть вскрытие гайморовой пазухи (гайморотомия).
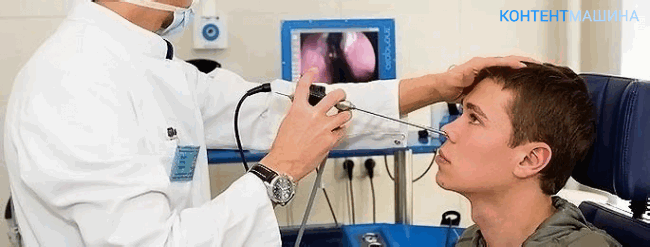
Гайморотомия — клинические показания к операции
Назначается оперативное вмешательство оториноларингологом после полного осмотра, опроса, получения результатов инструментальных методов диагностики:
- обнаружение кист, занимающих больше половины объема пазухи;
- переход полипозного гайморита в стадию хронического затяжного течения;
- присоединение бактериального компонента с развитием гнойного гайморита;
- подозрение на менингит, флегмону орбиты, как осложнение пиогенного гайморита;
- развитие гайморита после стоматологических манипуляций (одонтогенный генез);
- неэффективности консервативной терапии;
- наличие инородных тел в пазухе – чаще всего это пломбировочный материал, но могут быть металлические фрагменты после пулевого ранения;
- часто возникающие боли, локализующиеся в подглазничных областях;
- возникновение специфического запаха из носа, определяемого самим пациентом;
- боли ноющего или острого характера в проекции верхнего ряда зубов при отсутствии стоматологической патологии;
- наличие осложнений после синуслифтинга.
Подготовка и особенности проведения операции
Перед проведением гайморотомии врач направит на комплекс дополнительных исследований:
- анализ крови (общий и биохимический);
- анализ мочи;
- САСС-гемостазиограмма;
- рентгенологическое исследование или КТ придаточных пазух;
- для пациентов старшей возрастной группы – ЭКГ;
- при необходимости консультация терапевта, невролога.
На основании полученных лабораторных данных врач решит вопрос о возможности проведения манипуляции. Так как существует ряд противопоказаний:
- выраженные изменения в свертывающей системе крови,
- тяжелое соматическое состояние пациента.
Если результаты анализов удовлетворяют доктора, то назначается дата манипуляции. Операция проводится утром на голодный желудок, завтракать запрещается, можно только пить.
Выделяют три варианта хирургического доступа:
- через фронтальную (переднюю) стенку;
- сквозь средний носовой ход;
- через ороантральное соустье (свищевое сообщение между верхнечелюстной пазухой и полостью рта).
В зависимости от выбора методики, вида операционного доступа, распространенности и локализации патологических изменений, общего состояния пациента хирург выбирает местную анестезию или наркоз.
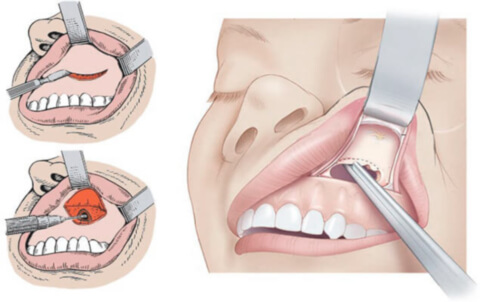
Радикальная гайморотомия проводится как под общим наркозом, так и под местной анестезией.
- Обработка области операции антисептическими веществами.
- Под верхней губой делают горизонтальный линейный разрез тканей десны шириной до 6 см.
- Тканевой лоскут отделяют, поднимают вверх, тем самым хирург получает подход к нижним отделам верхнечелюстной пазухи.
- С помощью специальных инструментов создают отверстие в кости.
- Выскабливают патологическое содержимое (гной, инородные тела), дренируют. Осторожно обрабатывают верхние отделы, так как стенка между гайморовой пазухой и орбитой очень тонкая.
- Создают искусственное соустье с носовой полостью, устанавливают тампон для выведения содержимого.
- Накладывают швы на раневую поверхность.
Радикальную гайморотомию выбирают при необходимости получения широкого доступа в полость пазухи при выраженных, распространенных патологических процессах.
Недостатком методики является длительный период восстановления, высокий риск постоперационных осложнений (кровотечение, повреждение тройничного нерва).
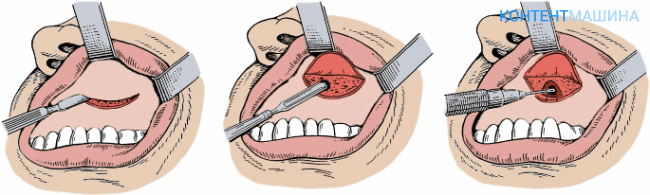
Эндоскопическая гайморотомия на сегодняшний день является популярной методикой, за счет менее выраженного травматического воздействия.
Доступ осуществляется через физиологическое отверстие – носовой ход.
Длительность всей операции не более 30 минут, нахождение в стационаре – до 3 дней. Но, возможно, и проведение в амбулаторных условиях. Проводится под местной анестезией.
Последовательность проведения манипуляции:
- Область оперативного вмешательства предварительно обрабатывают анестезирующим гелем.
- Проводят зонд через носовую полость на уровне средней носовой раковины.
- При необходимости расширяют проход путем растягивания или краевого иссечения.
- Помещают в гайморову полость эндоскоп, состоящий из камеры и манипулятора.
- После проведения необходимых манипуляций, выходят из пазухи.
Преимущества эндоскопической методики вскрытия гайморовых пазух (по сравнению с радикальной методикой) заключаются в следующем:
- исключаются рубцовые изменения на поверхности кожи за счет отсутствия разрезов;
- снижается риск постоперационных осложнений;
- сокращается время восстановления, быстрее сходит отек после манипуляции.
Возможное осложнение после операции – повреждение веточки тройничного нерва.
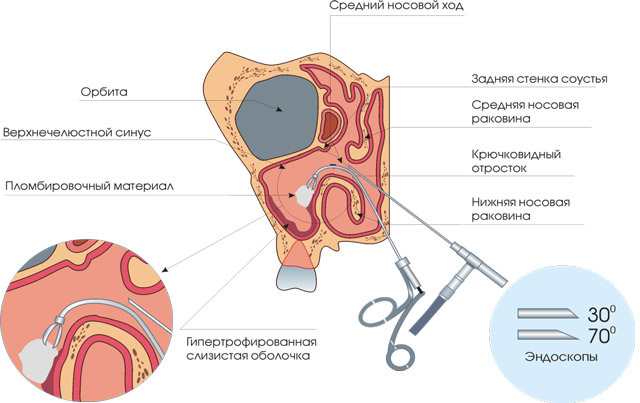
Дополнительные техники гайморотомии
Хирург, который проводит операцию гайморотомию, выбирает методику доступа, основываясь на:
- тяжести заболевания,
- общем состоянии пациента,
- физиологических особенностях строения лицевого черепа.
На сегодняшний день существуют альтернативы радикальной и эндоскопической операциям:
- Техника по Муру: проникновение в верхнечелюстную пазуху осуществляется через разрез мягких тканей параллельно оси носа.
- Методика по Зимонту: проводят обширную резекцию внутренней и передней стенок пазухи. Возможное последствие – повреждение второй веточки тройничного нерва, сопровождающееся чувством онемения зоны вокруг рта.
- Способ вскрытие пазухи по Заславскому Нейману: хирургический доступ проходит из полости рта через область на уровне удаленного зуба. Осложнение – формирование свищевого хода на месте операции.
Возможные осложнения
После проведения гайморотомии возникают осложнения, которые подразделяются на физиологические и патологические.
В первом случае:
- чувство онемения губ, обусловленное действием анестезирующего вещества, исчезает через несколько часов после манипуляции;
- отечность вокруг носа и рта за счет нарушения целостности мягких тканей и сосудистых структур, которая нивелируется при помощи компрессов со льдом;
- головная боль – распространенное последствие любой инвазивной манипуляции, купируется анальгетиками;
- временное повышение температуры, при отсутствии хирургической патологии, проходит без дополнительных лекарственных мероприятий в течение нескольких дней;
- болезненность в верхней челюсти на уровне зубов сопровождает постоперационный период, если доступ осуществлялся через ороантральное соустье;
- неприятные ощущения на уровне шва в период выхода из наркоза.
Причина второй группы осложнений – присоединение бактериальной инфекции, требует незамедлительного обращения к врачу:
- выраженный односторонний отек щеки на уровне гайморотомии;
- асимметрия контуров лица возникает при повреждении нервных структур во время операции;
- выделение слизистого компонента желтого цвета сигнализирует об инфицировании.
Рекомендации после операции
Гайморотомия требует постоперационного контроля у врача отоларинголога в течение месяца.
Дальнейшее посещение доктора определяется скоростью заживления и отсутствием рецидивов.
Для исключения присоединения бактериальной инфекции назначают курсовым приемом антибиотики и растворы для промывания полости носа.
Дополнительно – антигистаминные препараты, с целью уменьшения выраженности постоперационного отека.
При эндоназальном доступе отмечается отечность слизистой оболочки носа, которую купируют сосудосуживающими каплями или спреями.
После оперативного вмешательства рекомендуется покой. В течение 2 месяцев – ограждение от физических нагрузок.
Для предупреждения инфицирования необходимо временно отказаться от посещения бассейна. Баня, сауна, горячий душ, длительное пребывание на солнце противопоказаны в первый месяц после операции.
Важно скорректировать стиль питания – исключить острую, холодную, горячую пищу, так как они могут спровоцировать боль.
Любые вирусные инфекции (грипп, ОРВИ) могут дать выраженные осложнения после операции. Поэтому необходимо избегать переохлаждения. В период массовых заболеваний проводить меры профилактики – прием витаминных комплексов, ношение марлевой повязки, уменьшить контакт с больными людьми.
Посещение санатория, соляных пещер ускоряет процесс восстановления за счет повышения общих защитных функций организма.
Внимательно следить за своим состоянием, при резком повышении температуры, появлении боли, отечности в подглазничной области, нарушении дыхания немедленно обратиться к врачу.
Заключение
Требуют оперативного лечения – вскрытие гайморовой пазухи:
- Воспалительные процессы верхнечелюстной пазухи при присоединении гнойного компонента,
- наличие инородных тел,
- крупные кисты,
- выраженный полипоз .
Существуют различные варианты проведения операции, выбор осуществляется лечащим врачом.
Положительный прогноз будет зависеть не только от хирурга, проводящего операцию, но и от пациента. Насколько строго он будет придерживаться рекомендаций.
Учитывая то, что карциномы верхнечелюстной пазухи встречаются значительно чаще карцином других околоносовых пазух, за прошедшие 100 лет наибольшее внимание уделялось лечению заболеваний именно этой локализации. Ранние попытки удаления верхней челюсти далеко не всегда были успешны, поэтому позднее лечение часто совмещали (или замещали) с лучевой терапией. Из-за близости решетчатого лабиринта, лобной и клиновидной пазух к глазнице и головному мозгу, а также из-за относительной редкости этих опухолей сформировалась концепция краниофациальной хирургии и междисциплинарного подхода к лечению.
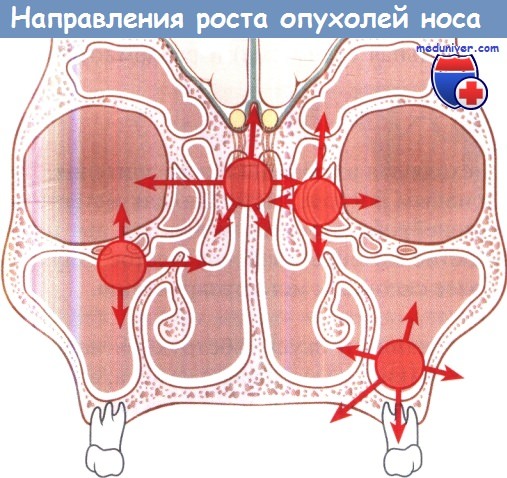
Направления, в которых обычно распространяются
опухоли полости носа и околоносовых пазух.
а) Максиллэктомия. Максиллктомия, или резекция верхней челюсти, используется в первую очередь для лечения опухолей, произрастающих из верхнечелюстной пазухи или вызывающих значительное ее разрушение. В классическом варианте из тканей, расположенных кнаружи от верхней челюсти, формируется латеральный кожно-мышечный лоскут.
Наиболее распространенный вариант формирования лоскута подразумевает выполнение разреза Вебера-Фергюсона, который начинается от латерального угла глаза, продолжается горизонтально вдоль века, переходит на носолицевую борозду и далее вокруг крыла носа к губному желобку. Затем верхняя губа рассекается, разрез идет вдоль переходной складки верхней губы. После обеспечения доступа к верхней челюсти выполняются остеотомии вдоль скулового бугра, верхняя челюсть отделяется от лобной и скуловой костей. Если глаз или основание черепа не поражены, верхней границей удаления выступает дно и край орбиты.
Твердое небо разделяется вдоль средней линии (мягкое небо сохраняется), решетчатый лабиринт отделяется от верхней челюсти. Завершающими остеотомиями разделяются крыловидные отростки, которые также удаляются.
1. Медиальная максиллэктомия. Следующим шагом в развитии хирургии верхнечелюстной пазухи стало появление медиальной максиллэктомии. Ранее разрез Вебера-Фергюсона с удалением медиальной стенки верхней челюсти и латеральной стенки полости носа использовался в том числе и для доброкачественных, и нераспространенных злокачественных опухолей. Новая модификация максиллэктомии включает удаление верхней челюсти при отдельных опухолях через доступ к глубоким областям средней зоны лица посредством радиального молярного, десно-губного и десно-щечного разрезов. Мягкие ткани отсепаровываются и доступ к верхней челюсти обеспечивается из-под верхней губы.
2. Эндоскопическая медиальная максиллэктомия. Эндоскопическая медиальная максиллэктомия является последним этапом более чем столетнего развития хирургии верхней челюсти. Подобно открытым доступам к латеральной стенке полости носа, эта операция подразумевает полное ее удаление. Поскольку в ходе операции пересекается носослезный проток, для предотвращения эпифоры рекомендуется установка стента или проведение дакриоцисториностомии.
Операция приводит к излечению у большинства пациентов. Ее ограничения обусловлены трудностями при обеспечении доступа к передней стенке пазухи, а также отсутствием опыта у большинства хирургов.

Наружный подход при медиальной максиллэктомии посредством разреза
по носо-лицевой борозде обеспечивает хороший доступ к медиальной стенке верхнечелюстной пазухи. 
(а) Перед радикальной максиллэктомией с экзентрацией орбиты по поводу плоскоклеточной карциномы верхнечелюстной пазухи с прорастанием в глазницу нанесены контуры разреза по Веберу-Фергюсону.
Разрез захватывает верхнее веко для необходимости полной резекции опухоли, обычно он проходит книзу от нижнего века.
(б) Интраоперационная фотография того же пациента, показаны образовавшиеся полости после удаления глазного яблока и опухоли верхнечелюстной пазухи.
N — нос; О — полость глазницы с выстилающим ее расщепленным кожным лоскутом. SG — кожный трансплантат, выстилающий образовавшийся дефект после отсепаровки лоскута по Веберу-Фергюсону.
(в) Операционный препарат, состоящий из верхнечелюстной пазухи и глазного яблока пациента. Стрелкой отмечен левый глаз; HP—твердое небо; IT — нижняя носовая раковина.
(г) Интраоперационная фотография, демонстрирующая закрытие послеоперационной раны, а также тампон в левой глазнице для фиксации выстилающего полость лоскута.
б) Краниофациальная резекция. В настоящее время разработано несколько хирургических подходов для удаления опухолей, поражающих как лицо, так и мозговой череп. При большинстве опухолей околоносовых пазух для доступа к переднему основанию черепа используется та или иная вариация лобной краниотомии. Стандартная бифронтальная краниотомия обеспечивает наилучший доступ к опухоли, но при ней осуществляется наибольшая ретракция лобной доли, и, следовательно, замедляется восстановление в послеоперационном периоде.
Способ удаления зависит от степени поражения твердой мозговой оболочки и вещества мозга, общего состояния пациента, возможности реконструкции образовавшегося дефекта. Как правило, дефекты дна передней черепной ямки закрываются перикранильным или свободным лоскутом, а дефекты лобной области тем или иным костным трансплантатом. В большинстве центров используется лучевая терапия, возможно сочетание с химиотерапией при наличии соответствующих показаний. Преодоперационная лучевая и химиотерапия могут позволить проведение органосохраняющих операций.
При некоторых эстезионейробластомах или плоскоклеточных карциномах, прилегающих к зрительному нерву, возможно проведение лучевой или химиотерапии, что позволяет сохранить зрение. Аденоидные карциномы, напротив, устойчивы к консервативной терапии и требуют радикального хирургического удаления.
в) Эндоскопическая хирургия основания черепа. Основываясь на своем опыте расширенной эндоскопической хирургии пазух, многие хирурги используют эндоскопический эндоназальный подход для удаления доброкачественных и неагрессивных злокачественных опухолей (например, эстезионейробластом). Успешность проведения операции в соответствии с базовыми принципами онкологии зависит от следующих факторов:
(1) опыта хирурга в эндоскопической медиальной максиллэктомии и других доступах для удаления новообразований;
(2) опыта хирурга в пластике ликворных фистул и энцефалоцеле, необходимого для реконструкции дефектов основания черепа;
(3) опыта хирурга в операциях на орбите и зрительном нерве и
(4) распространенности опухолевого процесса.
Но после полного удаления основания черепа его восстановление настолько сложно, что ограничивает более широкое распространение данных методик. В то же время, не поддается сомнению тот факт, что сами пациенты отдают предпочтение правильно проведенной и онкологически корректной эндоскопической операции.

Эндоскопическое удаление инвертированной папилломы с прорастанием в основание черепа. Слева показаны этапы операции.
Этап 1 — частичное удаление опухоли для лучшей визуализации краев. Этап 2 — удаление переднего края опухоли, материал отправляется на гистологическое исследование.
Этап 3 — выделяется и резецируется дистальный участок новообразования. Этап 4 — резекция переднего основания черепа.
Наиболее важный этап операции, который требует обеспечения широкого доступа. На изображении справа показана эндоскопическая резекция опухоли, в правом углу изображения видна твердая мозговая оболочка. 
Пациент с плоскоклеточной карциномой правой верхнечелюстной пазухи,
длительное время не обращавшийся за медицинской помощью.
Естественная прогрессия заболевания.
г) Прогноз. Определение стадии необходимо для прогнозирования на основе клинических данных и соответствующего планирования лечения. Около 5% опухолей возникают на голове и шее, еще 5% из них — в полости носа и околоносовых пазух. Чаще они встречаются в верхнечелюстной пазухе, реже — в решетчатом лабиринте; локализация в лобной и клиновидных пазухах составляет 4-5% от всех злокачественных новообразований пазух. Прогноз ухудшается при распространении процесса за пределы носа или околоносовых пазух, при повреждении важных анатомических образований, лимфатических узлов, при наличии отдаленных метастазов.
При опухолях верхнечелюстной пазухи прогнозировать течение заболевания помогает линия Онгрена, проведенная от медиального угла глаза до угла нижней челюсти. Новообразования, расположенные выше чаще распространяются в глазницу, крылонебную и подвисочные ямки, прогноз при этом более неблагоприятный, чем при инфраструктурных опухолях (ниже линии Онгрена).
Ключевые моменты:
• Доброкачественные и злокачественные опухоли околоносовых пазух происходят из особого вида эктодермального эпителия, который назван шнейдеровским в честь своего первооткрывателя, Конрада Шнейдера.
• Инвертированные папилломы являются вариантом шнейдеровских папиллом, они характеризуются инверсией эпителиального роста в подлежащую строму. Наиболее часто они расположены на латеральной стенке полости носа и в околоносовых пазухах. Плоскоклеточные карциномы иногда встречаются при инвертированных папилломах, но их этиология неясна.
• Всем пациентам с рецидивирующими носовыми кровотечениями или затруднением носового дыхания должна быть проведена эндоскопия полости носа. Если симптомы длятся более четырех недель, предполагается наличие новообразования, которое должно быть исключено при эндоскопии.
• В диагностике опухолей полости носа, околоносовых пазух и основания черепа необходимо выполнение как КТ, так и МРТ.
• Хирургическое лечение опухолей носа и околоносовых пазух развивалось в сторону эндоназальных эндоскопических доступов. Какой бы доступ не использовался, обязательным является полная резекция опухоли; хирурги должны использовать оба подхода в зависимости от показаний.
Читайте также:

