Лапароскопическое удаление паратубарной кисты
Паратубарная киста яичника представляет собой один из видов серозных кистозных образований, которые чаще всего диагностируются при обследовании женской репродуктивной системы. Возникает она на одном из придатков яичников и по своей сути является доброкачественным образованием, неспособным принимать злокачественную форму. Несмотря на это, дальнейшее ее развитие представляет собой некоторую опасность для организма и требует определенных методов лечения.
Характерные особенности
Паратубарное новообразование представляет собой полость, увеличение которой происходит от наполнения ее жидкостью.
Ее характерной особенностью, отличающей от подобных образований, является невозможность видоизменять нормальные клетки тканей, выстилающих оболочку кисты в злокачественное состояние, то есть неспособность малигнизироваться и перерождаться в опухоль.
Возникать паратубарная киста способна на правом и на левом яичнике, имеет округлую форму в виде одной камеры, наполненной светлой жидкостью. Разнообразен и ее размер: бывает довольно большая и занимает значительное место в полости живота и в области малого таза, а может едва достигать 5 см. Причем неважно, в течение какого периода происходило развитие. Величина полностью зависит от активности ее роста. Стенки этих образований не превышают толщины в 2 мм, а располагаются по бокам матки или чуть повыше ее, между трубой матки и яичником.
Более вероятно ее образование у женщин репродуктивного возраста, между 20 и 40 годами.
Причины появления
Причины возникновения паратубарных кист различны и однозначного мнения на этот счет до сих пор не существует. Одним из основных факторов, провоцирующих ее появление, считают особенности в строении придатков, когда протоки их канальцев по какой-либо причине остаются закрытыми и по мере скопления в нем жидкости, на яичнике образуется киста. Однако, к появлению такого рода образований, отягощенных осложнениями, могут привести и другие действия, а именно:
- изменение гормонального уровня. Большая вероятность образования кисты паратубарной формы возникает в периоды активной перестройки гормонов,
- нарушения в функциях эндокринной системы,
- искусственное прерывание беременности,
- инфекции, передаваемые половым путем,
- нарушения в стабильности менструального цикла и преждевременное половое созревание,
- лечение с применением препарата Тамоксифен для устранения злокачественных состояний в молочной железе,
- чрезмерное ультрафиолетовое излучение и злоупотребление горячими ваннами,
- повторяющиеся стрессы и нестабильность психоэмоционального состояния.
Каждая из этих ситуаций способна повлиять на образование и развитие паратубарных кистозных образований. Однако, как считают специалисты в области медицины, патологические изменения с их развитием, чаще происходят именно из-за гормонов, поэтому особое значение придается постоянному контролю за своим гормональным уровнем.
Основные признаки развития паратубарной кисты
Выраженность симптомов паратубарного кистозного образования напрямую зависит от его величины. Когда киста имеет небольшие размеры, то симптомы наличия в организме женщины практически отсутствуют. Однако, по мере ее развития и роста, клинические проявления тоже усиливаются, а пациентка способна почувствовать такое изменение в своем организме:
- появление болезненности внизу живота, отдающей в область поясницы. Боль усиливается после физических нагрузок или половой близости,
- ощущение онемения в анальной зоне,
- затруднение процессов мочеиспускания из-за сдавливания мочевого пузыря кистой большого размера,
- нарушения с опорожнением кишечника, вызванного этими же причинами,
- увеличение объема талии и размера живота,
- проблемы с зачатием.
Проведение диагностики

Диагностика такого рода образования нередко осложнена, особенно ее начальная стадия развития, так как основные симптомы кистоза проявляются при достижении ими большого размера. Поэтому, подозревая у себя такое нарушение, необходимо обратиться к гинекологу и пройти назначенное им обследование. Диагностические методы, которые будут необходимы, заключаются в следующем:
- клинические лабораторные анализы (крови, мочи и влагалищного мазка),
- исследование на состояние гормонального уровня,
- визуальный осмотр гинеколога,
- проведение УЗИ.
Дополнительно составляется история заболевания, куда вносят подробные сведения пациентки о прошедших родах, перенесенных заболеваниях и имели ли место искусственные прерывания беременности.
Лечение и прогноз
Паратубарная киста никогда не рассасывается самостоятельно и, к сожалению, поспособствовать получению такого результата невозможно использованием каких-либо лекарственных препаратов. Медикаментозные средства при этом виде кистоза применяют только для устранения болевых признаков и для скорейшего восстановления в послеоперационном периоде. Проводимое лечение зависит от размера и симптоматики. Мелкие образования, как правило, не подлежат удалению, за их активностью осуществляют контроль при помощи УЗИ.
Кисту, достигающую средних размеров и более крупные (2,5 см) удаляют, особенно если новообразование причиняет боль, вызывает изменения в менструальном цикле и становится причиной бесплодия. Для проведения операции используют малоинвазивный метод – лапароскопию, заключающуюся в удалении кисты яичника посредством проколов в брюшной стенке. В более серьезных случаях проводится полостная операция лапаротомия.
Особую важность в подобных ситуациях придают регулярные профилактические осмотры, благодаря чему удается своевременно диагностировать возникшую патологию. Подобный контроль позволяет избежать нежелательного осложнения и удалить паратубарную кисту лапароскопическим способом, пока она не доросла до крупных размеров способом и в то же время сохранить нетронутым яичник. 
Влияние паратубарной кисты на зачатие и вынашивание беременности
Новообразование, которое достигло особо крупных размеров, оказывает неблагоприятное воздействие на близлежащие органы. От его давления страдают функции яичников, матки и маточных труб, мочевого пузыря, кишечника и других. Большой размер нередко становится причиной бездетности, так как ее сдавливанием нарушается проходимость маточной трубы. В этом случае женщина будет предпринимать бесконечные попытки зачатия, однако, результат всегда будет отрицательный.
Если зачатие все-таки произошло, то именно дальнейшее развитие беременности способно повлиять на характер кисты и ускорить ее разрастание. Этим объясняется та закономерность, что в период беременности из-за изменения гормонального уровня происходит не только более значительный ее рост, но и обостряются многие хронические гинекологические болезни.
С ростом плода в последний триместр беременности увеличившаяся матка сама начинает давить и смещать кисту. Это угрожает ее разрывом или возникновением опасного осложнения в виде перекрута ножки новообразования. При этом, следует иметь в виду, что перекрут с большей вероятностью возникает у совсем юных девушек и девочек, так как связки в этом возрасте более длинные и образ жизни активнее.
В том случае, если наличие паратубарного кистозного образования мешало зачатию и женщине проведена операция по его удалению, то забеременеть ей можно только спустя три-четыре месяца после хирургического вмешательства и никак не раньше. Если проведено удаление одновременно с яичником, то не стоит отчаиваться и считать невозможной планируемую беременность. Потеря, к примеру, правого яичника несколько снижает фертильность женщины, но возможность забеременеть для сохраняется, хотя на это и потребуется некоторое время.
Не в моих правилах писать отзывы на лекарства и медицинские процедуры: это всё жутко индивидуально и я в полной мере не владею нужной информацией, но так вышло, что в мае 2015 врачи поставили меня перед фактом: нужна операция, собирайся, Татьяна, с духом. А после этого я начала страдать ипохондрией, шерстить медицинские сайты и форумы, чтобы узнать, что мне ждать и как всё будет. Тем не менее, полной информации я так и не получила, а потому страх мой был велик, так что решила написать всё историю в подробностях, дабы, во-первых, хоть как-то успокоить тех, кому подобное предстоит, а, во-вторых, рассказать какие штуки выкидывают наши врачи и как стоит подстраховаться пациенту.
Началось всё с того, что по скорой я загремела в гинекологическое отделение городской больницы. В 25 это было моей первой госпитализацией, так как больниц я боюсь до смерти и даже воспаление лёгких лечила дома, так что чего ожидать и как оно всё будет абсолютно не знала. В общем-то, положили меня с острым аднекситом яичника и на том основании, что у меня кисты с обоих сторон, одна из которых достигает размера 5,5 см ("пять с половиной, Карл!" - как сказали бы в мемах, запомните эту цифру, она вам ещё пригодится), так что может потребоваться срочная операция. Так вот по УЗИ большая киста была дермоидной и справа, хотя обратилась я с болями слева. "Так бывает!" - ответили мне врачи и рассказали о том, что будет с кистой, если я забью на это дело.
В общем, через пару дней меня выписали домой, с условием, что в скором будущем я вернусь на операцию по удалению этой самой дермоидной кисты, которая состоит из жира, волос, зубов и прочих прелестей. Посовещавшись с лечащим врачом, решено было с этим делом совсем не тянуть, учитывая, что в июле предстояла поездка за границу (киста лопнет, али перекрутится, и тогда я испытаю как минимум массу неудобств, а как максимум - репатриация хладного трупика на родину после перетонита), а некоторые необходимые результаты анализов на руках. Но, как это обычно бывает, очередь на оперативное лечение по полису ОМС длинною в несколько месяцев, так что, набрав воздуха в грудь, пришлось заявить о своей готовности оплатить стоимость операции, наркоза и послеоперационного ухода самостоятельно. Вся прелесть вышла мне в 18 тысяч рублей, что, согласитесь, не так уж дорого, но учитывая мой доход размером меньше прожиточного минимума по региону, всё-таки несколько ударило по карману.

Между записью и датой операции у меня было 10 дней на сбор необходимых анализов, а это: анализ крови на вич и гепатиты, ЭКГ, определение группы крови и резус-фактора, осмотр терапевта и его "разрешительная справочка", флюорография. Список мой короток потому, что, как я уже сказала, часть анализов (узи, общий анализ крови, общий анализ мочи, кровь на биохимию, мазки) у меня уже была на руках после госпитализации. А вот часть из них глав. врач отделения оставила вовсе без внимания (в выданном мне списке так же значились осмотр лора, стоматолога, колькоскопия, фибриноген) и ничего этого в виду относительной срочности операции я не сдавала. В общем-то, оказалось, что за 10 дней даже работая вполне реально насобирать всё нужное для операции, правда, пришлось, во-первых, понервничать, во-вторых, раскошелиться. Часть анализов входит в список услуг по ОМС, но, к примеру, анализ на гепатиты В и С у нас в городе делаются 5-7 дней, у меня этого времени не было, т. к. нужно было получить попасть к терапевту уже с результатами, а учитывая, что на моём участке его нет уже 3 года, сделать это не так просто.
Как ни странно, делать анализ на онкомаркеры меня никто не просил (даже не спросил, что там с моими родственниками), и врач, и заведующая отделением постановили, что киста у меня ну прям точно дермоидная и волноваться насчёт злокачественности нечего.
Как оказалось в дальнейшем, всем, кто ложится на лапароскопию (и не важно, что именно вам оперируют, если речь идёт о брюшной полости) необходимо иметь с собой две вещи: компрессионные чулки и чудесный напиток фортранс. Меня не известили ни о первом, ни о втором, но как-то про первое я ещё умудрилась вычитать в интернете и спросить у участкового гинеколога, а вот про второе я узнала уже после госпитализации, в палате.
Собственно чулки или бинты нужны для того, чтоб минимизировать риск тромбоза. Нынче аптеки предлагают варианты на любой вкус и кошелёк, но в среднем ценник такой приблуды в 1200, что, согласитесь, немало, если вы планируете просто 4 дня полежать в больничке. Варианты за 500 рублей больше походили на жёсткое мочало, надевать которое на ноги будет уже отдельной пыткой, так что я в итоге нашла середняк за 700 с копейками (писать отдельно отзыв не буду, так что пару слов: я взяла компрессионные чулки до бедра с открытым носком от фирмы "Центркомпресс", 2 класс компресс и второй же размер, который мне подобрали в аптеке. Ничего хорошего сказать о них не могу, хотя, принципе, ноги мои не ныли и не болели. Первый день чулки сидели как влитые, а вот на утро после операции просто скатывались мне до колена и ни о какой компрессии, ясно дело, речи не шло).
Что касается фортранса - то это, грубо говоря, слабительное, которого нужно выпить около трёх литров для полного очищения вашего кишечника. Как говорят, вкус довольно мерзкий и идёт он туго, но единственная альтернатива ему - старая добрая клизма. И опять всё впервые в 25: раз уж у меня фортранса не было, мне была обещана тёплая клизма (2 вечером, одна утром). Как оказалось, не так страшна клизма, как её малюют: не нужно было ничего пить часами, абсолютно бесплатное "удовольствие" плюс гарантированный результат (из троих, у кого была плановая операция, я отправилась на клизмы, а две девушки пили фортранс, в итоге одну всё-таки "добивали" клизмой, так она получила двойное наслаждение).
Я знала, что перед операцией есть запрещено, а потому, раз уж моя госпитализация была назначена на понедельник, последнюю порцию еды я получила в воскресенье, после работы. В итоге, операцию-то мне назначили на вторник и без еды я пробыла довольно долго, из-за чего на утро перед операцией у меня была тошнота и тремор, сложно сказать, что сработало больше: голодание или адское волнение. А вот пить накануне было можно, ровно до 12 ночи с понедельника на вторник, но никто мне опять же не сказал, что пить нужно было как можно больше, в итоге из моей бутылки ушло менее половины стакана воды (я в принципе воду пью мало) и организм мой был жутко обезвожен, хотя предстояли ещё сутки голодовки и засухи (пить после операции нельзя, а учитывая, что был уже июнь и довольно тепло, я прям чувствовала себя героем американского блокбастера, где чувак днями бредёт по пустыне где-нибудь в Неваде или Тихуане, а вокруг кружат вороны, метящие на его потрескавшиеся губы).
До операции меня больше всего волновал один вопрос: будут ли после операции из меня торчать какие-нибудь трубки. У меня было прекрасное осознание того, что если что-то будет, то как бы не было общее самочувствие, я просто начну рыдать от жалости к себе и прощай нормальная температура и ранняя выписка. Мне было обещано отсутствие дренажа, если всё "пойдёт как надо", но, вот про катетер никто не упомянул, он был со мной ещё 6 часов после операции.
Непосредственно перед операцией меня отвели в смотровую, где раздели, частично омыли, вставили мочевой катетер и добрили (опять же, про то, что откуда и как тщательно нужно удалять никто не говорил: часть клиник просит удалять даже пушок с живота, а некоторые наоборот предупреждают, что заранее до ничего брить не нужно, т. к. есть вероятность занести инфекцию), так что оговаривайте эту тему с врачом, вроде мелочь, но потом возникают казусы. Никаких рубашек не было, просто попросили лечь на каталку и накрыли простынёй. Следующие 10 минут были самыми страшными в моей жизни, я поняла, что ещё несколько раз защитила бы диплом или прошла бы стрессовые собеседования, лишь бы избежать операционного стола.
В операционной меня ждали только анастезиолог и медсестра, никакой радостно приветствующей команды врачей, только стол с какими-то тряпочками вместо ремешков. До этого у меня был разговор с анастезиологом, было сказано, что при лапароскопии по удалению кисты используется только эндотрахиальный наркоз ( в моём случае, естественно, платный), но никаких масок я не запомню. Действительно: всё, что я запомнила - это завязывание моих рук, подключения аппарата по измерению жизненных показателей и укол в вену, после которого через пару секунд я уже отключилась.
В моём представлении очнуться я должна была либо уже в палате, либо в операционной, но в присутствии моего оперирующего врача, который скажет хотя бы пару слов о том, что же там из меня вырезали. Но нет, 10 минут после операции оказались даже ещё более пугающими, чем последние до: меня разбудили всё те же операционная медсестра и анастезиолог, но дышать я не могла, всё горло было забито и пересушено, плюс, сначала ещё даже трубку не вытащили. Дальше дело пошло не лучше: трубки не было, но я могла только хрипеть (во время операции была искусственная вентиляция, так что несколько часов верхние дыхательные пути просто не работали и включиться им оказалось не так-то просто), хрипела я долго, ко всему прочему меня трясло и периодически я отключалась. В итоге анастезиолог попросить санитаров пока оставить меня в операционной, а медсестра просто начала давить мне на живот и швы с фразой "это чтоб ты проснулась". Ну, какую боль я при этом испытала, думаю, представляете.
В целом, отходняка от наркоза не было: через 10 минут меня привезли в палату, сознание было уже ясное, я могла не только дышать, но и говорить, никакой тошноты и рвоты, со зрением тоже всё в норме. Ко всему прочему, пока я была на операции, меня перевели из одной палаты в другую, но мои вещи, естественно, никто не перенёс, так что я ещё и описывала, где что моё лежит и как оно выглядит.
Что касается боли, то от неё никуда не деться, даже если дырочки в вашем животе небольшие, до обезболивающего она была, но достаточно было только одного укола непосредственно после операции, второй я попросила только на следующее утро и то, потому что у меня сильно болели рёбра (при лапароскопии тело буквально накачивают газом, от чего органы смешаются, а сам газ давит на ключицы, рёбра и пр., в итоге после операции не так страшна боль от прооперированных органов и швов на животе, как от последствий газа).
Операция моя была около 11, в 2 я уже разговаривала с мамой по телефону, в 18 после удаления катетера встала и походила. Всё было вполне терпимо, даже эмоциональное состояние оказалось стабильным: я разговаривала с соседками по палате и медперсоналом, писала смс и думала о том, что самое страшное уже позади.
В больнице я пробыла ещё три дня после операции, вечером третьего после последнего укола меня отпустили домой, велев прийти за больничным через 4 дня. Как я поняла, это нормальная практика, если нет никаких осложнений, но бывает и по-другому, так что точно вам никто не скажет, когда именно вы отправитесь домой. Поступившая со мной в один день девушка была в больнице даже когда я пришла через неделю после выписки снимать швы, потому что у неё держалась температура (причём, больше никаких жалоб не было), тех, кого с аналогичными диагнозами оперировали в срочном порядке тоже держали дольше в среднем на 3 дня.
Ну а теперь переходим к самому интересному. Вечером после операции ко мне пришла лечащий врач (это была всё та же женщина, которая занималась мной при экстренной госпитализации, я сама попросила и она была не против, чтоб и операцию делала и вела меня при плановой именно она) и сказала, что справа ничего не было. Никаких 5,5 см дермоидной кисты, которая ясно была видна по узи и стояла в моём диагнозе и из-за которой, собственно, и был затеян весь сыр-бор. Выяснилось, что была параовариальная киста слева (но, параовариальные кисты не так страшны и медленно растут, я вполне могла бы жить с ней до осени и оперироваться бесплатно, а то и вовсе ходить с ней годами, наблюдая), плюс при лапароскопии был обнаружен эндометриоз позадиматочного пространства, подозрения на который до этого никакого не было.

Если честно, мне было уже всё равно, так как деньги уплачены, дырочки в боку сделаны и я была дико измотана постоянными анализами. Другое дело, что, как я поняла, такие ошибки в диагностировании - вовсе не редкость и бывают более тяжёлые случаи. Со мной в палате была девушка, которую отправили на экстренную операцию в связи с внематочной беременностью (акцентирую: беременность запланированная), якобы эмбрион в трубе, поэтому возможна удаление трубы, да и плод - явно не жилец. После операции оказалось, что трубы чисты и проходимы, после анализа на ХГЧ, нескольких тестов на беременность и ещё одного узи оказалось, что плод в матке, всё было нормально, но после наркоза на раннем сроке и оперативного вмешательства, понятно, что ни о каком сохранении речи не идёт.
Но вернёмся к моему случаю. Итак, после лапароскопии у меня осталось три дырки: маленькая справа и разрезы побольше слева и над пупком. Последний был с внутренним швом и рассасывающейся ниткой, справа сделали только один шов и довольно аккуратный, слева - три. Через сутки после операции мне было предложено заклеивать швы пластырями, так как у меня началась аллергия на лейкопластырь, да и в целом, тогда не нужно будет ничего менять каждый день. Я выбрала гипоаллергенные пластыри космопор, они есть разного размера и с различными "ништяками", типа ионов серебра или суперстерильностью. Выглядело всё относительно прилично, неудобство пластыри не доставляли, так что это куда лучше, чем лепить на живот бинтики лейкопластырем.

Швы сняли через 8 дней после операции, а ещё через неделю я пришла выдёргивать рассасывающуюся нитку из верхнего шва, так как они торчала и как-то не спешила рассасываться.

Мне было обещано, что швы станут незаметными к сентябрю, хотя меня и так, в принципе, не смущает их наличие, учитывая, что правая нога у меня с огромным широким швом на колене и 12 дырками рядом с ним, после такого дырочки от лапоры - мелочь. Но уже сейчас, спустя менее, чем два месяца, швы стали куда менее заметными, на фото с пляжа в полный рост, выглядят, как мелкие ссадины на животе.

Собственно кроме этих швов ничто в повседневной жизни не напоминает мне о проведённой операции: первые 10 дней у меня болели рёбра из-за чего сложно было много ходить, вставать и ложиться, потом были сложность с помывкой, но уже через три недели я стала "полноценным человеком", а через месяц и вовсе никаких физических напоминаний. Другое дело, что в моём случае, лапароскопии оказалась вовсе не концом, как предполагалось сначала, а началом, на котором было диагностировано заболевание и удалены его очаги, а вот после этого было ещё несколько врачей, обсуждение схемы лечения длинною в шесть-девять месяцев, ещё масса анализов, куча потраченных нервов и денег.
Конечно, лапароскопия значительно менее травмирующая операция, чем полноценная полостная, но не стоит забывать, что это всё-таки операция и после неё вы не встанете и не побежите (моя мама так и вовсе думала, что делается всё под местной анестезией, через неделю человек даже с вырезанным яичником - полноценный работник, а все мои слова по поводу того, что я физически не могу поливать родительский огород через неделю после операции - это отмазки из-за нежелание сие делать). Травмирующим фактором является и наркоз (просто потому что непонятно, как вы на него отреагируете, даже если у всех остальных всё проходит отлично), и сам факт проведения манипуляций внутри брюшной полости. Плюс нужно быть готовыми к тому, что лапароскопия в любой момент может перейти в полосную операцию, если что-то пойдёт не так, и может быть методом диагностики тех заболеваний, о которых вы раньше знать не знали и никогда бы не заподозрили, что они у вас есть.
Ну и напоследок, парочка советов для того, чтоб обезопасить вас от всяких казусов, вроде тех, что вышли со мной:
- делайте несколько узи в разных местах и у разных специалистов, консультируйтесь не только с врачом из больницы и вашим лечащим, но привлекайте стороннего эксперта, если не для обследования, то хотя бы для устной консультации и комментариев по вашим результатам анализов.
- готовьтесь, что даже если операция бесплатна и делается по ОМС, то вам в любом случае нужно будет потратиться на часть предоперационных анализов (иной раз это упрощает и убыстряет дело), плюс такие мелочи, как компрессионные чулки, бандаж (в случае, если он понадобится), различные свечи (например для ликвидации спаек, да и просто те, что нужны в антисептических целях до операции), лекарства для восстановления микрофлоры после антибиотиков, дальнейшее лечение ( с моим диагнозом только один укол бусерелина стоит около четырёх тысяч, что уж говорить про диферелин за 8, который нужно ставить 6 раз!, а ведь потом ещё нужно приводить гормональную систему в норму)
- будьте морально готовы к тому, что в больнице вы проведёте чуть больше времени, чем планировалось изначально, если всё пойдёт нормально - обрадуетесь, если нет - хотя бы не впадёте в жуткое уныние (плюс, некоторые берут платные палаты, рассчитывая провести в них 4 дня, а когда дней становится не 4, а 14 - это уже для многих проблема)
- обговорите нюансы на консультации с врачом или заведующим отделением: что именно у вас должно быть с собой, какова ваша схема действия накануне операции, где вам получить направления на те или иные обследования
- делайте ксерокопии всего: договор, платёжные квитанции, выписной эпикриз, все анализы, что вы сделали, желательно даже иметь на руках при выписке протокол операции, так как он может понадобиться другим врачам при уточнении вашей схемы дальнейшего лечения (так вышло, что мой гинеколог из ЖК буквально "спихнула" меня заведующей эндокринолого-гинекологического отделения одной из городских больниц, которая, естественно, знать не знала с чем я к ней пришла и насколько всё запущено)
- мойте пупок. Мелочь, но в случае лапароскопических операций - крайне актуально!
Паратубарная киста яичника – эпителиальное доброкачественное образование. Является разновидностью серозной кисты. Ее особенность – невозможность перерождения в злокачественную опухоль. Для устранения патологии назначается хирургическое вмешательство. Медикаментозная терапия в этом случае неэффективна.
- Описание
- Причины развития
- Симптомы заболевания
- Осложнения и последствия
- Применяемые методы диагностики
- Методы терапии
- Прогноз
- Беременность при паратубарной кисте
- Профилактика образования
Описание
Паратубарное, или параовариальное образование представляет собой круглую капсулу. Внутри содержится прозрачная жидкость, за счет увеличения объема которой происходит рост кисты. Обычно патология поражает только один из придатков и располагается между яичником и фаллопиевой трубой.
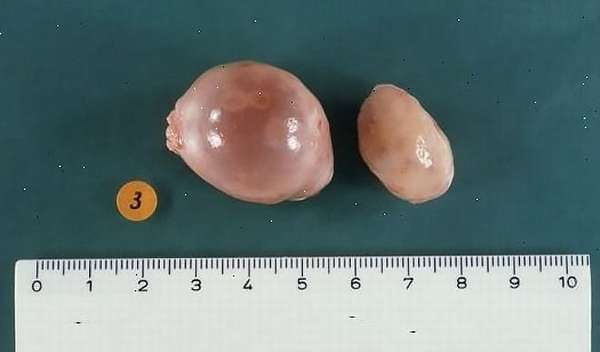
Размер образования варьируется от 2-3 до 15-25 см. Заболевание диагностируется в репродуктивном возрасте. Наиболее крупные виды кист обнаруживаются ближе к 40 годам. Особенно это вероятно это у женщин, не проходивших регулярную диагностику половых органов.
Причины развития
Точные причины появления паратубарной кисты яичника отсутствуют. Существуют лишь предрасполагающие к ее развитию факторы:
- гормональный дисбаланс,
- наличие родов, абортов, выкидышей,
- перенесенные хирургические вмешательства в области малого таза,
- течение воспалительных и инфекционных процессов в половых органах,
- раннее начало месячных,
- прием оральных контрацептивов без назначения врача,
- частые стрессы, хроническая усталость.
Негативно на женское здоровье воздействуют такие факторы, как плохая экологическая обстановка, вредные условия труда, курение и алкоголь. Все это снижает иммунитет, провоцирует развитие многих болезней, в том числе новообразований на яичнике.

Симптомы заболевания
Паратубарная киста малых размеров редко сопровождается какими-либо симптомами. Первые признаки патологии женщина ощущает по достижению образованием диаметра 3-6 см:
- тянущие или ноющие боли внизу живота,
- усиление болевого синдрома при физических нагрузках и половом акте,
- учащение мочеиспускания.

При крупных размерах кисты – от 6-10 см и более – возникают новые симптомы болезни. Их интенсивность увеличивается по мере роста патологии:
- асимметричность живота – он начинает выпирать в области пораженного придатка,
- нарушение менструального цикла – яичник может неправильно функционировать из-за врастания кисты в структуру его тканей или чрезмерном сдавливании органа,
- усиление болей, их иррадиирование в область крестца или поясницы,
- варикозное расширение вен и отечность ног – следствие повышенного давления на сосуды малого таза,
- проблемы со стулом – женщины часто жалуются на запоры, причиной которых является сдавливание кишечника параовариальной кистой большого объема.
При крупном размере образования зачатие затруднено. Это связано со сдавливанием половых органов, в том числе маточных труб, по которым проходит яйцеклетка, а также со сбоями в менструальном цикле.
Осложнения и последствия
Вероятность развития негативных последствий для здоровья женщины зависит от нескольких причин. Риск увеличивается при наличии следующих факторов:
- длительное отсутствие лечения,
- большой размер образования,
- игнорирование симптомов болезни.
При размере кисты не более 3-6 см осложнения для здоровья минимальны. При крупных образованиях вероятно появление симптомов и состояний:
- нарушение менструального цикла,
- дисфункция яичника,
- бесплодие,
- перекрут ножки кисты,
- разрыв образования или самого придатка,
- инфицирование содержимого паратубарной кисты.
Такое последствие, как развитие онкологии половых органов, при данном виде образования отсутствует. Это объясняется невозможностью озлокачествливания его клеток в связи с особенностями их строения.
Применяемые методы диагностики
Обнаружить паратубарную кисту можно только при инструментальной диагностике. Лабораторные исследования необходимы для выявления причины ее развития и сопутствующих патологий. Виды обследований:
| Вид диагностики | Результат |
|---|---|
| Общие анализы крови и мочи | Выявление возможного воспалительного процесса в половых органах |
| Гинекологический осмотр | Пальпация матки, придатков и образования для определения его структуры и примерных размеров |
| Мазок из влагалища | Оценка местной микрофлоры. Исключение течения инфекций |
| Анализы крови на гормональный фон | Необходимы при нарушениях менструального цикла. Выявляется уровень эстрадиола, прогестерона, пролактина, фолликулостимулирующего и лютеинизирующего гормонов |
| УЗИ | Осмотр внутренних половых органов и паратубарной кисты яичника. Замеры диаметра патологии, определение ее типа |
| КТ и МРТ | Более информативны, чем УЗИ. Позволяют послойно оценить структуру новообразования, состояния придатков, ближайших сосудов и лимфоузлов |
| Лапароскопическая биопсия | С высокой точностью выявляет тип кисты |
| Анализы крови на онкомаркеры | Исключение течения рака |
Исследование крови на наличие онкологического процесса и биопсия требуется редко. Параовариальную кисту можно определить с помощью УЗИ, КТ или МРТ.
Методы терапии

Консервативное лечение не подходит для устранения паратубарного образования на яичнике. Медикаменты не воздействуют на данный вид кисты и не могут способствовать ее самостоятельному исчезновению. Лекарства подбираются только при наличии сопутствующих патологий, их принимают до или после оперативного вмешательства.
Для этого могут использоваться следующие средства:
- антибактериальные – убивают инфекции в половых путях, предотвращают нагноение послеоперационных швов,
- гормональные – поддерживают функциональность придатков, препятствуя сбою работы других эндокринных органов,
- антикоагулянты – предупреждают развитие тромбоза после хирургического вмешательства,
- обезболивающие – снимают болевой синдром,
- витамины – используются в период послеоперационной реабилитации, восстанавливают силы организма и мягко регулируют менструальный цикл.
При обнаружении кисты малого размера хирургическое вмешательство не назначается. 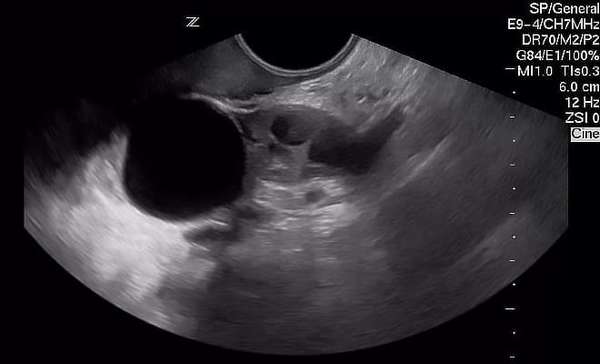
Врач рекомендует регулярное наблюдение патологии путем проведения УЗИ каждые 3-6 месяцев. В случае отсутствия активного роста контроль продолжается, при увеличении ее объема требуется операция. Тем не менее паратубарную кисту можно удалить на любом этапе ее развития.
Устранить патологию народными методами невозможно – некоторые из рецептов допускается использовать только после проведения операции, для ускорения восстановления организма.
Хирургия новообразования необходима при его размерах более 5-6 см. Вмешательство проводится одним из способов:
- Лапароскопия. Малоинвазивная операция, при которой инструменты для удаления патологии вводятся через небольшие проколы в брюшной полости. Назначается при малых кистах.
- Лапаротомия. Требуется при наличии крупного образования. В ходе ее проведения выполняется один большой разрез передней брюшной стенки. Вмешательство такого типа необходимо и при двустороннем поражении придатков или во время экстренной необходимости – при разрыве кисты или перекруте ее ножки.

После проведения операции женщине выписывается больничный на 1,5-2 недели, полный срок восстановления не превышает 1,5-2 месяцев. В этот период нужно соблюдать некоторые правила:
- отказ от интимной жизни,
- проведение гигиенических процедур только в душе,
- запрет на посещение бань и саун,
- ограничение физической нагрузки – занятия активными и тяжелыми видами спорта запрещены, допускается только легкая гимнастика,
- ежедневная обработка швов антисептиками,
- исключение из меню тяжелых для пищеварения продуктов – острого, жирного, соленого, копченого, жареного, алкоголя.
При ухудшении самочувствия после операции нужно обратиться к врачу. В норме острые болевые ощущения от швов проходят через неделю после вмешательства. Слабость исчезает за 5-10 дней.
Прогноз
Прогноз наиболее благоприятен для пациенток, удаливших кисту до появления острых ее симптомов и до достижения ею размеров 10-15 см. 
В остальных случаях могут развиться осложнения, которые нужно устранять дополнительным назначением терапии. Подавляющее большинство пациенток после проведения операции могут иметь детей. Репродуктивная способность остается даже при удалении пораженного придатка – беременность вероятна при наличии хотя бы одного из яичников.
Беременность при паратубарной кисте
Зачать и выносить ребенка на фоне патологии возможно. Это вероятно при малых размерах образования и нормальном функционировании придатков. Кисты размером до 3-6 см никак не отражаются на процессе вынашивания малыша и дальнейшей родовой деятельности.

Осложнения могут возникнуть при активном росте образования. Это повышает риск его разрыва, так как растущая матка будет все больше сдавливать стенки капсулы. В этих случаях назначается хирургическое вмешательство, которое проводится не ранее, чем во 2 триместре.
Зачатие невозможно при нарушении функции придатков на фоне паратубарной кисты. Для наступления беременности следует удалить патологию и восстановить работу яичников с помощью медикаментов.
Профилактика образования
Мероприятий, предотвращающих развитие именно паратубарной кисты, не существует. Для этого подходят правила профилактики, предупреждающие болезни женской половой сферы:
- посещение гинеколога 2 раза в год,
- использование барьерных контрацептивов,
- составление сбалансированного питания,
- прием поливитаминов дважды в год,
- отказ от оральных контрацептивов без назначения врача,
- избегание переохлаждения, в том числе сидения на холодных поверхностях,
- своевременное лечение всех патологий половых органов.
Женщинам, входящим в группу риска, например, работающим на вредном производстве или имеющим аборты и выкидыши, посещать гинеколога следует чаще. Это позволит выявить заболевание на самых ранних стадиях.
Паратубарная киста придатка – новообразование, требующее проведения хирургического вмешательства. Патология крупных размеров способна нарушать функциональность органов малого таза. В запущенных случаях болезни вероятно развитие бесплодия. При своевременном удалении кисты женщина не теряет репродуктивную способность.
Читайте также:

