Кровь в кисте почки после операции

Кисты почки – это заболевание, которое характеризуется появлением внутри ткани почки новообразования, заполненного жидкостью. Оно имеет плотную капсулу, которая отделяет содержимое от здоровых тканей почки.
Характеристика заболевания
Киста почки чаще выявляется у мужчин в возрастной группе старше 40-45 лет. В большинстве случаев патология не проявляется никакими симптомами. Ее часто выявляют при проведении диагностических процедур, например, при УЗИ почек.
Иногда у пациентов возникают несильные тянущие боли в области поясницы, может резко повышаться давление и определяться примесь крови в моче. В некоторых случаях у пациента может прощупываться уплотнение в том месте, где на кожу проецируются почки. Тогда больным стоит знать о кисте почки – что это такое и как проводится лечение.
Лечение
Киста почки, несмотря на бессимптомное течение, считается тяжелой патологией и требует срочного лечения. Единственным способом, позволяющим устранить патологию, является хирургическое вмешательство. Медикаментозное, или консервативное, лечение кисты почки используется только в качестве поддерживающей терапии для пациента.
Показания к проведению операции
Необходимость в проведении операции есть всегда, однако в некоторых случаях вмешательство можно отложить. Это можно сделать, если образование не прогрессирует и не увеличивается в размерах.
Показанием к срочному проведению операции является:
- Инфицирование содержимого полости;
- Разрыв ее оболочки;
- Появление повышенного артериального давления;
- Возникновение сильных болей в области поясницы;
- Нарушение мочеиспускания или появление крови в моче (она окрашивается в красный);
- Возможное перерождение тканей в злокачественную опухоль.
При подозрении на озлокачествление лечение кисты почки проводится в экстренном порядке.
В некоторых случаях при кисте почки операция противопоказана. Это могут быть общие противопоказания – тяжелые болезни сердца и сосудов, дыхательной системы, декомпенсированный сахарный диабет. Данные состояния требуют стабилизации состояния пациента.
Нельзя проводить операцию при наличии такого заболевания, как поликистоз почек. Кроме того, важное значение имеет состояние системы свертываемости крови. Если она работает неправильно, то возможны тяжелые послеоперационные осложнения. Они могут быть спровоцированы:
- Наследственными патологиями системы гемостаза, например, гемофилией;
- Тромбоцитопенией любого происхождения;
- Длительным приемом веществ-антиагрегантов, например, ацетилсалициловой кислоты.
При наличии перечисленных состояний необходимо сначала провести коррекцию состава крови пациента, а затем уже проводить оперативное вмешательство.
Типы операций

При кисте почки лечение можно проводить несколькими способами. При небольшом размере образования можно использовать малоинвазивные вмешательства:
- Чрескожная пункция;
- Лапароскопическое вмешательство;
- Ретгоградное удаление кисты почки.
Также широко применяется и радикальная открытая операция.
При наличии небольшой опухоли без сопутствующих осложнений (озлокачествления, инфицирования) образование можно удалить с помощью чрескожной пункционной склеротерапии. Данная методика предполагает прокалывание кожных покровов и введение пункционной иглы в полость образования.
Операция по удалению кисты почки осуществляется под местной анестезией. После прокола хирург извлекает все содержимое образования в специальный шприц, после чего через этот же прокол вводит в полученную полость склерозирующий состав. Это вещество вводится в ткани на 5-10 минут. В результате его воздействия клетки, выстилающие внутреннюю стенку образования, погибают.
Со временем стенки полости сближаются, а затем и окончательно склеиваются. Патологические элементы, способствующие формированию опухоли, также погибают, вследствие чего повторное развитие патологического процесса невозможно.
Чрескожная пункция кисты почки – это эффективная и малотравматичная операция, широко применяющаяся в современной медицине. Однако ее возможности ограничены. При больших или осложненных кистах стоит использовать другие методики лечения.
Лапароскопическое удаление кисты почки – это способ лечения, при котором патологические ткани из органа удаляют через несколько маленьких разрезов на поверхности кожи. В них вводится специальный лапароскопический инструментарий, а также эндоскоп – трубка с камерой на конце, через которую хирург следит за ходом операции.
С помощью лапароскопов из ткани органа отделяют кисту, вырезают ее и на месте вмешательства оставляют дренаж (трубку для выведения жидкости). Разрезы на коже наглухо ушиваются.
Лапароскопическое иссечение используется наиболее часто, так как оно позволяет с минимальным риском для здоровья пациента провести вмешательство в полном объеме. С помощью него можно лечить кисты любого размера, даже самые крупные.
В случаях, когда необходимо экстренное удаление кисты почки, лапароскопия считается оптимальным вариантом, так как она не требует продолжительной подготовки пациента к операции.
Еще одна малоинвазивная методика, обеспечивающая удаление кисты из почки, – это ретроградное интраренальное вмешательство. Оно предполагает проведение через мочевой пузырь и мочеточник в почечную систему специального зонда с камерой. Киста иссекается с помощью и подшивается к тканям, расположенным внутри органа.
Ретроградное лазерное вмешательство – это методика, которая имеет ограниченное применение. Главным ее недостатком является то, что ткань кисты не извлекается из органа, а остается на месте, в связи с чем сохраняется риск повторного возникновения опухоли.
Данная методика применяется только тогда, когда удалить кисту другими способами нельзя. Если она расположена в глубоких слоях органа, то ни лапароскопическая, ни пункционная операции не смогут обеспечить доступ к новообразованию. Только с помощью ретроградного введения инструментария можно достигнуть тканей кисты и воздействовать на них.
Открытая операция предполагает наличие больного разреза кожи, который наиболее травматичен для пациента. Поэтому на данный момент такая методика применяется довольно редко. Ее делают в следующих случаях:
- При подозрении на озлокачествление;
- При разрыве кисты;
- При слишком большом весе пациента (III стадия ожирения);
- При слишком больших кистах, затрагивающих обширный участок ткани органа.
Для операции пациенту проводится общий наркоз. После этого на боковой поверхности живота делается разрез, который обеспечивает доступ к почке. Хирург устанавливает расположение кисты и прокалывает ее, после чего проводит иссечение кисты.
В особо тяжелых случаях заболевания, когда киста занимает большую часть органа или имеет злокачественную природу, пациенту проводится более радикальная операция – нефрэктомия. Она предполагает удаление части органа или даже одной почки целиком.
Открытая операция – это тяжелая для пациента процедура, которая требует продолжительной реабилитации и оставляет большой рубец на коже. Поэтому использование этой методики показано только в крайних случаях. Предпочтительнее проведение лапароскопии кисты почки.

Реабилитация после операции
После операции на почке пациент должен пройти период восстановления – реабилитацию, которая имеет следующие цели:
- Снижение боли в раннем послеоперационном периоде;
- Ускоренное восстановление тканей почек;
- Быстрое заживление кожных покровов и профилактика инфицирования послеоперационной раны;
- Восстановление хорошего самочувствия пациента.
Реабилитационные мероприятия начинаются сразу же после завершения операции. Это обеспечивает ускоренное выздоровление больного.
После проведения операции пациент должен какое-то время пробыть в стационаре, так как только там ему могут предоставить полноценный круглосуточный уход.
Реабилитация в первые сутки после операции включает в себя ряд мероприятий. По завершению хирургического вмешательства пациент переводится либо в реанимацию, либо в хирургическое отделение. Медицинский персонал следит за восстановлением сознания пациента, нормализацией процессов дыхания и кровообращения. Сразу же больному вводятся анальгезирующие вещества для снятия болевого синдрома.
На вторые сутки после операции больной должен начать вставать с постели и медленно передвигаться по палате. Ранняя активизация пациента – залог того, что реабилитация пройдет успешно. В этот же день проводится удаление послеоперационного дренажа (при отсутствии каких-либо осложнений).
Всего пациент находится в стационаре около недели. При открытых операциях срок должен быть продлен. При этом ежедневно ему ставятся капельницы с инфузионными растворами, вводятся анальгетики, в некоторых случаях – антибиотики (для профилактики инфекции). Каждый день больному проводится перевязка послеоперационной раны. При этом врач должен оценивать состояние рубца, так как в некоторых случаях он может инфицироваться.
Для лежачих пациентов важное значение имеет борьба с пролежнями. Для этого под спину и копчик им подкладываются специальные валики или используются функциональные кровати.
После восстановления нормального состояния пациент выписывается из стационара домой.
Выписка больного из стационара еще не означает, что он должен вернуться к обычному образу жизни. Период реабилитации продолжается еще два месяца. Он включает:
- Прием таблетированных лекарственных средств (анальгетиков, антибиотиков, противовоспалительных препаратов);
- Ограничение физической нагрузки;
- Соблюдение правильного режима питания;
- Отказ от курения, ограничение приема алкоголя.
Часто пациентам назначается физиотерапия, которая ускоряет заживление послеоперационных рубцов и стимулирует восстановление тканей.
Во время периода реабилитации больной должен регулярно посещать своего лечащего врача, чтобы тот мог в динамике отследить его состояние и оценить эффективность проводимого лечения.
Диета после операции
В восстановительном периоде большое значение имеет правильное питание пациента. Он должен соблюдать следующие рекомендации:
- Снизить употребление соли до минимума;
- Ограничить объем выпиваемой ежедневно жидкости;
- Не употреблять в пищу жареные и острые продукты, а также кофе, шоколад, пряности;
- Увеличить содержание растительных углеводов в рационе.
Эти мероприятия позволят снизить нагрузку на почку и восстановить их нормальное функционирование.
Таким образом, киста – это опасная патология, которая при отсутствии лечения грозит развитием осложнений. Пациенты с кистой почки не должны долго думать, что делать. Нужно сразу обратиться к врачу и записаться на операцию. Своевременное лечение и правильная реабилитация – залог быстрого выздоровления пациента.
Лапароскопия почки — один из методов оперативного вмешательства, позволяющий остановить развитие злокачественных и кистозных процессов. В отличие от полного рассечения тканей, после применения специального аппарата отсутствует риск кровотечений. При лапароскопии кисты почки травмы тканей минимальны, проколы на коже не превышают 10 мм.

После данной процедуры отсутствует риск кровотечений и осложнений.
Контроль операции осуществляют через экран и специальную видеокамеру. Также с помощью лапароскопического вмешательства осуществляют пункцию кисты почки. Это необходимо для цитологического исследования или выведения жидкости из капсулы.
Показания к оперативному вмешательству
Перед назначением хирургического лечения пациента диагностируют. Обязательны анализы мочи и крови, УЗИ, а при затруднительном диагнозе — магнитно-резонансная томография или компьютерное сканирование.

Обязательны анализы мочи и крови, УЗИ.
Удаление кисты в почке лапароскопией необходимо для остановки роста полости и снижения риска формирования злокачественного процесса. В процессе операции на кисте почке могут применяться и манипуляции для её фиксации при опущении, а также удаление камней. Показания к операции возникают при больших размерах опухоли почек, которая может провоцировать сдавление соседних тканей и серьёзное нарушение выделительной функции.
Одним из срочных показаний лапароскопии камней в почках является закупорка мочеточников и выделение продуктов распада в кровеносную систему.
Противопоказания
Несмотря на то, что лапароскопия позволяет совершить бескровную пункцию на кисте почки и удалить камни с минимальными последствиями для тканей, существуют некоторые противопоказания.
- Декомпенсированный сахарный диабет.
- Небольшой размер кисты и мелкие камни, которые не сопровождаются симптомами.
- Сильные аллергические реакции на лекарственные препараты.
- Гнойный или воспалительный очаг в организме.
Подготовка к операции
Перед пункцией кисты почки или её удалением выясняют причину патологии. Врач опирается на показатели в анализах. При пиелоэктазии, связанной с нарушением почечной лоханки, может потребоваться исследование КУДИ. Это поможет оценить уровень накопления и выведения мочи.

Приём пищи прекращается за 12 часов.
Приём пищи прекращается за 12 часов, допустимо употребление небольшого количества жидкости. Кроме общих анализов крови определяют уровень свёртываемости, глюкозы, наличие белка и вредного холестерина.
У пациента должны отсутствовать признаки инфекции — температура, рвота и кашель. За неделю до оперативного вмешательства следят за питанием, рацион должен быть сбалансированным, исключают алкоголь, пищу, усугубляющую образование камней.
Виды оперативного вмешательства
В почечной хирургии задействуют несколько методик удаления опухоли лапароскопом. Они подбираются индивидуально для каждого пациента с учётом особенностей организма, хронических болезней и течения патологии.
Метод основан на проколе капсулы и эвакуации её содержимого. Место подбирают как можно ближе к центру. В небольшой участок рассечённых тканей вводят иглу, а затем дренажную трубку. Стенки подшивают и запаивают спиртом. Пациент проходит контрольное исследование в течение 12-14 дней. Процедура по марсупиализации (подшивание к ране) незаменима для тонкостенных врастающих кист.
Полное удаление кисты с сохранением окружающих тканей почки. Капсулу вылущивают осторожно, чтобы не произошло разрыва стенок. Удалённую опухоль кладут в специальный контейнер и запаивают сосуды. Обычно длительность удаления образования занимает не более часа, количество манипуляций зависит от сложности операции (например, ели произошёл разрыв стенок).
Доступ к опухоли в почке осуществляется через уретральный канал. Эндоскоп вводят по естественному пути, достигая чашечно-лоханочной системы. Благодаря гибкости инструментов удаётся не только испарить кисту лазером, но и раздробить камни в песок. Опавшие стенки превращаются в рубец, что исключает рецидив патологии.
К такому методу прибегают в крайних случаях, если во время лапароскопии были обнаружены осложнения — злокачественная опухоль, перитонит, абсцесс брюшных стенок. Открытый доступ позволяет вычистить полость и произвести нефрэктомию вместе с капсулой.
Реабилитация
После лапароскопии почки в послеоперационный период отмечается быстрое восстановление организма, швы накладывают в минимальном количестве. Если пациент чувствует себя хорошо, и у него нет негативных последствий, он может быть выписан на 3-5 сутки. В домашних условиях продолжают принимать обезболивающие препараты, придерживаются щадящего режима.
Диета после удаления кисты почки необходима, чтоб снизить нагрузку на орган. Для обеспечения его нормальной функциональности исключают острые, жареные, копчёные и жирные продукты. Соблюдают стол №5 с минимальным количеством соли.

Соблюдают стол №5 с минимальным количеством соли.
Реабилитационный период после проведения лапароскопической операции может варьироваться от 30 до 90 дней. В этот период важно соблюдать рекомендации врача, контролировать питание и образ жизни.
После операции по удалению кисты почки реабилитационный период длится от нескольких недель до нескольких месяцев. Киста почки — это доброкачественное образование, которое наполнено жидкостью. При своевременной диагностике опухоли доброкачественного характера показана медикаментозная терапия. В противном случае назначается оперативное вмешательство.

Показания для манипуляции — большой размер образования, риски разрыва и инфицирования, дисфункция органа на фоне развивающейся патологии, давление на региональные ткани, сильные боли. Операция проводится несколькими способами:
- чрескожное удаление через прокол в области поясницы;
- лапароскопическое — через 3-4 прокола брюшной стенки;
- ретроградное — через уретру с использованием эндоскопа;
- открытым способом — через рассечение брюшной полости.
Продолжительность госпитализации зависит от способа проведения операции.
Из операционной пациента переводят в отделение реанимации, через сутки — в урологическое отделение. На протяжении 3-5 суток пациенту вводят обезболивающие препараты, проводят антибактериальную терапию. Дренажные трубки удаляются на 5-6 сутки.
Через 2 часа после оперативного вмешательства разрешено пить небольшими глотками. При наличии тошноты и рвоты в течение суток пациент может выпить около 0,5 литров чистой негазированной воды.
На второй день допускаются незначительная физическая активность: повороты с боку на бок, сидение на кровати, ходьба по палате и коридору под присмотром медперсонала.
Первый прием пищи после хирургического вмешательства допускается через сутки. Это может быть нежирный бульон, кефир или йогурт.
При выписке врач даст подробные рекомендации относительно образа жизни.
- Ношение бандажа в первые 20-30 дней после операции во избежание нагрузок на поясничный отдел и мышцы живота.
- Отсутствие активных физических нагрузок (фитнес, бег, плаванье, прочее).
- Ограничение веса, который можно поднимать (не более 3 кг.).
Не рекомендовано переохлаждаться, принимать спиртные напитки и мочегонные препараты, в том числе и продукты, травы с таким эффектом.
Доброкачественные опухоли рецидивируют довольно редко (10-12% случаев), но пациенту рекомендуется раз в полгода проходить консультативный осмотр в кабинете нефролога или уролога, делать рентгенографию или УЗИ почек.
Из лабораторных исследований назначаются:
- клинический анализ мочи;
- тест на микроальбуминурию (концентрацию белка);
- биохимический анализ крови.

Диетотерапия назначается для того, чтобы избежать нагрузки на органы мочевыделительной системы, а также с целью восстановления обменных процессов. Первый и основной принцип питания после иссечения доброкачественной опухоли — снижение потребления белка (мясо, рыба и бобовые — не более 100 г в сутки). Вводить большее количество белка можно по истечении 2-3 месяцев, употребляя нежирное мясо (курица, кролик, говядина, телятина, индейка), рыбу, творог, яйца.
Необходимо снизить употребление соли, но не исключать ее полностью из рациона. Соль содержится в уже готовых продуктах, например, в колбасных изделиях, соленьях, полуфабрикатах, поэтому блюда, которые готовятся на вашей кухне, рекомендуется недосаливать.
Важно соблюдать водный режим. Чтобы избежать нагрузки на мочевыделительную систему, достаточно выпивать 1,5 л чистой воды в сутки, свести к минимуму употребление компотов, морсов и чаев, полностью убрать из рациона растворимый кофе.
Необходимо отказаться от жаренного. Во время готовки отдавайте предпочтение таким видам термической обработки, как отваривание, запекание, используйте пароварку, мультиварку, гриль.
В список запрещенных продуктов входят:
- острые и пряные приправы, специи;
- кондитерские изделия с кремами;
- копчения;
- жирные бульоны;
- маринады;
- консервы овощные, рыбные, мясные;
- спиртные и газированные напитки.
Удаление кисты влечет за собой нарушение обменных процессов, что в дальнейшем может привести к рецидиву или образованию конкрементов. Понизить почечное давление, активизировать выведение жидкости, снять болевые ощущения могут эвкалипт, толокнянка, полевой хвощ, шалфей. Для приготовления настоя нужно взять все травы в равных пропорциях и залить кипятком (по 1 ст. л. на 200 мл жидкости). Следует принимать настой на протяжении 2-3 недель дважды в день по 10 мл.
Можно пить чай, в состав которого входит бузина, спорыш, мелиса и душица. Все компоненты нужно измельчить, засыпать в термос или заварник, залить кипятком с расчетом 400 мл на 15 г сырья. Пить такой чай нужно в течение недели по 1 стакану четыре раза в день.
Отвары из крапивы, петрушки, спорыша и можжевельника способствуют оттоку урины, снимают болевые ощущения. Не менее эффективны мята перечная, хвощ полевой, листья брусники.
Киста почки — доброкачественное, тонкостенное, объёмное образование, развивающееся из паренхимы почки и содержащее, как правило, серозную жидкость. Киста почки представляет собой шаровидную полость. Чаще всего у пациентов диагностируют одиночные кисты почек, диаметром до 3 см, располагающиеся субкапсулярно в паренхиме почки. Кисты примерно с одинаковой частотой встречаются и в правой, и в левой почках. Крупные одиночные кисты, синусные кисты почек, множественные кисты почек встречаются достаточно редко.
Симптомы, признаки и клиническая картина кисты почек
Наиболее характерными симптомами простой кисты почки являются:
- тупая боль в подреберье или пояснице, усиливающаяся после физической нагрузки;
- пальпируемое объемное образование в поясничной области;
- стойкий подъем артериального давления, не имеющий динамики;
- тотальная гематурия.
Простая киста почки не имеет типичных клинических признаков, а у 70% больных протекает бессимптомно, годами и даже десятилетиями не вызывает никаких клинических проявлений. Именно поэтому на основании только клинических симптомов её невозможно достоверно диагностировать. Нередко простую кисту случайно обнаруживают при обследовании больного по поводу заболевания, не имеющего к ней никакого отношения (другие урологические или неврологические заболевания и прочее). При увеличении размеров кисты и сжатии паренхимы почки или мочевыделительной системы появляются характерные клинические проявления.
Интенсивность боли зависит от размеров кисты, её локализации, от состояния связочного аппарата почки. Пальпируемое образование в области почки может служить лишь предположительным признаком простой кисты, так как за кисту можно принять истинную опухоль почки или нижний сегмент смещённой почки.
Диагностика кисты почки
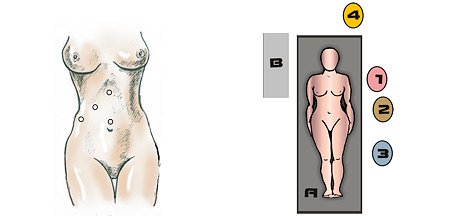
Рис. 1. Количество проколов брюшной стенки места введения троакаров при иссечении кисты справа. Положение пациентки и операционной бригады.
Диагноз кисты почки ставится на основании жалоб пациента, клинической картины и данных инструментального исследования. При подозрении на кисту почки необходимо выполнить ультразвуковое исследование почек, внутривенную экскреторную пиелографию и радиоизотопную сцинтиграфию почек.
При определении показаний к операции (особенно в случае многокамерной кисты или наличии перегородок) и выборе методики хирургической операции при кисте почки, помимо УЗИ и экскреторной пиелографии, необходимо провести компьютерную томографию органов забрюшинного пространства с контрастированием для исключения онкологического заболевания.
Лечение кисты почки
Что делать при выявлении кисты почки? Терапевтических методов лечения кисты почки не существует. До середины гг., до широкого внедрения в медицину методов эндоскопической хирургии почек, больные с одиночной или множественными кистами почки пребывали под динамическим наблюдением и получали только симптоматическое лечение. В случае небольших одиночных кист пациентам выполнялась операция по склерозированию кисты почки под контролем УЗИ. При быстром росте кисты почки пациентам проводилась открытая операция на почке.
Поскольку, в отличие от опухоли, киста почки — доброкачественное заболевание, за кистой в 70% случаев можно осуществлять наблюдение, не прибегая к активным хирургическим действиям. Больным, у которых киста почки не превышает 5 см в диаметре, находится на периферии почки и не вызывает нарушений кровообращения почки и оттока мочи, требуется, как правило, динамическое наблюдение с применением ультразвукового исследования 1 раз в 6–12 месяцев.
Хирургическое лечение кисты почки не проводится в тех случаях, когда киста не беспокоит больного, не вызывает нарушения оттока мочи из почки, а также при тяжелых сопутствующих состояниях больного и нарушениях свертывания крови.
Органосохраняющая операция - лапароскопия кисты почки. Проведено более 250 операций.
- сдавление кистой почки мочевыводящих путей
- сдавление кистой ткани паренхимы почки
- инфицирование полости кисты и формирование абсцесса
- разрыв кисты почки
- большие размеры кисты и/или быстрый рост кисты почки
- боль, вызываемая кистой
- гематурия из почки со стороны кисты
- артериальная гипертензия
- эритремия
- наличие крови в пунктате из кисты или кровоизлияние в кисту
- разрыв кисты или опасность такового
- рак в кисте (на основании радиорентгенологических, эхографических данных или исследования пункционной жидкости из кисты).
- чрескожная пункция кисты почки со склерозированием;
- энуклеация кисты (вылущивание);
- резекция кисты;
- резекция почки с кистой;
- нефрэктомия.
Пункция почки в настоящее время является первым этапом в лечении простых одиночных (солитарных) неосложненных кист почки диаметром до 3–5 см и располагающихся субкапсулярно в паренхиме почки. В настоящее время чрескожная пункция кисты почки проводится только со склерозированием, поскольку пункция кисты почки без использования склерозирующего средства в большинстве случаев ведет к рецидиву кисты и необходимости повторного вмешательства. В некоторых случаях может отмечаться даже увеличение объёма кисты по сравнению с исходным размером. Чрескожная пункция кисты почки проводится под контролем УЗИ, эвакуация содержимого и введение в её полость склеивающего вещества.
Введение в полость кисты склерозанта значительно уменьшает частоту рецидивов (до 2%) в течение года после чрескожной пункции кисты почки. В течение трех лет рецидив кисты после склерозирования отмечается у 7–15% больных.
Необходимо учитывать, что даже при небольших размерах одиночных кист почки технически далеко не все кисты можно пунктировать, что определяется локализацией кисты в почке.
В настоящее время в США и Европе при кисте почек лечение с помощью лапароскопической эндовидеохирургической операция является основным методом. Лапароскопическая хирургия кист почек является современным и малотравматичным способом радикального удаления кист.
Лапароскопическая методика лечения солитарной (одиночной) кисты почки имеет большие преимущества, как перед пункционными методами, так и перед открытыми операциями.
К открытому оперативному лечению простых кист почки прибегают только при появлении осложнений, таких как нагноение или разрыв кисты, злокачественное перерождение её, при кистах, приведших к значительной или полной потере паренхимы почки и гипертензии. Кроме того, из ранее существовавшего большого списка показаний к открытой операции при простых кистах почек остались также сопутствующие урологические заболевания, при которых необходимо проведение открытой операции, например, некоторые клинические формы мочекаменной болезни, стриктура сегмента. Открытое оперативное лечение кисты почки заключается в нефрэктомии, резекции почки, вылущивании кисты или иссечении её свободной стенки.
Иногда путают множественные кисты с врожденным поликистозом почек, лечение этих заболеваний значительно отличается друг от друга.
Поликистоз почки — это врожденное заболевание почек, которое, как правило, передается по наследству. Впервые заболевание проявляется уже в детстве или молодом возрасте, протекает постепенно с медленным нарастанием. Внезапная манифестация возникает крайне редко, на фоне простуды или ослабления организма. В случае острого начала, поликистоз почки проявляется резким подъемом артериального давления и нарушением выделительной функции почек. При обследовании нередко обнаруживаются почки огромных размеров с перерожденной почечной тканью (паренхимой), которую сдавили множественные кисты.
При врожденном поликистозе почек целесообразность иссечения кист сомнительна. Больным с поликистозом почки необходимо проводить хирургическое лечение только в случаях нагноения кист. В целом, для них предпочтительно терапевтическое симптоматическое (паллиативное) лечение, чтобы ограничить рост кист, сохранить функцию почки и на максимально долгий срок отложить необходимость в проведении постоянного гемодиализа и в трансплантации почки. Даже мелкие одиночные кисты почки могут быть причиной развития злокачественной артериальной гипертонии, не поддающейся консервативному лечению. Крупные кисты могут вызвать атрофию паренхимы почки и хроническую почечную недостаточность.

«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное - свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Читайте также:

