Как выглядит шов после удаления опухоли

инновационный подход к лечению сложных ран
Заживление швов и ран
после операции по удалению опухоли
Медленное заживление послеоперационных ран и швов является постоянной проблемой при лечении раковых заболеваний.
Часто шов воспаляется, появляется нагноение, зуд и боль в ране. В первую очередь это связано с ослабленным иммунитетом больного.
Есть и ещё одна причина плохого заживления ран и швов - приобретённая устойчивость микрофлоры к воздействию лекарственных средств. Также, в последнее время, нагноения часто происходят из-за грибкового обсеменения раны. Мази с антибиотиками в этом случае абсолютно бессильны.
Чтобы решить весь комплекс накопившихся проблем, совместно с учёными Российской академии наук и Института хирургии им. Вишневского (г.Москва) разработан Инновационный подход к лечению сложных ран, который реализован в оригинальных препаратах: мазь "Стелланин" и мазь "Стелланин-ПЭГ". Для их создания были использованы новейшие достижения молекулярной биологии.


Активным действующим веществом Стелланин-содержащих мазей является субстанция Стелланин (1,3-диэтилбензимидазолия трийодид). Стелланин представляет собой сложное химическое соединение - органическая часть молекулы воздействует на активность генного аппарата клетки, мощно активизируя регенерационые процессы в ней. Одновременно неорганическая часть молекулы оказывает выраженнное действие на весь спектр патогенных микроорганизмов.
Стелланин в настоящее время является единственным ранозаживляющим средством, восстанавливающим регенерационные процессы у пациентов с ослабленным иммунитетом. Он непосредственно активирует ранее УГНЕТЕННЫЕ процессы регенерации, в 7,5 раз увеличивает число фибробластов в ране - основных клеток, участвующих в восстановлении повреждённого кожного покрова.
В дополнение к регенерационным свойствам, Стелланин обладает мощным антибактериальным эффектом. Он устраняет в ране как бактерии, так и грибы, вирусы, простейшие. Стелланин можно назначать при любой раневой инфекции и быть уверенным в эффективности лечения.
В случае наличия гноя, благодаря вспомогательному веществу (полиэтиленгликолю), входящему в состав мази Стелланин-ПЭГ, рана быстро очищается от гнойного содержимого. Одновременно блокируется воспаление, устраняется боль и отёчность.

" Уже в первые сутки лечения ран мазью Стелланином-ПЭГ отмечается положительная динамика в процессе заживления , уменьшается воспаление. В ране появляются молодые клетки с высоким уровнем обменных процессов". ( Из Отчета, утвержденного Директором Института хирургии им. А.В.Вишневского академиком РАМН В.Д.Федоровым).
Что особенно важно, Стелланин обладает не только мощным ранозаживляющим действием, но имеет собственный противоопухолевый эффект . Исследования, проведённые в Российским онкологическом научном центре им.Блохина (г.Москва) показали, что "действие Стелланина происходит за счет активации митохондрий с последующей гибелью опухолевых клеток " (статья "Цитотоксическая активность препарата Стелланин на опухолевых клетках человека"//Российский биотерапевтический журнал. 2013. №4. С.51-54).
 |  |
Отзывы пациентов
Эффекты препарата СТЕЛЛАНИН ® :
- СТИМУЛИРУЕТ РЕГЕНЕРАЦИЮ ШВА – Стелланин многократно активирует функцию митохондрий и увеличивает их размер (митохондрии - это энергетические "станции" клетки). Этим обеспечивается высочайший энергетический потенциал регенерирующей ткани.
- БЛОКИРУЕТ ВОСПАЛЕНИЕ – Стелланин препятствует синтезу медиаторов воспаления - простагландинов. В результате снижения уровня этих медиаторов прекращается воспалительный процесс.
- ОЧИЩАЕТ ШОВ ОТ ГНОЙНОГО СОДЕРЖИМОГО – благодаря гидрофильному вспомогательному веществу (полиэтиленгликолю), входящему в состав мази Стелланин-ПЭГ, шов эффективно очищается от гнойного содержимого.
- УСТРАНЯЕТ ПАТОГЕННЫЕ МИКРООРГАНИЗМЫ – Стелланин проявляет высокую антибактериальную активность в отношении грамположительных и грамотрицательных бактерий, а также аэробных и анаэробных микроорганизмов, вызывающих нагноение швов.
- Мазь Стелланин-ПЭГ – применяется для лечения мокнущих ран и швов (с жидкими выделениями, при наличии гноя);
- Мазь Стелланин – применяется для обработки швов, не имеющих выделений.
 |  |
| мазь Стелланин ® -ПЭГ 3% – применяется для лечения "мокнущих" швов с жидкими выделениями (при наличии гноя) | мазь Стелланин ® 3% – применяется для лечения швов без жидких выделений |
С помощью этого сервиса также можно заказать доставку Стелланина как в крупные города, так и в удаленные населенные пункты России (к сервису подключено более 14000 аптек). Заказ и доставка бесплатны. Оплата самого препарата осуществляется в аптеке при получении товара.

КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ СТЕЛЛАНИНА
подтверждена специалистами ведущих научных центров России:

Шов после удаления фиброаденомы — это завершение лечения, когда можно облегченно вздохнуть и жить дальше без страха, что у тебя рак молочной железы. Фиброаденома абсолютно доброкачественна, но до её удаления даже самые современные диагностические методы не могут достоверно гарантировать отсутствие рака.
- Что такое фиброаденома?
- Лечение фиброаденомы
- Уход за швами после удаления фиброаденомы
Что такое фиброаденома?
Фиброаденома — доброкачественная опухоль, развивающаяся на фоне неадекватной продукции половых гормонов, поэтому имеют её преимущественно молодые женщины. Пик заболеваемости приходится на время вступления в климактерический период — примерно 45 лет. Завершение менструаций приводит к инволюции железистой ткани, и доброкачественные процессы встречаются всё реже, а рак развивается много чаще.
Все гиперпластические процессы в органах женской репродуктивной системы контролируются соотношением эстрогенов и прогестерона, потому при гормональном дисбалансе у женщины нередко в том или ином наборе сосуществуют мастопатия, гиперплазия эндометрия, миома матки и доброкачественные опухоли груди.
На ощупь фиброаденома имеет четкие границы, ровную и гладкую поверхность, плотная, но не каменная. Она никогда не срастается с кожей, располагаясь внутри ткани железы, легко смещается и безболезненна. Размеры опухолевого узла вариабельны, как правило, в небольшой груди удаётся нащупать сантиметровый узелок.
Различают два варианта фиброаденомы молочной железы:
Разные варианты опухоли не различаются ни симптомами, ни течением, поэтому в практической медицине не имеют прикладного значения.
Доброкачественная опухоль не угрожает перерождением в рак, но рак молочной железы может развиваться, маскируясь под фиброаденому. Ранний рак и малого размера доброкачественный узел трудно различить даже на маммограмме, поэтому все новообразования в молочных железах обязательно подвергают тонкоигольной биопсии и удаляю при сомнениях в доброкачественности микроскопической картины.
Лечение фиброаденомы
Лекарственного лечения доброкачественных новообразований не существует, использование гормональных препаратов помогает сбалансировать выработку половых гормонов, но не рассасывает сформировавшуюся фиброаденому молочной железы.
При абсолютной уверенности в доброкачественной природе, что способна доказать биопсия опухолевого узла, и небольших размерах возможно наблюдение с периодическим рентгенологическим контролем, но регулярное облучение не прибавит здоровья организму и вредит ткани молочных желез.
Подозрительна на карциному молочной железы и потому подлежит хирургическому удалению:
- быстрорастущая опухоль, увеличившаяся в размере за последние 3 месяца наблюдения;
- новообразование у женщины после 35 лет;
- опухоль у женщины из семьи, где отмечался рак молочной железы, яичников и толстой кишки.
Полученные при обследовании объективные доказательства высокой вероятности фиброаденомы, и в первую очередь биопсия, позволят хирургу выполнить более эстетичную операцию с минимальным разрезом ткани.
Операция называется секторальная резекция или лампэктомия, допустима местная анестезия без общего наркоза. Кожа разрезается над проекцией опухолевого узла, причём сегодня прибегают к полулунным, а не разрезу по радиусу. Радиальные разрезы малоэстетичны, дольше заживают и могут деформировать грудь. Наилучший косметический результат дают разрезы кожи по краю соска и по складке под грудью.
Из железистой ткани иссекается только опухоль, которую сразу же отправляют на срочное гистологическое исследование, чтобы не пропустить рак. Хирург старается не повреждать крупных протоков, чтобы не осложнять последующее грудное вскармливание. Целостность тканей железы восстанавливается внутренним швом, на кожу накладываются косметические внутрикожные швы.
Уход за швами после удаления фиброаденомы
По завершении операции на железу накладывается повязка — марлевая наклейка. Перевязка, как правило, проводится ежедневно до полного зарастания раны и снятия швов. Швы снимут через неделю-полторы амбулаторно.
До полного снятия швов на грудь рана обрабатывается антисептическим раствором, нет необходимости в мазях и присыпках.
Швы снимут только при исключении расхождения краев раны, поэтому срок их удаления индивидуален — от 7 до 10 дней. После снятия шва повязка не нужна. Отрывать струп с раны нельзя, душ поможет отхождению корочек.
Через месяц после операции необходим осмотр врача и УЗИ молочной железы, следующее посещение маммолога — через полгода.
Для быстрейшего заживления послеоперационной раны и улучшения самочувствия в нашей Клинике разработаны специальные программы реабилитации с использованием физических факторов и современных аппаратов, специальных лекарственных средств и проводится коррекция гормонального статуса для профилактики рецидива и других патологических состояний молочной железы.

Каждый человек сталкивается с различными повреждениями кожи. Травмы, ожоги, перенесенные болезни, хирургические вмешательства. После заживления на поверхности дермы остаются рубцы. Они не только портят внешний вид кожи, но негативным образом сказываются на психологическом состоянии человека. Иногда на месте раны возникает рубец, который со временем перерастает в онкологическое заболевание – рак кожи.
Рубцы относятся к фоновым предракам и не являются предраковыми заболеваниями, однако на их фоне может происходить развитие раковых клеток. Такое явление встречается как на видимых рубцах, так и не заметных. Рак, который образовывается на рубцах, отличается агрессивным поведением. Частота рецидивов и метастазирования значительно выше, чем у других спонтанных видов рака. Классические схемы лечения онкопатологий малоэффективны. По статистике, среди всех заболевших раком кожи от 2 до 6 % случаев – именно рак кожи, развившийся с рубцов. Основной метод лечения – иссечения рубца и лучевая терапия. Применение лучевой методики в качестве монотерапии дает рецидив в 50% случаев.
Виды рубцов, из которых развивается рак кожи
- После ожогов.
- После полученных травм.
- После свища.
- Длительно не заживающие язвы на дерме.
- Коллоидные рубцы.
- Старческие кератозы.
- Лейкоплакия.
Типы рубцов
Келоидный рубец. Такой рубец образовывается в случае, если заживление раны проходит с отклонением от нормы. В результате в соединительной ткани на месте травмы происходит повышенное деление клеток и образовывается нарост, который и может спровоцировать возникновение рака. Келоид может увеличивать свою площадь путем захвата здоровой ткани эпителия. Такие рубцы растут постоянно, скорость развития зависит от особенностей организма пациента. Келоиды могут образовываться сразу после заживления, или спустя несколько месяцев. Именно сложность своевременного диагностирования является опасным факторов при развитии келоидов.
Рубец после проведения Кесарева сечения. При усложненных родах используется метод кесарева сечения, когда плод извлекается через переднюю брюшную стенку. В результате операции остается массивный шов. Вероятность образования рака кожи на таком виде рубца крайне низко. Решение про удаление стоит принимать после консультации с онкологом-хирургом.
Атрофические. Атрофические рубцы являются следствием глубоких повреждений и расположены ниже уровня окружающих тканей.
Нормотрофические. Плоские рубцы, которые находятся вровень с здоровыми тканями дермы, практически не отличаются от кожного покрова, имеет меньшую эластичность. Такие рубцы образовываются вследствие нормального заживления повреждения.
К пластике рубцов хирургическим методом прибегают для удаления атрофических и гипертрофических рубцов, которые образовались в результате травм, аварий или перенесенных заболеваний. Показанием к операции являются также химические, термические ожоги, бытовые травмы, огнестрельные, ножевые ранения. Основным показанием к оперативному вмешательству является исключение рисков спонтанного рака кожи из рубцовой ткани. Обратиться к помощи хирурга следует также в эстетических целях, когда рубец причиняет дискомфорт, вызывает проблемы личного и социального характера.
В зависимости от локализации, при хирургическом вмешательстве рубцы удаляют следующими методиками:
- Иссечение до 5 мм.
- Иссечение от 5 до 10 мм.
- С пластикой местными тканями (большие рубцы).
В первых двух случаях происходит иссечение рубца на ширину до 5-10 мм, что зависит от его типа, особенностей, размера, расположения на теле. Затем для удаления избытка соединительных тканей кожный покров ушивается специальным, очень тонким шовным материалом, способствующим формированию аккуратного, почти незаметного нитевидного следа шириной от 1 до 3 мм.
В отдельных ситуациях требуется применение метода пластики местными тканями, когда необходимо иссекать большие по площади участки кожного покрова. Для этого может применяться пересадка здорового кожного лоскута.
Если широкий рубец на лице или конечностях создает ограничения подвижности суставов, подкожных структур, вызывает боль вследствие натяжения кожи, производится удлинение рубцов (формирование встречных треугольных лоскутов). Тем самым устраняется чрезмерное натяжение кожи и образуется чуть видимый эстетичный рубец.
Как перед любым хирургическим вмешательством, перед пластикой рубцов пациент проходит тщательное обследование. Определяется резус-фактор, группа крови, сдается анализ крови на свертываемость, биохимию, общий. Пациенту следует на время перед операцией отказаться от алкоголя и приема препаратов, влияющих на свертываемость крови.
Перед хирургическим вмешательством пациент обращается на консультацию к лечащему онкологу-хирургу, который изучает рубец, характер и историю его возникновения, оценивает состояние окружающих тканей (особенно если требуется пластика местными тканями).
Продолжительность операции длится, как правило, от получаса до часа. В зависимости от сложности рубца, возможно применение местного обезболивания или же общего наркоза. Иссечение рубцов выполняется при помощи скальпеля или лазера.
После операции пациенту рекомендуется избегать чрезмерного натяжения в этой области, травмирования, а также попадания прямых солнечных лучей. Швы снимаются на 5-10 день, после чего даются рекомендации по уходу за кожей (увлажняющие средства, лазерная шлифовка и пр.). Результат оценивается по результатам гистологического исследования.
- возникновение гематом и кровотечения;
- результаты не соответствуют ожиданиям;
- возможно проявление невралгии;
- необходимость шлифовки нового рубца;
- рецидив;
- образование новой келоидной рубцовой ткани.
Беременность — один из самых прекрасных периодов в жизни каждой женщины. Но случается так, что по медицинским показаниям родоразрешение естественным путем не всегда возможно. Существует альтернативный метод родов, оперативный или хирургический - кесарево сечение. Доступ к плоду в данном случае осуществляется через переднюю брюшную стенку, на которой, в зависимости от конкретной ситуации, производится продольный или поперечный разрез. Продольный разрез в направлении от пупка до лобка применяется, как правило, в экстренных ситуациях, при угрозах жизни матери или младенца, на шов накладывают нерассасывающиеся нити. Поперечный разрез еще называется косметическим, поскольку он меньше в размерах, на него накладывается саморассасывающийся шовный материал, что способствует наилучшему заживлению. Однако, по ряду причин, шов после заращения превращается в грубый рубец. Факторами, приводящими к столь печальным последствиям, считаются неправильная обработка послеоперационной раны, генетическая предрасположенность к грубому заживлению, избыточная масса тела, послеоперационные осложнения.
Рубцы после кесарева сечения на теле женщины являются косметическим дефектом, который доставляет не только эстетический, но и психологический дискомфорт. Кроме того, наличие рубцов является фактором спонтанного рака кожи. Причины его появления малоизученны, но он может развиваться на рубцовой ткани. В настоящее время, существуют доказавшие свою эффективность методы борьбы с данной проблемой. Пластика рубца после кесарева сечения включает в себя несколько последовательных этапов. Первоначально иссекается имеющийся грубый рубец, затем края вновь образовавшейся раны сопоставляются и сшиваются между собой непрерывным внутрикожным косметическим швом. Используя саморассасывающийся шовный материал, доктор избавляет пациента от процедуры снятия швов. По окончанию накладывается асептическая повязка. Во время проведения пластики рубца после кесарева сечения используется местная анестезия. После проведения пластики рекомендуется избегать чрезмерных физических нагрузок, травматизации области шва тесной одеждой или иными предметами, также оправданно применение косметологических средств, способствующих наилучшему заживлению и закреплению результата.
К преимуществам пластики рубцов после кесарева сечения относится хороший эстетический результат, короткий период реабилитации, возможность вернуться к обычному ритму жизни спустя пару часов после проведения манипуляции. Удаление рубца позволяет исключить появление раковых клеток рубцовой этиологии.
Наилучший эффект от проведения пластики рубцов достигается в первый год после проведения кесарева сечения. Чем больше времени прошло после оперативного родоразрешения, тем сильнее рубец обрастает соединительной тканью, что усложняет технику проведения пластики. Противопоказания к пластике рубца после кесарева сечения: острые инфекционные заболевания, хронические соматические заболевания в стадии обострения или декомпенсации, дерматологическая патология, онкологические процессы. Для принятия решения относительно иссечения рубца после кесарева сечения обратитесь к пластическому хирургу и онкологу-хирургу.
Рубцы на лице, образующиеся в результате патологического заживления ран, являются одной из важнейших проблем, прежде всего, эстетической медицины. Рубцы представляют собой новообразованную соединительную ткань на месте поврежденной кожи. Они могут возникать вследствие е механического воздействия (разрезы, в том числе хирургические, разрывы), термического воздействия (ожоги), последствия заболеваний кожи (акне). При физиологическом течении процесса регенерации повреждений формируются нормотрофические рубцы, соответствующие по величине и форме замещаемому дефекту кожи. Рубцы на лице, особенно келоидные, являются существенным эстетическим недостатком, отрицательно влияют на психологическое состояние пациента и существенно снижают качество жизни. Также это позволяет исключить риск развития онкопатологий кожи из рубца. Добиться полного удаления рубцов на лице невозможно, но правильное сочетание методик позволяет сделать их практически незаметными.
Пластика рубцов на лице заключается в хирургическом иссечении рубцовых образований в пределах здоровых тканей и правильном сопоставлении краев раны с последующим наложением косметических швов. При обширности пораженной зоны производится пересадка кожного трансплантата. Пластика рубцов позволяет максимально сопоставить края раны с последующим формированием тонкого, практически незаметного шва.
Для правильного формирования послеоперационного рубца на лице рекомендуется:
- Избегать инсоляций.
- Избегать чрезмерно нагрузки на область разреза.
- Использовать холодные компрессы с целью уменьшения послеоперационной опухоли.
- Выполнять перевязки в назначенные сроки.
- Не удалять самостоятельно корочки в области послеоперационного рубца.
- Регулярно посещать лечащего врача для мониторинга процесса заживления.
Пластику рубцов на лице рекомендуется проводить на начальных стадиях формирования рубца для достижения лучшего результата. Обычно хирургическое удаление рубца осуществляют через 3-4 месяца после травматического повреждения.
- Беременность и период лактации.
- Воспалительный процесс в области рубца.
- Инфекционные заболевания.
- Тяжелая соматическая патология.
Пожалуй, всем очевидно, что послеоперационные рубцы на коже – это серьезный косметический дефект. На сегодняшний день возможности хирургии позволяют избавляться от послеоперационных рубцов или шрамов быстро и безболезненно. После тщательного осмотра вашей кожи врач примет окончательное решение, каким способом пластики воспользоваться. Удаление рубцов подразумевает несколько этапов:
- Хирургическая коррекция рубцов.
- Шлифовка рубцов.
- Физиотерапевтические методы.
- Криодеструкция шрамов.
Золотым стандартом является хирургическое иссечение рубцов. К этому методу также прибегают в том случае, если другие варианты пластики оказались не эффективны. С помощью специальных инструментов рубец иссекается из кожи и замещается здоровой тканью. Но, если рубец не очень большой, можно ограничиться простым сшиванием краев раны с помощью специальных косметических швов. Хирургическая пластика послеоперационных рубцов, естественно, проходит под местным или общим обезболиванием и занимает от 40 мин до часа.
Как и для каждой медицинской операции, для пластики послеоперационных рубцов существуют свои противопоказания:
- Нарушение свертываемости крови.
- Обострение хронических заболеваний.
- Онкологические болезни крови (нужна консультация онколога).
- Беременность и период лактации.
- Наличие высыпаний на месте предполагаемой операции (вирус Эпштейна-Барр).
Наличие рубцов – фактор развития раковых опухолей. Особенно часто возникают патологии на келоидных и гипертрофированных рубцах. Поэтому, рекомендуется проводить иссечение до того, как будет диагностирован рак. Решение про удаление других видов рубцов – после кесарева, после операций – принимает врач. Для того чтобы добиться максимального эффекта от выполненной операции мы советуем вам заняться лечением свежих рубцов до того, как потребуется снимать швы. Окончательный результат проделанной работы вы сможете оценить только спустя полгода. В этом вам отлично помогут физиотерапевтические методы лечения (лазеротерапия, ультразвуковая терапия, лимфодренаж, микротоки и т.д.), особенно, если оно было начато до 5 дня после наложения шовного материала. Пластика рубцов является недорогой процедурой и доступна для широкого сегмента населения.
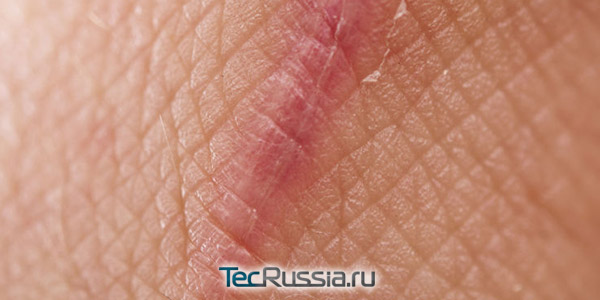 |
Каким бы аккуратным и опытным ни был хирург, какими бы современными шовными материалами он ни пользовался, на месте любого операционного разреза неизбежно остается рубец – особая структура из соединительной (фиброзной) ткани. Процесс его формирования делится на 4 последовательно сменяющих друг друга стадии, причем значимые внутренние изменения после сращения краев раны продолжаются еще как минимум год, а порой намного дольше – до 5 лет.
Что же происходит в это время в нашем организме? Как ускорить заживление, и что нужно делать на каждом из этапов, чтобы шрам остался максимально тонким и незаметным? TecRussia.ru рассказывает во всех деталях и дает полезные рекомендации:
Начинается сразу же, как только получено повреждение (в нашем случае – операционный разрез) и продолжается в течение 7-10 суток.
- Чрезмерный отек, гематома, присоединение инфекции, нарушают нормальное рубцевание и повышают риск образования грубых шрамов. Еще одна угроза в этот период – индивидуальная реакция на шовный материал, обычно она проявляется в форме местного отека.
- Всю необходимую обработку полеоперационной раны на этой стадии делает врач или медсестра под его контролем. Самостоятельно делать ничего нельзя, да и вмешиваться в естественный процесс заживления пока не имеет смысла. Максимум, что может порекомендовать специалист после снятия швов – зафиксировать края силиконовым пластырем.
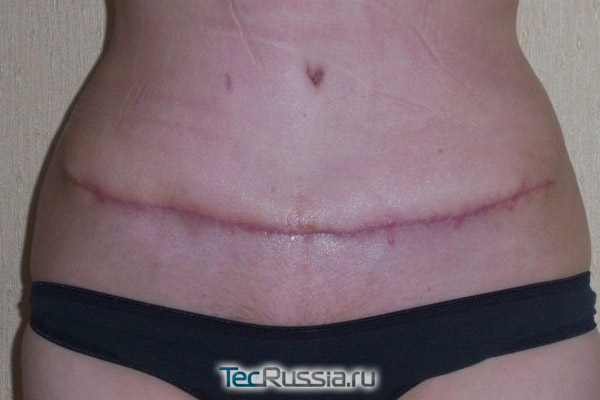 |
Протекает в период 10 – 30 суток после операции:
Основная опасность на этом этапе состоит в том, что уже срастающиеся швы все еще могут разойтись, если пациент чрезмерно активен. Поэтому так важно тщательно соблюдать все послеоперационные рекомендации, в том числе и те, что касаются образа жизни, физической активности, приема лекарств – многие из них направлены как раз на обеспечение условий для нормального, неосложненного рубцевания.
- По предписанию врача можно начинать использование наружных кремов или мазей для обработки формирующегося шва. Как правило, это средства, ускоряющие заживление: Солкосерил, Актовегин, Бепантен и тому подобные.
- Кроме того, хороший результат дают аппаратные и физиопроцедуры, направленные на снижение отечности и недопущение гипертрофии фиброзной ткани: Дарсонваль, электрофорез, фонофорез, магнитотерапия, лимфодренаж, микротоки и т.п.
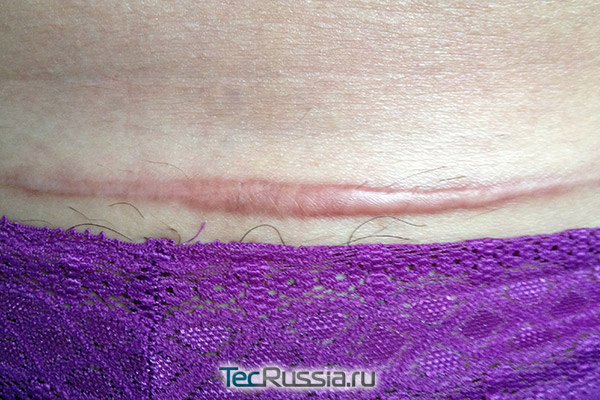 |
В этот период – на 30 – 90 сутки после операции – внешний вид шрама постепенно приходит в норму:
- Если на более ранних этапах коллагеновые и эластиновые волокна располагались беспорядочно, то в течение третьей фазы они начинают перестраиваться, ориентируясь по направлению наибольшего растяжения краев разреза. Фибробластов становится меньше, уменьшается и количество сосудов. Рубец уплотняется, уменьшается в размерах, достигает максимума своей прочности и бледнеет.
- Если в это время свежие соединительнотканные волокна подвергаются чрезмерному давлению, напряжению или иному механическому воздействию, процесс перестройки коллагена и удаления его излишков нарушается. В результате рубец может стать грубым, гипертрофическим, а то и вовсе приобрести способность к постоянному росту, превратившись в келоидный. В отдельных случаях такое возможно даже без воздействия внешних факторов – из-за индивидуальных особенностей организма.
На данном этапе стимулировать заживление уже незачем, пациенту достаточно избегать чрезмерных нагрузок на прооперированную зону.
- Если тенденция к излишнему фиброзу становится очевидной, врач назначает инъекции, уменьшающие активность рубцевания – как правило, препараты на основе кортикостероидов (гидрокортизон или подобные). Хорошие результаты дает электрофорез с Лидазой или коллагеназой. В менее сложных случаях, а также в профилактических целях используются нестероидные наружные средства – Контрактубекс, Дерматикс и др.
- Важно понимать, что такая терапия должна проводиться исключительно под наблюдением врача – дерматолога или хирурга. Если назначать себе гормональные мази или уколы самостоятельно, только потому, что внешний вид шва не соответствует ожиданиям или непохож на фото из интернета, можно существенно нарушить процесс восстановления тканей, вплоть до их частичной атрофии.
 |
Начинается через 3 месяца после операции и продолжается как минимум 1 год:
- Сосуды, пронизывавшие зреющую рубцовую ткань на предыдущих этапах, практически полностью исчезают, а волокна коллагена и эластина постепенно приобретают свою окончательную структуру, выстраиваясь в направлении основных действующих на рану сил.
- Только на этой стадии (как минимум через 6-12 месяцев после операции) можно оценивать состояние и внешний вид шрама, а также планировать какие-то коррекционные мероприятия, если они необходимы.
Здесь от пациента уже не требуется столь серьезных мер предосторожности, как на предыдущих. Кроме того, допускается возможность проведения широкого спектра дополнительных корректирующих процедур:
Кроме местных факторов, о которых было сказано выше, процессы заживления операционных разрезов во многом зависят от следующих обстоятельств:
- Возраст. Чем старше человек, тем медленней срастаются поврежденные ткани – но тем аккуратнее будет итоговый результат. Статистически, грубые гипертрофические и келлоидные рубцы чаще возникают у пациентов моложе 30 лет.
- Наследственность. Предрасположенность к формированию крупных, неконтролируемо растущих шрамов часто бывает семейной. Кроме того, люди со смуглой и темной кожей в большей степени склонны к избыточному делению клеток соединительной ткани.
Также, нарушить нормальные процессы заживления раны и ухудшить итоговое состояние рубца могут:
- ожирение или, наоборот, недостаток массы тела;
- болезни эндокринной системы (гипо-и гипертиреоз, сахарный диабет);
- системные коллагенозы (системная красная волчанка, системная склеродермия и т.д.);
- применение лекарств (кортикостероидов, цитостатиков, противовоспалительных).
Читайте также:

