Маточная труба удаления для профилактики рака яичников
Рак яичников — это вид злокачественных новообразований, которые первично развиваются из ткани яичника. Чаще всего представлены эпителиальными опухолями (аденокарцинома, муцинозный рак яичника, серозный рак яичников и др), герминогенными и стромальными опухолями полового тяжа.
Рак яичников причины
Достоверные причины образования опухоли неизвестны, поэтому, обсуждая причины развития овариальных злокачественных новообразований, врачи говорят о факторах риска. К ним относят следующие состояния:
- гиперэстрогения — избыточная продукция женских половых гормонов (эстрогенов) в первой фазе менструального цикла. Поскольку ткань яичника чувствительна к их действию, гормональная стимуляция может привести к активной пролиферации клеток и их злокачественной трансформации. Гиперэстрогения также наблюдается при стимуляции суперовуляции во время ЭКО или донации яйцеклеток, при гормонально заместительной терапии во время лечения патологии климакса, а также при ожирении, поскольку жировая ткань обладает собственной гормональной активностью;
- длительный репродуктивный период с постоянной овуляцией — раннее начало полового созревания, поздний климакс, отсутствие беременности, отказ от кормления грудью;
Стадии
- 1 стадия рака яичников — опухоль поражает только яичники и не выходит за их пределы;
- 2 стадия — поражаются тазовые органы;
- 3 стадия — поражаются органы брюшной полости;
- 4 стадия — опухоль выходит за пределы брюшной полости, например, в легкие или плевру.
Рак яичников у женщин: симптомы и признаки
Симптомы рака яичников на ранней стадии либо отсутствуют, либо неспецифичны, поэтому на основе жалоб сложно заподозрить наличие такой патологии. Более специфичные признаки появляются на поздних стадиях.
- потягивание внизу живота;
- боли в животе неясной локализации. На начальных стадиях они возникают внезапно и так же внезапно исчезают, причем на долгое время;
- вздутие живота.
- нарушение стула и мочеиспускания — развиваются из-за того, что опухоль смещает матку, а та, в свою очередь, давит на кишечник и мочевой пузырь;
- увеличение объема живота. Как правило, оно развивается из-за асцита — скопления свободной жидкости в брюшной полости. наличие твердых пальпируемых образований в животе;
- боли при раке яичников интенсивного характера могу являться признаком перекрута ножки опухоли и ее ишемии. В качестве первого признака рака яичников встречается редко.
Общие признаки рака яичников у женщин:
- снижение веса без видимых причин;
- потеря аппетита и чувство насыщения от малого объема пищи;
- быстрая утомляемость.
Диагностика
Диагностика заболевания производится в 2 этапа — обнаружение новообразования, его верификация и определение стадии. Как правило, обнаружение опухоли производится с помощью лучевых методов диагностики — УЗИ, КТ, МРТ. Например, рак яичника на УЗИ выглядит как образование неправильной формы с нечеткими, размытыми границами. Также с помощью этих методов производят предварительную оценку распространения процесса, например, прорастание рака в тазовые органы или органы брюшной полости.
Если по данным лучевых методов исследования обнаружено новообразование, пациентке предлагают сдать кровь на рак яичников (на определение онкомаркеров СА 125 и НЕ 4 с подсчетом индекса ROMA) это исследование позволит с определенной долей вероятности дифференцировать карциному яичников. При подозрении на герминогенные опухоли, врач может предложить анализы на АФП и ХГЧ.
Окончательная постановка диагноза и определение стадии заболевания в основном осуществляется после операции, во время которой берут материал на гистологическое исследование и проводят ревизию брюшной полости на наличие канцероматоза и метастазов.
Можно ли вылечить рак яичников
Рак яичников лечится комбинацией хирургического и химиотерапевтического лечения. Целью операции является максимально полное удаление опухолевой массы, а химиотерапия уничтожает оставшиеся злокачественные клетки и снижает вероятность рецидива или прогрессирования патологии.
Объем вмешательства зависит от стадии процесса. Рак яичников первой стадии допускает удаление пораженного органа и маточной трубы. Это позволяет на время сохранить второй яичник и, при желании, женщинеродить ребенка. После этого проводится овариогистерэктомия. Показания к такому лечению очень ограничены. В основном стандарт операции предполагает удаление матки, яичников, маточных труб, лимфоузлов и резекцию большого сальника (это позволяет предотвратить канцероматоз брюшины при раке и его распространение по брюшной полости). Кроме того, может понадобиться резекция вовлеченных в процесс органов, например, мочевого пузыря или кишечника.
У многих пациенток заболевание диагностируется на распространенных стадиях, когда в процесс вовлекаются органы брюшной полости, отдаленные лимфоузлы, либо имеются метастазы рака яичников за пределами брюшной полости. Тогда лечение начинают с нескольких курсов химиотерапии, а операцию проводят после уменьшения объема опухолевой массы.
Как правило, химиотерапия рака яичника проводится после операции, которая не только уменьшит объем опухолевой массы, но и синхронизирует жизненный цикл злокачественных клеток, что позволит добиться большей эффективности лечения.
Подбор препаратов осуществляется на основании гистологического типа новообразования. Например, выбором терапии первой линии при лечении аденокарциномы является комбинация препаратов платины и таксанов. После того как пациентка получит необходимое количество курсов химиотерапии, лечение прекращают и переходят к активному наблюдению для своевременного обнаружения рецидива. Некоторым женщинам по показаниям может назначаться таргетная терапия бевацизумабом.
Свидетельством прогрессирования заболевания является возникновения новых опухолевых очагов по данным УЗИ, КТ или МРТ, и/или рост СА125. Здесь имеет значение вид рецидива:
- платиночувствительный — прогрессирование опухоли началось не ранее, чем через 6 месяцев после прекращения ХТ. В этом случае можно продолжать лечение препаратами платины, но в комбинации с другими, ранее не использовавшимися препаратами. Если от момента прекращения лечения прошло более года, можно использовать химиотерапию 1 линии;
- платинорезистентный — опухоль начала прогрессировать ранее, чем через полгода от момента прекращения лечения;
- платинорефрактерный рецидив — опухоль прогрессирует уже во время ХТ 1 линии.
В двух последних случаях для дальнейшего лечения используют схемы, не содержащие препараты платины. Если и оно не помогает, то ограничиваются поддерживающей терапией.
Профилактика рака яичников
Есть научные данные, свидетельствующие о том, что непрерывный прием оральных контрацептивов в течение 5 лет снижает вероятность овариального рака в 2 раза. Однако не рекомендуется принимать эти препараты исключительно с данной целью. Также снижают вероятность развития злокачественных опухолей данной локализации беременность и кормление грудью.
Отдельно стоит отметить наследственный рак яичников. Пациенткам из группы риска показано ежегодное обследование, включающее УЗИ тазовых органов и определение СА 125. Кроме того, при достижении определенного возраста, им могут предложить превентивную овариоэктомию (удаление яичников).
Многие женщины в своей жизни сталкиваются со многими факторами риска рака яичников. При этом основная часть наиболее популярных факторов незначительно повышают риск возникновения опухоли. Современной науке и медицине известно несколько практических методов снижения риска развития эпителиального рака яичников. Намного меньше информации существует относительно того, как уменьшить риск образования стромальных и герминогенных опухолей.
Нижеизложенная информация касается только эпителиального вида рака яичников. При этом некоторые способы имеют более серьезное воздействие на риск рака, в то время как другие методы, влияют менее значительно. Лишь некоторое количество методов невозможно осуществить без хирургического вмешательства, но в основном их легко осуществить более простым способом.
Необходимую помощь женщине, которая обеспокоена проблемой, связанной с риском возникновения данного заболевания, способны предоставить врачи, с которыми лучше всего обсуждать различные методы профилактики и выбирать наиболее подходящие в каждой конкретной ситуации.
Одним из эффективных методов, способным намного снизить риск возникновения заболевания, является употребление оральных контрацептивов, особенно если их прием длится в течение нескольких лет. Важной является информация, что женщины, которые не пользуются противозачаточными препаратами, более чем в два раза больше подвержены риску возникновения рака яичников. С другой стороны, не стоит забывать о наличии многих побочных эффектов, которые связаны с употреблением данных средств. Поэтому, прежде чем принимать решение об употреблении оральных контрацептивов, стоит проконсультироваться с врачом.
Намного реже подвергаются риску возникновения рака яичников, женщины, перенесшие гистерэктомию и те, кому перевязали маточные трубы. Однако, по мнению специалистов, профилактика рака яичников при помощи гинекологических операций данного вида, без более серьезных показаний является недопустимой. Провести удаление яичников или маточных труб стоит только в случае предстоящей гистерэктомии или семейной предрасположенности к раку яичников и молочной железы. Кроме того, в некоторых случаях, рекомендуется удаление матки совместно с яичниками. Это обусловлено наступлением менопаузы, поэтому женщинам, достигшим 40-летнего возраста, стоит обсудить с врачом необходимость удаления яичников при проведении гистерэктомии.
Для того чтобы определить наличие генетической мутации, напрямую связанной с риском возникновения рака яичников, предлагается посещение врача-генетика. Это необходимо в том случае, если в семейном анамнезе имеется информация о наличии мутации какого-либо ответственного гена. Генетическое тестирование способно определить наличие мутации генов, способных увеличивать риск рака у кого-либо из членов семьи. Многие женщины переживают огромное облегчение, если проведенные тесты подтверждают отсутствие мутаций. Тем не менее, осознать наличие такой мутации нелегко, однако такая информация способна послужить для принятия необходимых решений, связанных с профилактикой данного заболевания.
Поскольку противозачаточные средства способны снизить риск рака яичников, они также намного уменьшают этот риск, в случае наличия мутации гена BRCA 1 BRCA 2, хотя эти препараты увеличивают вероятность рака молочной железы, даже после отмены этих препаратов. Особенно важной эта проблема является для многих носителей мутаций этих генов. Поэтому ученые продолжают исследования данной проблемы.
Точно также не до конца изученным, является влияние перевязки маточных труб на возникновение рака яичников у женщин, с мутацией вышеописанных генов. Исследования, которые проводились в этой сфере, предоставляют достаточно противоречивые результаты. Многие специалисты убеждены, что удаление яичников и фаллопиевых труб предотвращает возникновение рака яичников.
Известны случаи, когда даже не подозревается наличие опухоли, такая операция проводится как необходимая профилактика рака яичников. Проведение сальпинго-оофорэктомии рекомендовано женщинам, риск у которых данного заболевания достаточно высокий. При этом проведение подобной операции только способно снизить риск возникновения онкологии, а не ликвидировать его полностью. Данный факт объясняется тем, что в момент проведения операции у женщин из группы риска, уже возникла опухоль. Ее небольшие размеры предполагают способность ее изучения только под микроскопом, для чего используются образцы тканей удаленной маточной трубы и яичника.
Женщины, которые являются носителями мутированных генов, подвержены повышенному риску возникновения опухоли, которая называется первичной перитональной карциномой. Данная опухоль часто развивается уже после того, как было проведено удаление яичников. При этом мутации генов BRCA 1 и BRCA 2 увеличивают риск рака маточных труб, которые рекомендуется полностью удалять тем женщинам, у которых из-за рака были удалены яичники.
Если определена мутация генов BRCA группы, удаление яичников способно снизить рак молочной железы у женщин, достигших пременопаузального возраста. Кроме того, риск рака молочной железы у женщин данной категории снижается на 50-60 %, а вероятность возникновения рака яичников уменьшается на 85-95%.
Профилактика рака яичников предполагает осмотр гинеколога, который женщины любого возраста должны проходить два раза в год. Все результаты осмотра можно уточнить при помощи других методов, включая ультразвуковое исследование и ультразвуковую томографию. В случае определения наличия опухоли яичника, опухоль рекомендуется немедленно удалить.
Помимо вышеописанных методов профилактики, следует задуматься и о приеме специальных укрепляющих препаратов. К таковым врачи относят и Трансфер фактор. Это иммуномодулятор, которые на сто процентов состоит из натуральных продуктов. В его основе лежит настоящее коровье молозиво. Этот продукт был выбран потому, что в его составе присутствует наибольшее числе трансфер-клеток, чем в любом другом продукте.
Эти клетки очень важны для нашего иммунитета. Если 
их недостаточно в организме, то своевременно обнаружить заболевание практически невозможно. Кроме того, иногда тех данных, которые были переданы от матери ребенку недостаточно для полноценной работы иммунной системы. Отсюда у ребенка проявляются постоянные болезни.
Трансфер фактор же насыщает кровь человека этими клетками, причем с самой последней информацией о современных заболеваниях. Таким образом, мы получаем укрепление иммунитета, а не временную его замену. Даже после того, как вы завершите прием препарата, ваша иммунная система останется боеспособной. Не забывайте, что Трансфер фактор можно употреблять детям и взрослым, в том числе беременным женщинам и пожилым людям. Но, несмотря на отсутствие противопоказаний, за исключением непереносимости того или другого элемента, входящего в состав препарата, все же необходимо обратиться за консультацией к специалисту.
Рак маточной трубы — злокачественное новообразование женской половой системы, локализующееся в капсуле фаллопиевой трубы. Заболевание наиболее характерно для женщин, достигших периода менопаузы. Однако женщины репродуктивного возраста не защищены абсолютно.
Кодирование рака маточной трубы по МКБ 10

В гинекологической практике рак фаллопиевой трубы встречается не часто. По статистике в 0,11-1,18% случаев от злокачественных опухолей органов, отвечающих за репродуктивную функцию.
Опухолевый процесс в большинстве случаев бывает односторонним, локализуясь в ампуле маточной трубы. Изредка опухоль имеет двустороннее развитие.
Злокачественное новообразование забрюшинного пространства и брюшины в МКБ 10 кодируется символами С48, злокачественные новообразования яичников — С56, фаллопиевых труб — С57.
Классификация рака маточной трубы
Рак маточной трубы может проявляться на самой ранней стадии. Это вызвано анатомическим сообщением между шейкой матки и фаллопиевой трубой. Продукты распада опухоли током крови разносятся по всей половой системе. И только на выходе из влагалища можно заподозрить патологию благодаря нехарактерным выделениям.
По мере разрастания опухоли происходит сильное натяжение стенок капсулы фаллопиевой трубы, вызывающее необратимый процесс деформации. По цвету опухоль бывает сероватой или розовато-белесой с шероховатой, иногда ворсинчатой, поверхностью. В мелких сосудах, пронизывающих маточную трубу, увеличивающаяся опухоль провоцирует кровоизлияния, некрозы и со временем полное перекрытие просвета.
Большую угрозу для жизни женщины представляет перфорация растянутых стенок трубы. Наружная поверхность пораженной трубы становится синюшного или багрового цвета от частых кровоизлияний и нарушения трофики тканей. При выходе опухолевых клеток в брюшное пространство развиваются хаотичные узлы и бородавчатые разрастания.
Злокачественный процесс может изначально развиваться в маточной трубе, однако, есть случаи, когда рак маточной трубы вторичен. То есть, поражение распространяется от больного тела матки или яичников. Также наблюдается прорастание метастаз в маточную трубу от злокачественных опухолей молочных желез или органов пищеварительной системы.
По локализации злокачественного опухолевого процесса рак маточной трубы разделяют по степеням тяжести:
Гистологические исследования злокачественных опухолей маточной трубы позволяют выделить следующие виды новообразований:
- эндометриозное;
- серозное;
- муцинозное;
- светлоклеточное;
- переходноклеточное;
- недифференцированное.
Причины и течение рака маточной трубы
Среди причин, провоцирующих развитие рака маточной трубы, специалисты выделяют следующие:
- ослабленный иммунитет;
- частые респираторные инфекции;
- генетическая предрасположенность;
- бесплодие;
- наличие вредных привычек;
- частая подверженность стрессовым состояниям;
- незащищенный половой акт;
- частая смена половых партнеров;
- применение внутриматочных спиралей низкого качества;
- хаотичные приемы противозачаточных средств;
- присутствие в организме вирусов герпеса и папилломы;
- травмы органов малого таза;
- неудачно проведенные инструментальные аборты;
- несоблюдение правил интимной гигиены.
Симптомы рака маточной трубы
Рак маточной трубы обычно сопровождается острым болевым синдромом. Боли возникают на стороне поражения. На первых стадиях боли имеют схваткообразный режущий характер. Затем они становятся постоянными. Также к наиболее типичным симптомам рака маточной трубы относятся:
- заметная интоксикация организма;
- общая слабость;
- потеря трудоспособности;
- скачки базальной температуры;
- асцит;
- расстройства работы кишечника;
- увеличение лимфатических узлов при метастазах;
- тошнота с последующей рвотой;
- головокружения;
- кахексия;
- нарушения сна;
- снижение массы тела;
- отсутствие аппетита;
- частые позывы к мочеиспусканию.
Заметив у себя водянистые выделения из влагалища, которым предшествовали схваткообразные боли в нижней части брюшной полости, необходимо срочно отправиться на обследование.
Методы диагностики рака маточной трубы
Диагностика рака маточной трубы проводится на основе следующих данных:
- гинекологического осмотра;
- ультразвукового исследования;
- компьютерной томографии органов малого таза;
- трансвагинальной сонографии;
- рентгенографии брюшной полости;
- магнитно-резонансной томографии;
- анализа аспирата;
- бактериологического посева на флору;
- анализа анамнеза;
- мониторинга менструального цикла;
- анализа соскобов слизистой маточной полости.
На самом деле провести информативную предоперационную диагностику рака маточной трубы не так просто. Схожесть симптомов развития злокачественного опухолевого процесса фаллопиевой трубы с такими заболеваниями женской половой системы, как сальпингит, туберкулезное поражение маточных труб, внематочной беременности, рака матки или яичников, весьма затрудняет постановку правильного диагноза.
Пациентка сама может заподозрить у себя развитие рака фаллопиевой трубы по систематическим выделениям из влагалища, в которых присутствует чрезмерное количество лимфы, кровяных фрагментов, гноя. Также могут иметь место слишком обильные кровотечения и тубарные колики.
При гинекологическом осмотре обычно обнаруживается одно- или двусторонняя опухоль в виде шарика. Она располагается вдоль тела матки. Пораженная маточная труба имеет искаженную форму с участками неравномерной консистенции.
Лабораторное исследование влагалищных выделений и фрагментов эпителиальной ткани слизистой цервикального канала и маточного эндометрия показывает наличие клеток-мутантов. Далее проводят определение в крови опухолеассоцированного маркера СА-125. Опытный специалист знает, что повышение маркера может быть свидетельством эндометриоза или опухолей яичников.
Наиболее информативной и безопасной считается инструментальная трансвагинальная диагностика. Зонд со специальным датчиком выявляет деформированные стенки маточной трубы, аномальные разрастания соединительной ткани и наличие перфораций.
Диагностическое выскабливание не всегда показывает присутствие во взятых на анализ фрагментах опухолевых клеток, что затрудняет постановку правильного диагноза.
Лечение рака маточной трубы
Лечение рака маточной трубы проводят в несколько этапов. Как правило, лечение носит комплексный характер. В первую очередь выполняется хирургическое удаление матки и большого сальника. При операции берут фрагменты подвздошных, парааортальных и брюшинных лимфатических узлов для проведения биопсии.
Далее назначается полихимиотерапия и лучевая терапия на область малого таза. При лучевой терапии происходит подавление клеток злокачественной опухоли с помощью ионизирующего излучения. Воздействие рентгеновскими лучами проводится на нижнюю часть брюшины, а иногда и на всю брюшную полость в зависимости от локализации метастазов. Химиотерапия ориентирована на уничтожение клеток-мутантов и невозможность их дальнейшего деления. В состав комбинированной химиотерапии включают препараты платины.
От размеров остаточной опухоли после удаления основной её части зависит дальнейшее течение болезни. Следует отметить, что в крупных новообразованиях присутствуют участки с нарушенной трофикой и большое количество клеток, которые не могут делиться. После операции такие группы клеток переходят к стремительному делению, что создает непредсказуемые состояния для органов женской половой системы.
Своевременная терапия папилломавирусной инфекции определяет будущее состояние органов половой системы женщины в целом. Комплексное лечение рака фаллопиевой трубы дает женщине возможность увеличить пятилетнюю выживаемость с продолжительным периодом ремиссии. При отсутствии необходимой терапии раковые клетки могут стремительно поражать яичники, матку, влагалище, цервикальный канал.
Прогнозы и профилактика рака маточной трубы
При своевременной диагностике и начале оперативного лечения рака маточной трубы прогнозы весьма положительные. Если в воспалительный процесс в маточных трубах вовлекаются соседние органы, высок риск развития рака органов, отвечающих за репродуктивную функцию женщины и пищеварение.
При первой степени рака и адекватном лечении выживаемость составляет 65-75%. При второй — 30-50%, при третьей — 10-15%, при четвертой — 0%.
Перспектива выживаемости снижается при распространении злокачественного опухолевого процесса за пределами фаллопиевой трубы.
Не стоит также исключать и осложнения при любом виде лечения рака маточной трубы. К ним стоит отнести:
- прогрессирование опухоли и выход её за пределы места первичной локализации;
- появление метастазов из инфекции, разносимой по организму током крови и лимфы;
- повторное появление опухоли на месте бывшей локализации;
- смертельный исход.
Для современных женщин крайне важна своевременная профилактика заболеваний мочеполовой системы. Опасно запускать и полностью игнорировать инфекционно-воспалительные заболевания органов малого таза. Попытки вылечить рак маточной трубы самостоятельно либо при помощи народных средств несут смертельную угрозу жизни пациентки в любом возрасте.
Молодым женщинам репродуктивного возраста необходимо найти в себе силы, чтобы отказаться от вредных привычек. Курение оказывает слишком негативное воздействие на женскую половую систему.
Важно планировать беременность в любом возрасте и тщательно подготавливаться к ней. Накануне планирования зачатия следует пройти полное обследование всех внутренних органов и избавиться от нежелательных инфекций в организме. Опасность могут представлять кариозные зубы, гнойные ангины, бронхолегочные инфекции, органические поражения органов пищеварительного тракта.
Каждой женщине вне зависимости от наличия сексуального партнера и образа жизни следует посещать гинеколога дважды в год. Пациентки, состоящие в группе риска по развитию рака маточных труб, должны проходить ежегодное ультразвуковое исследование органов малого таза.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Как в прошлом, так и в настоящее время ранняя диагностика рака яичников (РЯ) — трудная задача. Несмотря на то что за последнее время выживаемость при этом заболевании немного возросла, прогноз все еще неудовлетворительный. Сейчас рассматривают вопрос о проведении профилактической овариэктомии у женщин, не планирующих больше иметь детей, особенно во время хирургических вмешательств по поводу доброкачественных заболеваний яичников.
Рак яичников (РЯ) возникает у 1—2 % женщин. Риск опухоли возрастает после 40 лет, пик заболеваемости приходится на 55—60 лет, он тесно коррелирует с возрастом наступления менопаузы в западных странах. Возможно, изменение концентрации го-надотропинов или другие факторы, связанные с менопаузой, в определенных условиях запускают процесс канцерогенеза. Но научные данные по этому вопросу отсутствуют.
Яичник продуцирует яйцеклетки и служит основным местом синтеза эстрогенов. После окончания репродуктивного периода остается только функция синтеза гормонов. Хорошо известно неблагоприятное воздействие овариэктомии на некоторые метаболические показатели. За последнее десятилетие накоплено много сведений об особенностях эндокринного статуса, сексуальности и психологии женщин в период постменопаузы (естественной или хирургической), разработаны эффективные методы адекватного замещения функции яичников.
В 1981 г. Grundsell и соавт. исследовали частоту любых предшествующих операций на органах таза у 352 женщин с раком яичников (РЯ): 21 (6 %) пациентка перенесла хирургическое вмешательство, причем 16 (4,6 %) женщин в возрасте старше 40 лет. Другие исследователи (Bloom, Gibbs, Grogan, Kpfler и Terz) получили сходные результаты.
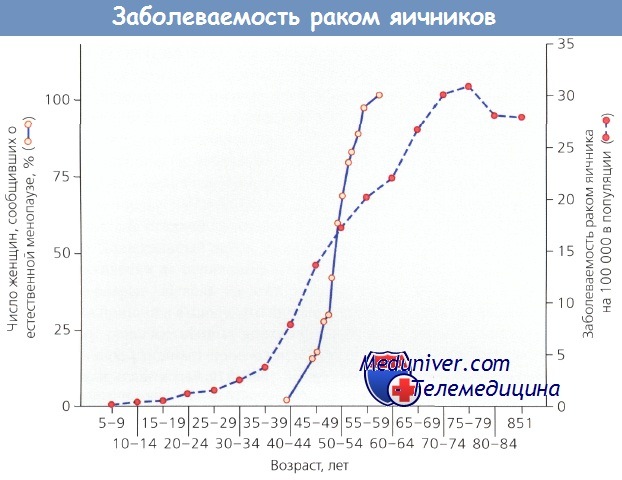
Заболеваемость раком яичников и возраст начала естественной менопаузы
По мнению McKenzie, Christ и Paloucek, у 3,6 % женщин, перенесших хирургическое вмешательство на органах таза с сохранением ткани яичника, будет еще одна операция по поводу доброкачественных новообразований яичника, что станет весомым аргументом в пользу профилактической овариэктомии.
При анализе данных национального обзора 12 316 случаев рака яичников (РЯ) Averette и Nguyen установили, что 18,2 % женщин ранее перенесли гистерэктомию с сохранением яичников. Абдоминальный доступ использовали в 7,2 % случаев, вагинальный — в 4,2 %, не было указаний — в 6,8 %. В дальнейшем Boike и соавт. сообщили, что 57,4 % гистерэктомий проведены у больных в возрасте старше 40 лет. Таким образом, выполнение профилактической овариэктомии во время операций в этой группе женщин позволило бы предотвратить возникновение 1286 случаев рака яичников (РЯ).
Учитывая ежегодное возникновение 24 000 новых эпизодов рака яичников (РЯ), в т. ч. в 5—14 % случаев после гистерэктомии с сохранением яичников, профилактическая овариэктомии у пациенток старше 40 лет снизила бы заболеваемость по крайней мере на 1000 случаев.
Нас не может не волновать факт частого выявления рака яичников (РЯ) в запущенных стадиях заболевания. Установление такого диагноза у женщины, перенесшей операцию на органах таза с сохранением яичников, — неприятное событие. По мнению Randall и соавт., односторонняя овариэктомия не влияет на последующую заболеваемость раком яичников (РЯ).
Все пациентки, которым показана профилактическая овариэктомия, должны получить полную информацию о преимуществах и недостатках этого метода. Женщина должна принять решение самостоятельно, без чрезмерного давления со стороны врача. Следует решить вопрос о будущем деторождении. Пациентке необходимо получить правдивые ответы на вопросы о внешнем виде, либидо и других психосексуальных проблемах. Мы считаем, что при планировании операций на половых органах профилактическую овариэктомию следует предлагать всем женщинам в период перименопаузы (возраст 40—50 лет).

- Типы рака маточной трубы
- Стадии
- Причины возникновения, факторы риска
- Симптомы рака маточной трубы
- Как диагностируют рак маточной трубы?
- Современные методы лечения
- Прогноз выживаемости
Рак маточных труб — редкое онкологическое заболевание. Некоторые цифры и факты:
- Данная опухоль составляет лишь 1% от всех онкологических заболеваний в гинекологии.
- Согласно статистике США, распространенность рака маточных труб составляет 0,41 случая на 100 000 женщин.
- Чаще болеют женщины старшего возраста.
- Намного чаще встречаются опухоли, которые начались в других органах, а затем распространились на маточные трубы. Чаще всего в маточные трубы распространяется рак яичников, эндометрия (слизистой оболочки матки), кишечника, молочной железы.
- Риски повышены у носительниц мутантных генов BRCA1 и BRCA2.
Типы рака маточной трубы
Наиболее распространенный тип злокачественных опухолей маточной трубы — аденокарцинома. Она развивается из клеток, образующих слизистую оболочку. По некоторым данным, на долю аденокарцином приходится 88% случаев, они бывают серозными и эндометриоидными. Реже в маточных трубах встречаются другие типы злокачественных опухолей:
- переходно-клеточные карциномы;
- лейомиосаркомы.
Выделяют первичные (изначально возникают в маточной трубе) и вторичные (распространяются из других органов) злокачественные опухоли фаллопиевых труб.
Стадии
Выделяют 4 стадии рака маточных труб, а также ряд подстадий:
Опухоль находится в пределах одной или двух фаллопиевых труб, не распространяется в соседние структуры.
- IA: опухоль в пределах одной фаллопиевой трубы.
- IB: опухоль в пределах двух фаллопиевых труб.
- IC: выполняется одно из трех условий:
- во время операции опухолевые клетки проникли в брюшную полость, в таз;
- обнаружены раковые клетки на поверхности фаллопиевых труб: это говорит о том, что они могли распространиться в соседние органы;
- раковые клетки обнаружены в асцитической жидкости или в жидкости, которая использовалась для промывания брюшной полости.
Опухоль находится в одной или обеих фаллопиевых трубах, распространяется на соседние органы.
- IIA: опухоль распространилась в матку и/или яичники.
- IIB: опухоль распространилась в прямую кишку или другие структуры таза.
Опухоль находится в одной или обеих маточных трубах. Раковые клетки распространились за пределы таза.
- IIIA: опухолевые клетки распространились в забрюшинные лимфатические узлы. Микроскопические очаги могут присутствовать в брюшине за пределами таза.
- IIIB: опухоль распространилась на брюшину, кишечник.
- IIIC: опухоль распространилась на 2 см выше таза, может достигать капсулы печени и селезенки (но не прорастает внутрь этих органов).
Имеются отдаленные метастазы.
IVA: метастазы в плевре.
IVB: метастазы в печени, легких и других органах.

Причины возникновения, факторы риска
На данный момент существуют убедительные доказательства роли двух факторов риска в развитии рака маточных труб: семейной истории и мутаций в генах BRCA1, BRCA2. В некоторых семьях такие злокачественные опухоли встречаются чаще, чем обычно. Но непонятно, с чем это связано: с наследственностью или с одинаковым образом жизни у родственниц.
Есть другие предполагаемые факторы риска, но их роль не доказана окончательно:
- Заместительная гормональная терапия, которую назначают для борьбы с симптомами менопаузы.
- Бесплодие, отсутствие родов. Некоторые исследования показали, что несколько чаще болеют женщины, которые никогда не рожали.
- Хроническое воспаление маточных труб — сальпингит. Данные исследований, посвященных этому фактору риска, противоречивы.
Симптомы рака маточной трубы
На ранней стадии у большинства женщин нет каких-либо жалоб. Затем появляются некоторые симптомы, но они неспецифичны, могут свидетельствовать о других заболеваниях:
- Вагинальные кровотечения, не связанные с месячными.
- Обильные водянистые выделения из влагалища, иногда с примесью крови.
- Боль в нижней части живота, колики, спазмы.
- Увеличение размеров живота.
- Частые мочеиспускания.
- Запоры.
- Боль в пояснице, ногах.
- Постоянная слабость, повышенная утомляемость.

Как диагностируют рак маточной трубы?
Четкой клинической картины, по которой можно было бы с высокой вероятностью заподозрить рак маточной трубы, нет. При любых необычных, длительно сохраняющихся симптомах нужно посетить врача и пройти обследование.
После осмотра гинеколог может назначить следующие исследования:
- УЗИ органов таза, в том числе трансвагинальное (с помощью специального датчика, введенного через влагалище). Оно помогает оценить состояние фаллопиевых труб, обнаружить опухоль, жидкость в животе, отличить плотное образование от заполненной жидкостью кисты.
- Лапароскопия — эндоскопическое исследование брюшной полости с помощью специального инструмента (лапароскопа), введенного через прокол в брюшной стенке. Во время лапароскопии врач может уточнить стадию рака, провести биопсию, спланировать хирургическое лечение.
- Общий и биохимический анализы крови.
- Оценить распространение опухоли и обнаружить метастазы помогают такие методы диагностики, как рентгенография грудной клетки, КТ, МРТ, ПЭТ-сканирование.
- При асците — скоплении жидкости в брюшной полости — проводят лапароцентез. Через прокол удаляют избыток жидкости, после чего можно провести цитологический анализ на предмет наличия раковых клеток.

Регулярный скрининг рекомендован только для женщин из группы повышенного риска. Он включает гинекологический осмотр, трансвагинальное УЗИ и анализ крови на онкомаркер СА-125.
Современные методы лечения
План лечения при раке фаллопиевых труб составляют, исходя из стадии, степени агрессивности опухоли, состояния здоровья и возраста женщины.
В большинстве случаев приходится прибегать к тотальной гистерэктомии (экстирпации матки) с двухсторонней сальпингоофорэктомией. Удаляют матку вместе с шейкой, яичники, фаллопиевы трубы, при необходимости — пораженные опухолевой тканью органы брюшной полости, таза, лимфатические узлы. В некоторых случаях хирургическое вмешательство можно выполнить лапароскопически.
Основное последствие операции при раке маточной трубы — наступление менопаузы, бесплодие, так как зачастую удаляют оба яичника.
Чаще всего при злокачественных опухолях маточных труб применяют химиопрепараты: паклитаксел, карбоплатин, параплатин, цисплатин, топотекан. Их вводят внутривенно, при распространении опухоли в брюшной полости — интраперитонеально. Удобнее всего это делать с помощью перитонеальных порт-систем. Такая порт-система представляет собой резервуар, подшитый под кожу, и соединенный с ним катетер, введенный в брюшную полость.
Химиотерапия может применяться в качестве дополнения к операции либо, при неоперабельной опухоли на поздней стадии, в качестве самостоятельного вида лечения.
Лучевая терапия при раке маточной трубы применяется редко. Основные показания к ее назначению:
- У пожилых и ослабленных женщин, которым не может быть назначена химиотерапия.
- Для уничтожения метастазов и рецидивировавшего рака.
- Для борьбы с болью и другими симптомами.
В некоторых случаях эффективны таргетные препараты — они блокируют белки, которые стимулируют размножение раковых клеток, рост новых сосудов в опухоли или другие процессы, играющие важную роль в прогрессировании рака.
При злокачественных опухолях маточных труб применяют два таргетных препарата:
- Олапариб (Линпарза) эффективен против раковых клеток, в которых есть мутации гена BRCA1 или BRCA2. Препарат принимают дважды в день в виде капсул.
- Бевацизумаб (Авастин) обычно применяется в сочетании с химиопрепаратами, его вводят внутривенно раз в 2–3 недели.
Прогноз выживаемости
Прогноз при раке маточной трубы зависит от типа и стадии опухоли, ее степени агрессивности, возраста женщины. Если раковые клетки обнаруживаются в асцитической жидкости или в крае резекции после операции, прогноз ухудшается.
Пятилетняя выживаемость на разных стадиях:
- Стадия I: 87%.
- Стадия II: 86%.
- Стадия III: 52%.
- Стадия IV: 40%.

Народная и альтернативная медицина предлагают много рецептов для лечения онкологических заболеваний, но нет никаких доказательств того, что они помогают избавиться от рака. Занимаясь самолечением, вы теряете драгоценное время. Каждый день на счету. По мере того как опухоль прогрессирует, лечить ее становится все сложнее, снижаются шансы на ремиссию.
БАДы, витамины, фитопрепараты, народные средства иногда могут улучшить состояние, уменьшить боль и другие симптомы. Но они способны влиять на эффекты основного лечения, поэтому, если вы все же решили принимать что-то самостоятельно, обязательно поставьте в известность врача.
Стоимость лечения рака маточной трубы зависит от стадии опухоли, объема хирургического вмешательства, продолжительности пребывания в стационаре, необходимости применения химиопрепаратов, таргетных препаратов и других лекарств. В Европейской клинике можно получить лечение на уровне ведущих западных и израильских онкологических центров по более низкой стоимости.
Читайте также:

