Ишемический инсульт после удаления менингиомы

Менингиома головного мозга – это новообразование, растущее из клеток паутинной оболочки. Еще в 1922 году ее клинические проявления и классификацию, которые используется и по сегодняшний день, ввел американский нейрохирург Кушинг.
Каждый четвертый случай развития первичных новообразований головного мозга возникает из-за роста клеток менингиомы. Эта опухоль, вопреки убеждениям многих людей, задающихся вопросом о том, что такое менингиома, не является производным твердой мозговой оболочки. Как правило, она относится к онкологическим заболеваниям с доброкачественным ростом, однако иногда даже менингиома может прорастать в соседние ткани и рецидивировать после проведения оперативного вмешательства.
Особенности развития менингиомы
Общими характерными проявлениями этой онкологической патологии являются:
- доброкачественный рост (т.е. капсульное развитие без прорастания в окружающие ткани);
- небольшой размер;
- медленное прогрессирование;
- возможность наличия как одиночной, так и множественных форм опухоли;
- повышенный риск развития рецидивов;
- возможность появления атипичных клеток в биоптате (превращение доброкачественной опухоли в злокачественную).
ВАЖНО! Несмотря на привычную характеристику данного онкологического заболевания, рост самой опухоли может отличаться молниеносной скоростью, а прорастание в соседние ткани может затрагивать даже костные структуры.
Злокачественные менингиомы могут метастазировать не только в черепную коробку. Некоторые из них спускаются к шейным лимфатическим узлам, после чего распространяются в различные части организма.
Одиночные менингиомы зачастую не проявляются какой-либо симптоматикой, поэтому применение неотложного оперативного вмешательства в такой ситуации не показано. Из-за медленного прогрессирования и отсутствия специфической клинической картины развитие опухоли может протекать на протяжении многих лет. Таким пациентам назначается неинвазивное лечение.
Хирургическое лечение

Конвекситальная менингиома — основное показание к применению транскраниального доступа, однако при возникновении менингиомы в области турецкого седла или височной области. Также может использоваться и трансназальный метод. Иногда эти доступы могут использоваться в комбинации для лучшего проведения операции по удалению менингиомы головного мозга.
Способ проведения оперативного вмешательства подбирается индивидуально для каждого пациента. К примеру, для удаления менингиомы позвоночника вовсе будет использоваться вертебральный доступ, а менингиома намета мозжечка может удаляться с помощью прободения черепной коробки в нижней области затылочной кости.
Каждый метод выполнения оперативного вмешательства проводится под контролем микроскопа или же эндоскопа.
Целью оперативного лечения является:
- устранения факторов, которые угрожают жизни человека;
- корректировка осложнений, связанных со сдавлением гипофиза, располагающегося в области турецкого седла;
- снижение интенсивности зрительных нарушений;
- удаление опухолевого новообразования, не вызывающего яркую симптоматику, для предотвращения ухудшения состояния пациента.
Сразу стоит отметить, что в проведении оперативного вмешательства при менингиоме нуждаются абсолютно не все пациенты. Больные, у которых наблюдается медленный рост опухолевого новообразования, его небольшие размеры и отсутствие какой-либо клинической симптоматики могут не подвергать себя риску проведения хирургического вмешательства. Достаточно лишь отслеживать прогрессирование опухоли в динамике. Для этого необходимо регулярно проходить магнитно-резонансную томографию и непрерывно наблюдаться в нейрохирурга.
В ситуации, когда наблюдается значительное прогрессирование менингиомы турецкого седла необходимо проведения оперативного вмешательства. Этот метод лечение поможет нейрохирургу полностью иссечь опухоль головного мозга или же ее часть (при нетипичном расположении новообразования). Однако при удалении части менингиомы существует риск ее рецидивирования, которое наблюдается у каждого 10-го пациента.
На сегодняшний день радиохирургический метод лечения отличается максимальной эффективностью и безопасностью для жизни и здоровья пациента. Эта методика заключается в направлении мощного ионизирующего излучения на конкретную область организма. Однако назначение этой методики также имеет некоторые противопоказания. Поэтому для проведения диагностики и назначения плана индивидуального лечения необходимо обращаться в специализированные лечебные заведения.
Состояние после удаления менингиомы

Согласно со статистикой, последствия хирургического вмешательства на больших полушариях головного мозга возникают спустя 1-2 суток после ее завершения. Последствия после операции:
- менингиома турецкого седла рецидивирующая;
- кальцинирование не удаленных участков опухоли;
- возникновения частичной амнезии с проградиентным течением;
- возникновение эпилептических приступов;
- расторможение влечений из-за поражения определенных участков головного мозга;
- расстройства восприятия и трансформации информации, полученной извне;
- развитие назальной ликвореи;
- менингит;
- кровоизлияние из сосуда, лежащего вблизи удаленной опухоли;
- церебральный ишемический инсульт вследствие поражения атеросклеротической бляшки;
- возникновение интеркуррентных патологий;
- несахарный диабет;
- гипопитуитаизм и т.д.
ВАЖНО! Характер всех послеоперационных осложнений зависит от типа поражения менингиальной опухолью.
- При доброкачественной менингиоме органические повреждения тканей головного мозга практически не возникают;
- Атипичная менингиома головного мозга характеризуется редким возникновением нарушений менингиальных процессов в виде эпилептических состояний;
- Злокачественное течение менингиомы отличается нарушением эмоциональной сферы пациента и возникновением полной или частичной амнезии.
Реабилитация
Жизнь после операции для больного должна начинаться с длительного восстановительного периода. Его продолжительность, как правило, составляет от 3-х до 6-ти месяцев. Успешное проведение хирургического лечения не является доказательством полного излечения пациента. Поэтому даже в реабилитационном периоде необходимо постоянно быть начеку для предотвращения возможного рецидива опухолевого заболевания.
Основной целью родных и медицинских сотрудников является упор на максимальное восстановление утраченных способностей пациента и его возвращение к бытовой и трудовой деятельности. Улучшение качества жизни заключается не только в полном возрождении поврежденных процессов деятельности человека, но и в его адаптации к возникшим ограничениям для существенной нормализации жизни.
Раннее начало реабилитации — основной фактор, который влияет на предотвращение инвалидизации пациента с менингиомой головного мозга. Восстановление происходит при помощи целой бригады специалистов: хирурга, химиотерапевта, радиолога, психолога, Врача ЛФК и младшего медицинского персонала.
ВАЖНО! Только использование мультидисциплинарного подхода к лечению поможет обеспечить эффективную реабилитацию пациента.
Основными целями реабилитации являются:
- Восстановление утраченных жизненных функций;
- Обучение определенным навыкам: ходьба, прием пищи, уход за собой и т.д.;
- Адаптация к возникшим последствиям хирургического вмешательства и новому образу жизни.
Многие пациенты после перенесенного оперативного лечения нуждаются в симптоматическом лечении. К примеру, при возникновении парезов необходимо использовать миостимуляцию, при развитии болезненных ощущений и отечности в конечностях — магнитотерапию. В качестве дополнительного метода лечения может использоваться фитотерапия.
Наиболее распространенными осложнениями перенесенного оперативного вмешательства является нарушение проводимости в периферической нервной системе. Основные симптомы таких поражений — парезы нижних конечностей. Массажные процедуры могут поспособствовать:
- улучшению трофики в области поврежденной скелетной мускулатуры (из-за нарушения ее иннервации);
- стимуляции оттока крови и лимфы;
- повышению мышечно-суставного чувства;
- улучшению поверхностной и глубокой чувствительности;
- повышению нейромышечной проводимости.
Ни для кого не секрет, что жизнь — движение. Поэтому назначение ЛФК для пациентов с менингиомой турецкого седла является неотъемлемой частью всей терапии. Проведение физической гимнастики целесообразно как в предоперационном, так и в послеоперационных периодах.
- Перед проведением операции у пациентов, находящихся в удовлетворительном состоянии, ЛФК применяется для повышения мышечной мускулатуры, адаптации сердечно-сосудистой и дыхательной систем к предстоящей нагрузке.
- После завершения оперативного вмешательства лечебная гимнастика используется для восстановления утраченных способностей, улучшения кровообращения и трофики поврежденных участков. Также она необходима для создания утерянных условно-рефлекторных синапсов и борьбы с нарушением пространственного восприятия пациента.
В раннем послеоперационном периоде выполнять ЛФК необходимо в пассивном режиме. По возможности должна использоваться дыхательная гимнастика для профилактики возможных осложнений, к которым относится пневмония. При удовлетворительном самочувствии пациента можно корректировать режим его двигательной активности и расширять дневной распорядок вплоть до проведения ЛФК в активно-пассивном режиме.
ВАЖНО! После стабилизации состояния пациента и его переводы из отделения реанимации можно принимать меры по вертикализации пациента и акцентировать внимание медицинского персонала на восстановлении утраченных двигательных и когнитивных функций.
Со временем пациента можно усаживать и выполнять физические упражнения в таком положении.
При отсутствии противопоказаний в дальнейшем можно расширять двигательный режим пациента: приступать к восстановлению ходьбы. Для большей эффективности ЛФК можно использовать дополнительное оборудование: мячи и утяжелители. Все упражнения должны выполняться пока пациент не почувствует небольшую усталость однако они не должны сопровождаться болевым синдромом.
Выводы

Главное — помнить, что мотивация больного является одним из наиболее весомых аспектов удачного восстановительного периода. Важно обращать его внимание на минимальные улучшения в работе двигательной системы, увеличения амплитуды движений и усиления мышечной силы.
Для того чтобы пациент стремительнее прогрессировал необходимо разбить все промежутки реабилитации на небольшие временные отрезки, за период прохождения которых должны выполняться определенные задачи. Такая методика поспособствует дополнительной мотивации пациента, перенесшего операцию, он самостоятельно сможет увидеть успех во всех своих начинаниях.
Стоит отметить, что больные, находящиеся на начальном этапе восстановительного периода, склонны к развитию депрессивных состояний. Поэтому им крайне необходима забота близких людей. Как правило, реабилитация длиться около 3-х месяцев и после нее происходит нормализация функционирования жизненно важных органов и восстановление двигательной активности.
Прогноз после удаления менингиомы головного мозга благоприятный. Большинство пациентов со своевременно выявленным новообразованием восстанавливают большую часть функций, утерянных во время сдавлевания участка мозга менингиомой и после проведения оперативного вмешательства.
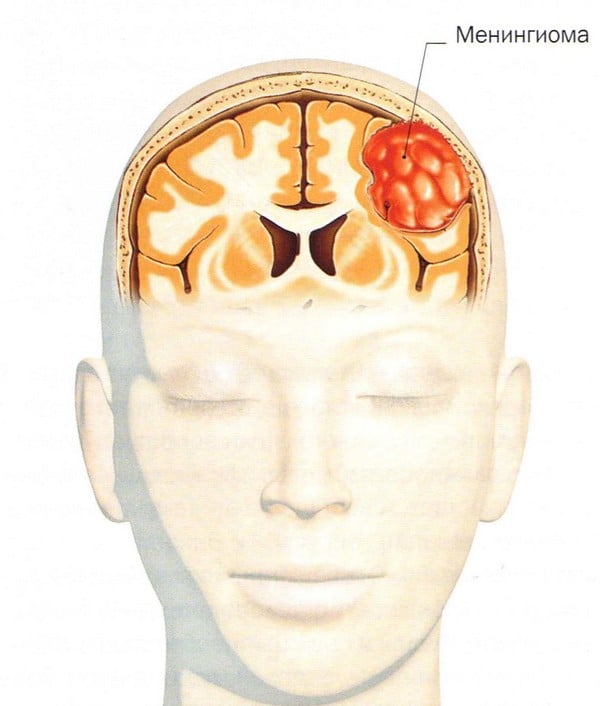
Менингиома головного мозга (код по МКБ 10 – D32.0) представляет собой новообразование, которое происходит из арахноидальной (паутинной) оболочки мозга. Менингиома головного мозга морфологически имеет четкие очертания и выглядит как подковообразный или шаровидный узел, чаще всего сращенный с твердой оболочкой мозга.
В Юсуповской больнице для лечения менингиомы квалифицированные специалисты применяют самые передовые технологии и проверенные временем эффективные методы: лучевую терапию, стереотаксическую радиохирургию, качественное удаление менингиомы головного мозга. Восстановление после операции проводится в отделении реабилитации Юсуповской больницы под тщательным наблюдением компетентных врачей-реабилитологов и внимательного медицинского персонала.
Менингиома: что это такое?
Как правило, менингиома имеет доброкачественный характер, однако, как и любая другая опухоль, локализованная внутри черепной коробки, доброкачественная менингиома головного мозга считается относительно злокачественной, сопровождающейся симптомами, связанными со сдавлением мозгового вещества. Злокачественная опухоль головного мозга (менингиома) - менее распространенное заболевание, для которого характерен агрессивный рост и высокая частота рецидивов после хирургического лечения.
Наиболее часто менингиома мозга локализуется в области большого затылочного отверстия, больших полушарий, пирамиды височной кости, крыльев клиновидной кости, тенториальной вырезки, парасагиттального синуса и мостомозжечкового угла.
В большинстве случаев менингиома находится в капсуле. Опухоль не характеризуется образованием кист, может быть маленькой, всего несколько миллиметров или достигать больших размеров - свыше 15 сантиметров в диаметре. Если менингиома растет в сторону мозга, то образуется узел, который со временем начинает сдавливать мозговое вещество. Если опухоль растет в сторону костей черепа, то со временем она прорастает между клетками кости и вызывает утолщение и деформацию кости. Опухоль может расти одновременно в сторону кости и мозга, тогда образуются узлы и деформация костей черепа.
Причины развития
Прямые причины развития менингиом на сегодняшний день достоверно не изучены. Однако существует ряд факторов, которые могут провоцировать их возникновение:
- чаще всего менингиома головного мозга диагностируется у пациентов зрелого возраста, после 40 лет;
- известно, что женщины подвержены развитию менингиомы мозга больше, чем мужчины. Это обусловлено тем, что на рост опухоли оказывают большое влияние женские половые гормоны;
- возникновение различных новообразований в головном мозге нередко связано с высокими дозами ионизирующего излучения;
- влияние таких негативных факторов, как химические и токсические вещества, травма, воздействие мобильного телефона и других;
- немалая роль в развитии менингиомы принадлежит генетическим заболеваниям, одним из которых является нейрофиброматоз второго типа, вызывающий множественные злокачественные менингиомы.
Симптомы и признаки
Менингиома головного мозга (МКБ 10 – D32.0) отличается относительно медленным ростом, поэтому достаточно долго может развиваться бессимптомно.
Одним из первых симптомов является головная боль – тупая, распирающая или ноющая. Она отличается разлитым характером и локализацией в области затылка, лба или висков.
Возникновение других симптомов связано с локализацией опухоли (сдавлением тех или иных структур головного мозга). Подобная симптоматика называется очаговой.
Менингиома головного мозга может подозреваться в случае наличия следующих симптомов:
- парезов конечностей (выраженной слабости, снижения чувствительности, появления патологических рефлексов);
- выпадения полей зрения и иных зрительных расстройств (снижение остроты зрения, двоение в глазах). Характерным признаком является птоз – опущение верхнего века;
- ухудшения слуховой функции;
- снижения или полной потери обоняния, обонятельных галлюцинаций;
- эпилептиформных припадков;
- психоэмоциональных нарушений, поведенческих расстройств – такими симптомами чаще всего проявляется менингиома лобной доли головного мозга;
- нарушений мышления;
- нарушения координации и походки;
- повышения внутриглазного давления;
- тошноты и рвоты, не приносящей облегчения.
При нарушении оттока ликвора отмечается возникновение гидроцефалии, отека головного мозга, вследствие чего у пациентов появляются упорная головная боль, головокружения, психические расстройства.
Диагностика
Наиболее информативными и точными методами диагностики менингиомы являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Как правило, данные исследования проводят с контрастированием. КТ и МРТ позволяют определить размер опухоли, её локализацию, степень поражения окружающих тканей и возможные осложнения.
Для определения химического профиля и характера новообразования применяют магнитно-резонансную спектроскопию (МРС). Установить очаги рецидива менингиомы позволяет позитронно-эмиссионная томография (ПЭТ).
Вспомогательным методом, позволяющим определить характер кровоснабжения опухоли, является ангиография. Данное исследование нередко используется в процессе предоперационной подготовки.
Различают 11 видов доброкачественных менингиом:
- менинготелиальные менингиомы – 60%;
- переходные менингиомы – 25%;
- фиброзные менингиомы – 12%;
- редкие виды менингиом – 3%.
Опухоль мозга может располагаться на разных участках головного мозга:
- конвекситальная опухоль – 40%;
- парасаггитальная – 30%;
- базальное расположение опухоли – 30%.
Менингиома лобной области образуется очень часто, в большинстве случаев длительное время не беспокоит больного. Если менингиома расположена в правой лобной доли, то симптомы будут проявляться на противоположной стороне тела.
Причины развития менингиомы лобной области различные: черепно-мозговая травма, воспалительное заболевание оболочек мозга, генетическая предрасположенность, пища с высоким содержанием нитратов, нейрофиброматоз и другие причины. Доказанной причиной развития опухоли считается радиоактивное облучение, все остальные причины относятся к факторам риска.
Менингиома лобной области может вызывать ухудшение зрения, головную боль, парез мимических лицевых нервов, мускулатуры рук, вялость и другие симптомы.
Анапластическая менингиома – это опухоль головного мозга 3 степени злокачественности, в течение трех лет после лечения у всех больных происходит рецидив опухоли.
Менингиома парасаггитальная располагается в затылочной, теменной или лобной части вдоль продольной средней линии. Нередко эта опухоль сопровождается патологическим увеличением содержания костного вещества в костной ткани. Менингиомы парасаггитальные, растущие в лобной части головы, вызывают:
- повышение внутричерепного давления;
- развитие застойных дисков зрительного нерва на глазном дне;
- сильную тошноту и рвоту, головную боль;
- эпилептические припадки.
Парасаггитальная менингиома теменной области головы характеризуется нарушением чувствительности и эпилептическими припадками. Менингиома затылочной области характеризуется повышением внутричерепного давления, беспокоят галлюцинации.
Атипичная менингиома головного мозга – это опухоль 2 степени злокачественности, рецидив опухоли возникает у 30% больных в течение 10 лет после лечения.
Опухоль, растущая из большого серповидного отростка мозга, называется менингиома фалькс. Со временем опухоль прорастает в сагиттальный венозный синус, возникает нарушение венозного кровообращения, внутричерепная гипертензия. Рост опухоли вызывает следующие негативные симптомы: эпилептические припадки, нарушение чувствительности и двигательной активности ног, тазовые нарушения.
Лечение
Менингиома очень часто вызывает развитие отека окружающих тканей, что влияет на появление различных негативных симптомов. Для снятия отека назначают стероидные препараты. Лечение менингиомы зависит от типа и размера опухоли, ее локализации, состояния здоровья и возраста пациента.
Согласно данным медицинской статистики, в 90% случаев менингиомы головного мозга представляют собой доброкачественные опухоли, для которых характерно медленное развитие и отсутствие сопутствующего поражения жизненно важных органов.
Злокачественные образования отличаются быстрым ростом, наличием метастазов в любых других органах человеческого организма.
Удаление менингиомы проводится не всегда. Чаще всего за доброкачественной опухолью устанавливается наблюдение. Хирургическое вмешательство требуется, если менингиома злокачественная и увеличивается в размерах.
Основным методом лечения растущей доброкачественной и злокачественной опухоли является операция по удалению менингиомы головного мозга. Очень важно выполнить грамотное удаление новообразования. Последствия некорректного хирургического вмешательства, при котором были поражены окружающие ткани мозга или венозные синусы могут быть весьма плачевными. Такая операция может стать причиной значительного снижения качества жизни больного, поэтому нередко нейрохирурги оставляют часть раковых тканей, постоянно контролируя их рост.
Злокачественные менингиомы имеют склонность рецидивировать, что требует проведения повторного хирургического вмешательства.
В зависимости от расположения опухоли и ее размера, после операции могут развиться осложнения: ухудшение или потеря зрения, частичная или полная потеря памяти, парез конечностей, нарушение концентрации внимания, изменение характера, личности, отек мозга, кровотечение.
При локализации опухоли в труднодоступном для нейрохирурга месте, либо при близком расположении к ней зон, повреждение которых может привести к нарушению жизненно важных функций, специалисты Юсуповской больницы отдают предпочтение стереотаксическим методам. Данный вид терапии может применяться для лечения опухолей большого размера. В основе стереотаксической радиохирургии лежит прицельное облучение опухолевого образования лучами, расположенными под разными углами.
Часто стереотаксический метод комбинируют с хирургическим лечением – при наличии противопоказаний для удаления опухолей обычным способом.
Для лечения доброкачественных менингиом головного мозга не применяется химиотерапия.
Рецидивы
При обнаружении у больного доброкачественной, четко ограниченной менингиомы, не проросшей в окружающие ткани, хирургическое вмешательство чаще всего обеспечивает полное выздоровление.
Однако необходимо помнить, что после удаления даже доброкачественных менингиом могут возникнуть рецидивы. Рецидивы атипичных менингиом регистрируются почти в 40% случаев, злокачественных – в 80%.
Развитие рецидивов в течение пяти лет после операции зависит и от локализации опухоли.
Реже всего возникают рецидивы при менингиоме, локализованной в своде черепа, чаще – в области турецкого седла и тела клиновидной кости. Наиболее часто рецидивируют опухоли, поражающие клиновидную кость и пещеристый синус.
Реабилитация
Реабилитационный период после операции длится, как правило, 7-8 недель. В первую, щадящую неделю пациенту необходимо строгое соблюдение постельного режима, режима сна и отдыха, исключение стрессов, лечебная гимнастика, правильное питание, отказ от физических нагрузок.
Стационарный медицинский контроль необходим пациентам, которым была удалена атипичная или злокачественная менингиома головного мозга. Операция стереотаксическим методом проводится для увеличения продолжительности ремиссии в случае выявления рецидива на ранних стадиях развития.
Полное выздоровление может быть гарантировано только в случаях, когда абсолютно удалена менингиома головного мозга. Прогноз жизни без операции менее благоприятен.
Для того, чтобы сократить реабилитационный период после операции, специалисты Юсуповской больницы проводят мероприятия, способствующие более быстрому восстановлению пациентов: медикаментозную терапию (больному назначается прием препаратов, снижающих внутричерепное давление, снимающих отек и воспаление, купирующих неврологические проявления), физиотерапию и др.

Основной способ лечения как доброкачественных, так и злокачественных опухолей мозга – хирургическая операция, которая позволяет наиболее полно удалить опухолевую ткань, устранить признаки сдавления мозга и внутричерепной гипертензии.
Удаление менингиомы считают классическим вариантом лечения, который применяется у многих больных и дает прекрасный результат при поверхностных новообразованиях. В то же время, этот метод может быть не только противопоказан некоторым категориям пациентов, но и технически неосуществим по причине глубинного роста неоплазии.

Менингиома – это одна из наиболее частых доброкачественных опухолей мягкой мозговой оболочки. Обычно она располагается на наружной поверхности мозга, внешне представляет собой плотный узел с четкими границами. Поверхностная локализация делает ее легкодоступной скальпелю хирурга, а четкие границы предполагают тотальное иссечение в процессе операции.
Случается, что новообразование растет во внутренних структурах мозга, в области его основания, гипофизарной ямки, зрительного перекреста и т. д., и тогда возникают значительные трудности с доступом, повышается риск осложнений, а хирурги вынуждены отказываться от традиционной операции в пользу стереотаксической радиохирургии.
Показания и противопоказания к удалению менингиомы
При медленном росте менингиомы и отсутствии признаков компрессии нервной ткани врач может ограничиться наблюдением, поскольку вмешательство при бессимптомной опухоли способно навредить больному значительно больше, нежели ее наличие. Показаниями к иссечению сосудистой опухоли становятся:
- Быстрый рост новообразования;
- Подозрение на злокачественность;
- Неврологическая симптоматика в виде нарушений зрения, сильной головной боли, судорожного синдрома, парезов или параличей.
Среди противопоказаний обычно указываются тяжелые заболевания внутренних органов в стадии декомпенсации, когда проведение операции под общим наркозом может вызвать серьезные осложнения (тяжелая сердечная, почечная недостаточность, патология легких). Трепанация противопоказана при инфекционном поражении кожи в месте планируемых разрезов, а также острых общих инфекционных заболеваниях.

Определяя целесообразность хирургического лечения менингиомы, нейрохирург всегда тщательно взвешивает пользу и риски, а также вероятность тяжелых осложнений. Первостепенное значение имеет не только удаление менингиомы, но и безопасность самой операции, ведь речь идет о вмешательстве на головном мозге. При поверхностном расположении опухоли операция по удалению менингиомы остается основным методом лечения.
В современной нейрохирургии широко используют микрохирургическую и эндоскопическую технику, различного рода физические воздействия, позволяющие максимально удалить опухолевую ткань при минимальной контакте со здоровыми участками мозга.
Предоперационный период и техника вмешательства
Подготовка к операции включает, в первую очередь, тщательное обследование. От того, как точно будет локализовано новообразование, зависит успех лечения. Перед планируемой операцией при менингиоме головного мозга проводят КТ, МРТ. Более точно установить место роста менингиомы позволяет контрастная ангиография.

Нейрохирургическое лечение менингиомы требует проведения общего наркоза, что может быть затруднительно при тяжелой патологии сердца, сосудов, органов дыхания. Перед планируемым вмешательством функция этих органов приводится в максимально нормальное состояние, назначается консервативная терапия для коррекции давления, уровня сахара в крови, ритма сердца.
В целях предупреждения инфекционных осложнений при открытой операции на черепе показано назначение антибиотиков широкого спектра действия уже в предоперационном периоде, но оно может быть продолжено и после удаления опухоли при высоком риске инфицирования.
Симптомные формы менингиомы, проявляющиеся судорогами, повышенным внутричерепным давлением также требуют консервативного лечения на этапе подготовки к операции. Назначаются антиконвульсанты, диуретики, инфузионная терапия, гормоны.
Предоперационному этапу уделяют очень важное значение, так как любое нарушение со стороны внутренних органов или мозга чревато серьезными последствиями. Адекватная подготовка пациента делает операцию более безопасной.
Помимо инструментального обследования, у пациента берут для анализа кровь и мочу, определяют показатели свертываемости крови, группу и резус-принадлежность. Накануне вмешательства вечером разрешается лишь легкий ужин. Серьезность предстоящего лечения может вызвать страх, бессонницу, излишние эмоциональные переживания, которые нежелательны перед операцией, поэтому их устраняют назначением успокоительных средств.
Операция при менингиоме головного мозга, расположенной поверхностно, технически наиболее проста в сравнении с другими локализациями, а результаты ее почти всегда прекрасные – больной избавляется от новообразования при минимальном риске для самого мозга. Рецидивы в таких случаях редки, и одним удалением можно добиться полного излечения.

Удаление менингиомы происходит посредством трепанации черепа. Место, где будет сделано отверстие в кости, выбирается таким образом, чтобы путь к опухоли был наиболее коротким и не предполагал большой операционной травмы.
После сбривания волос и обработки операционного поля антисептиком, хирург делает разрез мягких тканей, рассекает надкостницу, выпиливает отверстия в кости и отделяет костный лоскут, который остается фиксирован на надкостнице. Такая костно-пластическая трепанация позволяет вернуть после удаления опухоли все ткани на прежнее место и дает хороший косметический результат. При необходимости пластики дефект черепа может быть восполнен синтетическими материалами или тканями больного.
Проникнув под твердую мозговую оболочку, которая вскрывается крестовидным или линейным разрезом, врач достигает опухоли и приступает к ее иссечению, тщательно коагулируя и перевязывая сосуды, которые могут стать источником кровотечения. Первым делом перевязываются или клипируются сосуды, образующие ножку опухоли, затем удаляется и сама менингиома, причем, врач будет стараться сделать это максимально радикально, чтобы предупредить рецидив.
Если менингиома расположена более глубоко, нежели конвекситальная (наружная) поверхность мозга, например, в боковом желудочке, то на помощь приходят микрохирургические инструменты и операционный микроскоп. После трепанации черепа для доступа вглубь мозга необходимо произвести разрез в области коры мозга и белого вещества, раздвинув это место шпателями для введения инструментов. Эта манипуляция несет большой риск для головного мозга и технически сложна, поэтому такие операции при доброкачественных менингиомах постепенно уступают место стереотаксической радиохирургии.
Опухоли в задних отделах мозга тоже считаются труднодоступными, а риск повреждения жизненно важных структур при этом очень высок. При менингиомах в области задней черепной ямки пациент во время операции сидит, наклонив голову вперед, которая, естественно, фиксируется в нужном положении. После трепанации черепа хирург сдвигает вниз мозжечок, получая доступ под его намет (участок твердой мозговой оболочки), а затем иссекает менингиому после тщательного гемостаза.
Менингиомы в области турецкого седла могут быть удалены транссфеноидальным доступом, то есть инструментами, введенными через носовой ход и решетчатую кость. Для достижения опухоли может потребоваться резекция фрагментов костей основания черепа (клиновидной, решетчатой, каналов зрительных нервов). Эти манипуляции требуют большой точности и осторожности ввиду риска повреждения крупных сосудов и нервных стволов.

удаление менингиомы бугорка турецкого седла
Неоспоримым преимуществом радикального хирургического удаления менингиомы можно считать возможность полного или почти полного иссечения опухолевой массы и последующего гистологического исследования для постановки наиболее точного диагноза. Недостаток этого метода лечения – высокий риск осложнений. Неблагоприятные последствия наиболее вероятны при глубоком расположении менингиом в ткани мозга, на основании черепа, близ ствола мозга и мозжечка.
В онкологии успешно применяется не только традиционное иссечение неоплазий, но и разрушение их с помощью физических факторов, в частности, лазерного излучения. Использование лазера, который после стандартного доступа к мозгу помогает отделить новообразование от окружающих тканей наименее травматичным образом, а также рассечь сосудистую опухолевую ножку, считают современным и безопасным методом лечения.
Преимущества лазера состоят в прицельном контакте с опухолью, благодаря чему удаление становится более щадящим для нервной ткани мозга. Лазерное излучение обеспечивает надежную остановку кровотечения, обладает бактерицидным свойством и не требует механических воздействий непосредственно на головном мозге. Манипуляции на опухоли осуществляются дистанционно.
Помимо стандартной операции, менингиома может быть удалена методом радиохирургии. При этом типе лечения не производится привычных разрезов, а менингиома разрушается без проникновения в полость черепа. Такой метод обоснован при глубоких локализациях патологии, когда высок риск осложнений и затруднен доступ к опухоли.

После фиксации головы пациента в нужном положении, на место роста неоплазии наплавляется мощный пучок ионизирующего излучения, который вызывает гибель ее элементов. Преимущества метода – неинвазивность, отсутствие кровотечений и неврологических расстройств. Недостатком можно считать медленный регресс опухоли, во время которого пациенту требуется наблюдение и медикаментозная поддержка. Кроме того, не всякая опухоль может быть подвергнута радиохирургии – размер ее не должен превышать 3-3,5 см.
Осложнения
Так как операция по удалению менингиомы так или иначе предполагает проникновение в черепную коробку, то невозможно исключить полностью осложнения даже при очень скрупулезном планировании лечения и подготовке к нему. Среди осложнений, с которыми может столкнуться врач еще во время манипуляций на черепе, – кровотечения из сосудов самой опухоли и тканей, которые рассекаются при доступе к ней. На фоне кровотечения может возникнуть ишемия ткани мозга и некроз, проявляющийся подобно инсультам.

Последствия операции могут проявиться в послеоперационном периоде. Обычно это разного рода неврологические расстройства, связанные с травмой структур мозга:
- Парезы и параличи;
- Нарушения чувствительности в разных отделах тела;
- Расстройство зрения, слуха, обоняния;
- Нарушение равновесия и координации движений;
- Патология интеллекта, психические расстройства.
Среди послеоперационных осложнений возможны инфекции в области раны, менингиты, для профилактики которых назначаются антибиотики (цефтриаксон).
После удаления менингиомы пациент находится под контролем нейрохирурга, ежедневно ему обрабатывается послеоперационная рана, к концу первой недели возможно снятие кожных швов. При необходимости назначается симптоматическая терапия – анальгетики, противосудорожные препараты, мочегонные, средства для коррекции артериального давления и работы сердца и т. д.
Реабилитация подразумевает наблюдение со стороны невролога, который, при наличии отклонений, назначает дополнительное лечение – массаж, физиопроцедуры, специальная гимнастика, ноотропные препараты и нейропротекторы.
Удаление менингиом в большинстве клиник производят бесплатно, но возможно лечение на платной основе. Операция обойдется в среднем в 20-40 тысяч рублей, но в некоторых центрах стоимость достигает 90-150 тысяч. Цена зависит от квалификации персонала и оснащенности клиники, условий пребывания в ней пациента, перечня проведенных обследований и продолжительности нахождения на лечении.
Видео: опухоль мозга в программе “Жить здорово!”
Читайте также:

