Что такое радиоволновое удаление гемангиомы
Гемангиома кожи – доброкачественное новообразование, опухоль, которая развивается из мелких кровеносных сосудов (капилляров, артерий или вен).
- Преимущества радиоволнового метода
- Удаление новообразований кожи
- Наши врачи
- Прейскурант
- Запись на прием
| Стоимость: | от 600 руб. показать все цены |
| Продолжительность процедуры: | 10 мин. |
| Количество процедур: | 1 |
| Проводит: | врач высшей категории |
| Период реабилитации: | 5 дн. |
| Оснащение: | Сургитрон / Эрбиевый лазер |
| Медицинский центр: | ул. Гримау, д. 10А, стр. 2 Мичуринский просп., д. 21Б |
Чаще всего гемангиомы появляются в раннем детстве – в период новорожденности или в ближайшие месяцы. Излюбленная локализация – лицо, шея, грудь, спина.
Внешне гемангиомы могут выглядеть по-разному. Как правило, это мягкое, безболезненное, выступающее над уровнем кожи или плоское образование ярко-розового, красного, пурпурного цвета. При нажатии гемангиома бледнеет, но затем быстро восстанавливает свою окраску. Опухоли могут быть как единичными, так и множественными, их размеры варьируют от едва заметных до гигантских, уродующих внешность.
В ряде случаев гемангиомы могут самостоятельно регрессировать по достижении пациентом пубертатного возраста, но не всегда стоит на это рассчитывать. Несмотря на то, что опухоль эта доброкачественная, четко отграниченная от окружающих тканей, никогда не дающая метастазов, тем не менее она представляет определенную опасность:
- из-за склонности к интенсивному разрастанию может нарушать нормальное функционирование близлежащих органов (например, при расположении на веке или вблизи глаза – препятствует нормальному бинокулярному зрению);
- гемангиомы легко травмируются, это может приводить к сильным кровотечениям, инфицированию;
- крупные образования причиняют физический и психологический дискомфорт, приводят к социальной дезадаптации.
Именно поэтому гемангиомы в большинстве случаев рекомендуется удалять. Одним из самых эффективных методов их удаления является радиоволновая хирургия.
В основе данного метода – бесконтактное рассечение и коагуляция тканей посредством воздействия направленных высокочастотных радиоволн (3,8-4,0 МГц), локально разогревающих клетки вплоть до их испарения.
Преимущества радиоволнового метода
- не происходит массивной травматизации окружающих тканей, отсутствует кровотечение;
- стерилизующее действие высокочастотных радиоволн предотвращает развитие инфекции в области вмешательства;
- слабо выраженный болевой синдром (удаление небольшихгемангиом возможно без применения анестезии), отсутствие значительного послеоперационного отека;
- заживление происходит с минимальным рубцеванием;
- вмешательство выполняется в амбулаторных условиях, занимает немного времени – буквально несколько минут.
Удаление новообразований кожи
Удаление ангиомы — малоинвазивная процедура устранения очаговых сосудистых расширений кожных покровов путем оперативного вмешательства. Задача ориентирована на восстановление функционирования поврежденного участка. Методика иссечения подбирается индивидуально зависимо от типа, размера новообразования. Удаление гемангиомы назначают медицинские специалисты: косметолог, дерматолог, терапевт, ангиолог, хирург, онколог. Диагностика включает осмотр, пальпацию, сбор анамнеза.
Важно знать! Ангиома или красная родинка возникает вследствие аномального формирования клеточной стенки венозных, артериальных трубок. Различают врожденные, приобретенные формы. Последние обусловлены механическим повреждением кожи, дисфункцией внутренних органов. Являются одним из внешних признаков цирроза печени.
Стоимость услуг
| Наименование процедуры | Цена |
|---|---|
| Удаление точечной кавернозной гемангиомы на теле более 1 см | 3000 руб. |
| Удаление точечной кавернозной гемангиомы на теле до 1 см в диаметре | 1800 руб. |
Запишитесь на прием по телефону
+7 (495) 021-12-26 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
Доктор проводит дифференциальный анализ, определяя разновидность патологии. Изучает структуру, консистенцию, размер, наличие бледного специфического пятна при нажатии. Задает вопросы о времени появления, течении, замеченных изменениях. Из инструментальных исследований рекомендуется термография, термометрия. Клинические анализы сдаются для выявления осложнений, контроля эффективности лечения. Операция по удалению гемангиомы проводится при наличии отклонений работы сосудистой системы, угрозы злокачественного перерождения, эстетического дискомфорта.
Плоские, объемные образования до 4 см вырезаются при помощи физико-механических способов. Задействует волновые, термические методики. Электрокоагуляция подразумевает срезание, прижигание узла электроножом. Криодеструкция, замораживание жидким азотом, вызывающим некроз, отслойку. Лазер вызывает свёртывание, усыхание, послойное снятие. Термическое воздействие останавливает кровотечение, предотвращает попадание бактерий. Хирургическое удаление гемангиомы корректно при онкогенном риске, прорастании глубоких слоев дермы.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Показания удаления ангиом
Гемангиома кожи — это образование доброкачественной природы, возникшее вследствие деформации, сращения одного или нескольких сосудов различного типа. Внешне проявляется в виде узла, бляшки, плетения розового, бордового цвета. Различаются проявляющимися признаками, особенностями поражения.
| Обычные | Гладкое алое пятно, исчезает при нажатии. Затрагивает новорожденных, прогрессирует до семи лет, после эволюционирует, наступает выздоровление. Продолжает существовать в 25% случаев. |
|---|---|
| Капиллярные, детские | Выпуклые красные, багровые папулы. |
| Бактериальные | Сращение капилляров, вызванное бактерией. Переносчики бартонелы кошки, вши. |
| Паукообразные | Напоминают сетку, бледнеют при надавливании. Возникают у женщин вследствие повышения репродуктивного гормона, эстрогена, на фоне беременности, приема противозачаточных препаратов. Встречаются при печеночном циррозе. |
| Кавернозные | Растут в толще кожи головы, шеи. Проявляются бледным, малиновым отеком. |
| Телеангиоэктазии | Извилистые плетения похожи на звезду, включают мелкие сосуды. Чаще локализуются на лице. |
Доставляют психоэмоциональный дискомфорт, склонны к малигнизации. Раковое перерождение происходит под сопутствующим влиянием: канцерогенов табака, алкоголя, гормонального сбоя, повреждений. Удаление гемангиомы лазером полноценное лечение, исключающие оставление шрамов. Подходит для устранения дефектов эпителиальной оболочки лицевой зоны.
Доказано что! 45% злокачественных процессов обусловлено сосудистой аномалией. Патология чаще поражает верхнюю часть тела.
Внешние воздействие оказывающие травматическое действие опасно инфицирование, кровотечением, атрофией ткани. Профилактическая консультация оградит от осложнений. Удаление ангиомы показано при эстетическом дискомфорте, онкогенном риске, хроническом трении, сдирании. Срочно обратитесь в клинику, если увидели изменения:
- Резкое увеличение, смена окраски, контуров.
- Гнойные, серозные, кровянистые выделения.
- Боль, зуд, шелушение.
- Узелок обрастает волосами.
- Элемент окружается новыми точечными высыпаниями.
- Слабость, головокружение, снижение веса.
- Восприимчивость к инфекциям обусловленная иммунной дисфункцией.
Что такое радиоволновое удаление новообразований?
Суть метода в том, что прибор, с помощью электрода излучающего высокочастотные радиоволны, отсекает нарост у его основания. При этом запаиваются все сосуды и останавливается кровотечение, тем самым нет риска инфицирования ранки.

Процедура проводится под местной анестезией. Врач подбирает необходимую насадку для радионожа, это зависит от размеров и расположения образования. К примеру, для удаления папилломы на ножке необходима насадка в виде петли. Пинцетом оттягивается верхняя часть нароста, а у основания срезается наконечником петлей. Новообразование иссекается полностью, при этом специалист контролирует, чтобы не были повреждены здоровые участки кожи. Радиоволновый метод может применяться на любом участке тела, но не используется на слизистых оболочках.
К преимуществам можно отнести:
- Безопасность – нет риска занесения инфекций;
- Бескровность – радиоволны коагулируют кровеносные сосуды, поэтому отсутствует кровотечение;
- Быстрота – вся процедура занимает не более 20 минут;
- Возможность взять ткани новообразования на гистологическое исследование.
Однако важно отметить, что есть и несколько недостатков данного метода. Во-первых удаление производится только тех новообразований, которые возвышаются над кожей или имеют ножку, основание (папилломы, бородавки, фибромы). К примеру, для удаления плоских родинок радиоволны не подходят. Во-вторых, после иссечения на коже может остаться небольшой рубец. Но в этом случае многое зависит от размеров патологии и опыта врача, который проводит процедуру. В-третьих при неполном удалении клеток нароста, возможен рецидив и появление нового образования на том же месте.
Пациентам важно знать, что существует ряд противопоказаний для проведения данной процедуры:
- Сердечные и легочные заболевания;
- Инфекционные заболевания;
- Гепатит и сахарный диабет;
- Онкологические заболевания;
- Период беременности и лактации;
- Период менструации;
- Воспаления на коже.
На месте проведенной процедуры остается ранка, которая затягивается корочкой. В течение недели стоит минимизировать контакты с водой, не наносить косметические средства содержащие спирт, а также не посещать солярий и не подвергать место удаления прямым УФ-лучам. Необходимо дождаться пока корочка отпадает самостоятельно. Затем в течение 2 месяцев мазать оставшийся след заживляющими и противорубцовыми мазями. В этом случае можно избежать шрама, на месте воздействия электрода.

Стоимость радиоволнового удаления новообразований может варьироваться от 500 до 2500 рублей. Цена зависит от типа, формы, места расположения и категории сложности нароста.
Воздействие лазера это точечное выжигание патологических клеток новообразования. Он работает очень быстро и при этом совершенно не затрагивает окружающие ткани. Врач контролирует глубину проникновения луча под кожу до миллиметра. Поэтому у такого метода иссечения низкая травматичность.
Сама процедура занимает не более 15 минут. Сначала проводится местное обезболивание, затем специалист приступает к работе. За одну процедуру можно удалить несколько образований. Для лазера нет труднодоступных мест, он используется на любом участке кожи. Также его применяют и на слизистых оболочках. С его помощью можно избавиться от родинок, папиллом, бородавок, фибром, гемангиом, атером любого размера и формы.
Главными преимуществами являются:
- Безопасность – при лазерном удалении нет риска занести инфекцию;
![]()
- Быстрота – процедура занимает несколько минут;
- Малая травматичность тканей, лазер воздействует точечно;
- Нет риска появления новообразования вновь;
- Быстрый реабилитационный период, до 7-10 дней;
- После процедуру на теле не остается шрамов и рубцов.
К недостаткам метода можно отнести лишь, то, что после удаления не остается материала для гистологического исследования. Поэтому опытные специалисты берут ткани на дерматоскопический анализ до процедуры.
Противопоказания к лазерному удалению:
- Опухоли и онкологические заболевания;
- Сахарный диабет;
- Эпилепсия;
- Беременность и период лактации;
- Заболевания сердечно-сосудистой системы.
После проведенной процедуры на месте обработки появляется корочка. Также в первые сутки может наблюдаться небольшая отечность и покраснение. Врачи настоятельно не рекомендуют трогать корочку на ранке, в течение 5-7 дней она отпадает самостоятельно. В этот период не следует чесать или ковырять место удаления, мочить, наносить косметические средства. Важно ограничить физические упражнения и посещение солярия. При выходе на улицу лучше всего смазывать место удаления солнцезащитным кремом.

Средняя стоимость на лазерное удаление новообразований может варьироваться от 300 до 12000 рублей. Все зависит от размера, типа, формы, места расположения и категории сложности нароста.
У каждой из вышеперечисленных процедур есть свои сильные и слабые стороны. Однако метод удаления назначает врач, многое зависит от расположения, размера и вида новообразования. К примеру, радиоволновым методом лучше удалять выпуклые и возвышающиеся над кожей наросты. В свою очередь лазер легко справляется как с висячими, так и с плоскими образованиями. Радиоволновый метод применяют только на коже, а лазером можно проводить удаления на любом участке тела, в том числе на слизистых оболочках. При неосторожности специалиста радионожом можно повредить здоровые участки. Это усложняет процесс заживления, возможность появления шрама увеличивается. При работе с лазером врач точно контролирует насколько глубоко нужно проникнуть в кожу, чтобы полностью удалить патологические клетки. При этом здоровые участки не затрагиваются. Именно поэтому лазер считается наиболее безопасным и менее травматичным методом.
Чем лучше удалять новообразования: лазером или электрокоагуляцией?

Радиоволновое удаление новообразований: как и чем проводится
Новообразования на коже ребенка — это поражение кожного покрова в результате которого наблюдается разрастание клеток тканей в виде опухолевых патологических образований (бородавок, невусов, папиллом, ангиом, аденом, лентиго, фибром, нейрофибром, гемангиом, лимфангиом и пр.). Последние два вида часто возникают у детей в младенчестве, бородавки и папилломы характерны для дошкольников и подростков.
В данной статье специалисты Первого детского медицинского центра рассмотрят причины появления кожных новообразований у детей, а также расскажут о наиболее эффективной методике их удаления.
Причины появления новообразований
Кожа детей особенно нежная и отличается повышенной степенью чувствительности к любым внешним воздействиям. Нередко причиной развития кожных патологий становится воздействие прямых солнечных лучей, от которого следует уберегать не только младенцев, но и детей старшего возраста. Однако, это всего одна причина. Некоторые кожные патологии развиваются у детей независимо от внешних причин: новообразования могут быть врожденными (причиной этому может выступать, например, наследственность).
Доброкачественные образования на коже детей крайне редко преобразовываются в злокачественные (в отличии от взрослых). Однако, стоит отметить, что и заметить данную патологию на теле ребенка гораздо труднее, чем у взрослого человека. Пиком развития кожных новообразований у детей считается возрастной период до 8 лет. Некоторые кожные патологии развиваются с 8 до 15 лет, но в этом случае они, как правило, медленно растут и в основном малозаметны.
Специалисты не рекомендуют родителям впадать в тревогу по поводу каждой новой родинки на теле ребенка. Дело в том, что такое заболевание как рак кожи довольно редко диагностируется у детей. Однако, существует ряд заболеваний (к примеру, врожденные пигментные невусы), которые требуют постоянного медицинского контроля. Крупные пигментированные родинки склонны к увеличению в размерах, нередко меняют цвет, могут травмироваться одеждой — все это может привести доброкачественное новообразование к переходу в злокачественную стадию. Именно поэтому на сегодняшний день становится все более востребованной радиоволновая хирургия, позволяющая избавиться от нежелательных новообразований и предотвратить риск развития серьезных заболеваний у детей. Кроме того, данные операции популярны и с эстетической точки зрения, так как крупные новообразования существенно могут портить внешность малыша (особенно при расположении на открытых участках тела).
Что такое радиоволновое удаление новообразований?
Существует несколько способов устранения родинок, различающихся по показаниям и срокам проведения. Особого внимания заслуживает методика радиоволнового удаления кожных новообразований, отличающаяся особым принципом действия и имеющая множество преимуществ.
Радиоволновый аппарат Surgitron работает настолько точно, что практически не травмирует кожу, а это приводит к быстрому выздоровлению маленького пациента. Отличие данного способа лечения от других заключается в том, что помощь оказывается максимально быстро, при этом реабилитационный период минимален.
Показания к радиоволновой хирургии
Радиоволновую хирургию назначают пациентам при наличии:
- Пигментных невусов (родинок);
Лечение с использованием аппарата радиоволновой хирургии позволяет облегчить и улучшить состояние пациента, а также ускорить процесс выздоровления при удалении кожных новообразований. Данная методика применяется в качестве одного из высокоэффективных современных методов лечения. Однако, важно следовать рекомендациям врача и учитывать возможные противопоказания.
Противопоказания к радиоволновому удалению новообразований
Радиоволновая хирургия, как и любая методика лечения, имеет рад противопоказаний, например:
- Герпес и другие острые инфекционные заболевания (ОРВИ, грипп и т. д.);
- Гнойничковые заболевания кожи;
- Высокая температура тела;
- Общие противопоказания к операции (высокое давление, эпилепсия и пр.).
Операция назначается только после консультации лечащего врача и обследования ребенка на предмет наличия возможных противопоказаний. Если было определено, что не существует никаких препятствий для проведения хирургической манипуляции, то ребенка отправляют на процедуру. Предварительно доктор рассказывает о принципе действия методики и ответит на все вопросы родителей.

Как проходит операция?
Удаление паппиломы или родинки может быть осуществлено двумя способами:
1) удаление новообразования сразу (под корень). В данном случае, после того как произошло удаление образования, его можно отправить на прохождение гистологического исследования (это целесообразно в случаях, когда у специалистов имеются сомнения на предмет перерождения в злокачественную стадию). Стоит отметить, что данная методика радиоволнового удаления новообразования может привести к образованию заметных рубцов на коже ребенка;
2) удаление кожного новообразования плавными фракционными движениями. Данная методика удаления предполагает постепенное снятие ткани образования слой за слоем. В данном случае не происходит углубления в глубокие слои кожи, за счет чего получается исключить рубцевание (либо сделать его практически незаметным).
После того, как новообразование удалено, врач удаляет остатки образования и выравнивает кожу с помощью шарикового волновода аппарата. Данное действие также позволяет коагулировать ткани для остановки кровотечения. После завершения операции рана обрабатывается антисептическим раствором. Продолжительность операции зависит от размера новообразования, но, как правило, занимает около получаса.
Реабилитационный период
В первые сутки после операции необходимо обрабатывать рану антисептиками не содержащими спирт. В последующие дни на месте раны образуется защитная корочка (струп), которая обеспечивает защиту ранки от кровотечений и инфекций. Примерно спустя 7 дней ранка полностью заживает. В этот период ее следует обрабатывать антисептическим средством и защищать от попадания воды и иных сторонних воздействий. Не следует пытаться самостоятельно удалить корочку – в ходе заживления она отпадет сама.
После самостоятельного (естественного) удаления защитной корочки, образовавшийся рубец можно смазывать противорубцовым средством. В первые несколько недель после проведения радиоволновой операции следует оберегать кожу ребенка от воздействия прямых солнечных лучей и перегрева. В некоторых случаях возможны пигментные отличия этого участка кожи (он будет выглядеть светлее или темнее). Но при правильном уходе за ранкой в послеоперационный период эта разница будет минимальной. Первый прием после операции назначается обычно через 3 - 4 недели, для того, чтобы убедиться в полном удалении образования. В противном случае, проводится коррекция остатков элемента.
Преимущества радиоволнового удаления новообразований у детей
В Первом детском медицинском центре ведут прием детские хирурги высшей категории. Запись на консультацию по вопросам оперативного лечения с 8.00 до 20.00. Прием ведется по предварительной записи.
Ранняя диагностика и своевременное лечение различного рода кожных новообразований у ребенка помогут избежать осложнений и превращения их в злокачественные опухоли. Не откладывайте лечение своего ребенка, запишитесь на прием уже сегодня!
Кожные новообразования – это болезни, которые возникают по причине неконтролируемого роста нормальных и аномальных клеток кожи. Большинство кожных новообразований являются доброкачественными изменениями, которые не составляют большой опасности для организма человека. Однако, кожные клетки могут мутировать в злокачественное новообразование.
Почему надо следить за изменениями?
Если злокачественные новообразования не будут вовремя выявлены, их клетки могут проникнуть в другие ткани и органы, то есть метастастазировать.
Кожные новообразования - это не просто косметическая проблема, а проблема, требующая, по меньшей мере, осмотра и консультации квалифицированного специалиста. В настоящее время любое кожное новообразование можно и нужно подвергать дерматоскопическому исследованию. Необходимость проведения дерматоскопического исследования определяет в каждом конкретном случае квалифицированный врач-дерматовенеролог.
Какими бывают новообразования?
БОРОДАВКИ. Обыкновенные бородавки – небольшие утолщения кожи с грубой поверхностью. Они бывают выпирающими, с шершавой поверхностью и цветом, близким к цвету кожи, могут быть крошечными либо достигать размера небольшой фасоли. Подошвенные бородавки имеют плоскую форму и их часто принимают за мозоли.
ПАПИЛЛОМА. Доброкачественная опухоль. Она похожа на бородавку величиной до 1-2 см, но имеет более рыхлую структуру и содержит сосуды. Папиллома растет вверх наружу, а ее сосочки разбросаны в разные стороны и внешне напоминают цветную капусту.
ГЕМАНГИОМА. Это наиболее часто встречающаяся сосудистая опухоль в детском возрасте. Она имеет вид малиново-красных пятен на различных частях тела, в том числе на лице. По статистике с гемангиомой рождается один ребенок из ста.
БАЗАЛИОМА (базальноклеточный рак). Это злокачественная опухоль кожи, развивающаяся из базального слоя эпидермиса и придатков кожи. Она возникает на участках кожи, способных к образованию волосяных фолликулов. Базалиома не дает метастазов во внутренние органы, но может метастазировать в другие участки кожи.
КОЖНЫЙ РОГ. Это новообразование кожи, наблюдаемое преимущественно у пожилых людей. Появляется как возвышающееся над поверхностью кожи образование с плотными слоистыми роговыми масами, чаще цилиндрической формы.
КЕРАТОМА. Кератома – кожное новообразование, похожее изначально на веснушку, темно коричневого цвета. Со временем пятна начинают ороговевать, шелушиться, превращаясь в бляшки темно коричневого, черного цвета. Размеры кератомы составляют от 1 до 2 см. Внешний вид напоминает изюминку.
НЕВУСЫ. Невус — доброкачественное новообразование, проявляющееся в виде пигментного пятна на коже. Невусы обычно появляются в детстве и подростковом периоде, а с возрастом их количество может уменьшаться. Невусы разнообразны по форме, размеру и внешнему виду: они могут быть плоскими, выпуклыми, гладкими, покрытыми волосами, маленькими или достигать больших размеров. Удаление невусов осуществляется по медицинским показаниям, а также с косметическими целями.
Метод радиоволновой хирургии среди аппаратных методов удаления новообразований кожи является наиболее адекватным.
Его эффективность доказана научно, доказана экспериментально, по сравнению с другими методами. Радиоволновая хирургия позволяет удалять родинки, бородавки, папилломы, кератозы и другие образования на коже с отличным косметическим эффектом. В этом случае эффект разреза достигается при помощи тепла, выделяемого при сопротивлении, которое ткани оказывают проникновению высокочастотных радиоволн. Техника радиохирургии полностью исключает термическое повреждение клеток, благодаря чему заживление происходит намного быстрее, формирование рубцовой ткани минимально, интраэпидермальные (поверхностные) образования удаляются без следа, что особенно важно при операциях на косметически значимых участках (лицо, кисти рук и т.д.). После радиоволновых хирургических манипуляций практически не бывает таких неприятных последствий как боль, отеки, инфицирование.
К преимуществам также можно отнести следующее:
· При воздействии радиоволн здоровые ткани остаются интактными, то есть неповрежденными.
· Операция длится не больше 20 минут.
· Отсутствие кровотечения во время процедуры.
· Безболезненность вмешательства при местной анестезии.
· Короткий послеоперационный период и отсутствие осложнений.
· Отсутствие рубцов и шрамов после удаления.
· Малая вероятность возникновения побочных явлений (отек, покраснение, воспаление).
· Стерилизация тканей во время операции.
· Нет необходимости в тщательном послеоперационном уходе за раной.
· Ткани не уничтожаются во время процедуры, что делает возможным провести гистологическое исследование.
· Возможность проводить удаление в амбулаторных условиях.
· Возможность удалить новообразование кожи в любом месте.
Показания к проведению радиоволновой хирургии
Показаниями для применения аппарата РадиоСург являются многие доброкачественные новообразования кожных покровов, к которым относятся:
· Гемангиомы и др.
А также, базальноклеточный рак кожи (базалиома), который имеет благоприятное течение и прогноз.
Противопоказания к радиоволновому удалению
Радионож не применяется в следующих случаях:
· Малигнизация кожных новообразований.
· Наличие в организме датчиков сердечного ритма.
· Хронические воспалительные заболевания кожи.
· Инфекционные поражения кожи (пиодермии, рожистое воспаление, герпес и др.).
Так как радиоволновое удаление проходит без соприкосновения электрода с кожей, то возможные осложнения после операции практически отсутствуют, а реабилитационный период протекает гладко. После проведения процедуры следует соблюдать следующие рекомендации:
· Не оставаться в течение нескольких недель на ярком солнце без защитного крема.
· Не посещать сауну, бассейн и баню в течение нескольких дней.
· Проводить 2-3-кратную обработку кожи раствором антисептика в течение нескольких дней.
Необходимо отметить, что удаление новообразований кожи не является сложной или опасной операцией, которую надо бояться, а при появлении признаков малигнизации стоит немедленно обратиться к дерматологу и удалить подозрительные кожные новообразования.
Гемангиома – это доброкачественная опухоль, клетки которой не трансформируются в онкологию. Развивается узел в местах скопления кровеносных сосудов. Новообразование растёт медленно и может самостоятельно исчезнуть, не оставляя следов. Поэтому удаление гемангиомы требуется в крайних случаях, когда у больного присутствует определённый дискомфорт.
Крупные образования сдавливают ближайшие ткани и нарушают работу органа, что влияет на самочувствие больного. Чаще болезнь формируется у детей в первые месяцы после рождения. У взрослых новообразования возникают редко. Выбор метода удаления гемангиомы зависит от медицинских показаний и патологического процесса, происходящего в больном участке. У каждого метода обнаруживаются плюсы и минусы, которые врач учитывает при выборе, исключая появление осложнений.
Когда стоит или не стоит удалять
Гемангиома – это сосудистый узел, формирующийся на коже, костной ткани и паренхиматозных органах. Болезнь считается врождённой, так как часто диагностируется у новорождённых в первые месяцы после рождения. Ребёнок может родиться уже с гемангиомой. Первый год жизни новообразование активно увеличивается. Затем в течение нескольких лет узел находится в спящем режиме. К 10 годам образование самостоятельно проходит без следа.
Заболевание носит доброкачественный характер. Но в процессе разрастания атипичные клетки постепенно разрушают здоровые ткани, что сопровождается нарушениями в функционировании органа. Поэтому гемангиому рекомендуется удалить, предотвращая развитие негативных последствий.
Распознать заболевание можно по форме узла и цвету. Новообразование формируется асимметричным, с ярко-красным оттенком. Возникает на коже, на слизистой и во внутренних слоях органа. Согласно строению различают указанные виды гемангиомы – капиллярный, кавернозный, капиллярно-кавернозный, клеточный и межмышечные.
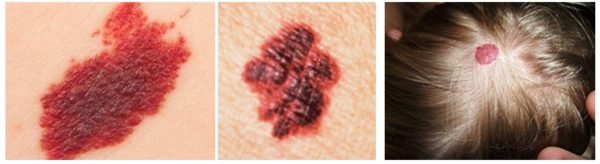
Опухоль удаляют по медицинским показаниям либо по причине косметического дискомфорта. При отсутствии активного роста и других сопутствующих признаков лечение не применяется – врачи предпочитают контролировать болезнь при помощи регулярных диагностических процедур. Срочное лечение требуется при наличии признаков:
- образование стремительно увеличивается в размерах и меняет цвет;
- присутствуют кровяные выделения и изъязвления на поверхности опухоли;
- узел расположен вблизи жизненно важных органов – лицевого нерва, в районе ушной раковины и т.д.;
- болезнь сопровождается внешними деформациями лица либо внутреннего органа;
- присутствует риск злокачественного перерождения болезни.
При подобных симптомов патологию полагается удалять. Но в отдельных случаях процедура запрещена:
- наличие острого заболевания, связанного с инфекцией;
- обострение хронической патологии;
- лихорадочное состояние неясной этиологии;
- гемангиома покрыта гнойными, экзематозными и другими подозрительными новообразованиями;
- болезни сердечной мышцы, почек или лёгкого.
Способы удаления узла:
- применение лекарственных препаратов;
- мекторальная или радикальная резекция;
- криодеструкция;
- лазерная терапия;
- электрокоагуляция;
- облучение гамма-лучами.
Метод лечения болезни врач подбирает согласно медицинским показаниям после проведения подробного обследования и оценки степени поражения организма.
Подготовка к удалению
Процесс подготовки зависит от метода процедуры. Перед проведением традиционной операции по удалению пациент направляется в лабораторию для сдачи крови на общий клинический анализ крови и мочи.

Выявляется свертываемость и группа с резусом крови, на ВИЧ с гепатитом и сифилис. Взрослым людям потребуется пройти флюорографию лёгких и электрокардиограмму сердца. Дополнительно рекомендуется консультация онколога, кардиолога, дерматолога или другого специалиста в зависимости от локализации узла. Требуется выявить возможные осложнения после местной анестезии или общего наркоза. Клиника может потребовать проведение дополнительных обследований, зависит от хирурга, проводящего удаление.
Процедуры криодеструкции, лазерной терапии, электрокоагуляции не требуют сложных диагностических мероприятий. Больному нужно сдать кровь и мочу на исследование показателей основных элементов, свертываемость и серьёзных патологий. Также потребуется взять заключение у терапевта или педиатра. Запрещается принимать антикоагулянты за 7 дней до операции.
Перед проведением любой процедуры запрещается кушать и пить воду за 12-16 часов. Операция проводится на пустой желудок и кишечник. Дополнительно производится порой очищение полости кишечника приёмом слабительного либо клизмы с физраствором. Непосредственно перед процедурой с пациентом беседуют хирург и анестезиолог.
Полостная операция
Хирургическое удаление гемангиомы применяется в основном при поражении внутренних органов – печени, почек, лёгких и т.д. Иссечение атипичных клеток проводят с захватом здоровых тканей до 15-20 мм. Если образование больших размеров, назначается лечение для уменьшения размеров. Пациенту подбираются лекарственные препараты и курсы облучения гамма-лучами.
Хирургически удаляют небольшие узелки, образованные в местах регулярного механического травмирования – на спине, в подмышечной впадине, на ступне, руке и т.д. Процедура производится под общим наркозом из-за болезненного процесса. После удаления больному требуется медицинский уход. Полученные биологические образцы отправляют в лабораторию для гистологического изучения.
Минусом операции считается болезненность проведения и остаточные глубокие шрамы, требующие дополнительной косметической коррекции. Поэтому применяют метод при новообразованиях, расположенных в закрытых местах и внутренних органов.

Преимуществом способа является радикальный эффект удаления, т.е. опухоль иссекается полностью, предотвращая рецидив болезни.
Операция проводится в основном у взрослых людей при диагнозе приобретенной гемангиомы с подозрением на онкологию. При детских опухолях метод используется редко. У ребёнка узел иссекается более щадящим способом.
Перед проведением проводится тщательное обследование с учётом возможных осложнений и последствий. Реабилитация больного проходит под медицинским контролем, чтобы выявить на ранних сроках негативные последствия.
Иссечение гемангиомы при помощи криодеструкции
Криодеструкция заключается в замораживающем воздействии на опухоль жидким азотом. Используется при небольших размерах до 20 мм – так предотвращается образование глубоких шрамов после операции.
Процедура длится несколько минут – атипичные летки замораживаются жидким азотом под низкой температурой, приводя к разрушению больной ткани. В течение короткого промежутка времени на месте узла образуется здоровый слой кожи. Для положительного результата проводят 1-3 сеанса с интервалом в 2-3 дня.
Место оперативного вмешательства впоследствии обрабатывается раствором перманганата калия. Проводить процедуру допустимо амбулаторно, т.к. нет болезненных ощущений и кровопотери. Ребёнок или взрослый после операции уходит домой. Пациенту не требуется проходить кучу многочисленных диагностических мероприятий, что ускоряет выздоровление.
Метод не применяется для лечения опухоли на позвоночнике и вблизи жизненно важных органов. Вполне подходит для терапии новообразования на лице и других видимых участках.
Проведение процедуры у детей требует особого подхода и специальных условий, чтобы избежать неприятных последствий:
- время воздействия по гемангиоме жидким азотом не должно превышать 30 секунд;
- на слизистой узел иссекается не более 15 секунд;
- множественное образование узелков можно удалять за один сеанс, но общая площадь воздействия не должна быть больше 10 см2;
- в зоне промежности и ягодиц максимальная площадь иссечения составляет 5 см2;
- глубокое поражение органа требует проведения ряда курсов, чтобы избежать травмирования и отёков – временной интервал между сеансами составляет 2-3 недели;
- процесс криодеструкции начинается с периферической области, постепенно смещаясь к центру патологии.
Место воздействия жидкого азота в течение 2-3 дней приобретает отёчность. Особенно это заметно в области век, губы, на слизистых. На четвёртый день разрушенный сосуд покрывается корочкой, под которой начинает формироваться здоровый слой эпителия. Полностью кожный покров восстанавливается до месяца.
Криодеструкция отличается высоким процентом полного выздоровления (более 95%) и минимальным травмированием кожи. После удаления практически не остаётся рубцов. Шрам остаётся при лечении узла с глубоким разрастанием. Осложнения процедурного вмешательства диагностируется в единичных случаях.
Для терапии кавернозной и комбинированной гемангиомы методом криодеструкции предварительно назначают процедуры СВЧ-терапии. Проведённые курсы увеличивают шансы на благоприятный прогноз операции по удалению глубокой опухоли. Сочетание двух методов сохраняет целостность мышц и контур лица без травмирования лицевого нерва, позволяет избежать кровоточивости узла. Разрешается использовать для лечения патологии у грудничков.
Лазерная терапия
Лазерное удаление гемангиомы применяется в последние 20 лет довольно часто. Метод считается эффективным и щадящим. Проводится процедура в основном в частных медицинских центрах. Разрешается детям и взрослым.
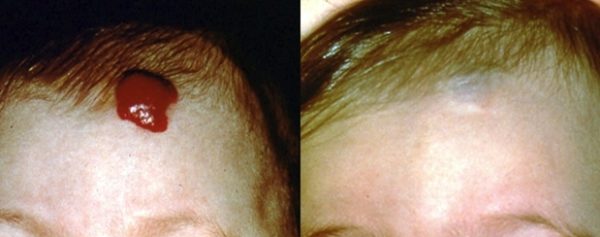
Процедура показывает плюсы:
- во время удаления отсутствует болевой синдром – пациент ощущает только слабое жжение;
- длительность операции занимает несколько минут;
- опухоль удаляется за один сеанс;
- точечное воздействие не оставляет следов и шрамов;
- процесс не требует общего наркоза, достаточно местной анестезии;
- возможно убрать новообразование на лице и слизистой – на губе, языке, голове и т.д.
Недостатком считается невозможность воздействия на уплотнения с большой площадью поражения и цена процедуры. К минусам относится противопоказание проводить новорождённым детям.
Дозировку, время сеанса и количество курса врач рассчитывает индивидуально для каждого пациента. Учитывается возраст и самочувствие больного, а также патологические процессы заболевания. Если требуется провести более 3 сеансов, интервал между ними составляет 1 месяц.
Удалить новообразование в области позвоночника не получится из-за глубокого разрастания. Лазерный луч проникает в ткани до 4 мм, что недостаточно для лечения глубоких опухолей. Применяют метод в основном для терапии капиллярной гемангиомы.
После удаления на месте узла образуется плотная корочка, которая самостоятельно исчезает через 2-3 недели. На месте поражения восстанавливается здоровый слой дермы.
Склерозирующая терапия патологии
Склеротерапия подходит, если опухоль появилась в труднодоступном месте, и обладает крупными размерами. Также метод эффективен для лечения узла в области ушной раковины или в полости рта.
Раньше в виде склерозанта использовался этиловый спирт, вводимый специальной тонкой иглой в полость гемангиомы. Последние 15-20 лет вводят этоксисклерол или фибро-вейн, которые разрушают структуру узла. В течение 7 дней на месте патологии будет отёчность, постепенно рассасываясь.
Минусом процедуры является болезненность, поэтому не применяется для лечения детей. Пациенту для купирования болевого синдрома могут назначить курс обезболивающих. Также требуется провести несколько процедур, чтобы разрушить все атипичные клетки.
Электрокоагуляция
Удаление гемангиомы в труднодоступных местах при помощи электрокоагуляции применяется достаточно часто. Коагуляция – это прижигание больного участка высокочастотным импульсивным электрическим током. Во время процедуры ткани нагреваются и клетки разрушаются. Радиоволновым методом нужно воздействовать на мягкие ткани узла, чтобы спровоцировать их гибель. Используется специальный аппарат – Сургитрон.
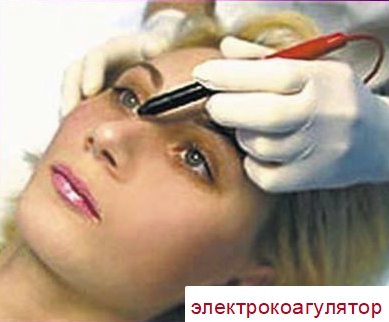
После прижигания мертвые ткани отпадают, и начинается процесс восстановления кожного покрова. Применяют процедуру в основном у взрослых людей, т.к. присутствует определённая болезненность. Процесс отличается точечным воздействием на опухоль, но используют его редко. На месте узла после иссечения остаётся глубокий шрам, убираемый методом косметической корректировки.
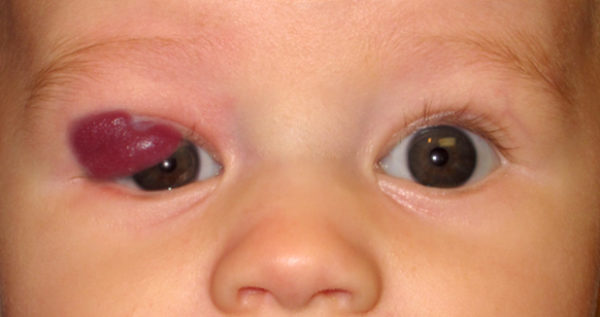
Рентгенотерапия в лечении патологии
Болезнь можно вылечить при помощи рентгеновских лучей, способных разрушать атипичную структуру. Применяют метод у детей от 3 до 8 месяцев, когда патологические ткани чувствительно реагируют на радиоактивное воздействие лучей. В более зрелом возрасте рентгенотерапия используется редко. Происхождение опухоли носит доброкачественный характер, но рентгеновское влияние способно вызвать перерождение в онкологию.
Процедура заключается в дозированном воздействии рентгеновских лучей на больной участок с определённым временным интервалом. Суточная доза и курс терапии подбирается лечащим врачом индивидуально. Влияет расположение и патологические параметры болезни. У операции есть ряд побочных эффектов, которые могут вызвать ухудшение в самочувствии больного и спровоцировать тяжёлые осложнения в процессе развития узла. Поэтому используют данный способ только тогда, когда предыдущие не дали должного эффекта.
Показанием для проведения считается расположение в области глаза и пространства за ним. Также могут использовать для иссечения большой площади поражения. Курс облучения прекращается при отсутствии роста больных клеток и смене цвета на более бледный оттенок – это говорит о начале инволюции патологического процесса.
Восстановление и возможные последствия болезни
После каждого метода по иссечению гемангиомы нужна процедура реабилитации. Оставшийся шрам требует специального ухода и контроля со стороны лечащего врача, чтобы предотвратить развитие опасных симптомов. Криодеструкция, склеротерапия и радиоволновая терапия характеризуются небольшим рубцом, который заживает самостоятельно. Лазер и электрокоагуляция оставляют участок с формированием плотной корочки, способной также самостоятельно пройти при восстановлении кожного покрова.
Нельзя обрабатывать прооперированный участок йодом, спиртом, перекисью водорода и другими средствами, содержащими в составе кислоты. Рекомендуется использовать на этом период мази с эффектом смягчения – левомиколевую или солкосериловую.
После полостной операции пациент находится под ежедневным наблюдением врача. Рану обрабатывают специальным антисептиком и осматривают состояние шва. Нити удаляют через 1,5-2 недели. Затем за раной придётся ухаживать дома по рекомендации врача.
После удаления не стоит гулять под прямыми солнечными лучами в течение длительного времени. Запрещается принимать горячие ванны и визиты в баню. Разрешается использовать тёплый душ. Требуется специальная диета, обогащенная растительной клетчаткой.
Лечение патологии дома
Маленькие уплотнения на поверхностных слоях дермы разрешается удалять в домашних условиях. Для этого используют чайный гриб и медный купорос.
Компресс из гриба прикладывают к больному участку и фиксируют на 24 часа. После этого снимают и делают новый. Процедуру повторять ежедневно до полного исчезновения узла.
Раствор медного купороса готовится из расчёта 1 ст.л. на небольшое количество воды. Полученную смесь втирают в уплотнение. Курс длится 10 дней.
Перед использованием методов народной медицины стоит проконсультироваться с лечащим врачом. Это позволит избежать серьёзных последствий.
Читайте также:


