Саркоматоидный веретеноклеточный рак легкого лечение

-
4 минут на чтение

Веретенообразноклеточная саркома – это новообразование злокачественного характера, происходящее из соединительной ткани. По сравнению с другими разновидностями саркомы, она является более зрелой по своему структурному строению.
- Что такое
- Классификация
- Высокодифференцированная
- Умеренно-дифференцированная
- Низкодифференцированная
- Недифференцированная
- Стадии
- Первая
- Вторая
- Третья
- Четвертая
- Причины
- Симптомы
- Диагностика
- Рентгенография
- Магниторезонансная и компьютерная томография
- Биопсия
- УЗИ
- Ангиография
- Радиоизотопная диагностика
- Лечение
- Осложнения
- Прогноз
Что такое
Веретеноклеточная саркома представляет собой злокачественную опухоль, строение которой состоит из таких же веретенообразных клеток. В некоторых случаях при осуществлении гистологического изучения данное образование имеет схожесть с фибросаркомой. Это объясняется наличием полной консистенции, а также светлых волокнистых нитей, которые переплетаются между собой и по форме напоминают клубок.
Особенность веретеноклеточного новообразования заключается в беспорядочном или самостоятельном росте атипичных клеток. Кроме того, опухоль может достигать различных размеров и локализуется в любых частях тела.
Онкологическое заболевание может поражать слизистую и кожные покровы, фасции и серозную ткань.
Согласно исследованиям, было установлено, что патология одинаково часто выявляется как у детей, так и у взрослого населения. При диагностировании болезни на ранней стадии и вовремя начатом проведении терапевтических мероприятий прогноз на излечение удовлетворительный.
Классификация
Веретенообразноклеточная саркома подразделяется на несколько разновидностей.
Раковые клеточные структуры практически ничем не отличаются от здоровых клеток. Кроме того, они с затруднением выявляются в очаге поражения и формируются в небольших количествах.
Патологические клетки перестают нормально функционировать. Происходит их деление, начинает развиваться устойчивость к определенным группам принимаемых медикаментозных средств.
Симптоматика пораженной ткани выявляется слабо. Кроме того, новообразование характеризуется высокой степенью агрессивности, которая сопровождается бесконтрольным делением атипичных клеток и распространением метастазов.
По сравнению с вышеописанными типами веретеноклеточной саркомы не поддается дифференциальной диагностике. Также отмечается отсутствие восприимчивости к проведению химиотерапии.
Стадии
Как и любая другая разновидность саркомы, данный тип опухолей проходит несколько стадий своего развития.
Новообразование растет в пределах пораженного органа и не достигает крупных размеров. Также не происходит нарушения в работе анатомической структуры. Болезненность и дискомфорт отсутствуют, нет метастазирования.
Даже если говорить о высокодифференцированном типе опухолей, при которых поражается маточное тело или легкие, прогноз будет вполне благоприятным при правильно подобранной схеме лечения.
Также не происходит выхода опухоли за границы органа, однако наблюдается ее активное прорастание в слои. Новообразование быстро увеличивается и может привести к дисфункции пораженных структур. Не наблюдается на данной стадии и распространение метастазов в отдаленные органы, но уже поражению подвергаются региональные лимфоузлы.
Происходит интенсивное распространение новообразования в другие органы, мышечные и костные ткани, а также сосуды. Кроме того, опухоль метастазирует в лимфатические узлы.
Патологический процесс сопровождается проявлением характерной симптоматики. Кроме того, кожа и слизистые начинают деформироваться.
Данная форма относится к наиболее тяжелым. Опухолевое образование достигает огромных размеров. В результате, рядом расположенные ткани начинают сдавливаться. Метастазы определяются во всех лимфатических узлах. В большей степени поражению подвергаются легкие, головной мозг, молочные железы и бедренная область.
Причины
Специалисты выделяют множество факторов, которые могут спровоцировать развитие веретеноклеточной саркомы.
Точная причина болезни до сих пор не установлена. Но существуют определенные факторы, повышающие вероятность формирования злокачественного новообразования.
- ионизирующее излучение;
- генетические патологии, например, Синдром Гарднера, Вернера и прочие;
- заболевания вирусной природы происхождения;
- раны, нагноение;
- применение иммуносупрессивной и комбинированной химиотерапии.
Часто патологический процесс появляется в результате негативного воздействия окружающей среды, наследственной предрасположенности, травмирования и других.
Симптомы
Выраженность клинических проявлений во многом зависит от места расположения опухоли и стадии течения онкопроцесса.
Как правило, в начале формирования опухоли болезнь может никак себя не проявлять. По мере роста новообразования пациент начинает жаловаться на болевой синдром, который с течением времени становится более выраженным.
Злокачественное уплотнение быстро растет, поэтому вторым по важности симптомом выделяют визуальное просматривание саркомы, которая видна над поверхностью кожного покрова или слизистой. При таком состоянии также отмечается отек тканей и деформирование в очаге поражения.
Злокачественную опухоль представляет недифференцированная ткань, к которой относится саркома. Виды:
- круглоклеточная;
- веретеноклеточная;
- полиморфноклеточная саркома;
- плеоморфная;
- гигантоклеточная.
Веретеноклеточная саркома – это зрелая саркома, которая по структуре представляет переплетение волокнистых нитей и густая по консистенции. Как и рак, упомянутая саркома представляет собой опухоль. Злокачественный процесс поражает слизистые оболочки и кожу. Если лечить на ранних стадиях – прогноз наилучший.
Веретеноклеточную саркому используют для характеристики редкого рака костной ткани. Развиваться может у людей старше 40-50 лет. В молодом возрасте как правило не встречается. Для лечения применяют методику борьбы с остеогенной саркомой. Часто для характеристики веретеноклеточной саркомы используют термин: злокачественная фиброзная гистиоцитоксантома.
Микропрепарат – злокачественное веретенообразное образование, окрашенное гематоксилином и эозином. Клетки овальной формы, ядро с острыми концами. Клетки могут состоять из ядер неправильной формы. Соединительный процесс осуществляется за счёт веретенообразной ткани.
Симптомы
Общими характерными симптомами признаны:
- Быстрая утомляемость.
- Постоянная слабость.
- Резкое снижение веса.
- Опухоль визуально видима, выступает над поверхностью.
- Деформация и отечность поражённых тканей.
- Если веретеноклеточная опухоль заденет нервные окончания, появится боль.
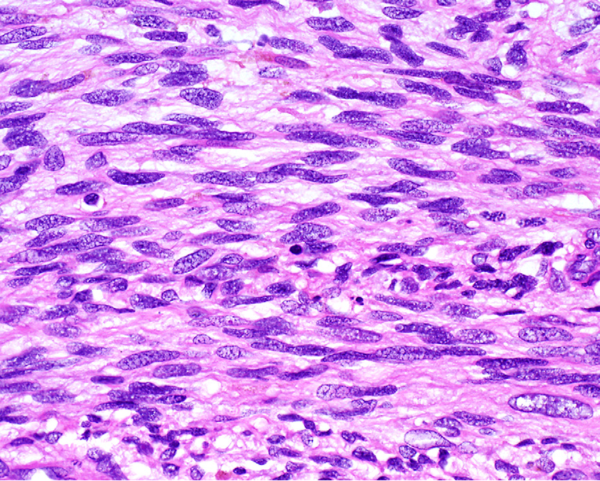
В начале болезни симптоматика скудная, со временем приобретает характерные признаки. Всё зависит от локализации новообразования.
Разновидность веретеноклеточной саркомы
Среди разновидностей злокачественных новообразований мягких тканей неспецифированная фиброзная гистиоцитома встречается у большей части пациентов. Поражает такая саркома: соединительные ткани туловища, конечностей. Поражение веретенообразной саркомой забрюшинного пространства происходит редко. Развиваться такое новообразование может в глубине соединительной ткани, что ухудшает диагностику.
Новообразования, относящиеся к фиброзной гистиоцитоме, известны нескольких типов:
- гигантоклеточная;
- ииксоидная;
- воспалительная;
- типичная.
Явной чертой фиброзной злокачественной гистиоцитомы признаётся периодический рост, частые рецидивы. Типичная форма клеток включает в себя веретенообразный вид клеточной ткани, напоминающий фибробласты.
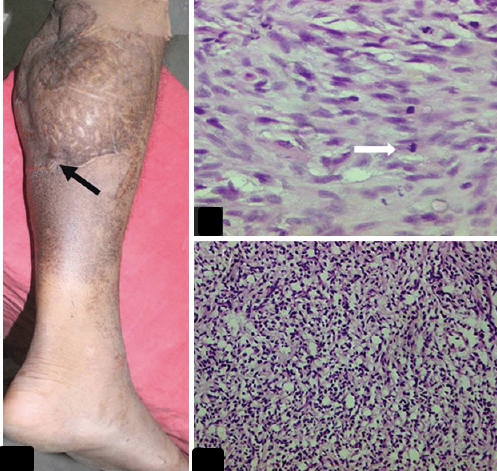
Симптоматика болезни зависит от места образования саркомы. Если опухоль локализуется наружно (на плечах, бёдрах), образуется уплотнение на теле диаметром 10 сантиметров. Внешний слой кожи над образованием краснеет. Если место локации в забрюшинном пространстве, вероятные признаки заболевания:
- сонливость, возможна потеря сознания;
- плохой аппетит;
- резкое снижение массы тела;
- повышение температуры;
- болезненные ощущения в области живота.

При появлении первых признаков фиброзной гистиоцитомы необходимо сделать диагностическое исследование, которое включает детальную диагностику новообразования. Томография установит характер патологии, определит метастазы, способные поразить головной мозг, печень или лёгкие.
Ультразвуковое обследование предоставит информацию обо всех особенностях фиброзной гистиоцитомы, а также оценит появление метастатического лимфогенного процесса.
Одним из самых важных методов обследования является микроскопическое изучение анализов. Изучение биопсии поставит точный диагноз и определит правильное лечение больного.
Современная медицина не способна сказать о факторах, провоцирующих появление заболевания, но выделяет несколько случаев, способствующих возникновению болезни:
- Наследственно-генетическая предрасположенность.
- Ослабленная иммунная защита организма.
- Взаимодействие с сильно токсичными веществами.
- Травмированные кожные покровы.
Морфологическое исследование
Морфологическая диагностика – очень сложный процесс вследствие больших различий опухолей, даже внутри одного подтипа. Выделяют больше 100 видов, которые требуют индивидуального лечения.
Характеристики сарком мягких тканей строятся на определении от доброкачественной опухоли без проявления метастазов с медленным ростом, до злокачественных с высоким ростом метастазов.
Склонность к осложнениям у каждого вида опухолей зависит от уровня злокачественности. Разработаны две методики определения характеристики злокачественности: NCI, FNCLCC.
По методу NCI оцениваются гистологические группы, количество видимых клеток, плеоморфизм, количество поражённых органов и наличие явных мест воспаления.
- G1 – низкая степень злокачественности (высокодифференцированная опухоль): благоприятный прогноз, распространение на другие органы не происходит, реакции на химиотерапию нет.
- G2 – промежуточная степень злокачественности (умеренно дифференцированная опухоль).
- G3 – высокая степень злокачественности (низкодифференцированная опухоль): неблагоприятный прогноз, высокий потенциал метастазирования, в большинстве случаев чувствительна к препаратам химиотерапии.
По системе FNCLCC определяется трёхступенчатой методикой. Рассматривается сумма баллов, показывающая специфику клеток опухоли. Степени обеих систем совпадают.
Выявление уровня злокачественности – абсолютно субъективная процедура, поэтому предусмотрено классифицирование саркомы на 2 типа: высокой и низкой степени злокачественности.
Патогенез
Патогенез веретенообразной опухоли определяется генетическими факторами. Новообразование может быть единичным дефектом генома, так и следствием множественного нарушения в геноме.
В группу риска попадают люди с иммунодефицитными синдромами или принимающие средства, направленные на снижение защитных свойств организма.
Преимущественно в риске поражения оказываются:
- лёгкие;
- печень;
- кости;
- головной мозг.
Особенности распространения метастазов нужно знать для проведения терапевтических мероприятий и наблюдения за больным. Сроки проявления поражений разные для каждого вида образования. Рецидивы обычно появляются через пару месяцев, они либо схожи с удалённой саркомой, либо отличаются от неё по нескольким параметрам.
Этапы болезни
Выделяют 4 стадии протекания болезни. Для назначения правильного лечения полагается точно знать, на какой стадии развития находится веретеноклеточная саркома.
На первой стадии образование не распространяется за пределы поражённого органа. Размеры малы и роста не наблюдается. Болевой синдром отсутствует, метастазов нет. На этом этапе саркома хорошо лечится, даже если это высокодифференцированная клетка, образовавшаяся в лёгком или матке.
На соседние ткани не распространяется. Начинает проникать во все слои поражённого органа. Увеличивается размер. Возможно, появляются метастазы, образующиеся в лимфоузлах. Прогноз на полное выздоровление удовлетворительный, появление рецидива маловероятно.
Опухоль прогрессивно распространяется на соседние ткани. Проявляются симптомы (боль, дискомфорт в зоне поражения). Нарушается процесс кровоснабжения. Деформируется кость или кожные покровы в месте локации опухоли. При лечении на этой стадии возможны частые рецидивы.
Опухоль достигает огромных размеров, может распадаться и кровоточить. Метастазы поражают большую часть органов. Прогноз на выздоровление практически отсутствует.
Лечение
Веретеноклеточная саркома лечится комплексом терапевтических методик. Главное – хирургическое удаление. Лучевую терапию проводят после операции для удаления остатков новообразования. Химиотерапия проводится на всех стадиях лечения.
Комплекс мероприятий по лечению веретеноклеточной саркомы определяется исходя из полученной диагностической информации об опухоли: степень дифференциации, тип, на какой стадии находится опухоль и есть ли метастазы.
Перед операцией проводится микроскопическое изучение биоматериала саркомы. Удаляют опухоль скальпелем, и все соприкасающиеся с ней клетки. Если размер новообразования большой, то применяют дополнительный комплекс мер.
Для такого метода характерно применение облучающей терапии после удаления, ликвидирует оставшуюся ткань. Эффективно использовать, если нужно сохранить поражённые конечности. Однако лучевая терапия имеет сильные последствия в виде новых опухолей, поражения здоровых органов.
Инновационная методика удаления злокачественных опухолей. Наилучший исход прогнозируется на ранних стадиях лечения. Метод позволяет использовать сильное излучение, направленное только на злокачественные клетки.
Терапия чаще проходит до хирургического вмешательства и после. Бывают случаи, когда необходимо применить препараты во время операции.
Пересадка органов при обнаружении злокачественной опухоли запрещена.
По окончанию терапевтических процедур больному следует находиться под присмотром специалистов. Пациент продолжает получать симптоматическое лечение. Также проводят обследования: томография, УЗИ, рентген. Назначают поддерживающее лечение.
Следует после удаления веретеноклеточной саркомы ещё пару лет постоянно проходить обследование у онколога. Благодаря этому можно вовремя обнаружить осложнения после операции и вовремя назначить повторное лечение рецидива.
Диета после удаления
Диета после операции строится на ряде принципов.
- Приём пищи маленькими порциями, но часто, 5-6 раз в день. Перекусы и фаст-фуд исключить, могут плохо повлиять на состояние организма. Комплексно пропивать витаминные стимуляторы, минеральные вещества. Чаще включать в рацион овощи (термической обработки), фрукты (кроме цитрусовых). Больше пить свежих соков, кушать ягоды некислых видов и пить ягодные морсы.
- Печень животного происхождения содержит комплекс полезных веществ. Морковь, петрушка, тыква, перепелиное яйцо насыщены витамином А (антиоксидант), улучшают защитную работу организма..
- Постоянное применение крупы: гречиха, ячневая, геркулес. Полезны кедровый, грецкий и лесной орехи, обеспечивают нормальный клеточный обмен.
- Помидор, бобовые, свекла, брюссельская капуста и кисломолочная продукция играют главную роль в обновлении и росте клеток.
- Чтобы вывести вредные микроэлементы из организма, надо включить в рацион продукты с высоким содержанием витамина С, Е.
- Морская рыба, лук и чеснок предотвращают появление рецидивов.
- Чтобы поддержать гормональный баланс в организме, рекомендуется пища, насыщенная йодом. Можно рыбу или рыбий жир, а также йодированную соль применять для готовки.
- Воздержаться от употребления консервированных продуктов, полуфабрикатов, кондитерских изделий.
- Пиво и алкоголь запрещено употреблять.
- Воздержаться от потребления кислых продуктов, опухоль быстро размножается в кислой среде.
- Еда призвана содержать минимум быстрых углеводов, так как злокачественные клетки питаются глюкозой.
Саркома — это злокачественное новообразование, произрастающее из недифференцированных (незрелых) клеток соединительной ткани. Главное отличие от раковых опухолей заключается в том, что последние возникают из эпителиальных клеток, которые выстилают внутренние органы, кожу и слизистые оболочки, а саркома — из соединительнотканных. Все виды рака имеют привязку к конкретному органу, в то время, как саркома может произрастать в любом месте, где есть соединительная ткань, т. е. в любом месте организма. В том числе и в легких.
Саркома легких — это очень редкая опухоль. Она развивается менее чем в 1% всех случаев злокачественных процессов в легких. По некоторым данным на 1 случай саркомы приходится до 250 случаев рака легкого.
- Классификация и стадии
- Причины возникновения
- Симптомы саркомы легкого
- Диагностика
- Лечение
- Послеоперационное восстановление
- Амбулаторное наблюдение
- Прогноз выживаемости
Классификация и стадии
Выделяют следующие виды сарком легких:
- Саркома легких низкой степени злокачественности. Она образуется из более зрелых (дифференцированных) клеток. Они не склонны к быстрому делению, как другие виды сарком, поэтому прогрессирование происходит относительно медленно. Сама опухоль преимущественно состоит из стромы, в которой имеются вкрапления злокачественных клеток. Их количество относительно общей массы невелико.
- Саркома со средней степенью злокачественности образуется из клеток низкой степени дифференцировки. В структуре опухоли злокачественные элементы уже имеют преобладающее значение. Помимо этого, имеется хорошее кровоснабжение благодаря разветвленной сосудистой сети. Это способствует раннему метастазированию.
- Саркома легких высокой степени злокачественности образуется из недифференцированных клеток, которые настолько незрелые, что их еще нельзя отнести к какому-либо виду ткани. Они с равной долей вероятности могут стать любой клеткой соединительной ткани. Недифференцированные опухоли легких крайне агрессивны. Они стремительно растут и очень быстро метастазируют, образуя множественные метастатические очаги.
Легкое — это орган, имеющий сложное строение, состоящее из альвеол, бронхиол и бронхов, кровеносных и лимфатических сосудов и других элементов. Все данные структуры имеют клетки соединительной ткани, из которой могут образовываться разные виды высокодифференцированных сарком. Поэтому саркома легкого — это сборное понятие, включающее в себя несколько видов новообразований легких (ангиосаркомы, фибросаркомы и др).
Недифференцированные саркомы разделяют в зависимости от морфологических особенностей клеток:
- Веретеноклеточные.
- Круглоклеточные.
- Полиморфноклеточные.

Причины возникновения
Причины возникновения саркомы легких неизвестны. Тем не менее, ученые склонны считать, что здесь не обходится без факторов риска, актуальных для рака легких:
- Высокое содержание канцерогенов во вдыхаемом воздухе — курение, в том числе пассивное, проживание в экологически неблагополучных районах, работа на вредных производствах.
- Наследственная предрасположенность — многие саркомы развиваются в детском возрасте. Тем не менее, стоит отметить, что убедительных научных данных, указывающих на связь саркомы легких с наследственностью, на сегодняшний день нет.
- Воздействие высоких доз ионизирующего излучения, в том числе получение лучевой терапии в анамнезе.
- Ультрафиолетовое облучение — злоупотребление загаром, как естественным, так и искусственным.
- Вторичная саркома легкого может развиться в результате метастазирования опухоли из другого органа.
Определение стадии саркомы легкого основано на размерах опухоли и наличии метастазов:
- 1 стадия — опухоль легких имеет размер, не превышающий 3 см. Метастазов нет.
- 2 стадии — размеры опухоли не превышают 6 см в наибольшем измерении, имеются единичные метастазы в регионарные лимфатические узлы, расположенные перибронхиально или в корне легкого.
- 3 стадия — размеры опухолевого инфильтрата превышают 6 см, имеются метастазы в лимфатические узлы средостения или плевру.
- 4 стадия — опухоль может быть любого размера, но имеются отдаленные метастазы, в том числе поражающие другие органы.
Симптомы саркомы легкого
Симптомы саркомы аналогичны симптомам рака легкого, с той разницей, что прогрессируют гораздо быстрее. Проявление болезни будет зависеть от локализации опухоли и стадии заболевания.
Если саркома растет внутри бронха, она может приводить к его закупорке с развитием сухого надсадного кашля. После обтурации (перекрытия) бронха появляется мокрота слизистого или слизисто-гнойного характера. При распаде опухоли или повреждении кровеносных сосудов может возникнуть кровохарканье или легочное кровотечение. Также присутствует одышка и боли в груди.
Из вторичных проявлений присутствует повышение температуры тела, слабость и отсутствие аппетита. Если саркома проросла за пределы легкого, появляются другие признаки:
- При поражении пищевода — нарушение глотания, дисфагия.
- Сдавление венозных стволов — синдром верхней полой вены. Отек, цианоз и расширение вен в верхней половине тела.
- Если опухоль легких проросла в плевру, развиваются геморрагический плеврит, при поражении оболочек сердца — геморрагический перикардит.
Диагностика
Ключевое значение для обнаружения саркомы легких играет рентгенологическое исследование, в частности компьютерная томография. На снимках обнаруживают тень с нечеткими контурами. При проведении контрольного снимка в динамике эта тень увеличивается в размерах. Если саркома растер в просвет бронха, ее можно обнаружить на бронхоскопии.
Окончательная постановка диагноза возможна только после гистологического исследования. С этой целью проводят эндоскопическую биопсию, тонкоигольную трансторакальную биопсию под контролем КТ. В ряде случаев гистологическое исследование возможно только после оперативного удаления саркомы. Также помочь с диагнозом может цитологическое исследование экссудата при плеврите.
Лечение
Способ лечения саркомы легкого у конкретного пациента определяется локализацией опухоли, ее гистологическим типом и стадией. Как правило, требуется комплексный подход, включающий в себя хирургическую операцию, химио- и/или лучевую терапию.
Чаще всего, лечение саркомы легких начинается с курса интенсивной полихимиотерапии. Она может длиться несколько недель. Цель этого курса — уменьшить размер опухоли легких и по возможности уничтожить метастазы, в том числе микрометастазы, которые еще не видны на снимках. Это позволяет провести операцию максимально щадяще и в то же время радикально, удалив всю опухоль.
Чтобы лечение было максимально эффективным, назначается комбинация из нескольких препаратов, которые подбираются с учетом морфологических и цитогенетических особенностей саркомы. Затем проводится операция или лучевая терапия.
После этого опять назначается полихимиотерапия. Ее интенсивность будет зависеть от изначального объема опухоли и ее первичного ответа на первую химиотерапию. Если прогноз хороший, проводят несколько блоков цитостатической химиотерапии. При неблагоприятном прогнозе (агрессивная опухоль, распространенная стадия) рассматривается вариант высокодозной полихимиотерапии с поддерживающей трансплантацией гемопоэтических стволовых клеток.
Хирургическое лечение саркомы легкого предполагает следующие типы операций:
- Лобэктомия — удаление доли легкого.
- Пульмонэктомия — удаление всего легкого.
Обязательно проводится иссечение регионарных лимфатических узлов. Если радикальное удаление невозможно, проводят паллиативные операции, направленные на устранение тягостных симптомов и улучшение качества жизни пациентов.
Если саркома легкого носит вторичный характер и является метастазом опухоли, локализованной в другом органе, могут быть проведены одномоментные операции с удалением всех патологических очагов. Это помогает существенно увеличить продолжительность жизни больных, а в ряде случаев добиться радикальности лечения.
Лучевая терапия применяется в качестве комплексного лечения высокозлокачественных сарком легких или при невозможности проведения хирургических операций, в том числе, в рамках паллиативного лечения. Могут использоваться гамматерапия, электронотерапия, брахитерапия и селективная внутренняя радиотерапия, когда радиоизотопы вводят в кровеносные сосуды, питающие опухоль.
Послеоперационное восстановление
Операции на легком являются серьезным хирургическим вмешательством. Первое время после резекции или удаления легкого организм приспосабливается к новым условиям дыхания. Для того, чтобы помочь ему, первое время пациент использует кислородную маску. Также необходимо выполнять специальные дыхательные упражнения и своевременно отхаркивать мокроту. Проведению этих процедур может препятствовать выраженный болевой синдром, поэтому, чтобы его купировать, пациенту предлагают обезболивание, вплоть до эпидуральной анестезии. Постепенно оставшаяся ткань легкого возьмёт на себя всю нагрузку и процесс дыхания наладится. Сроки восстановления будут зависеть от исходного состояния пациента.
Амбулаторное наблюдение
После окончания курса лечения, за больным устанавливается амбулаторное наблюдение. В первые 2–3 года он должен посещать врача раз в 4 месяца, на 4–5 год — раз в 6 месяцев и далее ежегодно. Для своевременного обнаружения рецидива врач назначит специальное обследование:
- Рентген органов грудной клетки.
- УЗИ.
- КТ и/или МРТ.
Кратность прохождения данных исследований определяется врачом индивидуально.
При возникновении рецидива саркомы и ее дальнейшем прогрессировании, развиваются тяжелые осложнения, которые могут привести к смерти больного:
- Распад опухоли с кровотечением.
- Инфекционные осложнения на фоне снижения иммунитета из-за химиотерапии и действия опухоли. Как правило, возникают упорные, неподдающиеся лечению пневмонии и плевриты.
- Ателектазы — спадение доли легкого.
- Тяжелое истощение (кахексия).
- Помимо этого, наблюдаются осложнения со стороны органов, пораженных метастазами.
Прогноз выживаемости
Прогноз при саркоме легкого зависит от морфологических характеристик опухоли и стадии распространенности процесса. При благоприятных условиях (1–2 стадия высокодифференцированной саркомы) пятилетняя выживаемость пациентов составляет приблизительно 50%. При 3–4 стадии или высокозлокачественном типе саркомы, пятилетняя выживаемость не превышает 20%.
Карцинома легкого – это злокачественная опухоль развивающаяся в результате неоплазии из эпителиальных клеток бронхов и альвеол. Неоплазия (опухоль) означает генетическую мутацию клеток приводящую к патологическому образованию атипичных клеточных структур.
Злокачественность – это бесконтрольный рост опухоли, приводящий к разрастанию в другие органы и появлению метастазов. Материалом для последующего мутагенного процесса служат нормальные клетки эпителиальной ткани – в лёгких они находятся на внутренней стенке бронхиального дерева.
Таким образом, карцинома является тем же раком, только не совсем корректно относить ее как его синоним. В пульмонологии существуют понятия рака бронхов (бронхогенный) и рака легких (альвеолярный). Карцинома объединяет эти понятия, ее еще называют бронхопульмональным раком легких.
Однако, к ней нельзя отнести такой вид недоброкачественного новообразования, как саркома. В отличие от карциномы, этот вид онкологии органов дыхания образуется из соединительной ткани и не имеет гистологической привязки к пораженному органу.

Гистологическая классификация карциномы
Для дифференцировки карциномы, определения ее типа и основных характеристик, под микроскопом проводят исследования взятого биоптата. Микроскопический анализ дает возможность точно поставить онкологический диагноз, который повлияет на дальнейшее лечение.
После проведенного гистологического исследования классифицируются патоморфологические признаки клеток, и эти результаты являются очень важными для принятия решений врачом онкологом.
Дифференцировка карцином по гистологическому признаку будет иметь следующий вид:
- мелкоклеточная;
- аденокарцинома;
- плоскоклеточная;
- крупноклеточная.
Важно! Реже встречаются другие виды бронхогенного рака: бронхиальные карциноиды, смешанные виды рака, легочные бластомы.

Мелкоклеточная карцинома легких имеет отличительные особенности в терапевтическом лечении, клинических проявлениях, поэтому этот гистологический вид отнесен ВОЗ к отдельной группе. Развитие мелкоклеточного рака происходит из нейроэктодермальных клеток, находящихся в базальном слое эпителия бронхов.
Имеет самую высокую степень агрессивности среди карцином легкого и наиболее неблагоприятный прогноз. У большинства пациентов на момент обнаружения болезни, диагностируют метастазы в другие органы.
Плоскоклеточная карцинома легкого развивается в результате метаплазии реснитчатого эпителия бронхов. Один из самых распространенных гистологических видов злокачественных новообразований. Расположение крупнобронхиальное, прорастание происходит внутрь главного бронха и легочной паренхимы.

Аденокарцинома происходит из железистого эпителия альвеол и бронхов. Как правило, метаплазии подвергаются базальные клеточные структуры мелких бронхов. Самый распространенный вариант локализации – периферический, реже встречается центральный.
Проявляется более агрессивно, чем эпителиальный рак, и в отсутствии надлежащего лечения, за полгода может увеличиться вдвое. На появление железистого рака легких, в отличие от других морфологических типов, никотиновая зависимость не оказывает решающего влияния.
К наиболее вероятным негативным факторам относиться:
- перенесенный туберкулез;
- гормональная терапия;
- хронические легочные заболевания.
Бронхиолоальвеолярный рак – подвид высокодифференцированной аденокарциномы, возникает из альвеолярно-бронхиолярного эпителия. Особенностью его разрастания является то, что он стелется по стенкам терминальных альвеол и бронхов.
Для этой патологии характерно продуцирование метастазов в регионарные лимфоузлы, отдаленное метастазирование практически не регистрируют.

К крупноклеточному раку относят опухоли с недифференцированными клетками. Формируется в субсегметарных бронхах, и проявляет раннее метастазирование. Название приобрел по форме клеток, имеющих крупные ядра, которые хорошо просматриваются на гистологическом срезе.
Мелкоклеточные и другие недифференцированные злокачественные опухоли скоротечны, у них фиксируется более ранняя тенденция к метастазированию. Понижение степени дифференцировки знаменует ухудшение прогноза и соответственно возрастание злокачественности.
Анатомическая локализация
Согласно тому, где располагается опухоль относительно бронхиального дерева, выделяют центральный и периферический рак легких. Центральный происходит из главных, промежуточных, и сегментарных бронхов.
Появление новообразования в субсегментарных бронхах, их ветвей или из альвеол означает развитие периферического РЛ. В количественном выражении ЦРЛ диагностируют чаще, чем ПРЛ – 70% против 30%.
Опухолевый рост ЦР классифицируют следующим образом:
- Эндобронхиальный. Разрастание новообразования происходит внутри бронха, в результате чего перекрывается его просвет, и происходит ухудшение вентиляции.
- Перибронхиальный. Опухоль прорастает снаружи стенки. В этом случае вентиляционный фон доли легкого ухудшается в результате сдавливания бронха, или же на первых стадиях непроходимость может не проявляться.
- Смешанная. Новообразование одновременно растет внутри и снаружи просвета.
Главной клинической особенностью ЦР является инфильтрация стенки бронха и нарушение его вентиляции.

Выделяют следующие клинические формы периферического рака:
- Узловая. Исходной точкой происхождения является терминальные бронхиолы, клинические признаки проявляются после разрастания до крупных бронхов или рядом лежащих тканей. Раковое образование на снимке представлено в виде узла, округлой формы.
- Пневмониеподобная (диффузная). Патологический очаг возникает в паренхиме легкого и на макроуровне выделен участком с инфильтрирующим ростом.
- Рак Панкоста (рак верхушки легкого). Прогрессирует на 1-2 ребра, шейный позвонок, позвоночник, нервы плечевого сплетения и симпатический ствол. Клинически выражается соответствующими симптомами.
- Кортико-плевральный. Формируется в плащевом слое, растет по направлению позвоночника, разрастается в грудные структуры. Отнесен к плоскоклеточной разновидности и может прорастать до ближайших тканевых структур.
- Полостной рак. Опухолевое образование, имеющее полость внутри. Это результат распада в центральной части узла. Размеры могут доходить до 10 см, что становиться причиной ошибочного диагностирования. Полостные карциномы больших размеров могут принять за легочный абсцесс или кистозные образования.
Периферическая карцинома легких обусловлена появлением присущих ей симптомов на поздних стадиях. Яркое симптоматическое проявление начинается на III стадии, до этого протекание проходит без явных клинических признаков.
В онкологии отмечают атипичные формы карцином. Атипичность обуславливается метастазирование и невозможностью доступными методами обнаружит первичный опухолевый очаг.

Медиастинальная карцинома характеризуется преимущественным метастазированием в узлы средостения. Распространение метастазов в лимфоузлы, находящихся возле верхней полой вены, приводит к ее сдавливанию. Этот процесс выражается симптомом верхней полой вены: одутловатость лица, шеи, одышка, цианоз. Первичный очаг на рентгеновском снимке как правило не выявляют.
Первичный карциноматоз легких (на фото) – это множественное поражение метастазами легочной ткани, на фоне которых первичная опухоль не обнаруживается. На рентгенологическом снимке будет показано множество узелков различного размера. Поиск первичных и вторичных очагов ввиду бессмысленности не проводится.
Классификация легочной карциномы:
Клинические проявления
Клиническая картина карциномы легких имеет схожие признаки со всеми злокачественными образованиями образующимися в этом органе. Основные симптомы это – кашель, одышка, боли в грудной области, выделение мокроты с вкраплениями крови. Достаточно существенное влияние на клиническую картину заболевания оказывает место расположения опухоли.

Крупнобронхиальное развитие раковой опухоли дает о себе знать в раннем периоде развития болезни. При ЦР происходит сужение бронхиального просвета, влекущее за собой нарушение проходимости определенной части легкого.
Ухудшение вентиляции приводит к появлению ателектаза, а за ним может развиться раковая пневмония. Пневмонию сопровождает одышка, гнойные выделения мокроты.
Дальнейшее увеличение опухоли приводит в вовлечение в процесс рядом расположенных тканей и органов. Это может быть перикард сердца, диафрагмальный и блуждающий нерв, соответственно появление с ними связанной симптоматики.
Периферическая локализация на первых стадиях болезни не имеет ярко выраженной симптоматики. Появление симптомов связывают с увеличением новообразования и прорастанием крупных бронхов, плевры и соседних органов.
Постепенное прогрессирование болезни, ведет к появлению более ярко выраженной клиники. Организм больного сильнее подвергается негативному воздействию раковой болезни, приводящей к появлению слабости, потере веса, повышению температуры.
Однако нельзя судить о болезни учитывая, только ее общие симптомы. На последних стадиях происходит метастазирование в отдаленные органы, что становится причиной дальнейших осложнений. В большинстве случаев именно метастазы приводят к необратимым изменениям и впоследствии к летальному исходу.
Диагностическая фиксация карциномы легких в большинстве случаев происходит в результате проведения рентгенографии. Однако инструкция по диагностированию злокачественной опухоли не предполагает получение точного диагноза на рентгеновском снимке.
Скорее будет выявлено подозрение на легочные патологии. Новообразование проявляется в виде затемнения в корне легкого, обособленного узла или пневмонического инфильтрата.
Опытный врач даже при малейшем подозрении на злокачественность направит больного на дальнейшее обследование. Цена промедления или неточного диагноза слишком огромна. Наиболее эффективное лечение болезни и блокировку стремительно развивающегося опухолевого процесса удаться провести на первых стадиях болезни.

Дальнейшее обследование будет включать КТ диагностику (на видео в этой статье) – позволяющую определить распространенность, изменения в легочной ткани, вовлеченность лимфоузлов, состояние бронхиального дерева. Также делается общий анализ крови и мочи, проводится бронхоскопия, биопсия, исследование биоптата и плеврального экссудата.
Лечение и прогноз
Наиболее востребованными и эффективными методами лечения раковой болезни являются хирургический способ, химиотерапия или лучевая терапия. Вид терапии зависит от стадии, гистологических показателей, и противопоказаний к тому или иному средству.

Самым приемлемым методом лечения является радикальный. Удаление опухоли проводится на I и II стадии и в зависимости от локализации и обширности новообразования.
Проводят следующие виды резекции:
- клиновидная – скальпирование части легкого;
- лобэктомия – удалятся часть органа;
- пневмонэктомия – легкое изымается полностью.
Химиотерапия основана на приеме препаратов воздействующих на раковые клетки. Лекарство уничтожает патогены или сдерживает их деление. Основными противоопухолевыми препаратами, доказавшими свою эффективность, выступают медикаменты на основе платины.
Облучение патологического очага проводят на III или IV стадии как отдельный вид лечения. Лучевая терапия также применятся в сочетании или после хирургического вмешательства.
Прогноз при карциноме легких имеет самые низкие статистические показатели в отсутствии полного лечения – летальный исход наступает у 90% больных в течении двух лет, после начала болезни. У пациентов с метастазами в отдаленные органы пятилетняя выживаемость составляет всего 1%.
Проведение лечения еще до достижения терминальной стадии позволяет продлить жизнь больных в 4-5 раз. Противораковая терапия на I стадии дает пятилетнюю выживаемость у 80%, на II – 40%, на III – 20%.
Показатели продолжительности жизни улучшаются при диагностировании карциномы на первых стадиях, а также при правильно подобранной терапии. Очень важную роль играет оснащенность медицинского учреждения и квалификация лечащих врачей.
Читайте также:

