Принципы диагностики и терапии лейкозов
Диагностика острого лейкоза базируется на оценке морфологических особенностей клеток костного мозга и периферической крови. Диагноз устанавливают лишь при обнаружении в костном мозге или периферической крови так называемых бластных клеток, характеризующихся нежно-сетчатой структурой ядерного хроматина. Количество бластных клеток при этом должно составлять 20 % и более.
Если в костном мозге оно меньше, но в крови их содержание 20% и более, то также устанавливают диагноз острого лейкоза. Определение принадлежности опухолевых клеток к миелоидной или лимфоидной линиям кроветворения при использовании обычной окраски по Романовскому — Гимзе возможно лишь в 70 % случаев. Для более точного определения необходимы другие диагностические подходы: иммунофенотипирование, цитохимическое, цитогенетическое, молекулярно-биологическое и культуральное исследования.
Новую классификацию ВОЗ можно назвать перечнем заболеваний, характеризующихся определенным набором признаков, поскольку в ней отсутствует единый классифицирующий признак, который существовал, например, при разработке классификации FAB (морфология и цитохимия бластных клеток). Вследствие этого некоторые формы ОЛ могут одновременно быть отнесены к разным категориям.
Так, острые лейкозы с транслокациями Hq23 отнесены к первой классификационной категории, но аномалию сегмента 11q23 часто выявляют у больных со вторичными острыми лейкозами. При этом вторичные острые миелобластные лейкозы выделены в отдельную категорию, поэтому неясно, как классифицировать ОМЛ, возникший после предшествующей химиотерапии какой-либо опухоли и характеризующийся аномалиями сегмента 11q23, — как заболевание первой категории или третьей.

Возникает также вопрос относительно других стабильно выявляемых хромосомных аберраций: например, почему в рамках первой классификационной категории не рассматриваются такие аномалии, как t(6;9) и аномалии хромосомы 3, которые имеют четкие морфологические и клинические характеристики.
В тех ситуациях, когда нет возможности проанализировать кариотип бластных клеток, единственный принцип, по которому будут классифицированы острые лейкозы, морфологический. При этом опять же неясно, к какой классификационной категории отнести ОМЛ, который, например, по классификации FAB характеризуется как миеломонобластный, но возник после предшествующей химиотерапии и при котором в костном мозге определяются признаки миелодисплазии.
Наличие миелодисплазии положено в основу выделения второй классификационной категории. Как отмечалось ранее, морфологические признаки дисплазии выявляют у больных с различными вариантами ОМЛ (миелобластными, миеломоно- и монобластными, эритробластными, крайне редко промиелоцитарным и т. д.), с ОМЛ, развившимися из МДС, вторичными ОМЛ. Эту закономерность ранее отмечали и другие международные эксперты, поэтому не вполне ясно, зачем была выделена специальная категория.
Ранее считали, что наличие признаков миелодисплазии определяет неблагоприятный прогноз, в связи с чем, по-видимому, лейкозы с этими признаками стали рассматривать как отдельную категорию. Однако в настоящее время установлено, что признаки миелодисплазии в дебюте заболевания отмечаются достаточно часто и не влияют на результаты терапии.
В новой классификации ВОЗ острый лимфобластный лейкоз рассматриваются в разделе опухолей, возникающих из клеток-предшественниц Т- и В-лимфоцитов. В разделе лимфатических опухолей из ранних клеток-предшественниц представлены:
1) лимфобластный лейкоз/лимфома из клеток-предшественниц В-лимфоцитов (синоним: острый лимфобластный лейкоз из предшественников В-клеток);
2) лимфобластный лейкоз/лимфома из клеток-предшественниц Т-лимфоцитов (синоним: острый лимфобластный лейкоз из клеток-предшественниц Т-лимфоцитов).
Возможно равноценное использование представленных определений, авторы классификации лишь полагают, что при содержании бластных клеток в костном мозге 25 % и более целесообразно говорить об остром лейкозе, менее 25 % — о лимфобластной лимфоме. Однако чаще всего эти терминологические сложности умозрительны, поскольку терапия в том и другом случае одинакова.
В соответствии с классификацией FAB описанные формы острого лимфобластного лейкоза определяли как варианты L1 и L2, однако в настоящее время эти названия практически не используют. Третья форма ОЛЛ по классификации FAB — вариант L3— в современной классификации отнесена в большой раздел опухолей из зрелых (определяемых по иммунофенотипу) В-клеток как беркиттоподобный лейкоз/лимфома. К сожалению, в новой классификации не даны четкие иммунофенотипические характеристики конкретных подвариантов В- и Т-клеточных лимфобластных лейкозов, что часто вызывает затруднения при интерпретации результатов проточной флюороцитометрии.
Лейкозы (лейкемии, гемобластозы) относятся к одной из самых тяжелых категорий заболеваний, причем значимость этого вида патологии постоянно нарастает.
Несмотря на значительный прогресс, достигнутый за последние десятилетия в области разработки различных методов лечения лейкозов, смертность при данных заболеваниях по-прежнему остается высокой.
Характерно увеличение частоты возникновения лейкозов, что в определенной степени можно объяснить ухудшением экологической обстановки в экономически развитых странах мира. В частности, в связи с ростом промышленного производства концентрация канцерогенных (лейкемогенных) химических веществ в окружающей среде стала значительно выше, чем раньше.
Также претерпевает изменения и радиационный фон Земли. Следует отметить, что лейкемии — злокачественные новообразования, которые возникают у значительного количества детей и лиц молодого трудоспособного возраста и представляют собой, таким образом, особенно острую социальную проблему.
Определение понятия и классификация
В настоящее время принято следующее определение этого заболевания.
Лейкоз — это системное заболевание крови, характеризующееся бес контрольной пролиферацией и омоложением кроветворных элементов с нарушением их созревания и метаплазией кроветворной ткани.
В данном определении необходимо выделить несколько важных положений:
• будучи системными заболеваниями крови, лейкозы поражают, как правило, всю кроветворную систему, включая эритропоэтический, лейкопоэтический и тромбопоэтический ростки костного мозга;
• в основе лейкозов лежит бесконтрольный рост и нарушение диф-ференцировки (созревания) кроветворных клеток, что, как известно, наблюдается при злокачественных опухолях;
• при лейкемиях развивается метаплазия кроветворной ткани, при которой один из кроветворных ростков начинает развиваться в нетипичной для него ткани, например: миелоидные клетки появляются в лимфоидных органах, лимфоидные клетки — в костном мозге. Существует несколько классификаций лейкозов, каждая из которых основана на соответствующих критериях, определяющих особенности заболевания.
I. По течению процесса:
В настоящее время при качественной терапии острые лейкозы нередко протекают более благоприятно, чем хронические. Более того, при агрессивной химиотерапии острого лимфолейкоза у детей в 70 % случаев наступает полное выздоровление, а в 90 % — стойкая ремиссия.
II. По источнику образования опухолевого клона лейкемии:
III. По количеству лейкоцитов в периферической крови пациента:
• лейкемическая (количество лейкоцитов больше 50 тыс./мкл крови);
• сублейкемическая (от 10 до 50 тыс./мкл крови);
• алейкемическая (количество лейкоцитов находится в границах нормы);
• лейкопеническая (менее 4 тыс./1 мкл крови).
Отличия острых и хронических лейкозов
Можно выделить несколько признаков, выявляемых по анализу периферической крови, по которым отличаются между собой острые к хронические формы лейкозов:
1. Для острых лейкозов характерен разрыв между недифференцированными и зрелыми клетками белой крови, именуемый, hiatus leucemicus (лейкемическое зияние). Так, при остром миелолейкозе одна (или более) промежуточная форма отсутствует (например, промиелоциты или миелоциты). При хроническом миелолейкозе в периферической крови находят клеточные элементы, соответствующие всем стадиям созревания гранулоцитов: миелобласты — промиелоциты — миелоциты — метамиелоциты — зрелые клетки (нейтрофилы, базофилы, эозинофилы). Аналогичное отличие будет характерно для хронического и острого лимфолейкоза. При остром лимфолейкозе отсутствуют пролимфоциты (hiatus leucemicus). При хроническом лимфолейкозе в периферической крови присутствуют все клетки лимфоидного ряда: лимфобласты — пролимфоциты — лимфоциты.
2. При хроническом лейкозе наблюдается более глубокая анемия по сравнению с острым.
3. Для острого лейкоза чаще всего характерен менее выраженный лейкоцитоз, нежели для хронического.
4. При острых лейкозах уже в начале заболевания в крови обнаруживаются в значительном количестве властные (незрелые, низкодифференцированные) клетки. При хронических лейкозах подобная картина крови развивается лишь в терминальной стадии (так называемый властный криз) и то не всегда. Как правило, при хроническом лейкозе выявляется менее 5 % властных клеток в периферической крови, а при остром, напротив, больше 5 %.
Этиология и патогенез
Как и в случае с другими злокачественными опухолями, говорить о непосредственных причинах развития лейкозов довольно трудно. Вместе с тем существует ряд факторов риска, для которых установлена определенная связь с возникновением заболевания. Их можно объединить в несколько групп:
1. Физические факторы. Прежде всего, к ним относится ионизирующее излучение. У жителей японских городов Хиросимы и Нагасаки, выживших после атомной бомбардировки 1945 г., частота возникновения лейкемии была существенно выше, чем в других городах Японии. Также роль облучения в развитии лейкозов была доказана в эксперименте на животных.
2. Химические вещества. Было установлено, что в ряде случаев возникновение лейкозов связано с воздействием на организм тех же веществ, которые могут играть роль в развитии других злокачественных новообразований: метилхолантрен, бензпирен, нитраты, пестициды, ароматические углеводороды, а также некоторые лекарственные препараты (левомицетин, цитостатики и др.).
3. Биологические факторы. Пациенты, страдающие некоторыми формами лейкозов, являются носителями определенных вирусов. Так, например, при лимфоме Беркитта практически во всех случаях у больных обнаруживается вирус Эпштейна—Барр, являющийся возбудителем инфекционного мононуклеоза. Последний представляет собой инфекционное заболевание, как правило не имеющее при обычном течении серьезных последствий для организма. Также известно, что такое заболевание, как Т-клеточная лейкемия — лимфома взрослых, — вызывается HTLV- в ирусом (от англ, human T-lymphocyte virus), относящимся к семейству ретровирусов.
4. Генетические факторы. Ряд форм лейкозов имеет наследственную предрасположенность, что подтверждается случаями аналогичных заболеваний у родственников.
Говоря о патогенезе опухолей кроветворной системы, следует прежде всего отметить, что роль перечисленных выше факторов риска удается установить лишь у незначительного числа пациентов. В остальных случаях заболевание возникает спонтанно, т. е. без четко установленной связи с причинным фактором. При этом непосредственный механизм, приводящий к появлению лейкозной клетки, известен — это мутация.
Последняя, как правило, возникает в геноме полипотентной клетки кроветворной системы, приобретающей в результате этого опухолевые свойства, а именно способность к бесконтрольному делению и нарушение процесса дифференцировки (созревания). Все опухолевые клетки являются моно-клональными, т. е. продуктами деления одной злокачественной клетки.
Для некоторых форм лейкемии основным механизмом появления опухолевых клеток служит хромосомная перестройка — транслокация, т. е. перенос части одной хромосомы на другую. Так происходит, в частности, при хроническом миелолейкозе. При этом заболевании в гранулоци-тах обнаруживается так называемая филадельфийская хромосома (Ph-хромосома) — результат переноса части хромосомы с 22-й пары на 9-ю.
На определенной стадии развития лейкоза в клоне лейкозных клеток возможно возникновение новых мутаций, в результате чего появляются опухолевые клетки с более злокачественными свойствами (менее зрелые клетки), которые постепенно вытесняют старые клетки (с менее злокачественными свойствами). Таким образом, внутри старого клона появляется новый, более агрессивный клон. На этой стадии опухоль становится поликлональной. Клинически опухолевая прогрессия проявляется в виде так называемого властного криза, когда на поздней стадии хронического лейкоза в крови начинают преобладать бластные клетки. Хронический лейкоз приобретает черты острого.
Особенности кроветворения при лейкозах
1. Нарушение процесса созревания кроветворных клеток (анаплазия). Резкое увеличение доли недифференцированных клеток в костном мозге. Появление незрелых (в том числе бластных) клеток в периферической крови.
2. При многих формах лейкемии развиваются анемия и тромбоци-топения на поздних стадиях заболевания.
3. Появление так называемых экстрамедуллярных очагов кроветворения, когда клетки крови начинают появляться не в костном мозге, а в других органах и тканях (например, в селезенке или в стенке кровеносных сосудов.
Основные причины смерти при лейкозах
1. Тяжелая анемия. В большинстве случаев при хронических лейкозах развивается глубокая анемия, которая может стать причиной смерти.
2. Геморрагический синдром. При многих формах лейкозов отмечается тромбоцитопения, в результате чего даже при незначительном повреждении какого-либо кровеносного сосуда возникают тяжелые кровотечения или кровоизлияния (например, желудочно-кишечное кровотечение или кровоизлияние в головной мозг). Геморрагическим осложнениям лейкозов также способствует появление упомянутых выше экстрамедуллярных очагов кроветворения в стенке кровеносных сосудов, в результате чего они становятся особенно хрупкими и легко подвергаются сквозному разрыву.
3. Вторичные инфекции. При лейкемиях количество лейкоцитов в периферической крови может достигать очень высокого уровня. Однако большая часть этих клеток не созревает до своих конечных форм. Такие незрелые клетки не в состоянии выполнять свою защитную функцию, что проявляется в виде резко повышенной восприимчивости организма к любым инфекциям.
4. Тромбоэмболические осложнения. При некоторых формах лейкозов, сопровождающихся тромбоцитемией, полицитемией и др., значительно увеличивается гематокрит и количество тромбоцитов в единице объема крови, что на фоне даже незначительных изменений в стенке артериальных сосудов приводит к появлению тромбов, их отрыву и переносу с током крови в различные органы.
5. Кахексия. На поздних стадиях развития лейкемии нередко развивается кахексия, т. е. крайняя степень истощения. Вместе с тем как таковая она довольно редко становится непосредственной причиной смерти, поскольку чаще пациенты умирают раньше от причин, указанных в предыдущих пунктах.
Диагностика лейкозов может осуществляться при использовании различных методов. Выделяют следующие способы диагностики лейкозов:
E гематологическое исследование (анализ крови, пунктата костного мозга);
E гистологическое исследование крыла подвздошной кости (трепанобиопсия);
E иммунологическое исследование (с помощью флюоресциирующих моноклональных антител);
E цитогенетическое исследование (например, выявление филадельфийской хромосомы при хроническом миелолейкозе);
E цитохимическое исследование (выявление кислой фосфатазы, миелопероксидазы, эстеразы и других ферментов).
Гематологическое исследование
При анализе крови подозрение на лейкоз может возникнуть при:наличии в периферической крови бластов, анемии, изменении количества лейкоцитов, нейтропении, лимфоцитозе, тромбоцитопении.
Пункция костного мозга. При многих заболеваниях кроветворных органов изучение клеточного состава костного мозга имеет большое диагностическое значение и служит важным дополнением к результатам, полученным при исследовании гистологического состава крови.Значение его заключается в том, что дегенеративные изменения форменных элементов крови, усиленная регенерация, различного рода нарушения нормального эритропоэза, лейкопоэза нередко в костном мозгу проявляются раньше и в более ясной форме, чем в крови. После просмотра мазков подсчитывается миелограмма – процентное содержание различных клеток костного мозга. Вычисляется лейко-эритробластическое отношение – отношение суммы клеток лейкоцитарного ряда к сумме клеток эритроцитарного ряда. В норме оно равно 2,5:1- 4:1. При лейкозах лейко-эритробластическое отношение увеличивается.
Методика стернальной пункции.Пункцию проводят в процедурном кабинете с соблюдением правил асептики. Используют иглу Кассирского с предохранительным щитком-ограничителем и шприц на 10-20 мл. Игла и шприц должны быть стерильны и высушены спиртом и эфиром.
У взрослых пунктируют чаще грудину (рукоятку или на уровне третьего-четвертого межреберья) по средней линии. Можно пунктировать подвздошную кость, ребра. У детей пунктируют подвздошную кость, пяточную, нижний эпифиз бедренной кости, грудину.
Иглу вводят быстрым движением в костно-мозговой канал. После извлечения мандрена на иглу насаживают шприц и аспирируют костный мозг. Полученный материал переносят на стекло с луночкой или часовое стекло. Пунктат слегка перемешивают стеклянной палочкой. Учитывая быструю коагуляцию пунктата, все дальнейшие манипуляции делают быстро. Из капель пунктата готовят тонкие мазки обычным образом.
В редких случаях производится пункция лимфатического узла. Микроскопическое исследование приготовленного из пунктата и окрашенного обычным способом мазка позволяет иногда получить более детальное представление о характере кроветворения в лимфатической системе.
Следует отметить, что острый лейкоз наиболее часто протекает на фоне умеренного лейкоцитоза или лейкопении, тогда как хронический миело- и лимфолейкоз обычно сопровождаются очень высоким лейкоцитозом. При анализе миелограммы у больных с лейкозами обращает на себя внимание увеличение содержания бластных форм более 5% с различной морфологией, лимфоцитозом, отсутствием мегакариоцитов (за исключением острого мегакариобластного лейкоза).
Иммунологическая диагностика (иммунофенотипирование бластов). В диагностике лейкоза на современном этапе большое значение имеет метод проточной цитометрии. Это автоматизированная методика, суть которой состоит в том, что клетки крови обрабатывают моноклональными антителами с присоединённой флюоресцентной меткой и направляют с потоком жидкости в капилляр, освещенный лазером. Измерение интенсивности флюоресценции отдельных клеток, проходящих через лазерный пучок, позволяет оценить количество экспрессируемых ими антигенов (СD-антигенов или кластеров дифференцировки). Этот метод позволяет точно диагностировать тип лейкоза, что важно для определения схем лечения.
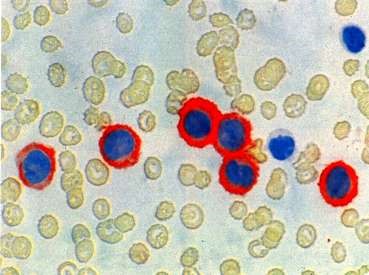
Иммунологическая диагностика лейкозов: наличие светящегося ореола вокруг лейкоцитов – следствие взаимодействия моноклонального антитела, меченного флюоресцирующей меткой, с антигеном, к которому данное антитело специфично
Цитогенетическая диагностика позволяет выявить геномные и хромосомные мутации – изменение количества хромосом (транслокации, делеции и др.) либо их качества. Хромосомные аномалии отмечаются у 80-90% пациентов с острым миелобластным лейкозом и хроническим миелолейкозом и у 50% больных – с хроническим лимфолейкозом.
Цитохимическая диагностика заключается в определении специфических для различных видов лейкозных клеток ферментов и включений.
Терапия лейкозов проводится в условиях гематологического или онкологического отделений и включает химиотерапию, лучевую терапию и иммунотерапию.
Специфическая химиотерапия направлена на достижение и закрепление ремиссии заболевания. Она состоит из нескольких этапов, различна для разных видов лейкозови проводится по стандартным схемам. Для борьбы с инфекциями, интоксикациями применяют сопроводительную терапию (антибиотики широкого спектра действия и др. противомикробные средства, стимуляторы лейкопоэза). При угрожающей тромбоцитопении, тяжелой анемии, нарушениях свертывания крови применяют заместительную терапию (эритроцитарная масса, тромбоцитарная масса или тромбоконцентрат, трансплантация стволовых клеток крови или костного мозга).
Прогноз. У 95% детей с ОЛЛ и 60-70% детей – с ОМЛ наступает ремиссия. Клиническая ремиссия – сохранение гематологических изменений при отсутствии клинических проявлений. Клинико-гематологическая ремиссия – отсутствие лабораторных и клинических признаков заболевания. Цитогенетическая ремиссия – отсутствие цитогенетических нарушений, определяемых до начала терапии.
О полном выздоровлении говорят при отсутствии рецидива в течение 5 лет после завершения полного курса терапии.
Хронические формы лейкозов труднее поддаются лечению. Средняя продолжительность жизни при проведении химиотерапии составляет 3-5 лет.
Дата добавления: 2018-08-06 ; просмотров: 720 ;
Лейкоз – это общее название гемобластозов, злокачественных опухолевых заболеваний, поражающих кроветворный росток костного мозга, в результате чего в кровь поступает большое количество незрелых (бластных форм) лейкоцитов. Этот признак определяет второе название заболевания – лейкемия, или белокровие. Лейкозы встречаются в любом возрасте, но наиболее подвержены им две возрастные группы – дети первых пяти лет жизни и пожилые люди 60-70 лет. Лейкоз у детей является самым частым онкологическим заболеванием, на его долю приходится 30% всех опухолей детского возраста.
Причины лейкоза
Непосредственной причиной лейкоза является мутация в одной-единственной кроветворной клетке костного мозга. Мутировавшая клетка начинает быстро делиться, производя неполноценные (бластные) формы лейкоцитов, которые неспособны созревать, а значит и нормально функционировать. Поскольку кровяные клетки довольно быстро обновляются, постепенно нормальные лейкоциты все больше вытесняются бластами, чем больше в крови бластных форм, тем хуже она справляется со своей функцией. На течение процесса оказывает влияние степень зрелости бластов: совершенно незрелые клетки более агрессивны и функционируют хуже всего, чем более зрелый бласт, тем больше он приближен к нормальной клетке, и тем лучше справляется со своей функцией. Степень зрелости бластных клеток определяет характер заболевания, если бласты более зрелые, развивается хронический лейкоз, если совсем незрелые – острый.
Мутация в первичной бластной клетке может быть вызвана множеством факторов: ионизирующим излучением, влиянием канцерогенов, в том числе и лекарственного происхождения (противогрибковый антибиотик левомицетин и др.), влиянием вирусов. Среди прочих причин лейкоза важное место занимает наследственная предрасположенность, а именно повреждение некоторых генов, отвечающих за кроветворение. Основной причиной лейкоза у детей является генетическая патология.
Симптомы лейкоза
Симптомы лейкоза появляются по мере накопления в крови бластных форм лейкоцитов, первые признаки выражены не ярко, от начала болезни до их проявления обычно проходит не менее полутора-двух месяцев. Характерна триада симптомов лейкоза: геморрагический синдром (кровоточивость), ночная лихорадка с повышенной потливостью, астения.
Повышенную кровоточивость больные лейкозом замечают тогда, когда от незначительных воздействий, например, надавливания рукой или трения одеждой, появляются синяки, причем достаточно обширные, а незначительные порезы или даже царапины служат причиной длительного кровотечения. Кожа больного лейкозом, особенно острым, покрывается разноцветными пятнами, образуемыми синяками разной степени зрелости.
Ночная лихорадка проявляется в виде необъяснимого подъема температуры по ночам до фебрильных значений (38°C и выше) на фоне отсутствия каких-либо простудных заболеваний. Лихорадка сопровождается проливным, или профузным потом, из-за которого приходится менять белье, иногда не один раз за ночь.
Астенический синдром, один из самых характерных симптомов лейкоза, приводит к появлению слабости, быстрой утомляемости, потере аппетита и снижению массы тела, ломотой в костях и суставах.
Также у больных лейкозом отмечается: увеличение лимфоузлов и селезенки, бледность кожных покровов, синюшность ногтей и губ, стойкое снижение иммунитета, выражающееся в подверженности многочисленным инфекционным заболеваниям, от ОРЗ до гнойничковой инфекции.
Симптомы лейкоза у детей
Пиком заболеваемости является возраст от 2 до 4 лет, то есть тот, когда ребенок еще не может четко объяснить свое недомогание. Родители должны обратить внимание на следующие признаки: изменение поведения малыша, который становится вялым, утрачивает интерес к играм со сверстниками, быстро утомляется; подверженность ребенка инфекционным заболеваниям, частое повышение температуры тела. Это наиболее характерные ранние симптомы лейкоза у детей, они не являются специфичными именно для этого заболевания, но если в течение длительного периода, недели или нескольких, обнаруживается один из них или более, это должно насторожить родителей и послужить поводом обращения к врачу, который направит ребенка на анализ крови. Обычно на этой стадии лейкоза у детей в крови уже есть характерные изменения.
Поздними симптомами лейкоза у детей являются ноющие боли в костях нелокализованного (блуждающего) характера, чаще в ногах или позвоночнике. Прогрессирует бледность кожных покровов, появляются характерные множественные синяки, кровоточивость десен, спонтанные носовые кровотечения. Увеличиваются лимфатические узлы, селезенка, печень. Ребенок теряет вес, становится апатичным и капризным.

Диагностика
Определяющими исследованиями для установления диагноза лейкоза являются общий анализ крови и цитологическое исследование пунктата костного мозга. Лейкоцитарная формула не всегда информативна на ранних стадиях заболевания, но обнаружение одной-единственной злокачественной клетки в пунктате является диагностическим признаком лейкоза.
Для установления точного вида заболевания, выработки тактики лечения лейкоза и прогноза, необходимы миелограмма, цитогенетическое, морфологическое и иммунологическое исследование бластных форм лейкоцитов.
Исходя из общего состояния больного лейкозом и по результатам основных исследований, могут быть назначены дополнительные: УЗИ органов брюшной полости, ЭхоКГ, исследование лимфоузлов и т.д.
Принципы лечения лейкоза
Лечение лейкоза проводится в специализированных гематологических отделениях, поскольку в ходе терапии значительно ухудшается и без того сниженный иммунитет, и больные лейкозом остаются практически беззащитны перед любой инфекцией, даже той, которая безопасна для здорового человека. В гематологических отделениях клиник установлен специальный режим, приближенный к стерильному режиму операционной, вплоть до фильтрации воздуха HEPA-фильтрами. Больные лейкозом изолируются от посетителей и других пациентов, в детских отделениях допускается присутствие одного из родителей, родители так же, как и персонал отделения, соблюдают режим стерильности.
Основными методами лечения лейкозов являются следующие:
- Химиотерапия при помощи мощных цитостатических препаратов;
- Гормонотерапия с применением стероидных противовоспалительных средств (СПВС);
- Антибиотикотерапия в качестве метода борьбы с вторичной инфекцией;
- Радиотерапия (облучение).
Лечение лейкоза на разных стадиях и разных форм предполагает либо последовательное применение этих методов, либо комбинацию нескольких из них. В случае упорного течения заболевания, когда несколько курсов лечения лейкоза с применением разных протоколов не дало ощутимого результата, и заболевание продолжает прогрессировать, прибегают к пересадке костного мозга.
Лечение лейкоза у детей осуществляется по тем же принципам, что и у взрослых, при этом прогноз у детей более благоприятен, несмотря на более тяжелое течение.

Автор Александра Томберг | Врач международного отдела | 9 декабря 2019 г.
Анализы крови при лейкозе и общие признаки наличия рака в крови
Лейкоз относятся к наиболее агрессивным злокачественным патологиям. При данном заболевании опухолевый процесс поражает систему кроветворения. Для диагностики лейкозов и определения степени их тяжести используются лабораторные методы, среди которых анализ крови занимает ведущие позиции.
Общий анализ крови: его показатели при лейкозе
Для злокачественного поражения системы кроветворения характерны такие изменения в лабораторном анализе:
- СОЭ . При злокачественном поражении кроветворной системы, показатели СОЭ увеличиваются. Для того чтобы убедится в достоверности результатов, необходимо сравнить текущие показатели СОЭ с предыдущими результатами исследования.
- Лейкоциты . При лейкозах уровень белых кровяных телец может быть ниже или выше физиологической нормы. Данный показатель зависит от формы злокачественного процесса. При остром течении злокачественного процесса, уровень лейкоцитов повышается, а при хронической форме заболевания этот показатель может быть ниже физиологической нормы.
- Эритроциты . Если в результатах лабораторного исследования крови наблюдается снижение показателей эритроцитов до 1-2*109/л, то наличие онкологии в организме подтверждается.
- Тромбоциты . На начальной стадии развития злокачественного процесса, уровень тромбоцитов в периферической крови может оставаться неизменным. По мере прогрессирования лейкоза, показатели тромбоцитов уменьшаются в 10-15 раз.
- Гемоглобин . Уменьшение показателей гемоглобина наблюдается у пациентов с лейкозом на поздней стадии развития. В результатах лабораторного исследования крови показатели гемоглобина составляют от 50 до 60 г/л. Перед тем как подтвердить наличие онкологии, проводится дифференциальная диагностика с железодефицитной и В12 дефицитной анемией.
- Ретикулоциты . На ранней стадии развития злокачественного процесса может наблюдаться снижение показателей ретикулоцитов, так как эти клетки являются предшественниками эритроцитов.
- Эозинофилы и базофилы . Для лейкоза характерно полное отсутствие базофилов и эозинофилов в периферической крови.
Параметры анализа крови из пальца при разных вариантах рака
При острой форме данного заболевания наблюдаются серьезные изменения в кроветворной системе. Одним из характерных признаков острого лейкоза является снижение показателей гемоглобина до 30- 60 г/л. Также, происходит уменьшение количества эритроцитов, что в комплексе приводит к развитию тяжелой анемии. У многих пациентов с острым течением лейкоза происходит снижение концентрации тромбоцитов до 20*109/л.
Важным признаком острой формы онкологии системы кроветворения является так называемый лейкемический провал, при котором в периферическом кровотоке присутствуют только бластные формы клеточных элементов, а их переходные формы полностью отсутствуют. Уменьшение количества лейкоцитов (лейкопения) характерно для миелолейкозов. С учётом разновидности онкологии системы кроветворения, могут быть получены такие результаты исследования капиллярной крови:
- Миеломонобластный. В результатах исследования наблюдается повышение или понижение уровня тромбоцитов, лейкопения, умеренная или нормохромная анемия.
- Монобластный. В периферической крови уменьшается количество тромбоцитов, снижаются показатели гемоглобина, падает уровень эритроцитов.
- Мегакариобластный. В результатах анализа отсутствует изменения показателей тромбоцитов.
- Лимфобластный. В периферическом кровотоке преобладают бластные клеточные элементы большого размера.
- Промиелоцитарный. При данной форме рака наблюдается скопление в системном кровотоке промиелоцитов, уменьшение количества лейкоцитов, гемоглобина, тромбоцитов и эритроцитов.
- Эритромиелоз. В результатах может обозначаться лейкопения, меняется размер и форма эритроцитов.
Биохимический анализ: его параметры при раке
При злокачественном поражении системы кроветворения, результаты биохимического исследования крови будут иметь такой вид:
- Снижение показателей фибриногена, глюкозы и альбумина.
- Увеличение показателей гамма-глобулинов, ЛДГ, билирубина и мочевины.
При развитии онкологии системы кроветворения может повышаться уровень бета-2-микроглобулина, имеющего белковую природу. Также, на развитие онкогематологического заболевания указывает изменение метаболизма ферритина.
На достоверность результатов лабораторного исследования оказывают влияние как внешние, так и внутренние факторы. К таким факторам относят:
- Табакокурение.
- Употребление продуктов питания, влияющих на соотношение форменных элементов крови.
- Наличие инфекционно-воспалительного процесса в организме или ранее перенесенные инфекционные заболевания.
- Физические и эмоциональные перегрузки.
- Менструации.
Анализ крови в норме
При отсутствии патологических изменений в организме, рузельтаты общего анализа крови имеют такой вид:
- Гемоглобин — для женщин показатель составляет от 120 до 150 г/л, для мужчин равен от 130 до 170 г/л.
- Эритроциты — для женщин диапазон нормы составляет от 3,5 до 4,7·1012/л, для мужчин норма составляет от 4,0 до 5,0·1012/л.
- Тромбоциты — диапазон нормы составляет от 180 до 320 ·109/л.
- Лейкоциты — показатели не выходят за пределы 4,0-9,0x109/л
- СОЭ — для женщин показатели нормы составляют от 5 до 15 мм/ч, а для мужчин от 3 до 10 мм/ч.
Характерным признаком развития лейкоза является уменьшение количества тромбоцитов. Кроме того, при острой форме заболевания, количество незрелых клеточных элементов может возрастать до 95-99%. При хронической форме заболевания, уровень бластных элементов не превышает 10%.
Острые лейкозы: принципы диагностики и лечения
Острый лейкоз — это тяжелое злокачественное поражение системы кроветворения, в основе которого лежит образование и стремительное деление незрелых клеточных элементов, которые за короткий промежуток времени вытесняют гемопоэтические ростки.
В общих принципах диагностики острых лейкозов лежит несколько информативных методов, среди которых выделяют:
- Гематологические анализы, включающие стернальную пункцию и лабораторное исследование крови. При исследовании периферической крови, на развитие злокачественного процесса указывает наличие бластных элементов, уменьшение количества тромбоцитов, анемия, лейкоцитоз и повышение СОЭ. При лабораторном исследовании фрагментов костного мозга, ведется оценка соотношения клеточных элементов (миелограмма). Важным критерием является соотношение клеток эритроцитарного и лейкоцитарного ряда. При развитии лейкоза данное соотношение меняется в пользу клеток лейкоцитарного ряда.
- Цитогенетическое исследование. В ходе диагностики определяются хромосомные мутации и аномалии генома. У 90% пациентов с острой формой данного заболевания определяется одно из нарушений на хромосомном и генном уровне.
- Иммунологический анализ с использованием моноклональных антител. Суть методики заключается в обработке форменных элементов крови моноклональными антителами с флюоресцентной меткой и внедряют в кровеносный сосуд, просвечиваемый лазером. В ходе исследования оценивается количество антигенов, экспрессируемых мечеными клетками.
Терапия острой формы лейкоза проводиться в условиях онкогематологического отделения. Таким пациентам назначаются курсы химиотерапии, иммунотерапии и сеансы воздействия ионизирующим излучением. Весь процесс лечения состоит из таких последовательных этапов:
- Этап индукции, направленный на достижение состояния ремиссии заболевания.
- Этап консолидации, цель которого заключается в закреплении достигнутого результата.
- Этап поддержания состояния ремиссии.
Указанные этапы реализуются в соответствии со схемами полихимиотерапии, которые подбираются индивидуально для каждого пациента с учетом морфологических особенностей заболевания. Для достижения ремиссии лейкоза может потребоваться от 4 до 6 недель усиленного лечения. Далее, для закрепления полученного результата проводиться не менее 2-3 курсов химиотерапевтического воздействия. Для поддержания результата, в течение 3-х лет пациент получает противорецидивную терапию.
Для профилактики развития ДВС-синдрома, агранулоцитоза, нейролейкемии и инфекционных осложнений, пациентам назначается курс антибиотикотерапии, переливание свежезамороженной плазмы крови, тромбоцитарной и эритроцитарной массы. Радикальным методом лечения и профилактики рецидива острой формы заболевания, проводиться трансплантация вещества костного мозга. Перед выполнением пересадки, пациент проходит курс лучевой и химиотерапии, что позволяет уничтожить остатки патологически измененных клеток. Также, выполняются мероприятия по подавлению иммунитета и профилактике отторжения трансплантата.
Пациенты с острым лейкозом нуждаются в комплексном и постоянном уходе, включающем такие мероприятия:
- Гигиеническая обработка ротовой полости.
- Профилактика пролежней.
- Туалет наружных половых органов после каждого мочеиспускания и акта дефекации.
Питание таких пациентов должно быть сбалансированным и витаминизированным.
Говорить о полном выздоровлении можно в том случае, если в течение 5 лет после окончания комплексного лечения, пациент не столкнулся с рецидивом заболевания. В процессе комплексного лечения, губительному воздействию ионизирующего излучения и химиопрепаратов подвергаются не только патологические клетки, но и здоровые клеточные элементы. Первыми под удар попадают клетки с ускоренным делением. Химиопрепараты и лучевая терапия повреждают клетки кишечного эпителия, слизистой оболочки ротовой полости и волосяные фолликулы.
Кроме того, сеансы химиотерапии приводят к возникновению тошноты и рвоты, временной алопеции и угнетение аппетита. Для борьбы с тошной и рвотой, в комбинации с химиотерапией назначаются противорвотные медикаменты.
Снижение количества эритроцитов и тромбоцитов в периферической крови, приводит к развитию таких осложнений острого лейкоза, как кровотечения и тяжелая анемия. Кроме того, организм таких пациентов становится восприимчивым к развитию инфекционных заболеваний. Для лечения инфекционных осложнений используется эмпирическая антибиотикотерапия, включающая приём цефалоспоринов 3 и 4 поколения.
Для борьбы с кровотечениями проводится переливание тромоцитарной массы. Лечение тяжелой анемии заключается в переливании эритроцитарной массы. Ещё одним распространенным осложнением является синдром распада (лизиса) опухоли. Лечение включает приём антиаритмических препаратов, постановку очистительных клизм (при хроническом запоре), коррекцию водно-солевого баланса при помощи капельного введения физиологических растворов. При необходимости могут назначаться противовоспалительные и анальгезирующие средства. При тяжелом течении синдрома распада опухоли, выполняется гемодиализ.
Современные химиотерапевтические препараты позволяют достичь стойкой ремиссии у 65-80% пациентов с подобным диагнозом. Из этого количества не менее 20% пациентов достигают полного выздоровления. Прогнозы относительно выживаемости и выздоровления наиболее благоприятны при остром течении лимфобластных лейкозов. Менее благоприятный прогноз касается миелобластных лейкозов.
Остались вопросы? Вы можете позвонить нам или оставить заявку на нашей сайте и опытные врачи-координаторы ответят на все ваши вопросы по поводу лучших специалистов, клиник и цен на лечение!
Читайте также:

