Лечение рака шейки матки с метастазами в легких
Через лимфатические и кровеносные сосуды. Метастазы при раке шейки матки – это прогностически неблагоприятный вариант развития событий, когда шансы на выживание минимальны.
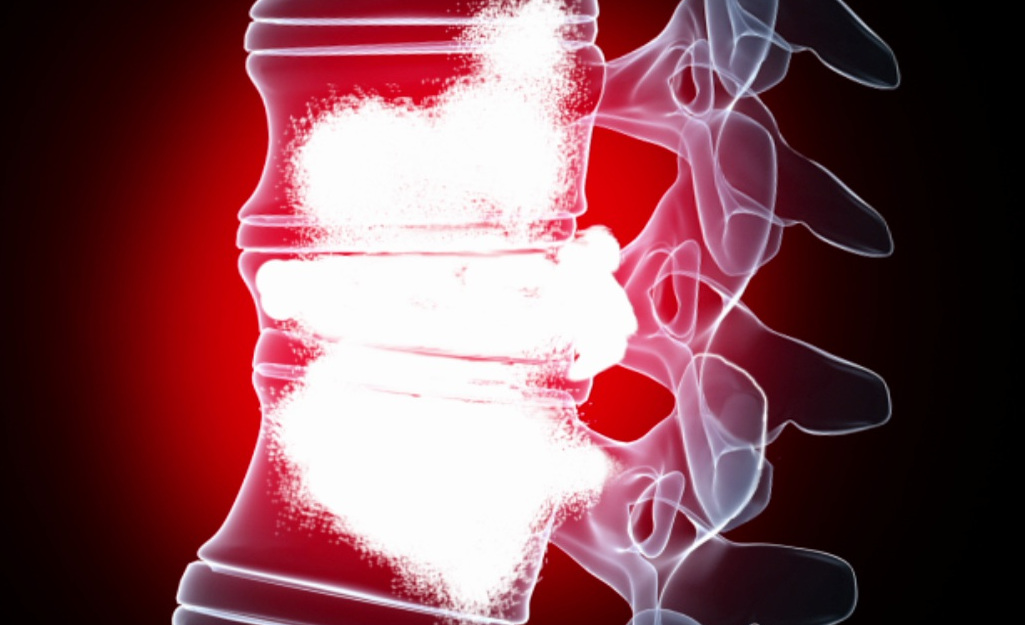
Поражение позвоночника
Метастазы при раке шейки матки
Сначала лимфоузлы, потом – отдаленные органы. Метастазы при раке шейки матки – это 4 стадия опухолевого роста, при которой размер первичного очага не имеет значения. В большинстве случаев метастатическое распространение раковых клеток при цервикальной карциноме проходит поэтапно:
- Лимфогенно (в ближайшие и отдаленные лимфоузлы);
- Гематогенно (через кровь в отдаленные органы).
Хорошо, если удалось выявить злокачественное новообразование на этапе поражения близко расположенных к матке региональных лимфоузлов (хотя, это уже IIIB стадия). Плохо, когда далекие лимфоузлы и/или вторичные очаги в типичных местах метастатического распространения цервикального рака.
Последовательно от одного к другому. Раковые клетки перемещаются по лимфатическим сосудам, формируя вторичные опухоли. Выделяют 4 этапа метастатического распространения:
- Обтурационные, внутренние и наружные подвздошные лимфоузлы (ближайшие к шейке матки);
- Общие подвздошные;
- Лимфатические узлы вокруг аорты;
- Л/у в области средостения, подмышечные и надключичные очаги.
Вполне реально, но реже бывают вторичные очаги в лимфоузлах паховой области, которые, как и пораженные л/у 4 этапа, относятся к отдаленным метастазам.
Крайне редко при отсутствии лимфогенных mts. Отдаленные гематогенные метастазы при РШМ – это поражение:
- Костей позвоночного столба (типичный вариант – 4 поясничный позвонок);
- Ткань печени;
- Легочная система.
Значительно реже, но вполне реально обнаружение вторичных опухолевых очагов в любых других внутренних органах (почки, поджелудочная железа, надпочечники, селезенка).
Метастазы при РШМ: симптомы и лечение
Разрастание опухоли и прогрессирование цервикального рака почти всегда сопровождаются следующими симптомами:
- Постоянные или периодические кровянистые и/или гноевидные выделения из влагалища с неприятным запахом;
- Болевой синдром (особенно при метастатическом поражении костей);
- Быстрая потеря веса;
- Отсутствие аппетита на фоне тошноты и рвоты;
- Отечность ног;
- Различные проблемы с мочеиспусканием и стулом;
- Невыраженное повышение температуры тела;
- Проблемы с дыхательной системой (кашель, одышка, кровь в мокроте);
- Психологические нарушения по типу депрессии.
При 4 стадии РШМ ни о каком радикальном лечении нет и речи. Метастазы при раке шейки матки – это инкурабельный вариант опухоли: основой паллиативной терапии является эффективное обезболивание, предотвращение массивного кровотечения из влагалища и психологическая поддержка.
Рак матки с метастазами — это рак 4 стадии. Но не всякий рак матки 4 стадии — это рак с отдаленными метастазами. Выделяют две подстадии, в зависимости от того, насколько сильно опухоль успела распространиться в организме:
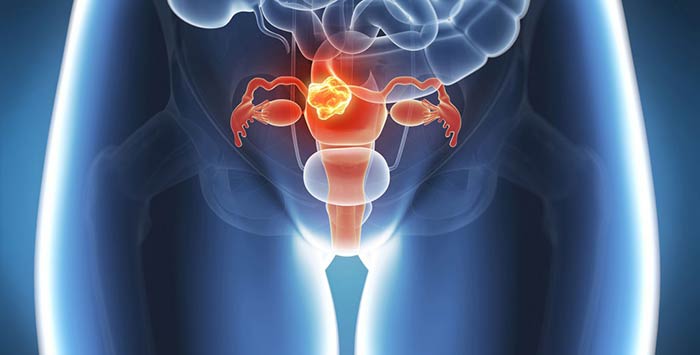
- IVA: опухоль проросла в мочевой пузырь или прямую кишку.
- IVB: раковые клетки распространились в лимфатические узлы, которые находятся далеко от матки, имеются отдаленные метастазы, чаще всего в сальнике, костях, легких, печени.
Почему метастазирует рак матки?
Зачастую рак матки диагностируют, пока еще он находится в пределах органа, то есть процесс носит локальный характер. При этом прогноз относительно хороший, можно рассчитывать на ремиссию. Но у некоторых женщин опухоль диагностируют изначально на 4 стадии. Опухоль может рецидивировать в виде метастазов спустя некоторое время после того, как проведено лечение.
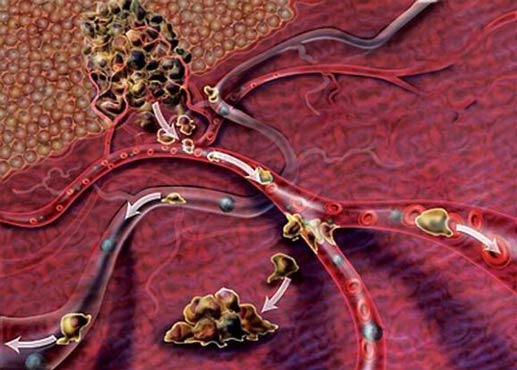
Многие онкологические пациенты погибают именно от метастазов. Проблема в том, что зачастую вторичных очагов много, многие из них настолько малы, что их не удается обнаружить. Уничтожить их очень сложно. Поэтому на поздних стадиях лечение носит преимущественно паллиативный характер. Врач старается замедлить рост опухоли, улучшить состояние пациента и продлить его жизнь.
Какими симптомами проявляется рак матки с метастазами?
Основные симптомы рака матки: аномальные выделения из влагалища, зачастую кровянистого характера, влагалищные кровотечения, не связанные с месячными, в постменопаузе, боль в низу живота и в области таза, болезненность во время мочеиспусканий и половых актов.
На стадии IVA присоединяются симптомы, связанные с поражением прямой кишки и мочевого пузыря: примеси крови в моче, частые, болезненные, затрудненные мочеиспускания, диарея, запоры, примесь крови в стуле, черный дегтеобразный стул.
На стадии IVB появляются симптомы, связанные с метастазами:
- При поражении костей: боли в костях, патологические переломы (возникают от небольшого воздействия).
- При поражении легких: упорный хронический кашель, одышка, боли в грудной клетке, примесь крови в мокроте.
- При поражении печени: желтуха, кожный зуд, боль под правым ребром.
Нарастает слабость, повышенная утомляемость, снижение аппетита, женщина сильно теряет вес. У некоторых больных из-за поражения печени развивается асцит — в брюшной полости скапливается жидкость.
Методы диагностики
Для того чтобы обнаружить метастазы при раке тела матки, применяют следующие методы диагностики:
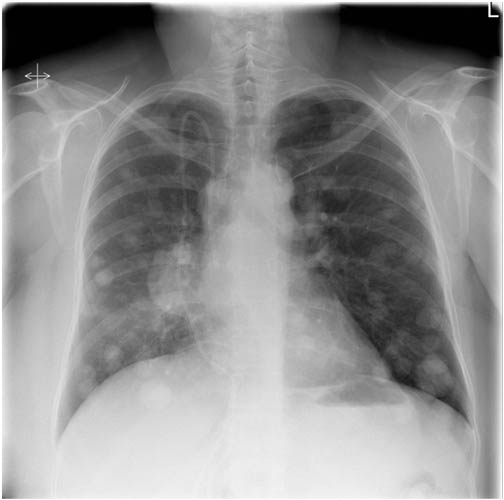
- Рентгенография грудной клетки. Быстрое, несложное и информативное исследование, которое помогает обнаружить вторичные очаги в легких.
- Компьютерная томография. Не используется для диагностики самого рака матки, но помогает выявить вторичные очаги в других органах, диагностировать рецидив.
- Магнитно-резонансная томография. Этот метод диагностики особенно полезен при поиске метастазов в головном и спинном мозге, лимфатических узлах.
- ПЭТ-сканирование. Во время этого исследования в организм вводят радиофармпрепарат, который накапливается в опухолевых клетках и делает их видимыми на снимках, выполненных специальным аппаратом.
- Цистоскопия и ректоскопия — эндоскопические исследования мочевого пузыря и прямой кишки. Их назначают, когда есть подозрение, что опухоль распространилась на эти органы.
Лечение рака матки с метастазами
Лечение зависит от того, как много метастазов, где они находятся, насколько велики, от симптомов, общего состояния женщины, сопутствующих заболеваний, возраста. С пациенткой работает команда врачей-специалистов, в которую могут входить: онколог-хирург, онколог-гинеколог, химиотерапевт, врач лучевой терапии, психоонколог и др.
Наиболее благоприятной считается ситуация, когда обнаружены метастазы только в лимфатических узлах брюшной полости. Такой рак можно попробовать удалить. В большинстве же случаев при раке матки 4 стадии радикальная операция невозможна. Но иногда целесообразно паллиативное вмешательство, во время которого хирург старается удалить как можно больше опухолевой ткани. В дальнейшем это помогает повысить эффективность химиотерапии и лучевой терапии. Исследования показали, что есть связь между объемом удаленной опухоли и показателями выживаемости женщин после операции. Кроме того, операция помогает предотвратить сильные кровотечения из-за опухоли.
Однако хирургическое вмешательство при раке матки 4 стадии достаточно сложное и несет риск серьезных осложнений, его могут перенести не все женщины. Поэтому врач должен взвесить все за и против, оценить возможные преимущества и риски.
Лучевая терапия помогает уменьшить симптомы и повысить выживаемость. Используют разные виды облучения:
- Из внешнего источника. Это классическая лучевая терапия.
- Брахитерапия, когда источник излучения помещают прямо в матку. Существуют два вида брахитерапии при раке матки:
- LDR: источник излучения помещают в матку на 1–4 дня. Все это время женщина должна находиться в неподвижном положении, чтобы пучок лучей не смещался и точно попадал на опухоль.
- HDR: используют излучение более высокой интенсивности, но его источник помещают в матку примерно на час. Процедуру повторяют, как минимум, три раза, еженедельно или ежедневно.
Гормональная терапия эффективна лишь в случаях, когда на поверхности раковых клеток есть рецепторы к гормонам — эстрогенам и прогестерону. Она действует лучше всего при небольшом количестве метастазов, если не поражены легкие и печень. Применяют прогестины, тамоксифен, изучается эффективность ингибиторов ароматазы. Гормональная терапия эффективна при запущенном, рецидивировавшем раке матки.
Обычно при раке матки с метастазами применяют химиопрепарат доксорубицин в сочетании с паклитакселом или препаратами платины (цисплатин, карбоплатин).
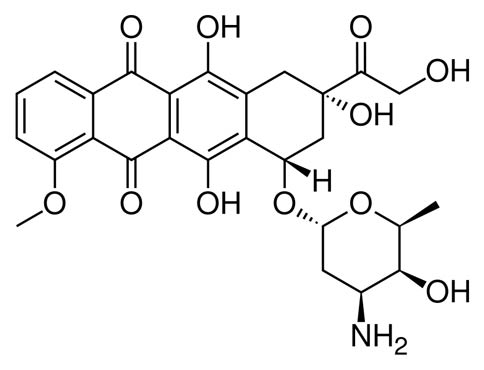
Иногда используют комбинации цисплатина, ифосфамида и паклитаксела. В настоящее время продолжаются клинические исследования, направленные на поиск оптимальных сочетаний препаратов в тех или иных случаях.
Лечение рака матки с метастазами должно быть направлено не только на борьбу с самой опухолью, но и на повышение качества жизни пациента. Для этого используют поддерживающую терапию. Она помогает справиться с мучительными симптомами, побочными эффектами препаратов. Женщины лучше переносят химиотерапию, лучевую терапию, это помогает проводить более активное противоопухолевое лечение и увеличить продолжительность жизни.
Прогноз выживаемости
Пятилетняя выживаемость при раке матки на стадии IVA составляет 17%, при стадии IVB — 15%. В настоящее время методы лечения продолжают совершенствоваться, и, возможно, в будущем эти показатели удастся улучшить.
Метастазы в легких - это признак довольно серьезной степени заболевания раком. По другому можно сказать, что это отсевы онкологических клеток от пораженной части ткани, разнесенные по организму кровью или лимфой. Осуществляется данный процесс с целью распространения дальнейших поражений на еще здоровых тканях организма.
Получается, что если в легких человека обнаруживаются метастазы, то в его организме во всю, причем довольно давно, прогрессирует рак. В этом случае важно, как можно быстрее выяснить, откуда идет поражение и насколько большая опухоль там находится.
Метастазы в легких могут свидетельствовать о следующих онкологических заболеваниях:
1) Рак молочной железы;
2) Опухоль в толстой кишке;
3) Онкология прямой кишки;
4) Рак печени;
5) Опухоль в яичниках или матке;
6) Рак желудка или поджелудочной железы.
Симптомы у этой болезни довольно скрытые на ранней стадии распространения метастаз. Это могут быть проявления мокрого кашля, который выглядит примерно так же и при простуде. Но когда болезнь достигает своей внушительной стадии, могут появиться следующие симптомы:
1) Сильный кашель в удушливой форме, отхаркивающийся кровью;
2) Резкая анарексичная потеря веса;
3) Немного поднявшаяся температура тела и общая слабость всего организма, в целом;
4) Резкая боль в грудной области;
5) Сильная отдышка.
Как правило, прогноз жизни человека, при обнаружении метастаз в соседних с пораженным органом, неутешительный. Конечно, каждый случай рассматривается индивидуально, все зависит от размера опухоли, количества метастаз и степени зараженность соседних тканей. Но все же есть официальные прогнозы жизни, которых придерживаются врачи.
Если нахождение метастаз в легких - это следствие рецидива, произошедшего после хирургического вмешательства, то порог, который, возможно, сможет преодолеть больной - это пять лет. Если опухоль, давшая отсевы в легкие, находилась в органах пищеварения и привела к их хирургическому удалению, здесь больной, в зависимости от состояния и тяжести болезни, в половине случаев может рассчитывать на время от пяти до десяти лет. Все зависит от организма.
Если поражение было найдено в системе, отвечающей за репродуктивные функции организма, то тут порог от трех до двадцати лет больной, конечно, может преодолеть, но лишь в 90% случаев.
Рак шейки матки тоже является довольно частым заболеванием у женщин. Лечить его нужно только с вмешательством специалистов, поскольку самолечение может привести к самым печальным событиям. Назначение тех или иных процедур зависит от стадии заболевания и того, как оно прогрессирует. Чаще всего больным этого типа рака назначают химиотерапию, лучевую терапию, возможны здесь и хирургические вмешательства.
Лечение народными методами тоже имеет место быть, но никогда оно не должно занимать основное место. Принятие, каких - либо травяных отваров, возможно, совмещать с элементами традиционной медицины и именно на ней важно делать акцент. Народная медицина в этом случае болезни состоит в использование специальных травяных сборов, которые заваривают и настаивают нужное время. Полученной жидкостью, иногда, промывают влагалище, иногда советуют ватный тампон, промоченный в жидкости, поместить внутрь, вагинально, на всю ночь.
Есть рецепты, где требуется несколько раз в день просто пить определенные травяные сборы, все зависит от вида засушенного растения и рецепта приготовления. Вот несколько из них:
1) Засушенные листья чистотела нужно растереть таким образом, чтобы, в итоге, получился порошок. После чего принимать по чайной ложке утром и вечером, обязательно запивая молоком. Может служить дополнением к лучевому облучению
2) Три столовые ложки пижмы залить 500 гр. воды и прокипятить 10 минут, после чего остудить и разделить на две ровные части: одну использовать для питья, второй - постоянно орошать шейку матки. Пить полученную жидкость нужно по 1 глотку весь день. Возможно сочетание подобного лечение с разными травами.
Народная медицина может быть хорошим дополнением к основному лечению, но только если она обсуждалась с лечащим врачом и не выходит за рамки разумного.
Достижение стойкого клинического излечения больных РШМ обеспечивается адекватным воздействием на первичную опухоль и анатомическую зону ее местно-регионарного распространения. Как образно писал Н. Н. Петров (1961), рецидивы обычно возникают вскоре после операции или лучевой терапии и являются, по существу, простым продолжением роста опухоли, успевшей войти в силу после оперативного или лучевого повреждения.
А. И. Серебров (1968) определяет рецидив как возврат болезни (опухоли) после радикального лечения, независимо от места ее вторичной локализации. Автор разделяет рецидивы на местные и метастатические.
Е. В. Трушинкова (1974) классифицирует рецидивы РШМ на 4 группы:
1) местные;
2) параметральные;
3) комбинированные (сочетание местных и параметральных поражений);
4) метастатические.
Наибольшая частота клинического проявления рецидивов и метастазов РШМ приходится на первые 2 года после окончания лечения. Поздние рецидивы (спустя 5 лет и более после излечения) развиваются значительно реже. По данным нашей клиники, они были выявлены в 6,3% случаев [Волкова А. Т., 1969]. Все авторы сходятся во мнении, что до 70% всех рецидивов РШМ после хирургического, комбинированного или лучевого лечения локализуется в области таза.
Неудачи комбинированного лечения обусловливаются, главным образом, неадекватностью хирургических и лучевых воздействий в пределах анатомической зоны опухоли и значительно реже — отдаленными метастазами.
Важное влияние на результаты лечения рецидивов и метастазов РШМ имеет их своевременное выявление. С этой целью после завершения первичного хирургического, лучевого или комбинированного лечения в нашей клинике каждые 4 мес (в течение 1-го года), а затем с интервалами в 6 мес (2-й и 3-й год) проводится клиническое обследование, независимо от наличия специфических жалоб и симптомов. Проводятся осмотр в зеркалах, ректовагинальное, цитологическое исследование, общие и биохимические анализы крови, рентгенография грудной клетки и экскреторная урография (1 раз в 6 мес), радиоизотопное исследование функции почек, ультразвуковое исследование таза и поясничной области.
В некоторых клиниках для выявления прогрессирования РШМ применяется компьютерная томография. В сомнительных ситуациях, где затруднен дифференциальный диагноз между опухолевым параметральным инфильтратом и послелучевым стенозом, применяется пункционная биопсия.
По нашим данным, важное значение в ранней диагностике метастазов имеет определение в динамике опухолевых маркеров - РЭА и АФП. Хотя они не специфичны для РШМ, их уровень повышен у 60—70% первичных больных и резко снижается после радикального лечения и в периоде ремиссии. Повышение уровня РЭА и АФП после лечения может быть надежным преклиническим индикатором возобновления роста и распространения опухоли.
Если ориентироваться на обычные клинические симптомы (серозно-кровянистые выделения из влагалища, болевой синдром вследствие компрессионного неврита обтураторного нерва или седалищного сплетения, белый, а затем синий отек нижней конечности, потеря массы тела), то перспективы лечения рецидивов и метастазов минимальны.
При рецидивах РШМ применяются хирургическое вмешательство, повторная лучевая терапия, химиотерапия.
Хирургическое лечение
По данным Е. В. Трушниковой (1974), лучшие результаты были получены при хирургическом лечении местных рецидивов, когда процесс ограничен маткой или сводами влагалища. Применение расширенной гистерэктомии в этих случаях позволило достигнуть 5-летнего излечения у 15 из 55 выписанных после операции больных (27,4%).
В настоящее время в некоторых зарубежных клиниках накоплен значительный опыт такого обширного оперативного вмешательства, как экзентерация таза. При передней экзентерации таза расширенная гистерэктомия дополняется экстирпацией мочевого пузыря, при задней - прямой кишки, при тотальной - обоих этих органов. Идея и детальная разработка ультрарадикальной тазовой хирургии принадлежит выдающемуся американскому хирургу Binnschwig (1970).
В первые годы основным показанием к этим операциям была IV стадия РШМ (Т4). Сочетанная лучевая терапия у этих больных неизбежно приводит к образованию свищей, причем малые дозы оказываются бесполезными, а большие — еще и вредными. Однако у больных с IV стадией экзентерация таза оказалась неэффективной. Неизменно отмечались большая операционная летальность, высокая частота тяжелых осложнений и прогрессирование заболевания в течение первого года после операции. Проведение таких обширных и опасных вмешательств с паллиативной целью неоправданно.
В настоящее время экзентерация таза применяется главным образом при центральных рецидивах после неудачи лучевого лечения больных РШМ I и II стадии.
Di Saia, Greasimin (1984) обобщили данные литературы о результатах экзентерации таза (передней, задней и тотальной) у 1548 больных с центральными рецидивами РШМ из 9 клиник США. Операционная летальность отмечена в 12,8%, а 5-летняя выживаемость составила 29%. Указанная частота 5-летних излечений больных с рецидивами и метастазами выше, чем при многих первичных опухолях (рак пищевода, желудка, легкого, яичников). Это объясняется тем. что у большинства больных с прогрессировавшем РШМ после лечения процесс длительное время ограничен областью малого таза. В своей практике мы почти не встречали больных, которым эта операция была бы показана. При I, II и III стадиях экзентерация таза вообще не должна производиться, а при IV она неэффективна. Местные центральные рецидивы в нашей клинике — очень редкое исключение.
Если рецидивная опухоль ограничена телом матки, то может быть выполнена ее экстирпация; при поражении шейки матки и прорастании в своды влагалища - расширенная гистерэктомия; при изолированных регионарных метастазах — попытка их удаления. В связи с минимальной частотой местных рецидивов после лучевого лечения, локализующихся на шейке матки или влагалищных сводах, опыт хирургического лечения этих больных в нашей клинике невелик. У 20 больных с центральными рецидивами, выявленными в течение первых двух лет после лучевой терапии, была выполнена операция (у 12 — по методу Вертгейма, у 6 — экстирпация матки с верхней третью влагалища, у 8 — задняя экзентерация таза). 11 больных здоровы более 5 лет.
Мы располагаем опытом 10 оперативных вмешательств по поводу регионарных рецидивов. У 10 больных применялся экстраперитонеальный доступ, у 6 — чревосечение. Все больные поступили в клинику в течение первых трех лет после лучевого лечения с выраженными симптомами.
У четверых не представилось возможным произвести лимфаденэктомию из-за вторичной инфильтрации тканей и прорастания в подвздошные вены. У остальных 12 женщин было выполнено удаление лимфатических узлов на стороне их поражения: у 6 — подвздошных, у 3 — подвздошных и поясничных и у 3 — паховых, подвздошных и поясничных. Во всех этих наблюдениях метастазы были подтверждены при гистологическом исследовании.
Из 12 больных, у которых удалось осуществить удаление лимфатических узлов, здоровы 5 лет и более, всего 3. Нельзя не отметить чувства разочарования результатами этих трудных и опасных операций. Приходится признать, что ко времени клинических проявлений регионарных рецидивов у большинства больных имеется уже экстранодулярный рост или распространенный процесс, при котором хирургическое вмешательство может быть или технически невыполнимым, или неадекватным по своему объему. Значительно более оправданно удаление выявленных при лимфографии метастазов в лимфатических узлах таза до их клинического проявления, т. е. у первичных больных.
Достижение стойкого клинического излечения больных РШМ обеспечивается адекватным воздействием на первичную опухоль и анатомическую зону ее местно-регионарного распространения. Как образно писал Н. Н. Петров (1961), рецидивы обычно возникают вскоре после операции или лучевой терапии и являются, по существу, простым продолжением роста опухоли, успевшей войти в силу после оперативного или лучевого повреждения.
А. И. Серебров (1968) определяет рецидив как возврат болезни (опухоли) после радикального лечения, независимо от места ее вторичной локализации. Автор разделяет рецидивы на местные и метастатические.
Е. В. Трушинкова (1974) классифицирует рецидивы РШМ на 4 группы:
1) местные;
2) параметральные;
3) комбинированные (сочетание местных и параметральных поражений);
4) метастатические.
Наибольшая частота клинического проявления рецидивов и метастазов РШМ приходится на первые 2 года после окончания лечения. Поздние рецидивы (спустя 5 лет и более после излечения) развиваются значительно реже. По данным нашей клиники, они были выявлены в 6,3% случаев [Волкова А. Т., 1969]. Все авторы сходятся во мнении, что до 70% всех рецидивов РШМ после хирургического, комбинированного или лучевого лечения локализуется в области таза.
Неудачи комбинированного лечения обусловливаются, главным образом, неадекватностью хирургических и лучевых воздействий в пределах анатомической зоны опухоли и значительно реже — отдаленными метастазами.
Важное влияние на результаты лечения рецидивов и метастазов РШМ имеет их своевременное выявление. С этой целью после завершения первичного хирургического, лучевого или комбинированного лечения в нашей клинике каждые 4 мес (в течение 1-го года), а затем с интервалами в 6 мес (2-й и 3-й год) проводится клиническое обследование, независимо от наличия специфических жалоб и симптомов. Проводятся осмотр в зеркалах, ректовагинальное, цитологическое исследование, общие и биохимические анализы крови, рентгенография грудной клетки и экскреторная урография (1 раз в 6 мес), радиоизотопное исследование функции почек, ультразвуковое исследование таза и поясничной области.
В некоторых клиниках для выявления прогрессирования РШМ применяется компьютерная томография. В сомнительных ситуациях, где затруднен дифференциальный диагноз между опухолевым параметральным инфильтратом и послелучевым стенозом, применяется пункционная биопсия.
По нашим данным, важное значение в ранней диагностике метастазов имеет определение в динамике опухолевых маркеров — РЭА и АФП. Хотя они не специфичны для РШМ, их уровень повышен у 60—70% первичных больных и резко снижается после радикального лечения и в периоде ремиссии. Повышение уровня РЭА и АФП после лечения может быть надежным преклиническим индикатором возобновления роста и распространения опухоли.
Если ориентироваться на обычные клинические симптомы (серозно-кровянистые выделения из влагалища, болевой синдром вследствие компрессионного неврита обтураторного нерва или седалищного сплетения, белый, а затем синий отек нижней конечности, потеря массы тела), то перспективы лечения рецидивов и метастазов минимальны.
При рецидивах РШМ применяются хирургическое вмешательство, повторная лучевая терапия, химиотерапия.
Хирургическое лечение
По данным Е. В. Трушниковой (1974), лучшие результаты были получены при хирургическом лечении местных рецидивов, когда процесс ограничен маткой или сводами влагалища. Применение расширенной гистерэктомии в этих случаях позволило достигнуть 5-летнего излечения у 15 из 55 выписанных после операции больных (27,4%).
В настоящее время в некоторых зарубежных клиниках накоплен значительный опыт такого обширного оперативного вмешательства, как экзентерация таза. При передней экзентерации таза расширенная гистерэктомия дополняется экстирпацией мочевого пузыря, при задней — прямой кишки, при тотальной — обоих этих органов. Идея и детальная разработка ультрарадикальной тазовой хирургии принадлежит выдающемуся американскому хирургу Binnschwig (1970).
В первые годы основным показанием к этим операциям была IV стадия РШМ (Т4). Сочетанная лучевая терапия у этих больных неизбежно приводит к образованию свищей, причем малые дозы оказываются бесполезными, а большие — еще и вредными. Однако у больных с IV стадией экзентерация таза оказалась неэффективной. Неизменно отмечались большая операционная летальность, высокая частота тяжелых осложнений и прогрессирование заболевания в течение первого года после операции. Проведение таких обширных и опасных вмешательств с паллиативной целью неоправданно.
В настоящее время экзентерация таза применяется главным образом при центральных рецидивах после неудачи лучевого лечения больных РШМ I и II стадии.
Di Saia, Greasimin (1984) обобщили данные литературы о результатах экзентерации таза (передней, задней и тотальной) у 1548 больных с центральными рецидивами РШМ из 9 клиник США. Операционная летальность отмечена в 12,8%, а 5-летняя выживаемость составила 29%. Указанная частота 5-летних излечений больных с рецидивами и метастазами выше, чем при многих первичных опухолях (рак пищевода, желудка, легкого, яичников). Это объясняется тем. что у большинства больных с прогрессировавшем РШМ после лечения процесс длительное время ограничен областью малого таза. В своей практике мы почти не встречали больных, которым эта операция была бы показана. При I, II и III стадиях экзентерация таза вообще не должна производиться, а при IV она неэффективна. Местные центральные рецидивы в нашей клинике — очень редкое исключение.
Если рецидивная опухоль ограничена телом матки, то может быть выполнена ее экстирпация; при поражении шейки матки и прорастании в своды влагалища — расширенная гистерэктомия; при изолированных регионарных метастазах — попытка их удаления. В связи с минимальной частотой местных рецидивов после лучевого лечения, локализующихся на шейке матки или влагалищных сводах, опыт хирургического лечения этих больных в нашей клинике невелик. У 20 больных с центральными рецидивами, выявленными в течение первых двух лет после лучевой терапии, была выполнена операция (у 12 — по методу Вертгейма, у 6 — экстирпация матки с верхней третью влагалища, у 8 — задняя экзентерация таза). 11 больных здоровы более 5 лет.
Мы располагаем опытом 10 оперативных вмешательств по поводу регионарных рецидивов. У 10 больных применялся экстраперитонеальный доступ, у 6 — чревосечение. Все больные поступили в клинику в течение первых трех лет после лучевого лечения с выраженными симптомами.
У четверых не представилось возможным произвести лимфаденэктомию из-за вторичной инфильтрации тканей и прорастания в подвздошные вены. У остальных 12 женщин было выполнено удаление лимфатических узлов на стороне их поражения: у 6 — подвздошных, у 3 — подвздошных и поясничных и у 3 — паховых, подвздошных и поясничных. Во всех этих наблюдениях метастазы были подтверждены при гистологическом исследовании.
Из 12 больных, у которых удалось осуществить удаление лимфатических узлов, здоровы 5 лет и более, всего 3. Нельзя не отметить чувства разочарования результатами этих трудных и опасных операций. Приходится признать, что ко времени клинических проявлений регионарных рецидивов у большинства больных имеется уже экстранодулярный рост или распространенный процесс, при котором хирургическое вмешательство может быть или технически невыполнимым, или неадекватным по своему объему. Значительно более оправданно удаление выявленных при лимфографии метастазов в лимфатических узлах таза до их клинического проявления, т. е. у первичных больных.
Метастазы в легких — это признак довольно серьезной степени заболевания раком. По другому можно сказать, что это отсевы онкологических клеток от пораженной части ткани, разнесенные по организму кровью или лимфой. Осуществляется данный процесс с целью распространения дальнейших поражений на еще здоровых тканях организма.
Получается, что если в легких человека обнаруживаются метастазы, то в его организме во всю, причем довольно давно, прогрессирует рак. В этом случае важно, как можно быстрее выяснить, откуда идет поражение и насколько большая опухоль там находится.
Метастазы в легких могут свидетельствовать о следующих онкологических заболеваниях:
1) Рак молочной железы;
2) Опухоль в толстой кишке;
3) Онкология прямой кишки;
4) Рак печени;
5) Опухоль в яичниках или матке;
6) Рак желудка или поджелудочной железы.
Симптомы у этой болезни довольно скрытые на ранней стадии распространения метастаз. Это могут быть проявления мокрого кашля, который выглядит примерно так же и при простуде. Но когда болезнь достигает своей внушительной стадии, могут появиться следующие симптомы:
1) Сильный кашель в удушливой форме, отхаркивающийся кровью;
2) Резкая анарексичная потеря веса;
3) Немного поднявшаяся температура тела и общая слабость всего организма, в целом;
4) Резкая боль в грудной области;
5) Сильная отдышка.
Как правило, прогноз жизни человека, при обнаружении метастаз в соседних с пораженным органом, неутешительный. Конечно, каждый случай рассматривается индивидуально, все зависит от размера опухоли, количества метастаз и степени зараженность соседних тканей. Но все же есть официальные прогнозы жизни, которых придерживаются врачи.
Если нахождение метастаз в легких — это следствие рецидива, произошедшего после хирургического вмешательства, то порог, который, возможно, сможет преодолеть больной — это пять лет. Если опухоль, давшая отсевы в легкие, находилась в органах пищеварения и привела к их хирургическому удалению, здесь больной, в зависимости от состояния и тяжести болезни, в половине случаев может рассчитывать на время от пяти до десяти лет. Все зависит от организма.
Если поражение было найдено в системе, отвечающей за репродуктивные функции организма, то тут порог от трех до двадцати лет больной, конечно, может преодолеть, но лишь в 90% случаев.
Рак шейки матки тоже является довольно частым заболеванием у женщин. Лечить его нужно только с вмешательством специалистов, поскольку самолечение может привести к самым печальным событиям. Назначение тех или иных процедур зависит от стадии заболевания и того, как оно прогрессирует. Чаще всего больным этого типа рака назначают химиотерапию, лучевую терапию, возможны здесь и хирургические вмешательства.
Лечение народными методами тоже имеет место быть, но никогда оно не должно занимать основное место. Принятие, каких — либо травяных отваров, возможно, совмещать с элементами традиционной медицины и именно на ней важно делать акцент. Народная медицина в этом случае болезни состоит в использование специальных травяных сборов, которые заваривают и настаивают нужное время. Полученной жидкостью, иногда, промывают влагалище, иногда советуют ватный тампон, промоченный в жидкости, поместить внутрь, вагинально, на всю ночь.
Есть рецепты, где требуется несколько раз в день просто пить определенные травяные сборы, все зависит от вида засушенного растения и рецепта приготовления. Вот несколько из них:
1) Засушенные листья чистотела нужно растереть таким образом, чтобы, в итоге, получился порошок. После чего принимать по чайной ложке утром и вечером, обязательно запивая молоком. Может служить дополнением к лучевому облучению
2) Три столовые ложки пижмы залить 500 гр. воды и прокипятить 10 минут, после чего остудить и разделить на две ровные части: одну использовать для питья, второй — постоянно орошать шейку матки. Пить полученную жидкость нужно по 1 глотку весь день. Возможно сочетание подобного лечение с разными травами.
Народная медицина может быть хорошим дополнением к основному лечению, но только если она обсуждалась с лечащим врачом и не выходит за рамки разумного.
Читайте также:

