Киста печени тактика лечения

С внедрением в медицинскую практику высокоинформативных неинвазивных методов диагностики значительно возросла частота выявления очаговых образований печени. А с появлением более точных данных о характере доброкачественных заболеваний печени и открылись новые возможности для дифференциальной диагностики и выбора метода их лечения [1, 2]. Хотя клинические проявления бывают только у 10-16% больных при прогрессировании болезни [4], осложнения наблюдаются у 5% больных. Большие кисты центрального расположения и массивное кистозное поражение могут приводить к сдавлению сосудисто-секреторных элементов печени с развитием симптомов механической желтухи и портальной гипертензии [9]. В литературе описан случай, когда киста сдавила нижнюю полую вену с её локальным тромбозом [7]. Из осложнений непаразитарных кист отмечают кровоизлияния в брюшную полость, нагноение кист и формирование цистобилиарных свищей [5,8]. При клинических проявлениях непаразитарных кист печени пациенты могут отмечать чувство тяжести или боли в правом подреберье и эпигастральной области, дискомфорт в животе после приёма пищи, изжогу, отрыжку, потерю аппетита, тошноту [3,6]. Следовательно, данная проблема достаточно актуальна в современной хирургии.
Цель исследования. Улучшить результаты диагностики и лечения больных с непаразитарными кистами печени путем разработки индивидуальной хирургической тактики и дифференцированного использования традиционных и малоинвазивных методов в хирургии.
Материал и методы исследования
В основу исследования положен анализ результатов хирургического лечения 148 больных с непаразитарными кистами печени за период с 2000 по 2010 год, находившиеся в Мурманской областной клинической больнице им П.А. Баяндина и в клинике кафедры госпитальной хирургии Ульяновского государственного университета.
Мужчин было 17 (11,5%) , женщин - 131 (88,5%). Возраст больных составил от 25 лет до 83 лет, средний возраст 58 ± 1,2 лет. Большинство больных госпитализировались в стационар в плановом порядке 143 (96,6%), и 5 (3,4%) пациентов в экстренном порядке, в двух случаях причина экстренной госпитализации клиника абсцедирования кист, и трём пациенткам с гигантскими кистами потребовалась срочная госпитализация в связи с резко выраженной клинической картиной.
По характеру происхождения у 145 (97,9%) кисты были истинными серозными. У 3 (2,1%) - выявлена посттравматическая фибринозная киста. Локализация кист - в правой доле 81 (54,7%), в левой доле - 44 (29,7%), в обеих долях - 23 (15,6%).
Множественные кисты были у 6 (4,1%) больных. Единичные кисты - у 117 (79,1%), а у 25 (16,8%) пациентов наблюдалось по две солитарные кисты.
При множественных кистах их размеры колебались от 0,3 до 15 см. Диаметр солитарных кист находился в пределах от 3 до 30 см.
Среди всех госпитализированных в клинику больных у 72 (48,6%) имелась сопутствующая патология органов желудочно-кишечного тракта. 45,2% случаев сочетаются с желчно-каменной болезнью и у 5 (3,4%) больных с язвенной болезнью двенадцатиперстной кишки. Сопутствующая патология со стороны сердечно-сосудистой системы была выявлена у 49 (33,1%) больных. Легочная патология была выявлена у 7 (4,7%) больных (5 - с хроническим бронхитом и 2 - с бронхиальной астмой). Патология со стороны почек и мочевыводящей системы - у 8 (5,4%) пациентов. У 5 (3,5%) больных были выявлены грыжи различной локализации (2 - пупочная грыжа, 1 - паховая и 2 - послеоперационная вентральная грыжа). Без сопутствующих заболеваний было 7 (11%) больных.
Всем поступившим пациентам производился комплекс клинических, лабораторных и инструментальных исследований.
Основными симптомами были ноющие боли в правом подреберье - у 84 (56,8%) больных, чувство тяжести в верхних отделах живота - у 52 (35,1%).
Если при наличии очагового образования более 5 см в диаметре четкий дефект накопления радиоизотопа был получен в 73,3% случаев, то при мелких одиночных и множественных очагах чаще выявляется диффузно неравномерное накопление препарата.
Больные разделены на две группы: I группа - 85 (57,4%) пациентов, которым оперативное лечение не выполнялось, и II группу составили 63 (42,6%) больных, которым выполнено хирургическое лечение: 19 (30,2%) пациентам выполнялись лапаротомные доступы, 23 (36,5%) больным операция выполнялась лапароскопическим методом и 21 (33,3%) - выполнялись лечебно-диагностические пункции под контролем УЗИ. Все больные оперированы под эндотрахеальным наркозом.
В своей работе нами проведен анализ качества жизни (КЖ) и отдаленные результаты у больных, перенесших операцию и не оперированных больных. Для оценки показателей КЖ нами было проведено тестирование пациентов с использованием русскоязычной версии рекомендованного ВОЗ общего опросника SF-36 (Short Form) и специализированного опросника GPRS (Gastrointestinal Simptom Rating Scale. Больные самостоятельно заполняли анкеты, затем проводили подсчет баллов для каждого больного, в каждой точке исследования с дальнейшим анализом динамики состояния пациентов. Структура анкеты позволяет проанализировать компоненты физического здоровья: состояние физического здоровья; ограничение повседневной деятельности из-за проблем физического здоровья; влияние боли на ежедневную активность; общее восприятие здоровья и компоненты психического здоровья: энергичность; слабость; ограничение в социальной активности; ограничение в повседневной активности из-за эмоциональных проблем; психическое здоровье.
Результаты исследования и их обсуждение
Обследование больных с непаразитарными кистами печени в целом должно решать следующие задачи:
В результате исследования выявлено, что идиопатические кисты печени малого размера (менее 5 см) не имеют клинической симптоматики. При увеличении размеров кист более 10 см в диаметре появляется болевой синдром у 88% больных, который носит характер тупых ноющих болей в правом подреберье.
Исходя из поставленных задач, с учетом результатов полученных при анализе данных обследования пациентов, нами были разработаны показания к различным методам оперативного лечения больных непаразитарными кистами печени.
В 2 случаях была выполнена атипичная резекция левой доли печени, в 3 случаях резекция кист, в 5 - иссечение выступающих стенок кист, дренирование и тампонада остаточной полости сальником, в 8 - вскрытие кисты и дренирование полости, из них в 1 случае после вскрытия кисты остаточная полость была ушита и дренирована, и в одном случае был наложен цистоэнтероанастомоз. При этом у 9 больных были выполнены симультанные операции одновременно с вмешательствами на желчном пузыре и желчных протоках: холецистэктомия - 8 наблюдений, из них холедохолитотомия с дренированием по Керу - 4 случая, холецистостомия - 1 случай. Объем эвакуированного содержимого кист колебался от 60,0 до 5000,0 мл. В среднем 1,300 ± 275,6 мл.
Осложнения в послеоперационном периоде наблюдались у 6 (31,6%) больных, что достоверно больше, чем при лапароскопическим доступе (р = 0,05 по Фишеру). В двух случаях на 2 сутки после операции было выявлено кровотечение из послеоперационной раны. При ревизии обнаружен кровоточащий сосуд, который был прошит. У одного больного сформировался поддиафрагмальный абсцесс. У одной больной в послеоперационном периоде была диагностирована и пролечена пневмония, и у одного развился острый панкреатит, потребовавший инфузионной терапии. У одной больной в послеоперационном периоде была выявлена тромбоэмболия легочной артерии.
Наименее длительная температурная реакция, а также наиболее быстрое восстановление показателей крови наблюдалось у больных после резекций кист печени или иссечения выступающей части стенки кисты. Наиболее длительно сохраняющиеся проявления воспалительного процесса (температура, лейкоцитоз, повышение СОЭ) наблюдались у больных после вскрытия и дренирования кист. Длительное сохранение изменений со стороны показателей крови у больных, перенесших симультанные операции, было обусловлено в основном вмешательством на желчных протоках (например, дренированием холедоха по Керу). Аналогичная зависимость наблюдается и при сравнении продолжительности послеоперационного пребывания больных в стационаре. Наименьший послеоперационный период (12 суток) отмечался при иссечении выступаюшей стенки кисты. При резекциях кист послеоперационный период составил в среднем 14,5 суток, при атипичных резекциях левой доли - 15,5 сут., при вскрытии кисты и дренировании - 19,5. В среднем оперированные лапаротомным доступом больные были выписаны в удовлетворительном состоянии через 16,9 суток после операции.
Оперативное вмешательство с использованием эндовидео-хирургического метода заключалось в иссечении выступающей стенки кисты, тампонаде остаточной полости сальником и дренировании брюшной полости. В 17 случаях из 23 осуществлены симультанные операции иссечения кист печени и холецистэктомии.
Интраоперационных осложнений не было. В послеоперационном периоде у одного больного после иссечения кист правой и левой долей печени возник тромбофлебит левой стопы, который потребовал выполнения на 11 сутки после эндовидеохирургического вмешательства выполнения операции Троянова-Транделенбурга. Все 23 оперированных эндовидеохирургическим методом выписаны в удовлетворительном состоянии в среднем через 6-7 суток после операции (от 1 до 21 суток - у больного с тромбофлебитом левой стопы в послеоперационном периоде).
При пункционном лечении у всех больных в качестве склерозанта использовали 96%-й этанол. У 11 пациентов потребовалось выполнение дренирования. Дренаж в полости кисты находился до 3 недель. Все 21 пациент выписан в удовлетворительном состоянии в среднем через 6-5 дней. Нагноение послеоперационной раны наблюдалось у 1 больной. Рана зажила вторичным натяжением в течение 6-7 суток. При сравнении результатов исследования выявлено значительно лучшие показатели средних сроков госпиталиазции при использовании лапараскопической методики и пункциях под контролем УЗИ.
Непаразитарные кисты печени малого размера (менее 5 см) не имеют клинической симптоматики. При увеличении размеров кист более 10 см в диаметре появляется болевой синдром у 88% больных.
Идиопатические кисты печени в 45,2% случаев сочетаются с желчно-каменной болезнью. Выполнение в таких случаях симультанных операций (холецистэктомия + иссечение кист печени) не утяжеляет течение послеоперационного периода и не удлиняет длительность послеоперационного пребывания больных в стационаре. Критерием выбора тактики оперативного лечения служили размеры кисты, ее локализацию по отношению к воротам печени и краю паренхимы. На настоящий момент основным показанием к лапаротомии служит наличие примеси желчи в полости кисты, в остальных случаях показана лапароскопия либо лечебно-диагностическая пункция под контролем УЗИ. Пункция под контролем УЗИ является операцией выбора при наличии абсцедирования кисты и локализации кисты близко к воротам печени. Лапараскопическая операция предпочтительнее при больших размерах кисты, более 15 см и с ее расположением в доступных сегментах печени и выбуханием непосредственно из паренхимы печени.
Внедрение индивидуальной лечебной тактики ведения больных с непаразитарными кистами печени позволяет своевременно выявить данную патологию и выбрать адекватный путь ведения больных с определением методики лечения. Оперативное лечение идиопатических кист печени с использованием методов эндовидеохирургии и лечебно диагностической пункции под контролем УЗИ в большинстве случаев, позволяет осуществить адекватный объем вмешательства и сопровождается меньшей операционной травмой.
Доброкачественное полостное новообразование, заполненное жидкостным содержимым, расположенное на долях печени, именуется специалистами кистой. Кисты могут локализоваться в любом из сегментов органа, иногда обладают перемычкой – так называемой ножкой. Параметры их могут быть также разными - от 1-2 мм до значительных цифр. Классификация 1. Истинные либо ложные. 2. Одиночные либо множественные. 3. Паразитарные либо непаразитарные. Причины развития Истинные непаразитарные кисты, как правило, выявляются случайно и природа их развития специалистами до настоящего момента не установлена. Часть придерживается…
| Приём врача | 1800/1600 |
| Приём врача высшей категории | 2000/1800 |
| Приём врача К.М.Н | 2200/2000 |
| Приём врача Д.М.Н | 2500/2200 |


Пункция артерии и вен – необходимая процедура при проведении диагностического обследования пациентов…

Чтобы безболезненно и за минимальное время проверить состояние кишечника медики прибегают к колоноскопии.…

Сугубо врач назначает пациентке ультразвуковое исследование после её жалоб, указывающих на проблемы органов…

Хронический пульпит можно охарактеризовать тем, что отмершая часть пульпы начинает разрушаться с последующим…

Угревая болезнь (вульгарные угри, акне) – одно из наиболее распространённых заболеваний. Примерно 80%…














Доброкачественное полостное новообразование, заполненное жидкостным содержимым, расположенное на долях печени, именуется специалистами кистой.
Кисты могут локализоваться в любом из сегментов органа, иногда обладают перемычкой – так называемой ножкой. Параметры их могут быть также разными - от 1-2 мм до значительных цифр.
2. Одиночные либо множественные.
3. Паразитарные либо непаразитарные.
Причины развития
Истинные непаразитарные кисты, как правило, выявляются случайно и природа их развития специалистами до настоящего момента не установлена. Часть придерживается версии, что в период эмбриогенеза происходила воспалительная гиперплазия органа с последующей обструкцией.
Ложные кисты формируются в результате некроза опухолей, травм печеного органа, паразитарного поражения (к примеру, эхинококком).
Малогабаритные одиночные кисты никоим образом себя не проявляют.
Симптоматика начинает проявляться по достижению образованием 7-8 см и более, а также при формировании на органе множественных образований.
Человек предъявляет следующие жалобы:
1) Ощущение распирания в районе подреберья справа, наличие боли в эпигастральной областия, усиливающейся после физических перегрузок.
2) Диспепсические проявления: позывы на тошноту, рвоту.
3) Проблемы с опорожнением кишечника – диарея либо склонность к запорам.
4) Появляется нехарактерная ранее слабость, повышенная утомляемость, потеря аппетита.
5) Одышка и субфебрилитет (отметаются реже).
Кисты гигантских параметров приводят к асимметрии живота, синдрому гепатомегалии (увеличение печени), а также желтушному окрашиванию кожи.
Большая часть кистозных образований обнаруживается случайно – при проведении УЗИ по другим причинам.
К иным диагностическим процедурам относятся:
4) Диагностическая лапароскопия.
При размерах кист менее 3-5 мм требуется только наблюдение за ними. Показаниями к хирургическому вмешательству будут являться:
1. Осложнения кист – кровотечения, разрыв, нагноение.
2. Гигантские размеры, приводящие к сдавливанию соседних органов.
3. Угроза озлокачествления.
4. Ухудшение качества жизни человека.
Стойкий эффект наблюдается от чрескожной пункционной аспирации содержимого кисты. Лечебное наружное дренирование будет показано при солитарных посттравматических кистах, осложнившихся нагноением. К фенестрации прибегают при множественных кистозных образованиях.
Роль желчных протоков в формировании кист
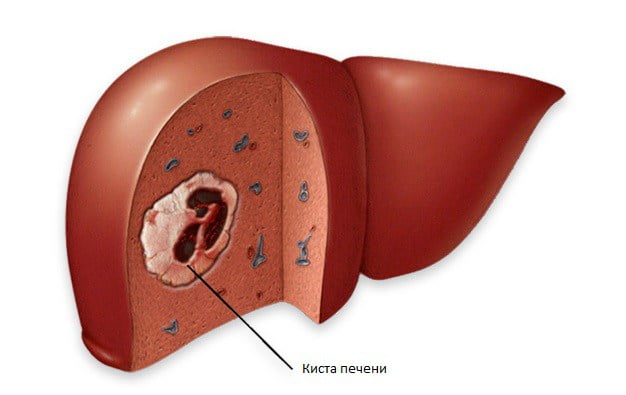
Кисты печени чаще оказываются врожденными и формируются еще во время внутриутробного развития. Различают истинные и ложные кисты печени: первые имеют покров, состоящий из эпителия желчных протоков. Ложные чаще являются следствием травмы.
Еще одной причиной формирования кист является заражение ленточными червями из рода Echinococcus. Заражение происходит через фекалии сельскохозяйственных животных или плохо прожаренное мясо. В группе повышенного риска находятся работники ферм и сельского хозяйства. Причем чаще диагноз выставляется именно женщинам.
Другие причины формирования кист печени
Еще одной, хоть и редкой причиной формирования кист печени, является генетическое заболевание — поликистоз печени. Как правило, прослеживается семейная история болезни. Нередко поликистоз печени сочетается с поликистозом почек. Рак печени также может стать одной из причин формирования кист.
Кистозные опухоли печени
Около 5% всех случаев кист печени — кистозные опухоли. Это не что иное, как аномальные новообразования, большинство из которых доброкачественные, но существует вероятность их перерастания в злокачественные.
Сложно отличить злокачественное новообразование от доброкачественного без биопсии. Но некоторые врачи склонны к мнению, что в любом случае необходимо радикальное вмешательство и удаление даже потенциально доброкачественных новообразований, а уже после операции определение ее типа и, исходя из полученных результатов, составление плана дальнейшего лечения.
Когда нужно обратиться к врачу?
В 2015 году в журнале Journal of Medicine and Life было опубликовано исследование, согласно которому лишь в 5-10% случаев признаки кисты печени становятся заметными. Чаще такие симптомы впервые появляются после 55-60 лет и старше:
- частая и упорная изжога, тошнота и рвота;
- систематическое вздутие живота;
- боль с различными характеристиками в его правом верхнем квадранте.
Появление таких симптомов можно объяснить тем, что киста печени достигла больших размеров. При появлении таких симптомов консультация врача обязательна.
Тактика лечения

Согласно данным хирургического департамента Калифорнийского университета в Сан-Франциско, наиболее эффективным средством для лечения кист печени является оперативное вмешательство. Удаление кисты печени рекомендовано проводить при помощи лапароскопических методов.
Однако дальнейшая тактика лечения будет зависеть от причины формирования кист, например, пациентам с эхинококкозом рекомендован курс антибиотиков. В некоторых случаях, когда состояние пациента серьезное, может потребоваться пересадка печени и даже почек.
Диагностика кисты печени чаще проходит случайным образом, да и назвать этот диагноз частым не представляется возможным. Однако по мере увеличения кист в размере могут появляться неприятные симптомы, влияющие на качество жизни. Более того, если были выявлены риски их перерождения в злокачественные опухоли, необходима операция.
Использованы фотоматериалы Shutterstock
Chromosomal abnormalities in liver cysts indicate new genes for polycystic liver disease / Edgar S Wills, Wybrich R Cnossen , Joris A Veltman // Eur J Hum Genet. - 2016
Automatic segmentation of the liver and liver cysts by limited MRI images of the abdominal cavity in patients with autosomal dominant polycystic kidney disease / Youngwoo Kim, Sonu K. Bae, Tianming Cheng // Phys Med Biol. - 2011
Laparoscopic treatment of simple hepatic cysts / CA Stănescu, C Cirimbei, E Brătucu // J Med Life. - 2015
Диагностика кист печени основывается на данных ультразвукового и томографического сканирования. Лечение кисты печени может включать ее радикальное удаление (вылущивание, резекцию печени, иссечение стенок кисты) или паллиативные методы (опорожнение, марсупиализацию кисты, создание цистоэнтеро- или цистогастроанастомоза).
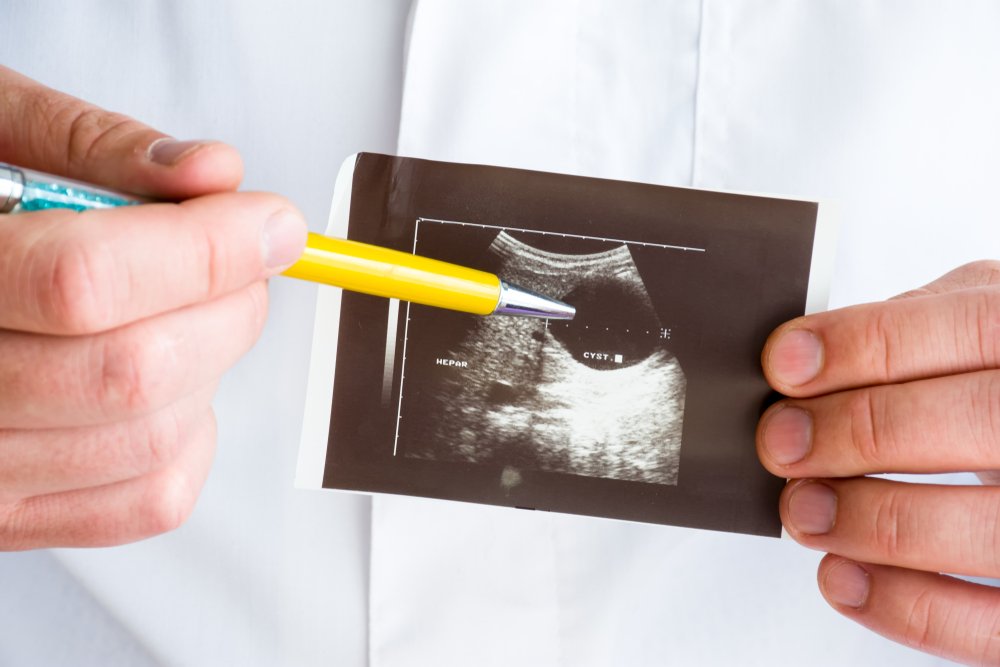
Киста печени представляет собой доброкачественное полостное образование, заполненное жидкостью, изнутри выстланное слоем цилиндрического или кубического эпителия.
Чаще всего кисты заполнены прозрачной жидкостью, не имеющей запаха и цвета; реже кисты печени могут содержать желеподобную массу или жидкость коричневато-зеленого цвета, состоящую их холестерина, билирубина, муцина, фибрина, эпителиальных клеток.
Кисты печени могут располагаться в различных сегментах, долях и даже связках печени, поверхностно или в глубине; иногда имеют тонкую перемычку (ножку кисты). Диаметр выявляемых кист печени варьирует от нескольких миллиметров до 25 и более сантиметров.
В гепатологии и гастроэнтерологии кисты печени диагностируются приблизительно у 0,8 % населения. У женщин кисты печени выявляются в 3-5 раз чаще, чем у мужчин, как правило, в возрасте 40-50 лет.
По клиническим наблюдениям, кисты печени могут сочетаться с желчнокаменной болезнью, циррозом печени, кистами желчных протоков, поликистозом яичников, поликистозом почек и поджелудочной железы.
Классификация кист печени
- Истинные кисты являются врожденными по происхождению и имеют внутреннюю эпителиальную выстилку. Среди солитарных истинных образований встречаются простые, ретенционные, дермоидные кисты печени, многокамерные цистаденомы.
- Ложные кисты носят вторичный, приобретенный характер; чаще образуются после операций, травм, воспалений, в связи с чем стенками их полости служат фиброзно-измененные ткани печени.
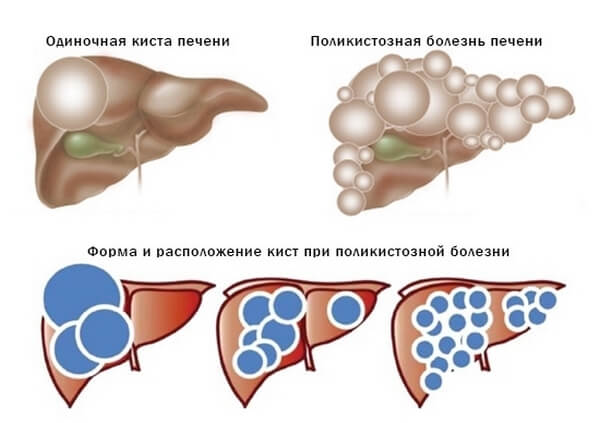
По количеству полостей различают одиночные и множественные кисты печени.
- При выявлении кист в каждом сегменте печени говорят о поликистозе печени.
Кроме этого, выделяют непаразитарные и паразитарные кисты печени; последние, как правило, представлены эхинококковыми кистами (эхинококкоз печени).
Причины образования кист печени
В вопросе происхождения истинных непаразитарных кист печени нет единого мнения. Часть авторов придерживается взглядов, что кисты образуются в результате воспалительной гиперплазии желчных путей в период эмбриогенеза и их последующей обструкции.
Рассматривается связь между возникновением кисты печени и приемом гормональных препаратов (эстрогенов, оральных контрацептивов).
Преобладающей в современной медицине является теория, объясняющая возникновение кист печени из аберрантных внутри- и междольковых желчных ходов, которые в процессе эмбрионального развития не включаются в систему желчных путей. Секреция эпителия этих замкнутых полостей приводит к накоплению жидкости и их превращению в кисту печени.
Эта гипотеза подтверждается тем фактом, что секрет кисты не содержит желчи, а полость образования не сообщается с функционирующими желчными ходами.
Ложные кисты образуются вследствие некроза опухолей, травматического повреждения печени, паразитарного поражения печени эхонококком, амебного абсцесса.

Симптомы кисты печени
Небольшие одиночные кисты печени, как правило, не имеют клинических проявлений. Симптоматика чаще развивается при достижении кистой размера 7-8 см, а также при поражении множественными кистами не менее 20 % объема печеночной паренхимы.
- В этом случае отмечается чувство распирания и тяжести в правом подреберье и эпигастрии, которые усиливаются после еды или нагрузки.
- На фоне увеличения кисты печени развиваются диспепсические явления: отрыжка, тошнота, рвота, метеоризм, понос.
- Среди прочих неспецифических симптомов, сопровождающих развитие кисты печени, отмечают слабость, потерю аппетита, повышенную потливость, одышку, субфебрилитет.
- Гигантские кисты печени вызывают асимметричное увеличение живота, гепатомегалию, похудание, желтуху.
- В ряде случаев киста пальпаторно определяется через переднюю брюшную стенку в виде тугоэластического флюктуирующего безболезненного образования в правом подреберье.
- Осложненное течение кисты печени развивается при кровоизлиянии в ее стенку или полость, нагноении, перфорации, перекруте ножки кисты, злокачественном перерождении.
- При геморрагии, разрыве кисты или прорыве ее содержимого в прилежащие органы развивается острый приступ абдоминальных болей. В этих случаях высока вероятность кровотечения в брюшную полость, перитонита.
- При сдавлении расположенных рядом желчных протоков появляется желтуха, а при инфицировании – образуется абсцесс печени.
Эхинококковые кисты печени опасны распространением паразитов гематогенным путем с образованием отдаленных инфекционных очагов (например, эхинококковых кист легкого). При распространенном поликистозе печени со временем возможно развитие печеночной недостаточности.

Диагностика кисты печени
Большая часть кист печени обнаруживается случайно при проведении УЗИ брюшной полости. По данным эхографии киста печени определяется как ограниченная тонкой стенкой полость овальной или округлой формы с анэхогенным содержимым.
При наличии в полости кисты крови или гноя, становятся различимы внутрипросветные эхосигналы. В ряде случаев УЗИ печени используется для проведения чрескожной пункциикисты с последующим цитологическим и бактериологическим исследованием секрета.
С помощью КТ, МРТ, сцинтиграфии печени, ангиографии чревного ствола и брыжеечных артерий проводится дифференциальная диагностика кисты печени с гемангиомой, опухолями ретроперитонеального пространства, опухолями тонкого кишечника, поджелудочной железы, брыжейки, водянкой желчного пузыря, метастатическими поражениями печени.
Для исключения паразитарной этиологии кист печени проводятся специфические серологические исследования крови (ИФА, РНГА).
Лечение кисты печени
Пациенты с бессимптомными кистами печени, не превышающими 3-х см в диаметре, нуждаются в динамическом наблюдении гастроэнтеролога (гепатолога).
Показаниями к хирургическому лечению кист печени оперативным путем служат:
- осложнения (кровотечение, разрыв, нагноение и др.);
- большие и гигантские размеры кисты (до 10 см и более);
- сдавление желчных путей с нарушением желчеоттока;
- компрессия системы воротной вены с развитием портальной гипертензии;
- выраженная клиническая симптоматика, ухудшающая качество жизни; рецидивы кисты печени после попытки ее пункционной аспирации.
Все оперативные вмешательства, производимые по поводу кист печени, могут быть радикальными, условно-радикальными и паллиативными. К радикальным способам при солитарной кисте относят резекцию печени; при поликистозе – трансплантацию печени.
Условно-радикальные методы могут включать вылущивание (энуклеацию) кисты или иссечение стенок кисты. При выполнении данных вмешательств широко используется малоинвазивный лапароскопический доступ.

Паллиативные вмешательства при кистах печени не подразумевают удаления полостного образования и могут заключаться в прицельной пункционной аспирации содержимого кисты с последующей склерооблитерацией полости; вскрытии, опорожнении и дренировании остаточной полости кисты; марсупиализации кисты; фенестрации кисты; цистоэнтеростомии или цистогастростомии.
- Стойкий эффект после чрескожной пункционной аспирации кисты и ее склерозирования достигается при относительно небольших размерах (до 5-6 см) полости.
- Проведение вскрытия и наружного дренированияпоказано при солитарных посттравматических кистах печени, осложненных разрывом стенки или нагноением.
- Марсупиализацию (опорожнение кисты с подшиванием ее стенок к краям операционной раны) проводят при центральной локализации кисты в воротах печени, сдавлении желчных путей, наличии портальной гипертензии.
- К фенестрации – вскрытию и иссечению свободных стенок кист, как правило, прибегают при множественных кистах или поликистозе печени в отсутствие признаков печеночно-почечной недостаточности.
- При гигантских кистах производится наложение цистогастроанастомоза или цистоэнтероанастомоза, т. е. создается сообщение полости кисты печени с полостью желудка или кишечника.
Если речь идет о том, как избавиться от кисты печени народными средствами, травы и их сборы – распространенное решение. Вещества, содержащиеся в лекарственных растениях, оказывают противовоспалительное, желчегонное и восстанавливающее действие.
Диета при кисте – это часть терапии, независимо, где она развивается (в матке киста появилась или в печени).
Лечение посредством диеты заключается в том, что необходимо исключить либо ограничить употребление следующих тяжелых продуктов:
- жареных;
- жирных;
- острых;
- консервированных;
- копченых;
- соленых.
Прогноз при кисте печени
После радикального удаления солитарных кист печени прогноз в целом благоприятный. После паллиативных вмешательств в различные отдаленные сроки возможны рецидивы кисты печени, требующие проведения повторных лечебных мероприятий.
Прогрессирующее увеличение нелеченных кист печени может привести к целому ряду опасных осложнений. В случае распространенного поражения печени возможно наступление летального исхода вследствие печеночной недостаточности.
Читайте также:

