Как лечить злокачественная опухоль киста яичника

Киста яичника – это доброкачественное опухолевидное образование, заполненное жидкостью. Патология выявляется в любом возрасте, в том числе у подростков и женщин в менопаузу. Отличается бессимптомным течением, может давать нарушение менструального цикла и появление болей внизу живота. Некоторые образования яичника склонны к самопроизвольному регрессу, другие – к бесконтрольному росту. Выяснить тип патологии и определиться с тактикой лечения можно после полного обследования у гинеколога.
Может ли киста яичника перерасти в рак? По статистике, это случается крайне редко – едва ли в 0,01% случаев. Однако под видом условно безобидного образования может скрываться истинная опухоль, в том числе и злокачественная. На начальных стадиях развития рак имитирует кисту, и выявить опасную болезнь довольно сложно. Точный диагноз порой выставляется только после удаления опухоли и гистологического исследования.
Киста – это почти рак?
Киста яичника – это всегда доброкачественное образование. Выявление в яичниках полости, заполненной жидкостью – не повод для паники. У молодых женщин подобная патология крайне редко оказывается первой стадией злокачественного процесса. С большой долей вероятности при обследовании выявится патология, не представляющая угрозы для жизни.

Схематическое изображение кисты и рака яичника.
В гинекологии все образования яичников принято разделять на три группы:
- Доброкачественные – к ним относятся и кисты, и истинные опухоли. Выявляются чаще в репродуктивном возрасте. Не метастазируют;
- Пограничные – образования, занимающие промежуточное положение. Такие опухоли по клинической картине схожи с доброкачественными, но по клеточному строению напоминают злокачественные. Практически не дают метастазов, но склонны к рецидивам. Выявляются преимущественно после 30 лет;
- Злокачественные – отличаются инвазивным ростом (прорастают в окружающие ткани), дают метастазы. Обнаруживаются обычно в менопаузу.
Можно ли спутать кисту и рак яичника? Да, такое возможно. На ранних стадиях эти заболевания практически не отличаются, и выставить точный диагноз без обследования не получится. Существует много методов заподозрить опасную опухоль, однако окончательный вердикт дает только гистологическое заключение.

На данных картинках показано гистологическое строение кисты и рака яичника.
Какие кисты перерождаются в раковую опухоль
Не всякое образование яичника – это онкологический процесс. Вероятность злокачественного перерождения зависит от его вида:
- Фолликулярная киста не содержит в своем составе аденогенного эпителия, поэтому не может перейти в рак. Такие образования в 80% случаев спонтанно регрессируют в течение трех месяцев;
- Лютеиновая киста формируется из желтого тела. Вероятность малигнизации не доказана. Склонна к самопроизвольному исчезновению, поэтому не рассматривается как фактор риска развития рака;
- Эндометриоидная киста возникает в репродуктивном периоде и может регрессировать в менопаузу. Достоверных данных по ее малигнизации не получено. Считается, что образование больших размеров (от 9 см) склонно к озлокачествлению. Замечено, что существование эндометриоза повышает вероятность развития рака яичников и кишечника;
- Простая серозная киста при обследовании нередко оказывается истинной опухолью. Возможно перерождение в рак;
- Параовариальная киста отличается бессимптомным течением, поэтому выявляется при достижении больших размеров. Не исключена возможность озлокачествления;
- Дермоидная киста – это врожденная патология. Содержит элементы эмбриональных тканей (ногти, волосы, жировые и нервные клетки). Может перерасти в злокачественное новообразование;
- Геморрагическая киста не является отдельной патологией. Полость, заполненная кровью, возникает на основе любого образования яичника. Не может считаться признаком малигнизации.

Различные типы кист яичника.
Есть мнение, что рак чаще выявляется на правом яичнике, тогда как на левом малигнизация случается реже. Никаких научных подтверждений этой теории не было найдено. Справа действительно чаще образуются опухоли – и доброкачественные, и злокачественные, что объясняется активным кровоснабжением этой зоны. В правом яичнике чаще происходит овуляция, но этот фактор не может говорить о риске малигнизации. Достоверных статистических данных по этому вопросу пока не представлено.
Факторы риска: кому грозит рак яичника
Достоверно неизвестно, как часто киста яичника перерождается в рак. Специалисты указывают, что не более чем в 0,01% случаев, однако эта цифра может меняться в зависимости от наличия факторов риска:
- Возраст. У молодых женщин крайне редко киста переходит в злокачественную опухоль. Вероятность малигнизации повышается после 40 лет;
- Критические периоды развития. Особого внимания заслуживает появление полости в яичниках у девочек, не вступивших в период полового созревания, а также в постменопаузу;
- Анамнез. При рецидиве кисты требуется тщательное обследование – не исключено развитие пограничной опухоли, способной переродиться в рак;
- Сопутствующая патология. Нередко злокачественное новообразование придатков выявляется на фоне рака матки, молочных желез, кишечника;
- Наследственность. Известны случаи семейного рака яичников – и органоспецифического (только в придатках), и ассоциированного с другими опухолями (эндометрия, молочной железы).
При выявлении кисты у женщины из группы риска показано прицельное обследование для исключения рака яичников.

Генетическое наследование рака яичников.
Можно ли отличить кисту от злокачественного образования? Ведущие симптомы
На начальных этапах развития симптомы рака и кисты схожи, поэтому отличить одно заболевание от другого практически невозможно.
Общие признаки опухолей яичников:
- Тянущая боль внизу живота. Возникает при росте образования до 5 см в диаметре. Боль отдает в поясничную область, уходит на ягодицы и бедро;
- Нарушение функции мочевого пузыря и прямой кишки отмечается при сдавлении этих органов. При росте образования наблюдается учащенное мочеиспускание, запоры.
Почти у 80% женщин злокачественная опухоль диагностируется на поздних стадиях. Рак отличается бессимптомным течением и зачастую обнаруживается при диссеминации атипичных клеток по организму.
Распространение злокачественной опухоли по организму приводит к появлению таких симптомов:
- Необъяснимая потеря веса;
- Повышение температуры тела;
- Изжога и тошнота;
- Вздутие живота, увеличение его размеров;
- Кровянистые вагинальные выделения.

Основные симптомы рака яичника
Все эти признаки не специфичны и встречаются при различных заболеваниях. На начальных стадиях рака не выявляются и говорят о запущенном процессе.
Отличительной чертой функционального образования яичников является его спонтанное исчезновение в течение 3 месяцев. Нередко лютеиновые и фолликулярные кисты уходят сразу после очередной менструации. Если образование рассосалось – это точно был не рак, и беспокоиться не о чем. Если опухоль осталась, показано ее удаление. Гистологический анализ, проведенный после операции, позволит отличить доброкачественный процесс от злокачественного.
Методы дифференциальной диагностики
При появлении первых жалоб нужно обратиться к врачу и пройти обследование:
При бимануальном исследовании легко перепутать кисту и рак яичника. Во время осмотра врач находит округлое подвижное образование в проекции придатков. На этом этапе нельзя выставить точный диагноз и определить характер опухоли.
Определенное значение в диагностике злокачественных новообразований имеет осмотр лимфатических узлов. При кисте яичника лимфоузлы не увеличены, при пальпации они безболезненны. Рак дает метастазы, и лимфатические узлы увеличиваются в размерах, теряют подвижность. Клинически определить эту грань довольно сложно. Нередко даже пораженные опухолью лимфоузлы остаются нормальных размеров, что затрудняет диагностику. Многие структуры, по которым идет метастазирование раковых клеток, и вовсе не доступны для пальпации.

Пути метастазирования рака яичников.
Отличить кисту от рака помогает выявление онкомаркеров в крови:
- CA-125;
- CA-19-9.
CA-125 определяется у 88% женщин при раке яичников. Растет не только при злокачественных новообразованиях придатков, но и при опухолях другой локализации. Может быть повышен при эндометриозе и воспалении придатков.
Нормальные значения CA-125 не говорят однозначно о доброкачественном характере процесса. При раке яичников I стадии у половины женщин маркер остается в пределах нормы. Результаты не слишком показательны, однако за неимением других надежных методов анализ продолжает использоваться в гинекологической практике.
УЗИ позволяет выявить опухоль придатков, но не дает возможности определить ее клеточную структуру. Диагноз ставится косвенно на основании эхографических симптомов. В пользу злокачественного процесса говорят такие признаки:
- Неправильная форма образования;
- Неровный (бугристый) контур опухоли;
- Эхонегативное образование с множественными включениями;
- Многокамерная опухоль с большим числом перегородок.
Симптомы не слишком специфичны и выявляются далеко не всегда, однако могут рассматриваться как вероятные критерии рака яичников. В пользу малигнизации также говорит появление атипичного кровотока вокруг образования и выраженная васкуляризация капсулы (по результатам допплерометрии)
На фото ниже представлены для сравнения два ультразвуковых снимка. На первом снимке видно гипоэхогенное образование яичника без включений – предположительно киста. На втором снимке неоднородная структура образования и наличие включений говорят в пользу рака яичника:

Солидное или кистозно-солидное образование яичника – это еще не диагноз, а только ультразвуковой признак. Злокачественная опухоль может быть как простой, так и ячеистой, разделенной на камеры перегородками.
Проводится при подозрении на раковую опухоль. Позволяет получить материал на исследование, однако на практике применяется не слишком часто. Повреждение опухоли во время пункции и аспирации содержимого повышает риск метастазирования и ухудшает прогноз заболевания.
Тактика при подозрении на злокачественное перерождение кисты яичника
Наблюдение за кистой яичника проводится в течение трех месяцев. За это время функциональные образования должны исчезнуть. Патологические кисты, истинные опухоли и рак регрессу не поддаются. Показано хирургическое лечение – удаление образования с обязательным гистологическим исследованием после операции.
При выявлении кисты яичника не нужно отказываться от операции. Если образование не ушло за 3 месяца, оно не пройдет самостоятельно. Некогда безобидная опухоль может быстро переродиться в рак, и тогда оперировать будет поздно. Лучше вовремя убрать подозрительное образование, чем жить в постоянном страхе.
Удаление кисты яичника проводится лапароскопическим или лапаротомным доступом (с разрезом брюшной стенки). Приоритет отдается малоинвазивным операциям. Современные технологии позволяют извлечь кисту или весь яичник через небольшие проколы. Лапароскопическая операция реже сопровождается развитием осложнений. Восстановление после малоинвазивного вмешательства занимает от 7 до 14 дней. Спустя 2 недели будет готов результат гистологического исследования, и женщина сможет точно выяснить тип опухоли и определиться с дальнейшей тактикой. Расшифровка анализа проводится гинекологом или онкологом.

Схематическое изображение лапароскопического удаления кисты яичника.
Показания для удаления кисты яичника:
- Сохранение образования более 3 месяцев без тенденции к регрессу;
- Подозрение на рак яичника (по данным УЗИ и лабораторного обследования);
- Выявление опухоли яичника в постменопаузу или у девочки до начала полового созревания.
При подозрении на малигнизацию гистологическое исследование кисты проводится во время операции. Материал забирается в лабораторию, где дежурный гистолог в течение 15-20 минут дает заключение. Дальнейшая тактика будет зависеть от результатов анализа:
- Если образование доброкачественного характера, проводится его иссечение в пределах здоровых тканей (цистэктомия). При значительном поражении яичника показано его удаление (овариоэктомия);
- При пограничных и подозрительных образованиях проводится удаление яичника вместе с кистой. Яичник помещается в пластиковый мешок и только после этого извлекается. Такая тактика предупреждает распространение раковых клеток и метастазирование опухоли;
- Если киста злокачественная, объем операции расширяется. При неинвазивном раке возможно иссечение только пораженного яичника. Рак I стадии и более – показание для удаления матки вместе с придатками. Дополнительно может быть убран большой сальник, аппендикс, селезенка, забрюшинные лимфатические узлы – участки возможных метастазов. У молодых женщин органосохраняющие операции возможны только при тщательном исследовании противоположных придатков и матки. После хирургического лечения назначается лучевая терапия и химиотерапия.

Распространение рака яичников в зависимости от стадии заболевания.
Народные методы лечения при подозрении на малигнизацию кисты не применяются. В этой ситуации недопустимо ждать – нужно как можно скорее выставить диагноз и избавиться от опухоли. Рецепты альтернативной медицины не позволяют устранить опасную болезнь и не рассматриваются даже в качестве вспомогательного метода.
Кисты и опухоли яичника выявляются и во время беременности. При подозрении на малигнизацию образование нужно удалять. Операция проводится на сроке 14-20 недель. Объем вмешательства зависит от выявленной патологии и срока беременности:
- При обнаружении кисты или доброкачественной опухоли проводится ее удаление. Яичник по возможности сохраняется;
- При выявлении рака I стадии на ранних сроках беременности могут проводиться органосохраняющие операции. При раке II стадии и выше показано удаление матки с придатками. Беременность прерывается;
- При обнаружении злокачественной опухоли яичников после 22 недель показано кесарево сечение. После извлечения плода объем операции будет зависеть от стадии рака.
Прогноз при кисте яичника определяется ее типом. Доброкачественные образования не представляют угрозы для жизни и легко поддаются лечению. При малигнизации опухоли прогноз зависит от стадии патологического процесса. Чем раньше выставлен диагноз, тем больше шансов сохранить жизнь и здоровье женщины.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Факторы риска
- Патогенез
- Симптомы
- Где болит?
- Стадии
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Какие анализы необходимы?
- Лечение
- К кому обратиться?
- Дополнительно о лечении
- Лекарства
- Профилактика
- Прогноз
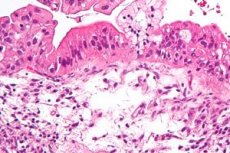
Первичным раком называют злокачественные опухоли, первично поражающие яичник. Вторичный рак яичников (цистаденокарцинома) встречается наиболее часто по отношению к злокачественным опухолям этого органа. Чаще развивается в серозных, реже муцинозных цистаденомах. К вторичным поражениям яичников относится эндометриоидная цистаденокарцинома, развивающаяся часто у молодых женщин, страдающих первичным бесплодием.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Эпидемиология
Заболеваемость колеблется от 3,1 случаев на 100000 женщин в Японии до 21 случаев на 100000 женщин в Швеции. Во всем мире, более чем 200.000 женщин заболевают на рак яичников каждый год, и около 100000 умирают от этой болезни. Эпителиальный рак встречается чаще у белых женщин в промышленно развитых странах северной и западной Европы и Северной Америки и реже всего в Индии и Азии.

[9], [10], [11], [12], [13], [14], [15], [16]
Факторы риска
- нарушение менструального цикла: раннее менархе, ранняя (до 45 лет) или поздняя (после 55 лет) менопауза, маточные кровотечения;
- репродуктивной функции (бесплодие);
- миома матки;
- генитальный эндометриоз;
- гиперпластические процессы эндометрия;
- операции по поводу опухолей внутренних половых органов с оставлением одного или обоих яичников;
- заболевания молочных желез (мастопатия, фиброаденоматоз).

[17], [18], [19], [20]
Патогенез
Клиническое течение злокачественных опухолей яичников отличается агрессивностью, коротким периодом удвоения опухоли и универсальным характером метастазирования. Регионарными для яичников являются подвздошные, боковые крестцовые, парааортальные и паховые лимфатические узлы. Преобладает имплантационный путь распространения отдаленных метастазов – в париетальную и висцеральную брюшину, плевру, карциноматозный асцит и гидроторакс. Лимфогенные метастазы (в парааортальные и подвздошные коллекторы) отмечаются у 30–35% первичных больных. Гематогенные метастазы в легких и печени никогда не бывают изолированными. Они определяются нередко на фоне широкой имплантационной и лимфогенной диссеминации.

[21], [22], [23], [24], [25], [26], [27], [28], [29]
Симптомы злокачественных опухолей яичников
Злокачественные опухоли яичников характеризуются сследующими признаками: боли в животе (тянущие, постоянные, нарастающие, внезапные, приступообразные и т. д.), изменение общего состояния (утомляемость, слабость, сухость во рту и т. д.), снижение массы тела, увеличение живота, изменение менструальной функции, появление ациклических кровянистых выделений из половых путей и др.
Где болит?
Стадии
В настоящее время в онкологии используется классификация злокачественных опухолей яичников по системе TNM:
Т – первичная опухоль.
- Т0 – первичная опухоль не определяется.
- Т1 – опухоль ограничена яичниками.
- Т1А – опухоль ограничена одним яичником, асцита нет.
- Т1В – опухоль ограничена двумя яичниками, асцита нет.
- Т1С – опухоль ограничена одним или двумя яичниками, асцит или в смыве из брюшной полости имеются злокачественные клетки.
- Т2 – опухоль поражает один или оба яичника с распространением на параметрии.
- Т2А – опухоль с распространением и/или метастазами в матку и/или одну или обе трубы, но без вовлечения висцеральной брюшины и без асцита.
- Т2В – опухоль распространяется на другие ткани и/или поражает висцеральную брюшину, но без асцита.
- Т2С – опухоль распространяется на матку и/или одну или обе трубы, и/или на другие ткани таза. Асцит.
- ТЗ – опухоль поражает один или оба яичника, распространяется на тонкую кишку или сальник, ограничена малым тазом или имеются внутрибрюшинные метастазы за пределами малого таза или в лимфатических узлах забрюшинного пространства.
N – регионарные лимфатические узлы.
- N0 – нет признаков поражения регионарных лимфатических узлов.
- N1 – имеется поражение регионарных лимфатических узлов.
- NX – недостаточно данных для оценки состояния регионарных лимфатических узлов.
М – отдаленные метастазы.
- М0 – нет признаков отдаленных метастазов.
- Ml – имеются отдаленные метастазы.
- MX – недостаточно данных для определения отдаленных метастазов.
В практике применяется классификация рака яичника в зависимости от стадии опухолевого процесса, которая определяется на основании клинического обследования и во время операции.
I стадия – опухоль ограничена яичниками:
- 1а стадия – опухоль оганичена одним яичником, асцита нет;
- 16 стадия – опухоль ограничена обоими яичниками;
- 1в стадия – опухоль ограничена одним или обоими яичниками, но при наличии очевидного асцита или определяются атипические клетки в смывах.
II стадия – опухоль поражает один или оба яичника с распространением на область таза:
- IIа стадия – распространение и/или метастазы на поверхности матки и/или маточных труб;
- IIб стадия – распространение на другие ткани таза, включая брюшину и матку;
- К IIв стадия – распространение как при IIа или II6, но имеется очевидный асцит или определяются атипические клетки в смывах.
III стадия – распространение на один или оба яичника с метастазами по брюшине за пределами таза и/или метастазы в забрюшинных лимфатических узлах:
- IIIа стадия – микроскопические метастазы по брюшине;
- IIIб стадия – макрометастазы по брюшине меньше или равные 2 см;
- IIIв стадия – метастазы по брюшине более 2 см и/или метастазы в регионарных лимфатических узлах и сальнике.
IV стадия – распространение на один или оба яичника с отдаленными метастазами (отдаленные лимфатические узлы, печень, пупок, плевра). Асцит.

[30], [31], [32], [33]
Диагностика злокачественных опухолей яичников
Возраст больной, от которого зависят: частота возникновения различных опухолей, прогрессирование заболевания и прогноз лечения.
Профессия больной, особенно сопряженная с воздействием неблагоприятных производственных факторов и факторов внешней среды, может быть фактором риска развития опухолевых процессов.
Общий осмотр: окраска кожных покровов, похудание, отеки ног, увеличение живота, состояние периферических лимфоузлов, пальпация живота (величина, болезненность, подвижность, консистенция опухоли, наличие асцита).
Гинекологическое исследование и влагалищно-прямокишечное исследование: состояние шейки и тела матки, наличие опухоли в области придатков, ее размеры, консистенция, связь с окружающими органами, состояние ректо-вагинальной перегородки, дугласова пространства и параметриев.

[34], [35], [36], [37]
УЗИ органов малого таза, компьютерная и магнитно-резонансная томография, пункция дугласова пространства с последующим цитологическим исследованием смыва, диагностическая лапароскопия (лапаротомия) с экспресс-биопсией и взятием мазков-отпечатков, для уточнения гистотипа опухоли, и ревизией органов брюшной полости (при злокачественной опухоли выясняется степень распространения процесса).
С целью уточнения состояния смежных органов и особенностей топографии опухоли показаны ирригоскопия, экскреторная урография, фиброгастроскопия, рентгенологическое исследование органов грудной клетки и т. д.
Иммунологические методы ранней диагностики рака яичника – определение опухолевых маркеров СА-125 (при серозной и низкодифференцированной аденокарциноме), СА-119 (при муцинозной цистаденокарциноме и эндометриоидной цистаденокарииноме), гликопротеидный гормон (при гранулезоклеточном и муцинозном раке яичника).

[38], [39], [40], [41], [42]
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение злокачественных опухолей яичников
Основные принципы лечения больных с различными опухолями яичников
Доброкачественные опухоли - В репродуктивном возрасте (до 45 лет) – удаление придатков матки на стороне поражения. При двухсторонних опухолях у молодых женщин – резекция опухоли с возможным сохранением ткани яичника. В пре- и постменопаузе – надвлагалишная ампутация или экстирпация матки с придатками.
Злокачественные опухоли - При I и II стадии – лечение начинают с операции (экстирпация матки с придатками и удапение большого сальника), после которой проводится химиотерапия. При III и IV стадии – лечение начинают с полихимиотерапии, затем проводят циторедуктивную операцию (максимально возможное удаление опухолевых масс и метастазов, надвлагалишная ампутация или экстирпация матки с придатками, удаление большого сальника и метастатических узлов). В последующем повторные курсы полихимиотерапии.
Пограничные опухоли - Показана экстирпация матки с придатками и оментэктомия. У молодых женщин возможна органосберегаюшая операция (удаление опухоли и резекция большого сальника), которая дополняется несколькими курсами адъювантной полихимиотерапии (особенно при прорастании капсулы опухоли или наличии имплантационных метастазов).
В настоящее время адекватным считается комплексное лечение больных со злокачественными опухолями яичников: сочетание операции с полихимиотерапией и (или) дистанционным облучением таза и брюшной полости. В большинстве случаев лечение предпочтительно начинать с операции. При асците и гидротораксе возможно введение препаратов платины в брюшную или плевральную полость. Полихимиотерапия включает несколько противоопухолевых препаратов, обладающих различным механизмом действия. В послеоперационном периоде полихимиотерапия проводится после получения результатов гистологического исследования удаленных органов.
Стандартные схемы проведения полихимиотерапии рака яичников
| Схема | Состав, курс |
| СР | Цисплатин – 75 мг/м 2 и ииклофосфан 750 мг/м 2 внутривенно каждые 3 нед., 6 курсов |
| САР | Цисплатин – 50 мг/м 2 , доксорубицин 50 мг/м 2 и ииклофосфан 500 мг/м внутривенно каждые 3 нед., 6 курсов |
| Таксаны | Паклитаксел – 135 мг/м 2 /24 ч, цисплатин 75 мг/м 2 внутривенно каждые 3 нед., 6 курсов |
Большинство препаратов оказывают побочные действия, связанные с угнетением костномозгового кроветворения и развитием лейкопении, тромбоцитопении, максимум выраженности которых наступает к концу 2-й недели после проведения курса. В связи с этим необходимо контролировать показатели крови и прекращать лечение противоопухолевыми препаратами при падении числа лейкоцитов ниже 3 х 10 6 /л и тромбоцитов – ниже 1 х 10 6 /л.
Существенное значение имеет также переносимость препаратов больной и выраженность реакций, возникающих в процессе их использования. В частности, применение циклофосфана вызывает у пациентов тошноту, рвоту, алопецию, иногда боль в мышцах и костях, головную боль, в редких случаях токсический гепатит, цистит.
На этапе химиотерапии необходимо стремиться к достижению полной регрессии заболевания (исчезновения всех проявлений болезни. нормализации уровня СА-125), а затем закрепить эффект проведением 2–3 дополнительных курсов. При достижении частичной регрессии следует продолжить химиотерапию до момента, когда в течение двух последних курсов лечения будет отмечена стабилизация процесса, оцениваемая по размерам остаточных опухолевых масс и величине опухолевых маркеров. В этих случаях у большинства пациенток число курсов лечения составляет от 6 до 12, но не менее 6.
Для определения дозы химиопрепаратов подсчитывается площадь тела (в м 2 ). В среднем при росте 160 см и массе тела 60 кг площадь тела составляет 1.6 м 2 , при росте 170 см и массе 70 кг – 1,7 м 2 .
По данным Международной федерации акушеров-гинекологов (RGO) показатели 5-летней выживаемости для всех стадий рака яичников не превышают 30-35%, 5-летняя выживаемость при I стадии составляет 60-70%; II - 40-50%; III - 10-15%; IV стадии - 2-7%.
Читайте также:

