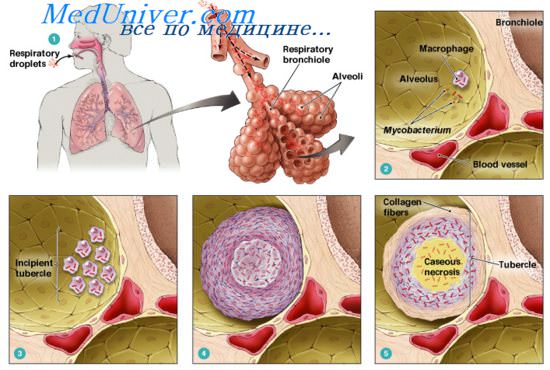
Как лечить рак легкого при туберкулезе

Сочетание туберкулеза и опухоли в легком в последние годы встречается довольно часто. Но довольно долго существовало мнение, что туберкулез и рак легких – это два взаимоисключающих заболевания. Сегодня это предположение, после многочисленных исследований, опровергнуто. Более того, в ходе наблюдений было установлено, что по сравнению с остальной частью населения, злокачественные опухоли у больных туберкулезом или с остаточными изменениями после вылеченного возникают в 7-13 раз чаще. Причем среди больных туберкулезом более старшего возраста онкологические болезни встречаются чаще, чем у более молодой возрастной категории. Кроме того, сочетанная патология увеличивается за 5-летний период наблюдения примерно в 6 раз. Поэтому сегодня пациенты с туберкулезом, которые достигли 40-летия, относятся к группе риска по онкологическим патологиям.
Туберкулез и рак легких чаще поражает
- активных курильщиков с многолетним стажем
- лиц с метатуберкулезным синдромом; на его фоне достаточно часто возникают воспалительные заболевания легких
- людей, которые на протяжении длительного времени контактировали с канцерогенными факторами
У пациентов с туберкулезом возможно развитие и центральной, и периферической формы рака легких. При онкологическом заболевании формы туберкулеза бывают самыми разнообразными. Клинические проявления сочетания заболеваний можно условно разделить на 3 периода:
- Бессимптомный
- Выраженная симптоматика
- Метастатический
Клиническая картина
Важно понимать, что злокачественное образование утяжеляет протекание туберкулезного процесса. У пациентов с впервые выявленным туберкулезом частота деструкции и бактериовыделения значительно ниже (48-49%), чем при опухоли (более 62%). Однако туберкулез особого влияния на проявления онкологического заболевания не оказывает. Клиническая картина может быть смазанной или ярко выраженной : сухой кашель, боль в грудной клетки, повышение температуры, одышка, повышенная утомляемость, слабость, потеря аппетита. Однако эти признаки присущи и тому и другому заболеванию. Но если при туберкулезе под действием лечения симптомы уменьшаются или проходят в течение 2-3 недель, то клиническая симптоматика при опухоли остается неизменной или состояние больного ухудшается: упорный кашель переходит в изнуряющий, мокрота из слизистой становится слизисто-гнойная, возможно появление сгустков крови, усиливается боль в грудной клетке, одышка нарастает, наблюдается потеря массы тела, анорексия. В этот период нередко присоединяется экссудативный плеврит. О запущенности процесса свидетельствует синюшность слизистых, акроцианоз, концевые фаланги принимают вид „барабанных палочек“
Однако появление этих симптомов у больного с туберкулезом зачастую не настораживает больного и лечащий врач не отправляет пациента к онкологу. Именно поэтому диагностике злокачественного заболевания у больного с туберкулезом уделяется повышенное внимание.
Диагностические методы
Ценным диагностическим методом является рентгенологическое исследование с использованием томографии. При возникновении симптомов или изменений на рентгенограмме проводится бронхоскопия, во время которой производится биопсия для гистологического исследования. Заключительный диагноз ставится на основании цитологического исследования биоптата.
Лечение
Лечение туберкулеза легких в сочетании с опухолью проводится противотуберкулезными препаратами, учитывая форму процесса. Злокачественное заболевание, действуя негативно на все органы и системы, способно вызвать реактивацию туберкулезного процесса. Пациентам с остаточными посттуберкулезными изменениями назначаются туберкулостатические препараты. В период подготовки больного к операции по поводу онкологического заболевания необходимо проведение химиопрофилактики и облучения. Хирургическое вмешательство должно быть комплексным и заключаться в одновременном удалении опухоли и туберкулезных изменений в легких.
При обследовании людей, которые относятся к группе риска, большое значение уделяется рентгенологическим методам, в частности флюорографии. Причем при отсутствии симптомов следует быть особо настороженным. Ежегодные рентгенологические обследования следует проходить и людям с частыми или хроническим заболеваниями органов дыхания.
При рентгенологическом исследовании больных туберкулезом и раком легкого лишь у 7,9% картина патологического процесса не давала основакий заподозрить присоединение рака легкого к имеющемуся туберкулезу. У 15,2% больных ее можно было расценить двояко: либо как обострение туберкулеза, либо как присоединение к нему рака. У остальных 76,9% обнаруживались рентгенологические признаки, характерные для периферического или центрального рака, а нередко и для его осложнений или метастазов во внутригрудные лимфатические узлы, легкие и кости. При ретроспективной оценке данных у динамически прослеженных больных рентгенологическое отображение опухоли или ее осложнений у 92,1 % имело место до поступления в клинику и было документировано рентгенограммами у 53,9% больных за 3 мес, у 16,6% — за 6, у 17,3% — за 12 мес и у 12,2% — за 1—2 года и более до установления диагноза рака легкого.
Анализ этих материалов показал, что имевшаяся у большинства больных клиническая и рентгенологическая симптоматология легочного процесса часто истолковывалась неправильно и оценивалась как проявление только туберкулезного процесса (28%), его рецидива (38,1%) или неопухолевых и нетуберкулезных заболеваний (13,9%). Уверенное предположение о наличии сочетания рака и туберкулеза было высказано лишь у 12,2% больных. В результате этого больные раком легкого при его сочетании с туберкулезом поступали в клинику в 54,4% при наличии уже III и IV стадий опухолевого процесса, что, естественно, резко затрудняло или делало невозможным хирургическое лечение. В то же время ретроспективная оценка клинико-рентгеиологических данных показала, что при более тщательном их изучении можно было во многих случаях избежать запоздалой диагностики.
Анализируя причины позднего выявления рака у наблюдавшихся больных туберкулезом, мы убедились, что они связаны с недостаточно внимательным изучением клинико-рентгено-лабораторных материалов и неполным использованием современных инструментальных и биопсических методов исследования. Применение последних у поступивших в клинику больных позволило установить, что высокорезультативными при выявлении рака являются: бронхоскопия в сочетании с биопсией преимущественно при центральной его форме (70,2%); катетеризация периферических бронхов с аспирационной биопсией главным образом при периферической его форме (80%) и другие биопсические методы (55,1%). Нередко их использование являлось основным средством верификации рака и его гистологической структуры. Лишь у 4,3% больных из-за объективных трудностей диагноз первичного рака, сочетающегося с туберкулезом легких, был установлен только в результате операции (3,6%) или на секций (0,7%).
В остальных случаях клиническая диагностика этих заболеваний оказалась возможной еще до операции или летального исхода.
Приведенные данные свидетельствуют о большом значении обсуждаемой проблемы, в разрешении которой должны сыграть роль дальнейшее усовершенствование и практическое освоение различных способов ранней диагностики рака.
Тем самым открываются пути и для успешного лечения больных, страдающих одновременно раком и туберкулезом органов дыхания. Еще не так давно многим таким больным отказывали в оперативном вмешательстве или даже в паллиативных методах терапии, опасаясь возможного обострения и быстрого прогрессирования туберкулеза. Однако с течением времени ситуация в этом отношении существенно изменилась. При ограниченном распространении опухолевого процесса, особенно при периферическом раке, теперь все чаще производят более экономные операции, которые не вызывают выраженных нарушений дыхания и кровообращения.
Вместе с тем при своевременно и правильно примененной антибактериальной терапии, как мы убедились на нашем опыте, во многих случаях можно не только предупредить обострение или рецидив туберкулеза, но и достигнуть его затихания или даже излечения. Непременным условием при этом должна быть достаточно длительная и контролируемая туберкулостатическая терапия как в до-, так и в послеоперационном периоде.
Тот же принцип следует реализовать в целях профилактики вспышки туберкулеза при применении лучевого или противоопухолевого химиотерапевтического лечения независимо от того, назначается ли оно как самостоятельный метод терапии, или как дополнительный к оперативному вмешательству.
Очевидно, что только при согласованной лечебной тактике фтизиатра, онколога, хирурга и радиолога может быть достигнут должный эффект и тем самым сохранена или продлена на длительный срок жизнь больных, страдающих раком и туберкулезом органов дыхания. Наряду с этим выявление больных с наиболее ранними и ограниченными формами туберкулеза легких и их полноценное лечение будут, несомненно, способствовать выздоровлению с минимальными остаточными морфологическими изменениями, что следует расценивать как одно из условий профилактики рака органов дыхания.
Итак, нами изложены основные вопросы этиологии, патогенеза, клиники, а также принципы терапии и профилактики туберкулеза органов дыхания. Каждый из них — весьма важная и в сущности самостоятельная проблема. И все же наибольшее значение, на наш взгляд, приобретает диагностика и дифференциальная диагностика этой болезни. Ведь навсегда сохранится в силе основной постулат медицинской науки и практики — кто хорошо и, добавим, своевременно распознает болезнь, тот хорошо ее лечит. Однако в современную эпоху, когда изменилась и осложнилась клиническая картина туберкулеза, при решении этой задачи нередко встречаются определенные затруднения. Они усугубляются еще и тем, что из почти 500 известных заболеваний органов дыхания многие весьма походят на туберкулез. Конечно, даже высококвалифицированному и опытному интернисту нелегко разобраться в этой мозаичной и многообразной патологии, которая стала предметом современной пульмонологии.
Но к этому следует стремиться каждому терапевту, педиатру, рентгенологу и прежде всего фтизиатру, который весьма часто встречается с разнообразной легочной патологией. Вот почему формирование нового профиля врача — фтизиопульмонолога — веление времени. Недаром к этому стремятся многие практические работники диспансеров, больниц, клиник и санаториев. Если данная книга окажется им в какой-то мере полезной, автор будет считать свою задачу выполненной.
- Вернуться в оглавление раздела "Пульмонология."
- Лучевые методы в диагностике туберкулеза
- Казеозная пневмония и остропрогрессирующие формы туберкулеза легких
- Результаты операций декортикации легкого и плеврэктомии при туберкулезе
- Роль наследственности при туберкулезе у человека
- Туберкулез бронхов, трахеи, верхних дыхательных путей - диагностика
- Группы риска заболевания туберкулезом легких у взрослых

Рак легкого у больного туберкулезом

Перельман М. И., Корякин В. А.
Развитие рака в пораженном туберкулезом легком создает значительные диагностические трудности, существенно меняет методику обследования и лечения больного.
Частота рака легкого у больных туберкулезом органов дыхания в 4—7 раз выше, чем у остального населения соответствующих возрастных групп.
По данным аутопсий, при раке легкого остаточные посттуберкулезные изменения в легких и во внутригрудных лимфатических узлах выявляются значительно чаще, чем у умерших от других заболеваний. Наряду с этим приводятся данные, свидетельствующие об отсутствии учащения одновременного поражения легких туберкулезом и раком.
Патогенез и патологическая анатомия. Патогенез взаимоотношений туберкулеза и рака во многом неясен. Большинство больных вначале заболевают туберкулезом, в дальнейшем к нему присоединяется рак легкого.
Рак развивается чаще при формах туберкулеза с преимущественно фиброзными изменениями или при наличии излеченного туберкулеза.
Большинство случаев рака, развившегося из рубца, выявляют после излечения туберкулеза при наличии посттуберкулезных изменений.
Возникновение рака объясняют наблюдающейся при хроническом туберкулезном воспалении метаплазией эпителия слизистой оболочки бронхов, которая способствует проникновению экзогенных канцерогенов. Считается, однако, что рост числа опухолевых процессов при туберкулезе связан с увеличением количества больных туберкулезом пожилого и старческого возраста.
При сочетании туберкулеза и рака преобладают очаговый, фиброзно-кавернозный и цирротический туберкулез, сопровождающийся соединительнотканным уплотнением паренхимы и бронхов.
Рак часто локализуется в зоне туберкулезных изменений — в одной и той же доле, но значительно реже — в одном и том же сегменте. При этом поражаются те же сегменты, что и при неосложненном туберкулезе, то есть I, II и VI. Опухоль обычно вырастает в зоне рубцовых изменений, она может обнаруживаться и в стенке каверны.
Симптоматика. При появлении рака у больных туберкулезом легких отягощается состояние, нарастают слабость, одышка, потеря массы тела, появляются такие симптомы рака, как упорный кашель, кровохарканье, стойкие боли в груди, может повыситься температура тела.
Особенно тяжелое состояние возникает у больных при эндобронхиальном росте опухоли, осложненной ателектазом.
Появление раковой опухоли обычно не сопровождается обострением туберкулеза, поэтому при физикальном исследовании легких не наблюдается появление дополнительных патологических изменений.
Более того, если проводить интенсивную противотуберкулезную химиотерапию, при росте опухоли возможно регрессирование туберкулезных изменений в легких.
Диагностика. Рентгенологическое исследование является одним из основных методов выявления рака. Обнаруживается центральный рак у больных туберкулезом легких обычно в стадии метастазов в регионарные лимфатические узлы и нарушения проходимости бронха.
Появление одиночного фокуса в области плотных очагов или фиброза указывает на возможное развитие рака легкого. Опухоли не содержат плотных кальцинированных включений, поэтому необходимы многопрофильные рентгенологическое и томографическое исследования для получения более объективных данных о строении патологического образования.
Однако нельзя исключить наличие в опухоли старых кальцинированных очагов — следов ранее перенесенного туберкулеза. Расширение тени корня легкого у взрослого больного туберкулезом также указывает на возникновение рака.
У больных раком чувствительность к туберкулину снижена, и туберкулиновые пробы часто становятся отрицательными при возникновении у больных туберкулезом рака легкого.
Бронхоскопическое исследование — наиболее информативный метод диагностики центрального рака. В бронхе можно обнаружить суживающую или закрывающую его просвет опухоль.
Бронхоскопия (с биопсией) является обязательным компонентом бронхологического обследования больных туберкулезом и опухолью легкого, она позволяет в большинстве случаев уточнить диагноз и определить форму рака.
Обнаружение МБТ в мокроте закономерно для туберкулеза в фазе распада. Однократное выявление микобактерий при отсутствии обострения туберкулезных очагов возможно при распадающейся раковой опухоли, если она возникла в области старых туберкулезных очагов. Для обнаружения опухолевых клеток необходимы многократные исследования мокроты.
С развитием опухоли у больного туберкулезом резко повышается СОЭ, нарастает лимфопения, появляется гипохромная анемия.
Диагностическое значение приобретает оценка результатов противотуберкулезной химиотерапии. Если туберкулез не сопровождается обострением или подвергается инволюции, а изменения, предположительно опухолевого характера, увеличиваются, следует думать о присоединении рака к туберкулезу.
В качестве диагностического и одновременно лечебного метода используют диагностическую торакотомию с удалением пораженного отдела легкого.
Лечение. Активный туберкулез легких при сочетании его с раковой опухолью лечат противотуберкулезными препаратами с учетом формы и фазы туберкулезного процесса.
Рак легкого, ослабляя организм, может вызывать реактивацию туберкулеза. Поэтому раковым больным, имеющим остаточные посттуберкулезные изменения, с профилактической целью назначают противотуберкулезные препараты.
Особенно показана химиопрофилактика туберкулеза больным в период подготовки их к операции по поводу рака и в послеоперационном периоде, а также при лечении цитостатическими средствами и облучении.
Хирургическое вмешательство должно быть комбинированным, то есть с одновременным удалением ракового узла и туберкулезных изменений в легких.
Туберкулез и рак легких – опасные для жизни заболевания с высоким риском смертельного исхода и рецидивирования. В симптоматике этих патологий немало общего, однако лечение принципиально отличается. Именно поэтому следует на как можно более ранней стадии дифференцировать эти заболевания: от этого может зависеть не только прогноз на излечение пациента, но и жизнь окружающих его людей.
Суть, взаимосвязь патологий и факторы риска
Почему же так важна ранняя диагностика и постановка точного диагноза? Это связано сразу с двумя причинами: вероятностью распространения возбудителя одного из заболеваний и принципиальной разницей в подходе к лечению.
Рак легких развивается вследствие мутации клеток, а туберкулез – в результате инфицирования человека палочками Коха. Поэтому онкологические заболевания требуют проведения химиотерапии, замедляющей патологический клеточный рост, и оперативного вмешательства для удаления опухоли, а лечение инфекционного заболевания направлено на уничтожение инфекции. Хирургические методы лечения применяются редко.
Начинать комплексное лечение, направленное на лечение обеих проблем, до установки точного диагноза нецелесообразно: радио- и химиотерапия ускоряют прогрессирование туберкулеза, а за период пробного антибактериального лечения могут успеть развиться опухолевые метастазы: онкологические заболевания легких имеют тенденцию к агрессивному течению, неблагоприятной динамике и метастазированию.
Тем не менее, две настолько разных патологии могут наблюдаться и у одного пациента. По статистике, онкологические заболевания легких повышают риск деструкции легочной ткани и бацилловыделения на 49% и 62% у больных с первичным и вторичным туберкулезом соответственно.
Туберкулез не оказывает значительного влияния на раковые клетки, однако риск проявления различных видов рака легких во время туберкулеза и после окончания лечения в 7-12 раз превышает нормальную частоту онкологических заболеваний. Особенно это касается людей старше 45-50 лет.
Следует заметить, что прогнозы при туберкулезе легких более благоприятны, чем при развитии онкологических заболеваний.
Это связано с тем, что случаи резистентности бактерий к антибактериальной терапии встречаются реже, чем агрессивные формы рака легких. К примеру, мелкоклеточный подвид рака, склонный к быстрому течению и метастазированию, встречается у 25-30% пациентов.
Провоцирующие факторы обоих патологических процессов схожи:
![]()
длительное курение в больших количествах,- хронические болезни легких, частые воспаления дыхательных путей,
- работа на вредных производствах с высокой концентрацией пыли, радиоактивных или химических веществ,
- проживание в районе с плохими экологическими условиями (в частности, с превышающей норму концентрацией канцерогенов).
К факторам риска развития опухоли в легких относится также возраст старше 50 лет и наследственная предрасположенность.
При появлении симптомов, описанных ниже, необходимо обратиться к врачу. Только после дифференциальной диагностики фтизиатр сможет назначить оптимальный курс лечения.
Симптомы и методы дифференциальной диагностики
Симптоматика опухолей и туберкулеза легких схожа не только во внешних проявлениях (кашель и др.), но и во многих показателях общих анализов. На снимке врач-рентгенолог также не всегда сможет сразу определить природу патологического процесса (Табл. 1).
Таблица 1 – Сравнительный перечень симптомов рака и туберкулеза легких
| Симптом | Туберкулез | Рак легких |
|---|---|---|
| Одышка | Наблюдается | |
| Быстрая утомляемость, апатия | Наблюдается | |
| Боль в груди | В области пораженного легкого или за грудиной (при сопутствующем туберкулезе бронхов) | В области грудины. На тяжелых стадиях не купируется традиционными обезболивающими препаратами |
| Кашель | Сильный, с выделением мокроты | На ранних стадиях – нечастый, позже , хронический |
| Кровохарканье | Наблюдается | |
| Нарушение работы сердца | Не наблюдается | Наблюдается |
| Температура | Постоянно в пределах 37-380С | Возможно периодическое недомогание с лихорадкой до 380С |
| Потеря аппетита и снижение веса | Наблюдается | |
| Отечность | Не наблюдается, увеличены только лимфоузлы | Наблюдается |
| Ночная потливость | Наблюдается | Не наблюдается |
| Хрипы при дыхании | Фиксируются в большинстве случаев | Возможны |
| Повышенная СОЭ | Наблюдается | |
| Сдвиг лейкоцитарной формулы влево (повышение количества палочковых нейтрофилов) | Наблюдается | |
| Анемия | Наблюдается | |
| Повышение количества кровяных телец | Лимфоцитов | Лейкоцитов при снижении количества лимфоцитов |
| Изменение белкового состава крови | Неизменный белковый состав, однако при введении туберкулина понижается количество альбуминов и повышается уровень глобулинов | Уменьшение количества альбуминов и повышение глобулинов. Реакция на туберкулин отсутствует |
| Изменение рисунка легких на рентгенологическом снимке | Наблюдается (раковая опухоль может быть схожа с картиной очагового туберкулеза) | |
| Невозможность получения типичной эндоскопической картины при бронхоскопии | Может наблюдаться как при периферическом раке легкого, так и при туберкулезе бронхов | |
Как видно из сравнительной характеристики патологий, сразу определить болезнь по симптоматике и общим анализам фтизиатр не сумеет. С этой целью применяются дополнительные методы диагностики (Табл. 2)
Таблица 2 – Методы диагностики рака легких и туберкулеза
| Группа исследований | Туберкулез | Рак легких |
|---|---|---|
| 1 | Рентгенография и компьютерная томография | |
| 2 | Бронхоскопия (с целью исключения подозрения на периферический рак легких во время исследования проводится биопсия тканей бронхов) | |
| 3 | Микробиологическое исследование мокроты или смыва (при сухом кашле) | Цитологическое исследование мокроты |
| 4 | ИФА-анализ (на наличие в крови антител к туберкулезу) | Анализ на онкомаркеры |
Компьютерная томография позволяет определить форму и локализацию поражений.
Цитологическое и микробиологическое исследования позволяют исключить один из диагнозов (при условии, что заболевания не развиваются совместно), т.к. при туберкулезе в бронхиальном секрете обнаруживаются возбудители болезни, а при раке легких – плоскоклеточные атипичные структуры.
Анализ на онкомаркеры обычно выполняется комплексно (с несколькими видами проб). Некоторые показатели (например, РЭА) довольно чувствительны, что позволяет выявлять рак на ранней стадии, но неспецифичны и повышаются, в том числе, и при туберкулезе, плеврите, хронических заболеваниях печени и иных патологиях. Комплекс анализов может включать онкомаркеры Cyfra-21-1, NSE, РЭА, СА 125 и др.
К дополнительным методам диагностики относятся плевральная пункция, торакотомия, пункционная биопсия, медиастиноскопия, позитронно-эмиссионная томография и стадирование.
От правильно подобранных методов диагностики в большинстве случаев зависит прогноз лечения заболеваний, поэтому желательно задействовать как можно больше способов выявления недуга.
Туберкулез и рак легких – два опаснейших для жизни и здоровья человека заболевания, которые имеют схожие проявления, нуждаются в комплексной диагностике и лечении. Мировая статистика показывает, что на фоне продолжительного течения туберкулеза, на 15% увеличивается риск развития онкологии.
Общие сведения о патологиях
До недавнего времени считалось, что рак легких и туберкулез – заболевания взаимоисключающие. Но ряд исследований показал, что эти болезни могут встречаться одновременно или происходить друг из друга.
Рак легких – это опухолевый процесс злокачественного характера, локализованный в легких, который нарушает естественные функции органов дыхания. Опухоли формируются из эпителиальных тканей, прорастая вглубь парного органа.

Рак легкого
Длительное время заболевание протекает бессимптомно. Обычно о недуге узнают случайно при прохождении рентгенографии, либо тогда, когда ярко проявляются признаки общей интоксикации организма, что свойственно 3-4 стадии.
В группу риска попадают следующие категории населения:
- Заядлые курильщики, которые выкуривают в день по 2-3 пачки сигарет.
- Люди, работающие на вредном производстве, при частом контакте с высокотоксичными парами, строительной пылью и радиоактивным излучением.
- Пациенты, имеющие хронические инфекционно-воспалительные процессы в легких, которые не поддаются полному излечению.
Заболевание сопровождается сильным кашлем, болями в грудине, повышением температуры и полным отсутствием реакций на применяемое антибактериальное и противовирусное лечение.
Туберкулез – это инфекционное заболевание легких, спровоцированное попаданием в органы дыхания палочки Коха, которая, при отсутствии должной реакции со стороны иммунитета, провоцирует развитие обширного воспалительного процесса.
В группу риска попадают люди, у которых патологически снижен иммунитет. Когда защитные функции легких не выполняются должным образом, микобактерии оседают на слизистой и активно размножаются.
Туберкулез передается воздушно-капельным путем от больного человека к здоровому. Заболеет ли инфицированный – полностью зависит от состояния его иммунитета и от того, была ли своевременно проведена вакцинация.
Длительное время заболевание протекает бессимптомно. Когда латентный период проходит, развиваются первые признаки заболевания: сильный кашель с мокротой, повышение температуры, симптомы интоксикации. Лечение проводится только в условиях тубдиспансера, где создаются все необходимые условия для полного выздоровления.
Сходство и отличия заболеваний
Невозможно по симптоматике различить два схожих заболевания, поэтому диагноз ставится на основании комплексной диагностики. В некоторых случаях у одного пациента могут проявляться сразу два заболевания, что затрудняет диагностику и диктует необходимость исследования каждого атипичного очага.
Схожими причинами, которые могут провоцировать рак легких и туберкулез, являются:
- Частый и продолжительный контакт с высокотоксичными веществами, вдыхание которых приводит к интоксикации и накоплению токсинов в легких, что снижает местный иммунитет.
- Вдыхание асбестовой пыли на стройке, а также вдыхание пыли на мельницах и хлебозаводах, которая оседает в легких.
- Хронические заболевания органов дыхания.
- Продолжительное курение, в том числе и пассивное.
Онкология имеет массу неизученных причин и достоверно неизвестно, что именно приводит к стремительному увеличению роста атипичных клеток. Присутствует генетическая предрасположенность.
Туберкулез же исключительно инфекционное заболевание, которое распространяется от больного человека к здоровым. В группу риска попадают пациенты с низким иммунитетом, которые часто контактируют с носителями палочки Коха или вынуждены большую часть своего времени находится в общественных местах.
Общими симптомами являются кашель, что характерно начальным стадиям рака и туберкулеза. В остальном симптоматика разнится.
| Туберкулез | Рак легких |
|---|---|
| Приступообразный кашель с отделением мокроты | Редкий сухой кашель |
| Примеси крови в мокроте | Увеличение подмышечных, шейных и подчелюстных лимфоузлов |
| Высокая температура тела | Отечность конечностей |
| Симптомы общей интоксикации | Дерматиты, преимущественно на груди |
| Боли в грудине, которые усиливаются при глубоком вдохе | Повышение температуры до 37℃, что сохраняется достаточно длительное время |
| Повышенная потливость | Повышенная кровоточивость слизистых оболочек |
| Выраженная тахикардия | |
| Кашель проявляется преимущественно во время сна и утром | |
| Сильная боль в суставах, что связано с распространением микобактерий в костную ткань |
Иногда симптомы могут указывать на оба заболевания, что диктует необходимость проведения комплексной дифференциальной диагностики.
Чтобы правильно поставить диагноз и отличить одно заболевание от другого, применяют такие методы диагностики:
- Рентгенография – онкологическому процессу свойственно расширение легочного корня, а также новообразования с нечетким контуром и консистенцией. Для туберкулеза характерны затемнения однородной структуры с хорошо просматриваемыми пустотами.
- Лабораторное исследование мокроты и крови на онкомаркеры – при онкологии в крови определяются характерные онкомаркеры, при туберкулезе все показатели сводятся к нулю или имеют незначительное увеличение. Исследование мокроты при туберкулезе показывает наличие микобактерии Коха, а при раке этот анализ остается чистым.
- Бронхоскопия – введение эндоскопического оборудования через трахею в бронхи, что позволяет оценить состояние подозрительных очагов, а также взять забор биоматериала. Гистологическое исследование образцов позволяет максимально точно отличить туберкулез от раковой опухоли.
- МРТ и КТ – визуализируют легкие, что позволяет оценить их общее состояние, а также патологические очаги. При раке обычно выявляются опухоли с четко определенными границами. Для туберкулеза характерны полости, заполненные экссудатом.
Полученные данные в совокупности позволяют правильно поставить диагноз, на основании которого будет подобрано лечение.
В терапии туберкулеза основную роль определяют антибиотикам широкого спектра действия: Ципрофлоксацин, Офлоксацин, Цефтриаксон, Кларитромицин, Стрептомицин. Параллельно назначают такие группы препаратов:
- Жаропонижающие и противовоспалительные (НПВС, анальгетики) – Парацетамол, Нурофен, Ибупрофен.
- Препараты для укрепления иммунитета: Анаферон, Бронхомунал.
- Литические смеси для купирования признаков общей интоксикации организма.
Антибактериальная терапия при наличии рака легких не применяется. На опухоль воздействуют химиотерапевтическими препаратами, которые позволяют замедлить опухолевый процесс и предотвратить распространение метастазов в жизненно важные органы.
Однако, в лечении туберкулеза, особенно запущенных форм, часто используют химиотерапию, что дает хорошие результаты. Но при туберкулезе побочные реакции химии намного сложнее, чем при онкологии.
Что касается хирургического вмешательства, то оно также отличается у этих двух болезней. Опухоль иссекают с минимальным вмешательством в легкие, тогда как при туберкулезе стараются удалить в полном объеме все полости, которые сформировались под воздействием инфекционно-воспалительного процесса.
Отличие туберкулеза от рака легких на рентгеновских снимках
Рентгеновские снимки при наличии ракового заболевания содержат такую информацию:
- Центральный рак – участок затемнения имеет нечеткие контуры в области корня.
- Периферический рак – неоднородная структура тени с неровными контурами, которые могут соединяться с корнем легкого в виде дорожки.
Новообразования могут быть разных размеров, а их количество зависит от распространенности опухолевого процесса.
При туберкулезе рентгеновский снимок показывает:
- Однотипные очаги, которые расположены симметрично, округлой или продолговатой формы.
- Расположение затемнений в верхней части легких.
- Увеличенные в несколько раз лимфоузлы в корне легкого.
- Визуализируются туберкуломы и каверны (при запущенных формах туберкулеза) – полости с четкими краями и неправильными очертаниями.
Рентгенологическое исследование не является единственным методом дифференциальной диагностики. Диагноз ставится только при комплексном обследовании пациента.
Вероятность развития рака на фоне туберкулеза легких
Прогрессирующий туберкулез является одним из предрасполагающих факторов развития онкологического процесса. Раку легких предшествует патологическое снижение местного иммунитета, а также хронические инфекционно-воспалительные процессы, что свойственно туберкулезу.
Существует и обратная связь. При наличии ракового заболевания пациент проходит стандартное лечение в виде химиотерапии и лучевой терапии, что буквально убивает иммунитет и приводит к развитию ожогов в тканях легких. На фоне низкого иммунитета есть вероятность подхватить палочку Коха и заразиться туберкулезом. Именно поэтому онко-больные проходят лечение в стационаре, где условия максимально приближены к стерильным.
Но эти факты не гарантируют, что при наличии рака обязательно разовьется туберкулез и наоборот. Подчеркивается лишь тот факт, что оба заболевания имеют одинаковые предрасполагающие факторы.
Науке известны случаи, когда эти два заболевания диагностировались одновременно. Лечение в таком случае производилось с помощью химиотерапевтических препаратов, после чего назначались антибиотики широкого спектра действия.
Читайте также:


