Хронический лейкоз современные методы лечения
Основным методом лечения хронического лимфолейкоза является химиотерапия. Верификация диагноза хронического лимфолейкоза не всегда является показанием для проведения противоопухолевой терапии. В ряде случаев (обычно в дебюте заболевания) оправдана выжидательная тактика, так как доказано, что раннее начало лечения не увеличивает выживаемость больных хроническим лимфолейкозом.
Показания к началу химиотерапии:
1) синдром опухолевой интоксикации (проливные ночные поты, лихорадка выше 38 °С, снижение массы тела);
2) анемия или тромбоцитопения, обусловленные опухолевой инфильтрацией костного мозга;
3) аутоиммунная гемолитическая анемия или тромбоцитопения (при отсутствии ответа на глюкокортикостероиды);
4) выраженная лимфоаденопатия и/или спленомегалия с компрессией органов и тканей с нарушением их функций;
5) время удвоения абсолютного лимфоцитоза в периферической крови меньше 12 месяцев;
6) гипогаммаглобулинемия, сопровождающаяся рецидивирующими инфекционными осложнениями;
7) массивная лимфоцитарная инфильтрация костного мозга;
8) лейкоцитоз больше 150 • 10 9 /л;
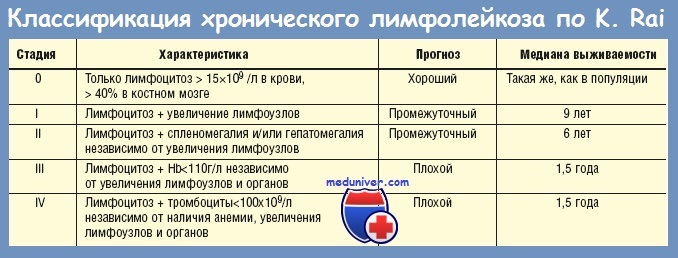
9) стадия III—IV по классификации К. Rai.
Основным препаратом для лечения хронического лимфолейкоза является хлорбутин (хлорамбуцил, лейкеран). Существует 2 основных режима назначения препарата:
1) малые дозы (0,07 мг/кг массы тела через день в течение 14 дней; курс повторяется каждые 28 дней);
2) большие дозы (0,7 мг/кг один раз в неделю).
Эффект достигается у 2/3 больных, побочное действие практически отсутствует. После получения ответа на лечение проводится поддерживающая терапия в дозе 10-15 мг 1-3 раза в неделю.
Применение хлорбутина позволяет быстро снизить количество лейкоцитов, однако уменьшение лимфатических узлов и селезенки достигается не всегда. Поэтому при преобладании в клинической картине лимфоаденопатии и спленомегалии с умеренным лейкоцитозом может использоваться комбинированная терапия хлорбутином и преднизолоном (преднизолон 30-70 мг в сутки + хлорбутин 10-20 мг в сутки) курсами по 5-14 дней с перерывами 2-4 недели.
При непереносимости хлорбутина, резистентности к препарату, а также у лиц моложе 60 лет можно применять циклофосфан в дозе 2-3 мг/кг в сутки ежедневно внутрь или 1000 мг внутривенно каждые 2 недели. Эффективность препарата сравнима с хлорбутином, однако возможны побочные эффекты (диспепсия, геморрагический цистит).
Преднизолон в дозе 30-60 мг/м2 внутрь ежедневно назначается при аутоиммунной гемолитической анемии или тромбоцитопении. После достижения эффекта доза глюкокортикостероидов постепенно уменьшается до полной отмены препарата.
При неэффективности монотерапии и прогрессировании заболевания (а в ряде случаев — и в качестве индукционного курса) возможно проведение полихимиотерапии по программам СОР (циклофосфан, винкристин, преднизолон) или CHOP (СОР+адриабластин). У пожилых пациентов с сопутствующими заболеваниями сердечно-сосудистой системы доза адриабластина редуцируется (программа мини-СНОР).
Непосредственный эффект комбинированного лечения хороший, однако достоверного увеличения медианы выживаемости по сравнению с пациентами, получавшими монохимиотерапию, не отмечено. Следует иметь в виду также более выраженную токсичность программ полихимиотерапии по сравнению с монотерапией.
Стандартные режимы монохимиотерапии и полихимиотерапия увеличивают продолжительность жизни больных в среднем на 2-3 года.
В последние годы в клиническую практику внедрено новое поколение цитостатических препаратов для лечения хронического лимфолейкоза — аналоги пуриновых нук-леозидов (флударабин, пентостатин, кладрибин).
Наибольшее распространение получил флударабин, который может использоваться как при резистентности к другим цитостатикам (эффективность 50-60%, частота полных ремиссий 25%), так и для первичной терапии (эффективность 80%, частота полных ремиссий 40-50%). Флударабин назначается внутривенно (болюсом или капельно) ежедневно в дозе 25 мг/м2 в течение 5 дней. В среднем необходимо проведение 6 курсов лечения с 28-дневными интервалами между ними.
Основным побочным эффектом является выраженная миелосупрессия с возможным развитием инфекционных осложнений, реже отмечаются аутоиммунная гемолитическая анемия и нейротоксичность. В целом флударабин переносится хорошо и в настоящее время рассматривается как наиболее эффективный препарат для лечения больных хроническим лимфолейкозом как в виде монотерапии, так и в сочетании с другими препаратами (чаще всего с циклофосфаном, митоксантроном и ритуксимабом).
Последние несколько лет характеризуются активным внедрением для лечения хронического лимфолейкоза моноклональных антител: анти-CD20 (Mabthera, Rituximab) и анти-CD52 (Campath-1, Alemtuzumab). Мабтера в настоящее время используется в комбинации с флударабином и алкилирующими агентами при проведении химиотерапии первой линии. При проведении химиотерапии второй линии применяются комбинация мабтеры, пентостатина и циклофосфана и другие режимы.
Анти-CD52 (Campath-1, Alemtuzumab) рекомендуется для проведения химиотерапии второй линии в виде монотерапии или в сочетании с другими цитостатиками.

Современные химиотерапевтические подходы к лечению хронического лимфолейкоза:
I. Химиотерапия 1-й линии:
— Флударабин ± ритуксимаб
— Хлорбутин ± преднизолон
— Циклофосфан ± преднизолон
— СОР (циклофосфан. винкристин, преднизолон)
— FC (флударабин, циклофосфан) ± ритуксимаб
II. Химиотерапия 2-й линии:
— Алемтузумаб
— PC (пентостатин, циклофосфан) ± ритуксимаб
— Полихимиотерапия ± ритуксимаб или алемтузумаб
В последние годы при хроническом лимфолейкозе изучается эффективность трансплантации аллогенных гемопоэтических стволовых клеток и биологических методов лечения.
Трансплантация аллогенных гемопоэтических стволовых клеток используется у больных моложе 55 лет при наличии неблагоприятных прогностических факторов (в частности, высокого уровня ZAP-70). Этот метод лечения используется редко, так как большинство пациентов старше 60 лет и имеют большое количество сопутствующих заболеваний.
После трансплантации достоверно увеличивается общая выживаемость, однако это нивелируется высокой смертностью, обусловленной лечением. При внедрении немиелоаблативных режимов кондиционирования количество больных хроническим лимфолейкозом, которым показана трансплантация, может существенно увеличиться, а совершенствование метода позволит уменьшить количество осложнений.
В ряде случаев у больных хроническим лимфолейкозом могут применяться паллиативные методы лечения (лучевая терапия, спленэктомия, лейкоцитаферез).
Лучевая терапия используется при наличии выраженной спленомегалии или конгломерата лимфатических узлов с признаками компрессии окружающих органов.
Необходимость в спленэктомии у больных хроническим лимфолейкозом возникает редко. Показания к спленэктомии:
а) аутоиммунная гемолитическая анемия, резистентная к терапии глюкокортикостероидами и цитостатическими препаратами;
б) выраженная спленомегалия, не поддающаяся консервативным методам лечения, в том числе лучевой терапии.
Лейкоцитаферез может использоваться для профилактики и лечения лейкостаза у больных с гиперлейкоцитозом, при резистентном к терапии хронического лимфолейкоза или при наличии противопоказаний к химиотерапии.
Лечение осложнений хронического лимфолейкоза (инфекционных, аутоиммунных) проводится по общим принципам онкогематологии.
К новым методам лечения, эффективность которых изучается у больных хроническим лимфолейкозом, относятся:
1) антисмысловые олигонуклеотиды (в частности, направленные против BCL-2);
2) генная терапия, направленная на изменение иммунофенотипа хронического лимфолейкоза;
3) комбинированная терапия мабтерой и ингибиторами ZAP-70;
4) моноклональные антитела к детерминантам опухолевых клеток (HLA-DR, CD40 и др.).
Общее описание
Хронический лейкоз — это форма рака крови, которая развивается медленно, иногда в течение 15–20 лет, и наблюдается чаще у пациентов пожилого возраста.
Хронические лейкозы отличаются от острых дифференцировкой опухолевых клеток и более длительным стадийным течением. При хроническом лейкозе продуцируются патологические незрелые лейкоциты, нарушается продукция лимфоцитов и гранулоцитов, что затрудняет их борьбу с инфекциями. Заболевание затрагивает и другие клетки крови — эритроциты, которые осуществляют транспорт кислорода, и тромбоциты, которые являются инструментом свертывания крови. Если при лейкозе поражаются лимфоциты, то заболевание называют хроническим лимфоцитарным лейкозом, если гранулоциты — хроническим миелоидным лейкозом.
Хронический лимфоцитарный лейкоз — новообразование, характеризующееся накоплением зрелых форм лимфоцитов в крови и костном мозге.
Хронический миелоидный лейкоз — заболевание, развивающееся из клеток-предшественников миелопоэза, которые теряют способность дифференцировать до зрелых форм.
Причины заболевания
В геноме человека есть ген, который отвечает за то, чтобы молодые клетки крови созревали нормальным физиологичным образом, будь то путь эритроцитарный, лейкоцитарный или тромбоцитарный. Существуют также клетки-родоначальники кровяных форменных элементов (стволовые клетки).
Если происходит мутация таких клеток или упомянутого гена, то увеличение бластных клеток гарантировано. Они быстро размножаются, превращаются в злокачественные, вмешиваются в кроветворный процесс, тем самым, не давая нормально развиваться кровяным тельцам и замещая их опухолевыми пустышками.
К факторам, провоцирующим подобные мутации, и представляющим собой косвенные причины заболевания относятся:
- Механическое повреждение тканей организма;
- Канцерогенные соединения органической природы, входящие в состав лаков, красок (особенно опасен толуол), сельскохозяйственные пестициды, мышьяк и другие;
- Курение, вдыхание автомобильных и промышленных выхлопных газов;
- Ионизирующая радиация;
- Фактор наследственной предрасположенности, когда в семье у человека часто наблюдались случаи раковых заболеваний любого типа;
- Некоторые вирусы — например, Т-лимфотропный вирус.
Симптомы хронического лейкоза
Симптомы хронического лимфоцитарного лейкоза:
- увеличение лимфатических узлов;
- кожный зуд;
- тяжесть в правом и левом подреберье;
- склонность к инфекциям;
- повышение температуры тела;
- потливость;
- общая слабость.
Симптомы хронического миелоидного лейкоза:
- носовые кровотечения, кровотечения из десен, геморрагические высыпания на коже;
- тяжесть в правом и левом подреберье;
- инфекционные осложнения;
- повышение температуры тела;
- слабость, потливость.
Осложнения
Течение заболевания может быть осложнено:
- сосудистым тромбозом;
- геморрагическим синдромом;
- эндогенной урикемией и урикозурией.
Нейролейкимия – это одно из самых тяжелых осложнений хронического лейкоза. Чаще возникает при лимфобластной форме лейкоза у детей. Реже при других формах. Возникновение осложнения обусловлено метастазированием раковых клеток в оболочки спинного или головного мозга.
Также возможно начало гнойно-некротических процессов – трофические язвы, ангины, пневмонии.
Вследствие вытеснения пораженными клетками приводит к следующим последствиям:
- анемия – бледные кожные покровы, сниженная работоспособность, отдышка, боли в груди;
- тромбоципения – сниженная способность свертываемости крови, образование на кожных покровах мелких геморрагий, которые занимают постепенно все большие площади, при повреждения происходят обильные кровотечения.
Лечение хронического лейкоза
- Химиотерапия.
- Лучевая терапия — вспомогательный метод при наличии большой опухолевой массы.
- Спленэктомия — при значительном увеличении селезенки.
Лечение инфекционных осложнений включает антибиотики широкого спектра действия, иммуноглобулин и другие средства. С успехом применяют α-интерферон. Запрещаются физиотерапевтические процедуры (электролечение, грязи, парафин и др.). В связи со сниженным иммунитетом противопоказаны профилактические прививки, о чем следует предупреждать больного. Средняя продолжительность жизни больных 3,5–6 лет.
Имеются противопоказания. Необходима консультация специалиста.
- Хлорамбуцил (противоопухолевое, алкилирующее, цитостатическое, иммунодепрессив-ное средство). Режим дозирования: внутрь, один раз в 2, 3, 4 недели в стартовой дозе 0,4 с повышением до 0,8 мг/кг массы тела внутрь (всю дозу принимают дробно в течение 1 ч). Лечение проводят, пока пациент отвечает на терапию, но не менее 8–12 месяцев.
- Флударабин (противоопухолевое, цитостатическое средство). Режим дозирования: в/в, инфузионно, в течение 30 мин., болюсно медленно в дозе 25 мг/м2 поверхности тела ежедневно в течение 5 дней каждые 28 дней. При лечении пероральной формой флударабина (таблетки) рекомендованная доза составляет 40 мг/м2 поверхности тела ежедневно в течение 5 дней каждые 28 дней. Больным хроническим лимфолейкозом флударабин должен назначаться до достижения максимального ответа (полной или частичной ремиссии, обычно — 6 циклов), после чего лечение должно быть прекращено.
- Ритуксимаб (противоопухолевое средство). Режим дозирования: в/в, капельно в дозе 375 мг/м2 поверхности тела 1 раз в неделю на протяжении 4 нед.
Этиология
Точных причин, из-за которых возникает лейкоз, точно не известно. Наиболее распространена теория гемобластоза, связанная с вирусно-генетическим происхождением. По ней в связи с некоторыми вирусами (ретровирусы, вирус Эпштейн-Барра) происходит их проникновение в нормальные клетки, провоцируя их бесконтрольное деление (клонирование). Также немаловажную роль играет генетическая предрасположенность. И если первая указанная причина только предположение, то во втором случае – это достоверно доказанная информация. Лейкоцитоз носит семейно-наследственный характер. Хронический миелолейкоз связывают с патологией в 22 хромосоме, фрагмент длинного плеча траслоцирован на 9 хромосому.
Самыми часто предрасполагающими факторами, которые вызывают лейкоз являются:
- радиационное облучение в высоких дозах;
- вредные химические производства;
- прием определенных лекарственных препаратов;
- вредные привычки (курение, алкоголизм).
Риск возникновения лимфоцитарной формы лейкоза увеличивается при постоянном с пестицидами и гербицидами; миелоидная форма может развиться при радиационном облучении.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.1 | 0.3 | 0.3 | 1.96 | 9 | 0 | 0 | 0.1 | 0.28 | 0.28 | 1.2 | 4.5 |
Типы хронической лейкемии
К числу хронических лейкемий относятся:
- хронический лимфолейкоз Тип-B;
- волосатоклеточный лейкоз;
- пролимфоцитарный лейкоз;
- лейкемия больших гранулярных лимфоцитов.
Хронический лимфолейкоз Тип-B – это наиболее часто встречающаяся лейкемия в Европе и Северной Америке. Это онкологическое заболевание подтипа белых кровяных клеток, называемых лимфоцитами.
Во время болезни костный мозг и лимфатические узлы занимают неправильные лимфоциты, которые вытесняют нормальную клетки иммунной кроветворной системы.
Что нужно пройти при подозрении на хронический лейкоз
При лейкозе отмечается увеличение концентрации фосфора в моче.
Лейкоз может быть причиной снижения уровня гемоглобина.
При лейкозах наблюдается повышение количества лейкоцитов (WBC) (лейкоцитоз). При хронических лейкозах тромбокрит (Pct) понижен.
При лейкозе концентрация фибриногена уменьшается.
Тесты для диагностики лейкемии
Биопсия — используется для определения типа рака крови, скорости роста опухоли и распространения болезни. Общие процедуры биопсии для лейкемии включают :
- Биопсию костного мозга.
- Биопсию лимфатического узла.
Проточная цитометрия — этот тест на рак крови может дать ценную информацию о том, содержат ли опухолевые клетки нормальное или аномальное количество ДНК, а также относительную скорость роста опухоли.
Визуальные тесты — эти процедуры могут дать информацию о степени лейкемии в организме, а также о наличии инфекций или других проблем:
- компьютерная томография
- ПЭТ / КТ
- МРТ
- УЗИ
- эхокардиограмма
- Тест легочной функции
Развернутый анализ крови — помогает оценить изменения в составе клеточных элементов крови при раке крови.
Люмбальная пункция. Этот тест может потребоваться для определения степени лейкемии. Люмбальная пункция также используется для инъекций лекарств, таких как химиотерапевтические препараты, для лечения заболевания.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Общая слабость (утомляемость, усталость, слабость организма) | 70% |
| Носовые кровотечения (кровь из носа, эпистаксис) | 60% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 60% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 60% |
| Тяжесть, боль в левом подреберье | 50% |
| Кровоточивость десны | 40% |
| Высыпания звездчатого характера бордовые, синюшные | 0% |
Стадии развития патологии и симптоматика
Выделяют три стадии хронического лейкоза, каждая из которых сопровождается определенной симптоматикой.
Начальную стадию данного заболевания не обнаруживают или это происходит случайно при исследовании крови. Клинические данные слабо выражены или вовсе не проявляются. Хроническая форма заболевания протекает очень медленно, и данная стадия может быть незамеченная в течение нескольких месяцев.
Развернутая стадия отмечается уже большим количеством симптомов, которые в основном замечаются в анализе крови. У больных отмечается быстрая утомляемость, повышенная потливость, внезапное повышение температуры, резкая потеря в весе, боль при движении в левом боку из-за увеличенной селезенки, увеличение лимфоузлов, печени, наблюдается геморрагический синдром (в редких случаях), аритмия, боль в области сердца, пневмония.
Симптоматика, которая в развернутой стадии была не столь открытой, в терминальной нарастает и становится сильнее.
- повышение температуры приобретает более устойчивое значение;
- геморрагический симптом проявляет себя в большинстве случаев;
- невосприимчивость к проводимому лечению;
- процесс выходит за пределы костного мозга;
- метастазирование в разные части организма;
- внутренние кровотечения;
- радикулярные боли;
- возможны вторичные инфекционные осложнения;
- гематологические изменения подобны острому лейкозу.
Терапия
Само лечение в основном направлено на уничтожение раковых клеток, а также снижение уровня незрелых лейкоцитов в крови. Сам характер лечения может зависеть от стадии рака, вида и классификации лейкоза, а также от размера поражения костного мозга.
Самыми основными методами лечения являются: химиотерапия, иммунотерапия, облучение и трансплантация костного мозга. Если идет полное поражение селезенки, то ее могут полностью удалить.
В первую очередь больной проходит полную диагностику, для того, чтобы выяснить степень поражения и стадию заболевания. Все же самым основным методом является именно химиотерапия, когда в тело больного вводят вещество, направленное на уничтожение только патологических клеток рака.
Перед этим врач проводит биопсию и исследование самих тканей и клеток на чувствительность к разным реагентам. Но делается это не всегда, иногда врач уже изначально пробует вводить какой-то из видов химических веществ, а дальше смотрит на реакцию самого рака.
К химиотерапии пациентам назначаются препараты, которые уменьшают рвотные позывы и обезболивающие, при сильной симптоматики. Обычно назначают несколько препаратов, как в качестве таблеток, так и в качестве инъекций.
При поражении спинного мозга, используют спинномозговую пункцию, когда сам препарат вводят в нижнюю часть спины спинномозговой канал. Резервуар Оммайя — похожая процедура, которая устанавливает катетер в ту же область, а конец закрепляют на голове.
Сама химиотерапия делается курсами в течение длительного времени 6-8 месяцев. Между инъекциями обычно идет восстановительный период, когда больному дают отдохнуть. Больного могут отпускать домой, если у него нет сильного снижения иммунитета, в противном случае его могут поместить стерильную палату с постоянным наблюдением.
Побочные эффекты
- Понижение иммунитета. В результате — инфекционные осложнения.
- Риск внутреннего кровотечения.
- Анемия.
- Выпадение волос и ногтей. Позже они вырастают.
- Тошнота, рвота, понос.
- Снижение веса.
Направлено на повышение иммунной системы больного для борьбы с раковыми клетками. Обязательная процедура после химиотерапии, так как после нее иммунитет пациента сильно падает. Используют моноклинальные антитела, которые нападают на раковые ткани и Интерферон — он уже тормозит рост и снижает агрессию рака.
Побочные эффекты
- Появление грибка
- Заеды на губах, небе и слизистых оболочках
- Сыпь
- Зуд
Облучение больного приводит к разрушению и смерти лейкемоидных клеток. Часто используют перед пересадкой костного мозга, чтобы добить остатки опухолевых тканей. Обычно данный тип лечения применяется только как вспомогательный метод, так как имеет небольшую силу в борьбе с лейкозом.
- Усталость
- Сонливость
- Сухость кожи, слизистых оболочек.
Для начала врачам нужно полностью уничтожить раковые ткани в костном мозге, для этого используют хим. реагенты. После чего остатки уничтожаются лучевой терапией. Позже происходит пересадка костного мозга.
После этого еще используют пересадку стволовых клеток периферической крови, через любую из крупных вен. Как только клетки попадают в кровь, через небольшой промежуток времени они превращаются в обычные клетки крови.
Побочные эффекты
- Отторжение донорских клеток
- Поражение печени, ЖКТ и кожи.
Профилактические меры
Действенных способов профилактики хронического лейкоза не разработано. Медицинские специалисты указывают на важность следования принципам здорового образа жизни, что позволяет повысить сопротивляемость организма дестабилизирующим факторам. Рекомендуется:
- исключить из рациона вредную пищу,
- отказаться вредных привычек,
- проводить максимум времени на свежем воздухе, избегая длительного пребывания под воздействием ультрафиолета,
- исключить контакты с канцерогенами, ядовитыми веществами,
- проводить своевременную терапию инфекционных болезней,
- избегать перегрузок,
- укреплять иммунитет.
Для того чтобы прокомментировать статью, используйте специальную форму, расположенную в нижней части страницы.
Прогноз и выживаемость
Пятилетняя выживаемость – срок, в течение которого живет пациент после обнаружения болезни.
| Тип лейкоза | Процент |
| Хронический миелобластный | 58 % |
| Хронический лимфобластный | 85% |
| Острый миелобластный | 24% |
| Острый лимфобластный | 65% |
ПРИМЕЧАНИЕ! Взрослые гораздо хуже поддаются лечению чем дети при лейкозе. Связано это с тем, что молодой организм быстрее адаптируется, регенерирует. Также восстановление при химиотерапии происходит значительно быстрее, особенно это важно при острой форме, так как частота курсов выше из-за высокой скорости развития болезни.
Прогноз для жизни
Хронический лейкоз – неизлечимое заболевание, хорошо поддающееся терапевтическим воздействиям, позволяющим достигнуть ремиссии. Прогноз выживаемости определяется стадией и стремительностью развития недуга, результатами лечебных процедур, наличием сопутствующих патологий, возрастом пациента. Для пожилых людей прогноз наименее благоприятен: чем старше пациент, тем ниже уровень сопротивляемости организма онкологии.
Показатель выживаемости находится на уровне:
- 1 – 3 года (для случаев, характеризующихся резким развитием недуга, активным размножением зрелых атипичных клеток),
- 5 – 7 лет (при развитии средней стадии),
- 10 и более лет (при обнаружении болезни на ранней стадии),
- 20 и более лет (при медленно прогрессирующем заболевании, отсутствии опасных генных мутаций).
Каждому человеку, принадлежащему к одной из групп риска, или прошедшему курс лечения, необходимо регулярно наблюдаться в онкологическом центре.
Лейкоз – это общее название для целой группы злокачественных заболеваний системы кроветворения,
причины возникновения и симптоматика которых могут существенно различаться.
Лечение лейкоза подбирается в зависимости от обнаруженной формы и типа заболевания.
Диагностика
Диагноз может быть поставлен только после получения результатов анализа крови. Вначале у пациента берут кровь на общий анализ, который помогает определить характер заболевания.
Уточнить диагноз можно при помощи пункции костного мозга. Пункция проводится посредством прокола толстой иглой кости в области грудины или таза.
Таким образом, специалисты изымают нужное для анализа количество костного мозга, который цитолог исследует под микроскопом.
Исследование помогает определить тип опухоли, насколько она агрессивна и насколько разрослась область поражения.
В более сложных случаях используют иммуногистохимию. Это метод биохимической диагностики, который позволяет определить природу опухоли на основании количества определенного вида белка, содержащегося в опухолевом образовании.
Традиционное лечение
Лечение подбирают на основании данных о типе заболевания, стадии его развития, состоянии здоровья и возраста больного. Острый лейкоз требует немедленного начала терапии с целью замедлить рост лейкозных клеток.
В этом случае зачастую можно добиться состояния стойкой ремиссии. О полном излечении лейкоза обычно не говорят, так как данная болезнь склонна рецидивировать.
Хроническая форма лейкемии очень редко переходит в стадию ремиссии. Однако при проведении грамотной терапии развитие заболевания можно контролировать.
Хроническую лейкемию обычно начинают лечить с момента появления ее симптомов, а вот для терапии хронического миелоидного лейкоза иногда необходимо дождаться результатов диагностирования.
В качестве основных методов лечения лейкемии используют следующие:
- Химиотерапия, при которой применяются препараты для уничтожения раковых клеток.
- Радиотерапия (лучевая терапия) – действует разрушающе на лейкозные клетки, воздействуя на них рентгеновским и прочими видами излучения. При этом увеличенные органы (селезенка, лимфоузлы) приобретают прежние очертания.
- Операция по пересадке стволовых клеток помогает возобновить продуцирование здоровых кровяных клеток. Иммунная система также восстанавливается.
Перед тем как приступать к оперативному вмешательству, обычно проводят радио- или химиотерапию с целью уничтожения некоторого количества клеток костного мозга, чтобы появилось место для стволовых клеток.
Другой целью проведения предварительной терапии является ослабление иммунной системы, так как из-за своей активности она может отторгнуть пересаженные клетки.
Народная медицина против лейкоза
В нетрадиционной медицине используют множество рецептов из растительных компонентов для лечения белокровия. Одним из них является рецепт с конским каштаном. Соцветия срезают, удаляют столбик, а цветы сушат. Берут 1 столовую ложку, заливают ее 200 мл кипящей воды и оставляют на 6 часов настаиваться. Принимать настойку следует по половине стакана. В течение суток выпивают до литра такого настоя.
Лечение лейкемии народными средствами не обходится без сока алоэ. Для этого берут 0,5 сока алоэ, 200 г корня аира, 0,5 красного вина и 0,5 кг меда.
Корень измельчают и смешивают с остальными компонентами. Смесь оставляют настаиваться в течение 14 дней в темном месте. Принимают средство ежедневно по столовой ложке за час до еды, запивая настоем из душицы.
Можно использовать другой похожий рецепт. Для него берут 0,5 л коньяка, 200 г корня аира и 0,5 кг меда. Настойку применяют аналогично.
Уменьшить содержание в крови лейкоцитов позволяет употребление следующего напитка. В стакан чистой воды добавляют чайную ложку яблочного уксуса и меда. Принимают средство без ограничений.
Очень эффективным при лейкемии может быть золотой ус. Его используют совместно с гречишным медом, смешивая в равных частях. Далее в смесь добавляют кагор в количестве, в 2 раза превышающем количество меда. Настаивать средство нужно не менее 40 дней.
Лекарство принимают по ложке перед каждым приемом пищи. Запивать средство можно отваром из цветков конского каштана. Отвар готовится из столовой ложки сухих цветов и литра кипятка.
Голодание

Еще одним методом народной медицины в борьбе с лейкозом является голодание на воде или на соках. Оно способствует очистке кроветворной системы от токсинов и повышает сопротивляемость иммунной системы.
Но, к сожалению, нет научно подтвержденных данных о том, что такие методы способны излечить больного от лейкемии.
В любом случае, прежде чем менять свой привычный режим питания, нужно проконсультироваться с лечащим врачом. Ведь в особых случаях голодание может, наоборот, ухудшить состояние больного.
Грамотно сочетая методы традиционной и народной медицины, можно добиться существенных результатов, и прогноз в отношении больного будет благоприятным.
Читайте также:

