Рак молочных желез дифференциальная диагностика и лечение
При дифференциальной диагностике рака молочной железы от других заболеваний определяющее значение играет цитологическое или гистологическое исследование из уплотнения или выделений из соска. Рак молочной железы необходимо дифференцировать от доброкачественных новообразований молочной железы (различных узловых форм мастопатии, липом, лимфогранулем, галактоцеле, ангиоматозных опухолей, сарком). Маститоподобные формы рака, отечно-инфильтративную форму рака молочной железы необходимо дифференцировать с острым маститом. Мастит имеет острое и короткое начало, сопровождается болями и поддается противовоспалительному лечению; чаще встречается у молодых женщин и нередко связан с лактацией.
Лечение рака молочной железы
В лечении рака молочной железы используется весь арсенал терапевтических воздействий: хирургический метод, лучевая терапия, химиотерапия, гормонотерапия, иммунотерапия.
Выбор метода лечения определяется многими факторами, главным из которых является стадия заболевания. Перечисленные методы чаще всего используются в программах комбинированного и комплексного лечения, но при соответствующих показаниях применяются в качестве единственного (самостоятельного) метода лечения.
Хирургическое лечение
В настоящее время используются различные виды хирургических вмешательств на молочной железе у онкологических больных. Выбор того или иного вида радикальной операции определяется не только степенью распространения опухолевого процесса, но и клинической формой, локализацией опухоли, возрастом больных и некоторыми другими факторами, характеризующими их общее состояние.
В последнее время все большее значение придается вопросам улучшения качества жизни, которое достигается выполнением органосохраняющих операций на молочной железе, а также реконструктивно-восстановительных операций с использованием местных тканей или имплантантов.
Радикальная мастэктомия по Холстеду–Майеру.Операция заключается в удалении единым блоком молочной железы с большой и малой грудными мышцами, подмышечно-подключично-подлопаточной клетчаткой с лимфоузлами. Такую операцию в настоящее время выполняют только при прорастании опухоли в большую грудную мышцу. При этом используют различные виды разрезов кожи в зависимости от локализации и размеров опухоли, требований к закрытию раневого дефекта. Кожные лоскуты отсепаровывают кверху до ключицы, медиально до грудины, книзу до верхней трети прямой мышцы живота, латерально — до широчайшей мышцы спины.
Расширенная радикальная мастэктомия по Урбану — Холдину.Операция предусматривает удаление единым блоком молочной железы, большой и малой грудной мышц, подмышечно-подло-паточно-подключичнойклетчатки и парастернальных лимфатических узлов. В настоящее время используется редко.
Модифицированная радикальная мастэктомия (операция Пейти — Дайсена).Отличием данной операции от радикальной мастэктомии по Холстеду — Майеру являетсясохранение большой грудной мышцы. Отсечение малой грудной мышцы обеспечивает свободный доступ к сосудисто-нервному пучку и создает условия для удаления клетчатки этой зоны (лимфатических узлов II–III уровней.). Все остальные этапы не отличаются от таковых при операции по Холстеду — Майеру. Сохранение большой грудной мышцы снижает инвалидизацию больных, улучшает условия для последующего протезирования или реконструкции молочной железы.
Простая мастэктомия с лимфаденэктомией (операция Маддена).Предусматриваетсохранение как большой, так и малой грудной мышцы. При этом необходимо выполнение в полном объеме подключично-подмышечной лимфаденэктомии и удаление межмышечной клетчатки.Эту операцию в настоящее время считают оптимальным вариантом радикальной мастэктомии при узловых формах рака молочной железы, так как она носит щадящий характер и не увеличивает частоту местных рецидивов по сравнению с операциями Холстеда и Пейти.
Простая мастэктомия (абляция). Предусматривает удаление молочной железы с фасцией большой грудной мышцы (но без удаления грудных мышц). Показана при распространенном раке с распадом и кровотечением (санационная операция). Ее цель – только улучшение качества жизни. Подмышечную лимфодиссекцию не выполняют, так как это повышает риск осложнений.
Радикальная секторальная резекция молочной железы. Органо-сохраняющая операция и предусматривает удаление сектора молочной железы вместе с опухолью, части подлежащей фасции большой и малой грудной мышцы, подключичной, подмышечной, подлопаточной клетчатки с лимфатическими узлами в одном блоке. При локализации опухоли в медиальных отделах молочной железы операция может быть выполнена из двух разрезов кожи — на молочной железе и в подмышечной области. Для выполнения подобных операций важно соблюдать критерии отбора больных. Риск местного рецидивирования при такой операции повышен, поэтому больным после органосохраняющей операции показана послеоперационная лучевая терапия на оставшуюся часть молочной железы.
Секторальная резекция молочной железы.Операция предусматривает удаление сектора молочной железы до подлежащей фасции. Секторальная резекция как самостоятельный метод лечения при раке не имеет обоснования к выполнению. Ее применяют только в диагностических целях. В лечебных целях секторальную резекцию необходимо выполнять исключительно в редких случаях и дополнять лучевой терапией (например, при одиночных очагах неинвазивного сагcinomain situ).
Туморэктомия(лампэктомия).Это удаление только первичного очага без обширного иссечения неизмененных тканей с гистологическим подтверждением полного удаления опухоли (оценка краев резекции). Остальные виды операций предполагают удаление не менее 2 см здоровой ткани по краям от опухоли. Как самостоятельный метод хирургического лечения лампэктомию применяют только у пожилых больных при карциномах in situ и небольших опухолях, выявленных при скрининговой маммографии. В тех случаях, когда необходимо удалить более 1/3 части железы, большинство хирургов-онкологов считают целесообразным проводить мастэктомию и реконструкцию железы, особенно при локализации в верхневнутреннем квадранте, где нарушение формы наиболее заметно.
Послеоперационные осложнения операций на молочной железе:
постмастэктомический отек конечности;
образование сером, инфильтратов в ране;
образование грубых рубцов (келоидных, гипертрофических).
В последние десятилетия произошли значительные изменения в отношении объема хирургических вмешательств у больных раком молочной железы. С целью улучшения качества жизни пациентов и уменьшения послеоперационных осложнений имеется тенденция к уменьшению объема хирургического вмешательства, стремление к выполнению органосохраняющих операций.
Это связано с тем, что в ходе многочисленных исследований доказана оправданность (с онкологической точки зрения) выполнения хирургических вмешательств меньшего объема, чем мастэктомия по Холстеду и ее модификации. Учитывая калечащий характер мастэктомии не только в физическом, но и в психическом плане, все больше онкологов стремятся выполнять органосохраняющие операции. Такие операции обеспечивают, наряду с высокими показателями выживаемости, хорошие косметические и функциональные результаты. Социально-трудовая реабилитация больных после радикальной резекции молочной железы происходит быстрее, чем после мастэктомии.
При выполнении органосохраняющих операций обязательным является гистологическое исследование края резекции. Все случаи с позитивными краями отсечения должны сопровождаться повторными операциями, включая реиссечение до негативных краев или выполнение мастэктомии. В случае если позитивными оказались несколько краев отсечения, мастэктомия является оптимальным методом лечения.
При выполнении органосохраняющей операции обязательным является инраоперационная маркировка ложа опухоли танталовыми скрепками для последующего планирования и проведения послеоперационной лучевой терапии.
При наличии рака молочной железы или рака яичников у ближайших родственников по материнской линии выполнение органосохраняющей операции не рекомендуется.
Показания к выполнению органосохраняющих операцийна молочной железе:
желание больной сохранить молочную железу;
наличие узловой формы рака, размером до 3,0–4,0 см;
отсутствие мультицентрического роста (на маммограммах, УЗИ, либо клинически);
медленный и умеренный темпы роста, удвоение размера опухоли не быстрее чем за 3 мес. (по данным анамнеза);
отсутствие отдаленных метастазов;
допустимо наличие одиночных метастазов в подмышечной области;
благоприятное соотношение размеров молочной железы и опухоли для получения удовлетворительного косметического результата операции.
Реконструктивно-восстановительные операции могут выполняться при I–III стадиях рака молочной железы по желанию пациентки при любой локализации опухоли. Женщина должна быть ознакомлена со всеми видами хирургических вмешательств, а также со всем комплексом планируемых лечебных мероприятий.
Реконструкция молочной железы.Восстанавливать молочную железу можно как одномоментно (первичная маммопластика), так и отсрочено (вторичная маммопластика). Последняя выполняется после завершения комплексного лечения.
Для восстановления молочной железы используют:
кожно-мышечные лоскуты (торакодорзальный (ТДЛ), абдоминальный лоскут на прямых мышцах живота (TRAM));
сочетание имплантов и собственных тканей пациентки.
Выбор метода реконструкции молочной железы основывается на совокупности ряда факторов: оценке комплексного противоопухолевого лечения, конституциональных особенностей пациентки, истории курения, сопутствующих заболеваний, пожеланий пациентки. Курение является относительным противопоказанием для выполнения реконструктивных операций на молочной железе. Пациентки должны быть информированы об увеличении риска послеоперационных осложнений, частичных и полных некрозов лоскутов у курильщиц.
Если планируется реконструкция молочной железы собственными тканями пациентки и предполагается проведение послеоперационного облучения, то предпочтительна отсроченная реконструкция, так как в ином случае ухудшается косметичесий результат.
При использовании имплантов предпочтительна одномоментная реконструкция во избежание в последующем растяжения кожных лоскутов.
Операция по замене тканевых экспандеров на постоянные импланты может быть выполнена как перед проведением лучевой терапии, так и после нее.
После проведенной лучевой терапии использование экспандер-протезов, имплантов является относительным противопоказанием.
Для вторичной маммопластики приступать к восстановлению молочной железы можно лишь при отсутствии, рецидива или прогрессирования опухолевого процесса. Отсроченная маммопластика более сложна, чем первичная. Это обусловлено развитием рубцов в зоне операции и недостатком тканей.
Химиотерапия
Неоадъювантная химиотерапиянацелена не только на подавление или уничтожение возможно существующих микрометастазов, но и на уменьшение размеров первичной опухоли. В ряде случаев переводит местно-распространенную опухоль в резектабельную форму. Кроме того, раннее начало системного лечения снижает вероятность развития резистентности к цитостатикам, которые спонтанно возникают при росте опухоли. Определение степени лекарственного патоморфоза позволяет своевременно решить вопрос о необходимости перехода к более агрессивным схемам лечения. Противопоказания к химиотерапии: кахексия, интоксикация, метастазы в печень при высоких значениях билирубина, метастазы в головной мозг (только при тяжёлом состоянии больной).
Гормонотерапия рака молочной железы
Выявление наличия в ткани опухоли рецепторов эстрогена и прогестерона привело к синтезу антагонистов эстрогенов, ингибиторов ароматазы, аналогов гонадотропин-рилизинг гормона, что, в свою очередь, привело в дальнейшем к использованию средств гормонального воздействия на рак молочной железы. В основе всех методов гормонотерапии рака молочной железы лежит попытка воспрепятствовать воздействию эстрогенов на опухолевые клетки.
Источником эстрогенов у женщины в пременопаузе служат яичники, а также андростендион, продуцируемый корой надпочечников, который при реакции ароматизации превращается в эстрогены. Контроль функции яичников осуществляет гонадотропин, продукцию которого контролирует рилизинг-гормон, продуцируемый гипоталамусом. Снизить содержание эстрогенов в организме женщины в пременопаузе можно путем выключения функции яичников. У женщин в менопаузе для снижения уровня эстрогенов используют ингибиторы ароматазы. Антиэстрогены только блокируют рецепторы эстрогенов в опухоли. Их использование возможно в любой возрастной группе. Выключение функции яичников может быть выполнено разными методами: путем овариэктомии, облучением яичников или при помощи агонистов гонадотропин-рилизинг гормона (гозерелин). Выключение функции яичников вне зависимости от метода одинаково эффективно и дает около 30 % ремиссий у больных в пременопаузе.
Антагонисты эстрогеновблокируют рецепторы эстрогенов в опухоли. Стандартом лечения при гормонотерапии рака молочной железы у женщин в менопаузе пока остается тамоксифен. У больных 50 лет и старше тамоксифен сокращает ежегодно риск возникновения рецидива заболевания на 29 %, а смертность на 20 %. В пременопаузе наиболее целесообразно назначение тамоксифена после выключения функции яичников. К группе антиэстрогенов относят также торемифен и ралоксифен.
Ингибиторы ароматазы(летрозол, анастрозол, эксеместан). Ароматазу относят к группе ферментов, содержащих цитохром Р450, она отвечает за превращение андрогенов (ароматизация в жировой клетчатке) в эстрогены. Ингибирование ароматазы приводит к снижению уровня эстрогенов и в случае гормоночувствительности к регрессии опухоли или замедлению ее роста. В настоящее время препараты этого класса вытесняют антиэстрогены не только в лечебном, но и в адъювантном режиме.
Всем больным, начинающим получать терапию ингибиторами ароматазы, следует рекомендовать ограничение физических нагрузок, поднятие грузов. Рекомендуется прием препаратов кальция и витамина Д.
Лучевая терапия рака молочной железы— один из основных методов при комбинированном лечения рака молочной железы. Технические возможности позволяют подвести необходимую дозу излучения, как к первичному очагу, так и регионарному лимфатическому коллектору и вызвать тем самым полное или достаточно глубокое повреждение опухолевых структур в зонах воздействия. Органосохраняющие операции обязательно дополняются послеоперационной лучевой терапией.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
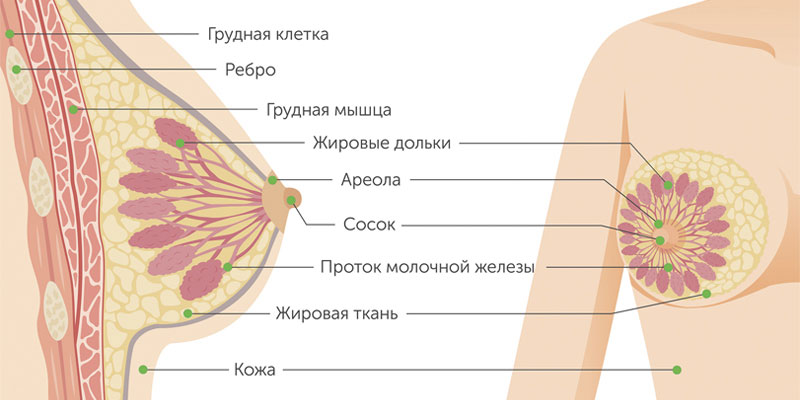
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Отличить рак молочной железы от доброкачественных опухолей сравнительно нетрудно. Фиброаденомы, например, отличаются полной подвижностью, отграниченностью от ткани молочной железы и клетчатки, гладкой поверхностью, равномерной плотно-эластической консистенцией, отсутствием связи с кожей, нередко множественностью. Липомы расплывчаты, мягки, без признаков уплотнения в центре. Они сравнительно редки, как и ангиомы, уменьшающиеся при давлении и иногда просвечивающие синевой сквозь кожный покров.
Не меньше затруднений при дифференциальной диагностике рака молочной железы возникает иногда при глубоко расположенных крупных одиночных кистах. Округлая форма, эластическая, иногда весьма плотная консистенция вследствие напряжения растянутых содержимым стенок, полная подвижность свойственны кистам. При трансиллюминации или рентгенографии киста с серозным содержимым дает довольно ясное просветление с рельефным контуром. Так как ошибки и здесь не так редки, то следует прибегать к иссечению опухолевого узла, которое сразу разрешает диагностические сомнения.
Объектом смешения со злокачественными опухолями могут стать изредка наблюдающиеся ограниченные жировые некрозы. Примерно у 50% таких больных удается установить в анамнезе травму. Плотность этих образований, связь с кожей и нередкая склонность к прогрессивному увеличению дают повод ошибочно признать их раками. Наличие в анамнезе травмы соответственно развившемуся после нее уплотнению может подсказать предположительный диагноз жирового некроза. Однако диагноз может быть поставлен лишь с большой осторожностью и требует обязательного подтверждения путем иссечения уплотнения и тщательного макро- и микроскопического исследования.
Рак легко смешать и с некоторыми специфическими воспалительными процессами, например с туберкулезом. Одиночный туберкулезный узел имеет обычно тенденцию к медленному увеличению, вызывает нередко боли и с течением времени подвергается расплавлению с образованием свищей. По этим свищам с серозно-гнойным, иногда крошковатым отделяемым или по втянутым рубцам, образующимся после заживления свищей, можно без особого труда поставить диагноз. Другая, более диффузная, фиброзно-склерозирующая форма туберкулеза трудно отличима от инфильтрирующего рака. Смазывание такой молочной железы йодной настойкой или инъекции йодоформной эмульсии ведут к размягчению и образованию абсцесса, что может помочь в распознавании. Подмышечные лимфоузлы при туберкулезе более болезненны и благодаря ранним периаденитам сращены друг с другом, что также может служить их отличительным признаком. В сомнительных случаях следует идти на удаление молочной железы с регионарным лимфоаппаратом, тем более, что сочетание туберкулеза и рака отмечалось не раз.
Изредка приходится проводить дифференциальную диагностику рака молочной железы и натечного абсцесса, исходящим из кариозного ребра или параплеврита. Глубокое залегание инфильтрата, характерное расположение его основания на ребре или вдоль него, спаянность с грудной стенкой, сравнительно мягкая, эластическая консистенция с довольно ясной флюктуацией, отсутствие связи с молочной железой и кожей, метастазов в регионарные лимфрузлы, несмотря на значительные размеры инфильтрата, — всех этих признаков достаточно для распознавания натечного абсцесса. Для подтверждения можно воспользоваться пункцией, дающей при натечном абсцессе типичную серозно-гнойную беловатую жидкость.
Не всегда легко отличить от рака сифилитические поражения молочной железы в виде разлитого фиброза, множественных мелких или одиночных гуммозных узлов, спаянных с кожей и иногда изъязвленных. Сравнительно редкое увеличение регионарных лимфатических узлов, отрицательный результат микроскопического исследования (при изъязвленных формах), данные серологических реакций и успешность противосифилитического лечения помогают в распознавании.
Очень трудна дифференциальная диагностика рака молочной железы и актиномикоза молочной железы, особенно при первичном поражении. При наличии в гное характерных друз диагноз упрощается. Расходящиеся в радиальных направлениях от соска плотные тяжи с небольшими очагами размягчения, нарастание воспалительного процесса по направлению к соску — входным воротам инфекции — могут служить опознавательными вехами. Все же диагноз обычно выявляется уже после удаления молочной железы.
Дифференциальная диагностика рака молочной железы и саркомв часто не представляет большого труда. Значительная величина, очень быстрый рост саркомы в виде бугристых кругловатых узлов, достигающих значительно больших размеров, чем при раке, отсутствие увеличенных подмышечных лимфатических узлов — вот основные признаки их различия. Практически же дифдиагностика не имеет большого значения, так как принципы и методика лечения почти одинаковы.
Читайте также:

