Гинекология киста лечение врач

-
4 минут на чтение

У женщин в репродуктивном возрасте часто диагностируются различные болезни, затрагивающие органы половой системы. В области гинекологии в большинстве случаев возникают опухоли доброкачественного характера, которые называются кистой. Это новообразование, которое внешне напоминает мешочек, а полость его наполнена специфической жидкостью.
- В каких женских половых органах может возникнуть киста
- Влагалище
- Шейка матки
- Яичники
- Матка
- Симптомы
- Причины
- Диагностика
- Всегда ли нужно удалять кисту
- Методы лечения
- Клиновидная резекция
- Цистэктомия
- Овариоэктомия
- Аднексэтомия
- Чем опасна киста
Гинекологическая киста может быть врожденной ил приобретенной. В размерах, как правило, достигает от 1-15 сантиметров в диаметре. Пока уплотнение имеет небольшие размеры, оно не причиняет пациентке никакого дискомфорта. Стоит также отметить, что такие образования имеют тенденцию к самостоятельному рассасыванию и повторному появлению.
В каких женских половых органах может возникнуть киста
Местом локализации кистозных новообразований может выступать любой половой орган.
Формирование нароста происходит во влагалищной стенке. Пролиферативный рост отсутствует, а увеличение в размерах происходит по мере накопления жидкости. Консистенция может быть тугой или мягкой эластичной. Образования представлены круглой или овоидной формой.
В большинстве случаев начинает развиваться на фоне псевдоэрозий. Такие кисты в гинекологии могут быть множественными или единичными.
Новообразование также является доброкачественным. Полость имеет ножку и жидкостное содержимое.
По мере скопления секрета не исключается ее увеличение. В зависимости от того, каким содержимым наполнена полость опухоли, они подразделяются на муцинозные, фолликулярные, эндометриоидные, желтого тела и дермоидные.
Когда нарост локализуется над маточным телом или с боковой его стороны, речь идет о кисте параовариального типа. Опухоли имеют округлую или овальную форму. В большинстве случаев формируются у женской половины населения в зрелом возрасте. Редко возникают в период пубертатности.
Симптомы
Если кистозная опухоль не достигает в размере более трех сантиметров, то в большинстве случаев патологический процесс в начале своего развития протекает практически без проявления характерной симптоматики.
По мере прогрессирования заболевания, когда опухоль интенсивно растет, начинают появляться некоторые признаки, которые с течением времени приобретают все более яркую клиническую картину.
Как правило, болезнь сопровождается:
- болевым синдромом, локализующимся в нижней части живота;
- нарушением менструального цикла, продолжительность месячных увеличивается или сокращается;
- усилением болей во время физически нагрузок;
- кровянистыми выделениями;
- повышенной раздражительностью;
- постоянной нервозностью.

- Женская репродуктивная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Новообразование внушительных размеров становится причиной возникновения воспалительных процессов, для которых характерны следующие симптомы:
- приступы тошноты со рвотой;
- напряжение в мышечных тканях;
- болезненность острой формы в области живота;
- головокружение;
- повышение температуры тела;
- общая слабость;
- обморочные состояния;
- нарушение процесса испражнения, в частности, запоры.
Кроме того, живот начинает увеличиваться в объемах.
Причины
Сразу стоит отметить, то гинекологическая киста никогда не появляется спонтанно. Ее развитие может быть спровоцировано рядом предрасполагающих факторов.
Однако, среди всех причин специалисты на первое место выдвигают нарушение концентрации в яичниках фолликулстимулирующего и лютеинизирующего гормона. Формирование двух этих видов происходит в гипофизе. Именно на фоне частых стрессов может начать развиваться патологический процесс.
Кроме того, кистозным новообразованиям в гинекологии способствуют наличие эндометриоза и закупорка желез. Среди других прямых или косвенных факторов, провоцирующих кисты, выделяют:
- воспалительные процессы, затрагивающие фаллопиевые трубы ил маточное тело;
- многочисленные аборты;
- стрессовые ситуации;
- отсутствие половых актов;
- генетическую предрасположенность;
- нерегулярность менструального цикла;
- развитие венерических патологий.
Особое внимание необходимо уделять кистам, которые сформировались у женщины в период вынашивания ребенка, поскольку они могут спровоцировать выкидыш.
Диагностика
Прежде всего специалист должен внимательно изучить все жалобы, с которыми к нему обратилась пациентка. После этого он проводит гинекологический осмотр, что позволяет визуально оценить всю сложившуюся ситуацию.
Далее, если есть подозрение на формирование кистозного образования, назначается проведение диагностического обследования. Это позволяет определить точное место локализации опухоли, ее объемы и формы.
Анализ кровяной жидкости назначается с целью выявления онкомаркеров, присутствие которых будет свидетельствовать о развитии злокачественных опухолей.


По статистике у 70% женщин в различные периоды жизни врачи-гинекологи диагностируют кисты разной этиологии. Что такое “киста яичника”? Как лечить кисту яичника? И что необходимо знать женщине, когда она слышит диагноз “киста яичника”?
Что такое “киста яичника”? Какие симптомы должны насторожить женщину и когда необходимо обратиться к врачу-гинекологу?
Киста яичника - это жидкость содержащее образование в яичнике. Само слова “киста” происходит от греч. “kystis”, означающее “пузырь”. На сегодняшний день с диагнозом “киста яичника” встречается множество женщин: с этой проблемой к нам на прием обращаются ежедневно. Сегодня существует целое множество факторов, способствующих формированию кист яичника - наследственность, дисфункция яичников, снижение иммунитета, экология, вредные привычки, стрессы, частые перелеты и др.
Чаще всего наличие кист яичника диагностируется при проведении УЗИ органов малого таза, а также выявляется при УЗИ-исследованиях органов брюшной полости. Обнаружить кисту может не только врач-гинеколог, но и смежные специалисты - терапевты, хирурги, урологи, к которым женщины обращаются ввиду возникновения болей в области живота. Такие боли могут быть похожи на боль, вызванную аппендицитом или кишечной коликой.
Необходимо знать! Для кисты яичника характерны следующие симптомы:
- Если Вы ощущаете сильные боли внизу живота - в ближайшем времени обратитесь за медицинской помощью - эти симптомы могут быть характерны для перекрута или разрыва кисты яичника.
- Наличие болезненных ощущений во время полового акта и при физических нагрузках также может быть симптоматикой кист яичника.
- Обязательно обращайте внимание на нарушения менструального цикла - задержки месячных и межменструальные кровомазания - они также могут свидетельствовать о наличии кисты яичника.
- Киста яичника нередко является причиной проблем, связанных с мочеиспусканием.
Чем опасны кисты яичника? Как их лечить?
Перед тем, как назначить лечение кисты яичника, необходимо определить ее этиологию. Чаще всего врачи-гинекологи выполняют УЗИ-диагностику, которая дает результаты высокой точности. Также врач-гинеколог может направить пациентку на дообследование для получения дополнительной информации для определения этиологии кисты - сдать анализ на онкомаркеры, а также пройти МРТ-диагностику.
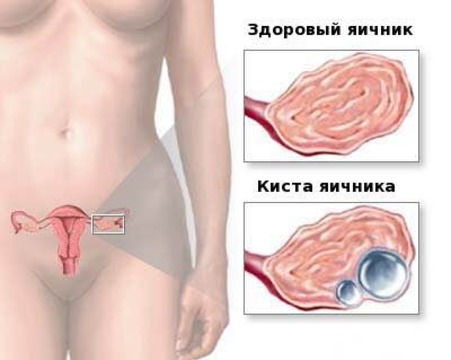
На сегодняшний день врачи-гинекологи выделяют 2 основных типа кист: истинные и функциональные, появление которых связано с гормональным фоном женщины.
При обнаружении функциональной кисты назначается определенное лечение, а также повторное обследование после менструации. Очень часто функциональная киста представлена “кистой желтого тела”, которая формируется после овуляции и самостоятельно подвергается обратному развитию, не требуя дополнительного лечения. Также разновидностью функциональной кисты являются фолликулярные кисты - они могут проходить самостоятельно после менструации.
Истинные кисты - это серьезное состояние организма, которое требует лечения. Истинные кисты могут давать боли, перекруты, разрывы, рост и перерождение в злокачественное образование.
Истинные кисты бывают следующих видов:
- Эндометриоидная киста - киста, которая при отсутствии своевременного лечения (операции), приводит к бесплодию. Эндометриоидная киста находится в яичнике. Во время менструации клетки эндометриоидной кисты продуцируют менструальную кровь, которая скапливается внутри кисты. В результате данного процесса эндометриоидные кисты могут увеличиваться до больших размеров, что может привести к разрыву кисты. Такая киста “сдавливает” здоровую ткань яичника, что способствует исчезновению фолликулов и приводит к бесплодию. Также одним из серьезных осложнений эндометриоидной кисты является ее разрыв, во время которого содержимое кисты (клетки эндометрия) попадает в малый таз и брюшную полость, вызывая тяжелое заболевание - наружный эндометриоз - которое характеризуется постоянными болями, плохо поддается лечению и может привести к бесплодию. Именно поэтому такие кисты необходимо оперировать в срочном порядке во избежании тяжелых последствий. После операции по удалению такой кисты мы всегда рекомендуем женщинам в ближайшее время планировать беременность.
- Цистаденома - истинная киста яичника. Встречаются муцинозные и серозные цистаденомы. Основной опасностью цистаденом является их высокий потенциал к озлокачествлению, поэтому при обнаружении такого типа кисты врач-гинеколог назначает оперативное лечение.
- Дермоидная киста. Представлена зачаточными элементами придаточных тканей организма, которые образуются в процессе развития. Особенностью таких кист является медленный, но постоянный рост. Дермоидная киста может достигать крупных размеров, оказывать давление на соседние органы и вызывать боли в области живота. Содержимым дермоидных кист могут быть фрагменты костей, волосы, зубы, жировая ткань, которые погружены в вязкую жидкость и окружены толстой плотной оболочкой.
Как проводится операция по удалению кисты яичника?
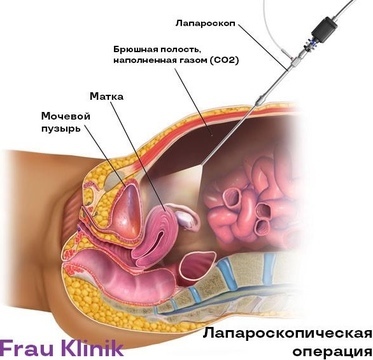
Лапароскопическая операция по удалению кисты яичника
Сегодня мы располагаем всеми возможностями выполнить эндоскопическое лечение - лапароскопическую операцию, которая выполняется посредством нескольких проколов в области пупка и повздошной зоне. Операция длится от 30 минут до 1 часа, проводится под общей анестезией, во время операции удаляется только капсула кисты с сохранением яичника. В дальнейшем удаленный материал отправляют на гистологическое исследование для выявления этиологии кисты и назначения соответствующего лечения. Операции по удалению кист переносятся пациентками легко, после операции женщины хорошо себя чувствуют, через несколько часов после операции разрешается вставать. Вернуться к привычной активности можно на следующий день после операции.
Существуют ли профилактические меры для предотвращения образования кист? Бывают ли рецидивы?
При возникновении болей, нарушениях менструального цикла женщины должны своевременно обращаться к специалистам. Также необходимо 1 раз в год проходить диспансеризацию: во время приема врача-гинеколога выполняется УЗИ органов малого таза, молочных желез, производится забор анализов, мазков на флору, онкоцитологию, при необходимости, обследование на скрытые половые инфекции и кровь на онкомаркеры.
Что касается рецидивов кист - риск возникновения повторных кист довольно высок. Только своевременные обследования и внимательное отношение к своему организму способны вовремя диагностировать и решить проблему.
На правах рекламы


Киста шейки матки – это доброкачественное образование, представляющее собой заполненную слизистым содержимым полость. Данная патология относится к достаточно распространенным гинекологическим заболеваниям, с которыми сталкивается 10-15% женщин репродуктивного возраста. Кисты шейки матки или наботовы кисты развиваются чаще всего при наличии такой патологии, как псевдоэрозия. Это скопление в области шейки матки клеток плоского эпителия ярко-розового цвета, которое внешне напоминает эрозию.
Разрастаясь, клетки закупоривают протоки эндоцервикальных желез, выходящих на поверхность шейки матки. При этом железы продолжают выделять секрет, для которого уже нет выхода. В результате в области закупоренной железы развиваются кистозные образования, наполненные прозрачным секретом.
Но для возникновения кист шейки матки наличие псевдоэрозий абсолютно не обязательно. Наботовы кисты могут образовываться на фоне изменений, протекающих в тканях шейки матки, что провоцирует сгущение секрета и формирование кистозных образований. Причиной могут стать эндокринные нарушения, травмы шейки матки или воспалительные процессы.
Многие гинекологи считают возникновение кист шейки матки нормальным состоянием, поскольку такие образования встречаются довольно часто, никого не удивляя своим появлением и не нуждаясь в специфическом лечении. Считается, что наботовы кисты не опасны, поскольку не имеют предрасположенности к озлокачествлению. Однако всегда остается риск воспаления кисты шейки матки, которое может стать причиной нагноения, а это потребует уже серьезного лечения.
Киста шейки матки может единичной или множественной, чаще такие кисты образуются по нескольку штук.
Причины
К кистообразованию, как правило, приводит закупорка парацервикальных желез и нарушение оттока вырабатываемого ими секрета. Также причинами появления кисты шейки матки являются:
- недостаточная интимная гигиена;
- частая смена сексуальных партнеров;
- травмы шейки матки при гинекологических манипуляциях, родах, абортах;
- эндокринные нарушения;
- эрозия шейки матки.
Кисты могут сформироваться у женщины любого возраста, а катализатором их появления может послужить любой воспалительный процесс. Кисты шейки матки:
- не передаются половым путем,
- не влияют на гормональный фон,
- не влияют на процесс беременности и родов,
- не несут опасности для развития плода,
- не имеют предрасположенности к озлокачествлению,
- не требуют никаких ограничений в занятиях спортом и других физических нагрузок,
- не мешают сексуальной жизни.
Размер набоковых кист варьируется от одного миллиметра до нескольких сантиметров в диаметре, как правило, не больше 2 см.
Симптомы
Наличие кист шейки матки в большинстве случаев проходит для женщины совершенно бессимптомно. Поэтому патологию обнаруживают случайно, во время обычного гинекологического осмотра. Такие образования обычно не доставляют беспокойства женщине, но при достижении размера больше 1 см, они способны нарушить функциональность цервикального канала вплоть до его закупоривания. Внешне это может проявляться такими симптомами:
- болезненные месячные;
- боль внизу живота;
- трудности с зачатием;
- дискомфорт и боль во время секса;
- изменение объема влагалищных выделений;
- кровянистые выделения, не связанные с месячными.
Перечисленные симптомы служат веской причиной для обращения к врачу-гинекологу. Поскольку наботовы кисты не склонны к саморассасыванию, основным методом их лечения является удаление.
Диагностика
Диагностика патологии заключается в инструментальном осмотре шейки матки. При кольпоскопии такие образования визуализируются в форме маленьких бугорков беловато-желтоватого цвета и не очень плотной консистенции. Кисты большого размера хорошо просматриваются и при осмотре с гинекологическими зеркалами. Чтобы дифференцировать заболевание, применяют такие методы исследования:
- мазок на онкоцитологию (ПАП-тест),
- анализы на половые инфекции,
- биопсия шейки матки,
- УЗИ,
- кольпоскопия.
Гинеколог, если стоит вопрос о лечении наботовых кист шейки матки, подходит к лечению только индивидуально, с учетом особенностей организма пациентки.
Лечение кисты шейки матки
Необходимо отметить, что специалисты придерживаются в плане терапии двух мнений. Одни врачи считают хирургическое вмешательство необходимым, чтобы избежать нагноения образований и развития осложнений. Другие придерживаются мнения, что эта патология – условно нормальное состояние матки, для лечения которого лучше применять альтернативные варианты (физиотерапия).
Хирургическое лечение наботовых кист можно проводить в любой день месячного цикла, кроме периода менструации, а также трех дней до и после нее. Стандартное оперативное лечение включает два этапа:
- прокол кист и опорожнение ее полости;
- прижигание образования жидким азотом, электротермокоагулятором, лазером или радиоволновым методом.
После операции может назначаться местная терапия, для ускорения заживления (спринцевания, вагинальные свечи и т. д.). Единственным результативным методом лечения кист шейки матки является их хирургическое удаление. Никакие способы народной медицины избавиться от наботовых кист не помогут!
Специалисты Клиники Современной Медицины используют в лечении кист шейки матки только передовые, щадящие, миниинвазивные хирургические методики. При выборе метода вмешательства обязательно учитываются репродуктивные планы пациентки.
Радиоволновая хирургия позволяет эффективно удалить наботовы кисты даже у совсем юных нерожавших девушек, без формирования постоперационных рубцов или шрамов на шейке матки, что в дальнейшем дает возможность беспрепятственно забеременеть и родить ребенка естественным путем, не опасаясь осложнений в родах.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения гинекологических заболеваний. Мы готовы оказать вам услуги лечения кисты яичника и лечения климакса.
Кистой яичника называют полость, внутри которой скапливается жидкость. Образование имеет ножку и тонкие стенки. В отличие от злокачественной опухоли капсула не растёт за счёт деления клеток. Формирование полости часто наблюдается у женщин детородного возраста. Это определено гормональным фоном и образованием жёлтого тела, которое участвует в процессе подготовки к беременности. Существуют ли таблетки от кисты яичника, и возможно ли её лечение консервативным способом?

Формирование полости часто наблюдается у женщин детородного возраста.
Когда используется медикаментозная терапия?
Не при всех видах опухолей безоперационная терапия бывает эффективной. Чтобы определить тип полости, женщине необходимо пройти ряд инструментальных анализов. Среди них наиболее доступным является УЗИ.
Лечение с помощью препаратов допустимо только при возникновении функциональных кист яичника с гормональным дисбалансом. Они появляются после нарушения естественного выхода фолликула из яичника или при недостаточном рассасывании жёлтого тела. Патология может осложняться появлением нескольких капсул, что становится причиной поликистозной болезни.
При отсутствии гормонального лечения самым негативным последствием опухолей в половых железах является бесплодие. В большинстве случаев медикаментозная терапия даёт шанс женщинам на дальнейшее зачатие.
Группы используемых препаратов
Для лечения опухолей в яичниках подходит заместительная гормональная терапия. Она проводится только по назначению врача на определённый период. В качестве дополнительных средств назначают противомикробные препараты, если лабораторные анализы мазков показали наличие инфекции.
Поддержать организм во время терапии необходимо с помощью витаминов и иммуномодуляторов. Если киста достигла большого размера, у пациентки проявляется боль. Её устраняют с помощью обезболивающих препаратов.
Противозачаточные таблетки представляют собой синтетические гормоны, которые в точности повторяют структуру и действие биологических веществ в организме у женщины. Благодаря регулярному приёму оральных противозачаточных контрацептивов устраняется овуляция. При ней не происходит созревания фолликула или накопления жидкости в капсуле, которая образовалась от его разрыва.
Риск возникновения полости значительно сокращается, а гормональные кисты яичника рассасываются без последствий. Репродуктивная система при приёме таких лекарств не имеет системных изменений, гормональный фон постепенно восстанавливается. Если киста исчезает, женщина снова обретает возможность забеременеть и выносить ребёнка.
Врач может назначать антибактериальные препараты, если параллельно с гормональной кистой в яичнике был обнаружен воспалительный процесс. Наиболее часто определяют аднексит — воспаление половых желез и маточных труб. Инфекции ещё больше усложняют возможность оплодотворения яйцеклетки.

Наиболее часто определяют аднексит — воспаление половых желез и маточных труб.
Курс лечения антибиотиками составляет 3-14 дней в зависимости от углубления инфекции. Самостоятельное употребление лекарств этой группы не рекомендовано. Предварительно проводят лабораторные тесты на уровень лейкоцитов, необходимо сдать мазки на бактериологический посев.
Ферментативные вещества способствуют ускорению метаболизма. При кисте яичника и воспалительных процессах терапия ферментами осуществляется через специальные свечи. Суппозитории способствуют рассасыванию спаек, гноя, сгустков крови и специфической жидкости, заполняющей опухоль.
Для поддержки организма обязательно принимают витамины. Они способствуют ускорению химических реакций в клетках и естественно препятствуют влиянию канцерогенных веществ. К сожалению, вместе с пищей может не поступать достаточного количества этих веществ. Поэтому дополнительно принимают синтетические добавки — витамин Е, А, С, группу В.
Противовоспалительные, спазмолитические или анальгезирующие препараты необходимы, если новообразование яичника проявляется болезненными симптомами. Обычно такое происходит при увеличении стенок полости. Она начинает сдавливать соседние ткани, а дискомфорт распространяется в паховую область, мочевой пузырь.
Большую популярность в лечении болей имеет ибупрофен, реналган, спазмалгон.
Популярные таблетки для лечения кисты
Все медикаменты гормонального типа разделяются по количеству активного вещества. Женщинам, которые не рожали, прописывают слабые дозы гормона. А пациенткам с крупными опухолями показан высокий уровень гормонов в препаратах.
- Регулон;
- Норколут;
- Дюфастон;
- Ригевидон;
- Жанин.
Травы — один из методов, к которому прибегают женщины. Такую терапию обязательно сочетают с медикаментозным лечением, чтобы усилить её эффективность. Курс с отваром травы может продолжаться до 21 дня. Для приготовления снадобья используют листья, стебли или цветки.

Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета.
Лечение бесплодия, вызванного кистой, продолжают до 14 дней в течение 6 месяцев с перерывами на 30 дней. Сушёную траву (10 грамм) заливают 250 мл кипятка и настаивают до характерного цвета. Принимают настой по 15 мл до еды два раза в сутки. При гинекологических воспалительных процессах дозу можно увеличить до 4 раз.
В аптеке продаются готовые таблетки с экстрактом боровой матки, их принимают в соответствии с инструкцией. Перед приёмом отвара и других средств обязательно консультируются с лечащим гинекологом.
Регулон — контрацептивное средство, применяющееся с первых дней менструаций. Препарат пьют по инструкции 21 день, после чего делают перерыв на неделю. Принимают лекарство регулярно, строго придерживаясь инструкции к противопоказаниям.
- На основе ихтиола. Внутри свечей содержится вещество, обладающее мощным антисептическим действием, подавляющим воспалительные процессы. Ихтиоловые суппозитории вводят ректально, что способствует быстрому всасыванию лекарства. Стандартный лечебный курс продолжается не более 10 дней. Побочные эффекты обнаруживают в виде незначительных местных реакций.

Оптимальная доза — две свечи в сутки.
- Дикловит. Противовоспалительный препарат, активное действующее вещество — диклофенак. Суппозитории назначают не только при новообразованиях в яичнике, но и других гинекологических нарушениях, которые сопровождаются болевыми ощущениями. У препарата имеется ряд побочных эффектов. Оптимальная доза — две свечи в сутки.
- Лонгидаза. Используется в лечении и профилактики спаечных процессов на фоне кист, эндометриоза и других нарушений репродуктивной системы. В составе препарата находятся вещества, которые повышают местный иммунитет. Побочный эффект минимален, может проявляться в виде аллергии.

Эффект наблюдается уже к концу первой недели терапии.
- Индометацин. Используется при различных воспалительных состояниях, дисменорее (болезненных менструациях). Выраженный эффект от влияния свечей индометацина наблюдается к концу первой недели терапии.
Утрожестан используется в качестве заместительной терапии от множества гормональных сбоев. Он предотвращает образование кист яичника и миом в полости матки, что делает его эффективным препаратом в лечении образований.

Используется в качестве заместительной терапии от множества гормональных сбоев.
Препарат назначают внутрь по 200 мг два раза в день на протяжении 10 дней со второй фазы менструального цикла (15-24 день). Лекарство принимают незадолго до сна, запивают большим количеством жидкости. Не рекомендовано сочетать препарат с приёмом пищи.
При кистах яичника Дюфастон помогает в лечении бесплодия, нерегулярных менструациях и маточных кровотечений на фоне больших образований. Для получения терапевтического эффекта пьют по 1 таблетке 1 раз в сутки с 14 по 25 день цикла. Рекомендовано провести не менее 6 курсов. Дюфастон при кисте яичника способен устранить прорывные кровотечения и сгладить симптомы поликистоза. Принимают Дюфастон 10 дней от 11 дня цикла.
В стандартной схеме назначают по 5-10 мг препарата за сутки для подавления выработки жёлтого тела и угнетения созревания фолликулов. Употребляют Норколут при кистах до 8 см строго по назначению врача. Препарат имеет ряд противопоказаний. К основному побочному эффекту относится прибавка в весе и отсутствие результата при несоблюдении инструкции.
При отсутствии положительной динамики
Несомненно, соблюдая все рекомендации лечащих специалистов, вылечить патологии яичников медикаментозным способом без операции возможно. Однако если в течение 90 дней либо 3 менструальных циклов медикаментозной терапии положительного эффекта не наблюдается, то лечащий врач будет склоняться к оперативному вмешательству, иначе опухоль может дать осложнения.
Киста яичника является доброкачественным образованием неопухолевого характера, требующим оперативного лечения. Наиболее эффективным методом хирургического вмешательства в данном случае будет лапароскопия — деликатная операция, сопровождающаяся минимальной травмой брюшной полости и позволяющая не повлиять на функциональность яичника.
Лапароскопия применяется для терапии фолликулярных новообразований желтого тела. В подавляющем большинстве случаев докторам удается сохранить орган и не повлиять на его функциональность: после удаления кисты, женщины сохраняют способность к зачатию и вынашиванию плода.
Показания
Одно из самых распространенных заболеваний современной гинекологии — эндометриоидная киста яичника (полое образование размером от 1,5 до 10 см, внутри которого находится старая свернувшаяся кровь коричневого оттенка) — требует врачебной диагностики и хирургического лечения. Соответственно, чем раньше женщина обратится к специалисту, тем меньший урон организму, в частности, репродуктивной функции, будет нанесен.
Планово обследоваться у специалиста следует женщинам с генетической предрасположенностью к фолликулярным образованиям. Киста начинает свое развитие при попадании менструальной крови в полость маточного таза через трубы: клетки внутренней поверхности матки (эндометрия) прикрепляются к различным органам, в том числе, и яичникам, где под действием прогестерона и эстрогена развиваются, вызывая регулярные воспалительные процессы. Биохимические процессы, проходящие при воспалении, нередко приводят к бесплодию.
Обследование может понадобиться при наличии следующих симптомов:
- тазовые боли перед, и во время менструации;
- значительный дискомфорт при половом акте;
- боли при мочеиспускании.
Поскольку зачастую заболевание протекает бессимптомно, и киста может не беспокоить в течение многих лет, исключить риск ее развития поможет плановый осмотр у врача-гинеколога.
В большинстве случаев удаляют кисту яичника в плановом порядке, однако эндометриоидные и другие образования в желтом теле имеют риск разрыва капсулы кисты или нарушения питания. При наличии подобных факторов операция назначается в экстренном порядке и может сопровождаться удалением придатка (трубы и яичника с пораженной стороны).
Перечень заболеваний
Удаление кисты яичника эффективно в борьбе со следующими заболеваниями:
Подготовка
Перед тем, как будет назначена операция по удалению кисты яичника, врач-гинеколог проводит диагностику, которая включает следующие этапы:
- сбор анамнеза;
- мануальный осмотр;
- УЗИ органов малого таза, проводимое не менее чем в двух менструальных циклах;
- кольпоскопия;
- флюрогорафия;
- исследование флоры;
- анализы крови — биохимические, клинические, гистологические (индекс ROMA, СА-125), на определение резус-фактора, группы и свертываемости крови, на ВИЧ и RW;
- МРТ органов малого таза (может потребоваться для более точной постановки диагноза).
Одним из противопоказаний к проведению лапароскопии может быть избыточный вес, поэтому до проведения операции врачом может быть назначена специальная диета и комплекс упражнений, для нормализации показателя массы тела.
За 5-7 дней до операции рекомендуется начать принимать активированный уголь.
Непосредственно накануне операции необходимо принять ванну, удалить волосы с живота и наружных половых органов. Последний прием пищи — до 19:00, питье — в 22:00. Перед операцией необходимо очистить кишечник при помощи клизмы — это значительно упростит проведение хирургического вмешательства, увеличит радиус действия инструментов для лапароскопии и радиус обзора.
Как проходит процедура
- диагностическая лапароскопия (для подтверждения поставленного диагноза);
- терапевтическая лапароскопия (для устранения кисты);
- контрольная лапароскопия (для проверки состояния органа после лечения).
Лапароскопия кисты с сохранением яичника:
- операция проводится под общим наркозом;
- для большего удобства в брюшную полость вводят углекислый газ, который поднимает стенку таким образом, чтобы открыть врачу максимальный обзор органов;
- при лапароскопии на коже живота (передняя брюшная стенка) производятся небольшие надрезы, размером не более 1,5 см (до 4 надрезов);
- через них в стенки полости вводятся троакары для установки камеры и инструментов;
- фолликулу кисты выделяют в пределах здоровых тканей, производя тщательный гемостаз ложа образования, затем на место кисты накладывают несколько внутренних швов подверженных рассасыванию;
- киста помещается в пластиковый контейнер и удаляется через один из надрезов, затем передается для гистологического исследования в лабораторию.
Если на яичнике обнаружена опухоль, поликистоз или рак, назначается резекция яичника. Операция назначается только в крайнем случае и зачастую доктора стараются использовать малоинвазивные методы для лечения кисты яичника.
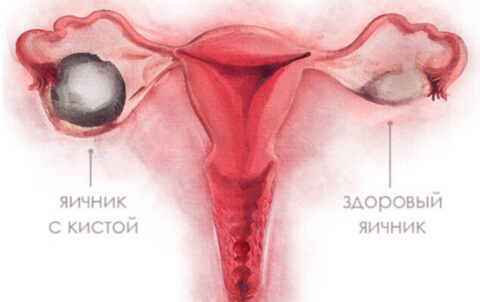
Послеоперационный период
В первые сутки после операции доктором назначаются обезболивающие препараты. При необходимости врач может дополнительно назначить курс антибиотиков. Подниматься с кровати разрешается через 3-5 часов после проведения лапароскопии. Выписка из стационара происходит в течение двух суток при отсутствии осложнений. Снятие швов назначается через 6-7 дней после операции. До начала следующей менструации женщине не рекомендуется поднимать тяжести, испытывать значительные физические нагрузки и вести половую жизнь. Шрамы от операции проходят в короткий срок и становятся незаметны. В течение первых суток, после выхода из наркоза, пациентки могут испытывать боль, которая снимается анестетиками.
После проведения лапароскопии доктором может быть назначена специальная диета, исключающая алкогольные напитки и тяжелую пищу. В первые дни после хирургического вмешательства специалисты рекомендуют употреблять бульоны, кисломолочные продукты, каши, до 1,5 л воды в сутки и придерживаться дробного питания (употреблять пищу небольшими порциями, разделив ее на 5-6 приемов).
На наличие инфекции могут указывать следующие симптомы:
- повышенная температура тела;
- боль внизу живота;
- выделения темного цвета.
Чаще всего осложнения происходят из-за факторов:
- ожирение;
- прием некоторых видов медикаментов;
- употребление алкоголя и табака;
- беременность.
При первых же симптомах недомогания после проведения операции, необходимо незамедлительно обратиться к врачу для УЗИ и детальной диагностики, по результатам которых будет назначено повторное лечение.
Многие женщины переживают за возможность беременности после лапароскопии. Современные технологии малоинвазивного операционного лечения позволяют сохранить репродуктивную способность даже после удаления образования значительных размеров.
Женщине стоит планировать зачатие не ранее, чем через 2-6 месяцев после проведения операции. Также обязательно регулярное посещение лечащего врача для наблюдения за состоянием. Возможно наблюдение в стационаре для детального обследования. Для поддержания здоровья и предотвращения повторного возникновения образований в яичнике врач может назначить медикаментозное лечение, направленное уравновешивание гормонального фона.
В послеоперационный период беременность может не наступать по причине сохранения очага заболевания. В этой ситуации назначается повторная лапароскопия, чтобы окончательно удалить кисту и завершить лечение.
Читайте также:


