Что такое специальное лечение в онкологии
Для лечения опухолевой болезни существуют три основных метода: хирургический, лучевой и лекарственный. С последним часто объединяют все системные способы воздействия на опухоль: гормонотерапию, иммунотерапию, иногда разные виды биотерапии.
Хирургический метод предполагает непосредственное удаление опухоли с соблюдением обязательных правил абластики, специфических принципов онкохирургии. Лучевая терапия - воздействие на опухоль потоком того или иного вида излучения (рентгеновские лучи, гамма-лучи, поток быстрых электронов и т.д.). Химиотерапия - введение в организм лекарственных препаратов, оказывающих повреждающее действие преимущественно на опухолевые клетки. В ряде случаев химиопрепараты могут полностью уничтожать опухоль, но чаще - тормозить ее развитие.
Хирургический метод и лучевое лечение являются локальными методами, воздействующими непосредственно на зону роста самой опухоли, окружающие ткани и пути регионарного метастазирования. Химиотерапия - системный метод лечения, так как препараты действуют на опухолевые клетки в любом месте организма. По современным представлениям, все злокачественные опухоли являются системными заболеваниями. Наиболее целесообразно применение именно химиотерапии. Отсутствие возможности (за редким исключением) изолированного воздействия химиопрепаратов на опухолевые клетки ограничивает ее применение.
Накопленный современной онкологической практикой опыт позволяет при полноценном диагнозе (локализация, стадия, степень дифференцировки, местная распространенность или генерализация) четко рекомендовать наиболее эффективные способы лечения процесса. В случаях ранних стадий злокачественных новообразований или при длительном местном распространении, что является достаточно типичным для опухолей головы и шеи, оправдано и эффектив-
но хирургическое или лучевое лечение, т.е. локальное, являющееся пока основным методом лечения большинства опухолей.
Хирургические вмешательства применялись в лечении онкологических больных давно. Реальные успехи от использования опе- раций появились после формирования основных представлений об опухолевой болезни, как о болезни клетки, т.е. в конце ХIХ-начале ХХ вв. Тогда же были разработаны основные варианты операций и разработаны специальные правила абластики, тщательное соблюдение которых значительно повышает процент успеха хирургического вмешательства. В модифицированном виде большинство этих стан- дартных операций используется и в настоящее время.
Начало развития лучевого лечения злокачественных опухолей относится к первой трети ХХ в. Этот способ лечения для целого ряда новообразований стал методом выбора. В лучевом лечении разрабо- таны различные варианты дистанционного и контактного воздействия на опухоль: дистанционная и внутриполостная гамма-терапия, рентгенотерапия, внедрение носителей излучения в опухолевую ткань (иглы, нити) и т.д. Используются различные приспособления и модификации для защиты здоровых тканей, попадающих в зону облучения.
Начиная с 40-х гг. ХХ в., получила развитие специальная лекарственная терапия злокачественных опухолей. Химиотерапия включает в себя все методы лекарственного воздействия на опухоль: хими- олечение, гормонотерапию, иммунотерапию. Ведутся непрестанно поиски других методов лечения. Активно разрабатываются методы биотерапии рака и фотодинамическая терапия.
За редким исключением любое специальное противоопухолевое лечение следует назначать после морфологической верификации патологического процесса. Кроме подтверждения злокачественности процесса для выбора оптимальной лечебной тактики большое значение имеют макроскопическая форма роста и определенная при морфологическом исследовании степень дифференцировки опухоли.
Современные стандарты радикального лечения онкологических больных предполагают использование всех существующих методов специального противоопухолевого лечения в различном сочетании, что позволяет получать значительно более эффективные результаты, чем от применения одного из видов лечения. Для каждого вида и локализации опухолей известны свои оптимальные варианты лечения, наиболее часто обеспечивающие выздоровление.
Лучшие результаты дает, как правило, комплексная терапия, если она показана и осуществима по объективному статусу больного. Все варианты специального противоопухолевого лечения не безразличны для больного, часто наносят существенный урон деятельности внутренних органов, гормональному статусу и иммунитету. После установления диагноза опухолевого заболевания и оценки распространенности и степени злокачественности прежде чем решать лечебно-тактические задачи, необходимо охарактеризовать общее состояние пациента. С помощью традиционных методов обследования нужно оценить состояние сердечно-сосудистой системы, органов дыхания, желудочно-кишечного тракта, почек, печени, поджелудочной железы и эндокринной системы. Функциональные нарушения, обнаруженные при обследовании, существенным образом влияют на выбор лечебной тактики.
В каждом конкретном случае опухолевого заболевания лечебная тактика первичного лечения определяется консилиумом в составе трех специалистов: хирурга, лучевого и химиотерапевта. Так опре- деляют, какой из существующих вариантов лечения на каком этапе, в каком режиме должен быть использован у данного больного. В случаях появления рецидивов и метастазов, а также при появлении другой опухоли обсуждение плана первичного лечения ех consilium также должно неукоснительно исполняться. Коллегиально обсуждается возможность выполнения радикального лечения в полном объеме с учетом возможных осложнений течения как самого опухолевого процесса, так и сопутствующей патологии. Последняя нередко существенно ограничивает возможности лечения. Они, как и подробная характеристика самой опухоли, должны быть представлены на консилиуме.
В онкологической практике следует различать:
'комбинированное лечение - при использовании нескольких различных методов, имеющих одинаковую направленность; например местное воздействие на опухоль - лучевое и затем операция или в обратном порядке - операция затем облучение;
• сочетанное лечение - применение в рамках одного метода различных способов его проведения, например два вида облучения - дистанционная гамма-терапия и какой-либо из вариантов контактного облучения, химиотерапия + гормонотерапия и др.;
'комплексное лечение - включает противоопухолевое воздействие как местно-регионарного, так и общего типа, например
облучение, операция, полихимиотерапия. Порядок их проведения также может быть различным, но предусматривает исполь- зование трех и более видов лечения: лучевой + химиотерапия + операция, возможно включение фотодинамической терапии и/ или биотерапии и т.д. Для большинства опухолей после проведенного радикального лечения опасность рецидива и метастазов особенно актуальна на протяжении 5 последующих лет. После этого срока смертность среди лиц, перенесших лечение по поводу опухоли, практически совпадает с таковой в соответствующих возрастных группах. Особенно небла- гоприятными в отношении возможности возобновления опухолевого роста являются первые 2 года после радикального лечения. На 3-м году частота рецидивов и метастазирования резко падает. По истечении 3 лет после проведенного радикального лечения ведущими моментами при отсутствии признаков рецидива практически для всех больных становятся степень нарушения функции, осложнения и последствия специального лечения. На протяжении 4-го и 5-го годов отмечаются лишь единичные случаи возобновления опухолевого роста, вследствие чего опасность рецидива или метастазирования в этом периоде перестает быть ведущей в прогностической оценке больного.
Варианты системной химиотерапии разработаны для опухолевой патологии, имеющей изначально системное распространение: лейко- зы или опухоли с ранним, обычно субклиническим, метастазированием (рак молочной железы, герминогенные опухоли и др.).
Методы и виды лечения в онкологии
Алгоритм лечения каждого пациента определяется строго индивидуально в зависимости от морфологического тина опухоли, стадии заболевания, сопутствующей патологии. На современном этапе основные методы лечения онкологических пациентов включают хирургический, лучевой и лекарственный. Но ни один из них не может удовлетворить требованиям клинической практики и в полной мере не отвечает программе радикального лечения рака. Таким образом, для лечения злокачественных опухолей все чаще применяется не один какой-нибудь метод, а их совместное (последовательное или одновременное) использование. Для обозначения таких ситуаций, исходя из представления о сущности каждого метода лечения, используются специальные термины (рис. 11.1).
Комбинированное лечение — вид лечения, при котором используются два или более методов, имеющих одинаковую направленность на опухолевый процесс в местно-регионарной зоне и восполняющих ограничения каждого из них в отдельности. Следовательно, комбинированный метод предусматривает использо-

Рис. 11.1. Варианты использования специальных методов лечения
в онкологии
ванне двух различных воздействий, направленных на местно-регионарные очаги (например, хирургическое + лучевое, лучевое + + хирургическое, лучевое + хирургическое + лучевое и т.д.).
Цель лучевой терапии как компонента комбинированного метода — профилактика рецидивов и метастазов у пациентов с резек- табелъпымм опухолями и повышение радикальности лечения при экономных и органосохраняющих операциях. Лучевая терапия как компонент комбинированного метода может использоваться до, во время или после операции.
Сочетанное лечение применение в рамках одного метода двух и более однотипных, однородных но биологическому воздействию способов, направленных па местно-регионарные очаги (например, дистанционная + контактная лучевая терапия). В принципе сочетанным лечением можно считать использование при химиотерапии различающихся по механизму действия противоопухолевых препаратов (полихимиотерапия) или одновременное системное и регионарное (локальное) их применение.
Комплексное лечение представляет вид терапии, который включает два или более разнородных противоопухолевых воздействий как местпо-рогиопарпого, так и системного характера. Речь идет о проведении в той или иной последовательности комбинации разных методов, направленных на местно-регионарный процесс, а также на уничтожение опухолевых клеток, циркулирующих в кровяном русле. Комплексное лечение может быть проведено в следующих основных вариантах:
- ? предоперационное химио-лучевое лечение + операция + химиотерапия;
- ? химиотерапия + операция (лучевое лечение); операция + + лучевая (химио-) терапия;
- ? лучевое лечение + химиотерапия + эндокрипотерапия.
Лекарственная терапия занимает в комплексном методе одно
из ведущих мест и без нее лечение не может быть названо комплексным.
В рамках комплексного лечения может использоваться предоперационная (пеоадыовантная) химиотерапия с целью уменьшения размеров опухоли и снижения ее агрессивности на определенный период. Далее выполняется операция и последующие противоопухолевые мероприятия. В результате расширяются показания к выполнению радикальных операций и увеличивается эффективность хирургических методов в среднем па 12-15%.
Химиотерапия, проводимая после операции с целью подавления возможных субклинических очагов опухолевого роста, злокачественных клеток в зоне операции и кровеносном русле, называется адъювантной. Ее следует отличать от химиотерапии в качестве самостоятельного воздействия на первичную, рецидивную опухоль и выявленные метастазы.
Многокомпонентное (мультимодальное, мул ьтидисципл и парное) лечение — комплексная терапия, дополненная применением средств и способов, существенно модифицирующих чувствительность злокачественных опухолей к химио- и радиотерапевтическим воздействиям и повышающих эффективность лечения. В частности, для увеличения разрыва между степенью лучевого повреждения опухоли и нормальных тканей (расширения радиотерапевтического интервала) создается новая аппаратура для лучевой терапии, разрабатываются новые подходы к режимам и дозам облучения, способы защиты нормальных тканей и органов; для увеличения терапевтического интервала цитостатиков (разрыва между лечебной и токсической дозой препарата) новые препараты и их комбинации направленного действия.
Достаточно эффективны и относительно доступны варианты химического и физического воздействия, избирательно усиливающие чувствительность опухолевых клеток к лекарственной и (или) лучевой терапии или защищающие от повреждения нормальные ткани. В качестве таких модификаторов используются гипербарическая оксигенация, локальная и общая гипоксия, вещества синхронизаторы клеточного цикла, гипергликемия, ультразвук, фотодинамическая терапия, электромагнитные поля, гипертермия и др. Еще большие клинические возможности может иметь полирадиомодификация — одновременное или последовательное применение нескольких модифицирующих агентов.
Таким образом, общая схема и планирование специального лечения онкологического пациента отражаются так, как представлено па рис. 11.2, 11.3:
В зависимости от цели и задач лечение онкологических пациентов может быть радикальным, паллиативным и симптоматическим.

Рис. 11.2. Виды специального лечения злокачественных новообразований

Рис. 11.3. Планирование лечения онкологическим пациентам
Паллиативное лечение вследствие ряда причин (чаще всего связанных с распространением опухоли) заведомо не позволяет излечить пациента. Его цель прямое или косвенное воздействие на опухолевые очаги для уменьшения их массы и задержки роста, а значит, продление жизни пациента на более или менее длительный срок при лучшем ее качестве.
Симптоматическое лечение не предусматривает достижения противоопухолевого эффекта, а направлено лишь па устранение или ослабление тягостных для пациента проявлений основного заболевания и его осложнений (или осложнений противоопухолевого лечения). Чаще всего симптоматическая терапия направлена па лечение болевого синдрома, инфекционных и метаболических осложнений, может осуществляться и хирургическими методами (перевязка сосудов при кровотечениях, наложение обходных анастомозов или наружных свищей при непроходимости желудочно- кишечного тракта, трахеостомия и т.п.).
За последние десятилетия наука серьезно продвинулась вперед в лечении рака. И хотя полная победа над этим заболеванием еще довольно далека, у врачей с каждым годом становится все больше эффективных инструментов для борьбы с опухолями.
Один из них – активизация собственного иммунитета человека против раковых клеток. Именно в иммуноонкологии сегодня проводится максимальное количество исследований и разрабатывается наибольшее число противоопухолевых препаратов.
В чем плюсы и методы механизма, за открытие которого была присвоена Нобелевская премия, беседуем с заведующей дневным стационаром №3 Алтайского краевого онкологического диспансера, кандидатом медицинских наук Еленой Россохой.

Заведующая дневным стационаром №3 Алтайского краевого онкологического диспансера, кандидат медицинских наук Елена Россоха. Фото: Юлия КОРЧАГИНА
- Елена Ивановна, расскажите, как в норме действует иммунный ответ на возникновение злокачественных клеток?
- Иммунитет – это уникальная способность организма защищать себя от губительного воздействия внешних и внутренних потенциально опасных факторов, каковыми являются, в том числе, и раковые клетки.
Давайте разберемся, что такое рак? В норме все клетки организма проходят строго определенные стадии развития, выполняют заданные функции, размножаются по установленным правилам, а со временем стареют и умирают. Эта запрограммированная обязательная смерть нормальных клеток называется апоптоз. Но иногда у обычной клетки в силу ряда причин происходит сбой в программе деления – она приобретает способность делиться очень быстро и бесконечное количество раз, становится потенциально бессмертной - злокачественной.
Опухолевые клетки ежедневно появляются в организме любого человека и отличаются от здоровых наличием аномального белка - ракового антигена. Но в норме иммунитет вовремя распознает угрозу и уничтожает чужеродные элементы с помощью Т-лимфоцитов и других компонентов.
Кстати
Доказано, что если иммунитет подавлен ( ВИЧ , терапия иммуносупрессорами после пересадки органов), то риск развития онкологических заболеваний высок. И наоборот, раковые опухоли могут проходить сами собой без какого-либо специального лечения. Это явление получило название синдрома Перегрина по имени молодого священника, жившего в Италии в конце XIII века. У него была саркома (костная опухоль), требующая ампутации ноги. Хирургия тех времен не могла ему помочь, и юноше оставалось только уповать на Бога. Спустя некоторое время опухоль чудесным образом исчезла, а Святой Перегрин прожил долгую жизнь и умер в возрасте 80 лет без признаков рецидива.
- Почему же в какой-то момент иммунитет ослабляет свою защиту?
-В настоящее время механизмы взаимодействия опухолей и иммунной системы активно изучаются.

В иммуноонкологии сегодня проводится максимальное количество исследований и разрабатывается наибольшее число противоопухолевых препаратов. Фото: Юлия КОРЧАГИНА
Кстати
За открытие иммунных контрольных точек PD-1 и CTLA-4, американцу Джеймсу Эллисону и японцу Тасуко Хондзё в 2018 году была вручена Нобелевская премия. Это открытие позволило совершить прорыв в лечении некоторых ранее смертельных опухолей.
- В чем отличие иммунотерапии от других видов лекарственного противоопухолевого лечения?
- Можно сказать, что открытие принципов иммунотерапии изменило саму парадигму противоопухолевой терапии. Раньше в ее основе лежало воздействие на опухолевую клетку. Сейчас в центре внимания онкологов находится иммунная система человека, возможности ее перепрограммирования и восстановления способности самостоятельно противостоять злокачественным опухолям.
- Какие виды опухолей можно лечить с помощью иммунотерапии, и какова эффективность такого лечения?
- В первую очередь, это распространенные метастатические процессы, 3 и 4 стадии рака, когда удалить злокачественное новообразование с помощью операции невозможно. Что касается видов опухолей, то иммунотерапию можно применить практически ко всем из них. Рак легкого, мочеполовой системы у мужчин и женщин, молочной железы, различные виды лимфом, опухоли головы и шеи, меланома.
Кстати, впервые подобные препараты начали использовать именно при меланоме. Это очень агрессивные опухоли, характеризующиеся быстрым ростом и метастазированием. Еще несколько лет назад такие пациенты, даже получая специальное противоопухолевое лечение, жили максимум шесть месяцев. Сейчас благодаря иммунотерапии, медиана выживаемости для них выросла до нескольких лет.
В лечении злокачественной меланомы достигнут самый высокий прогресс. Пожалуй, самый известный онкобольной, излечившийся благодаря иммунотерапии, бывший презедент США Джимми Картер. В возрасте 90 лет он сообщил об успешно перенесенной операции по удалению опухоли печени. Однако вскоре стало известно, что это - метастаз меланомы, тогда же были выявлены и метастазы в головной мозг. Немедленно начатая иммунотерапия дала результаты - уже через год лечения сообщалось, что у экс- президента не обнаружено никаких следов онкологических образований.
Вообще, в последние годы темпы появления новых лекарств для борьбы с опухолями, ускорились в геометрической прогрессии. Сейчас любая уважающая себя фармацевтическая компания одновременно разрабатывает десятки молекул. Не факт, что из каждой из них на выходе появится новый противоопухолевый препарат, но, тем не менее, благодаря такой высокой заинтересованности производителей, в мире регулярно появляются новые эффективные лекарства.
- Если механизм иммунотерапии так эффективен, прост и органичен замыслу самой природы, почему одним пациентам назначают такие препараты, а другим, с таким же диагнозом, - нет?
- Рак настолько сложное заболевание, что вряд ли когда-нибудь будет придумано универсальное лекарство от этой болезни. Поэтому и иммунотерапия – это не панацея, а всего лишь еще одна очень хорошая лекарственная опция.
Почему мы не назначаем одинаковые препараты пациентам с одинаковыми диагнозами - а что вы считаете одинаковым диагнозом? Это раньше мы лечили рак легкого, рак груди, рак почки и так далее. Сейчас пациента с таким определением статуса болезни ни один врач не сможет лечить эффективно.

Иногда у обычной клетки в силу ряда причин происходит сбой в программе деления – она приобретает способность делиться очень быстро и бесконечное количество раз, становится потенциально бессмертной - злокачественной. Фото: Юлия КОРЧАГИНА
Ученые давно доказали, что не существует абсолютно одинаковых раков. Поэтому мы сейчас лечим не опухоли, а их особенности - наличие определенных биомаркеров. В иммунотерапии это уровень экспрессии рецептора PD-L1 на опухолевых клетках. И чем этот уровень этот выше, тем более результативным будет лечение. Вот почему персонализация - тренд современной онкологии.
Онкологи уже научились применять иммунопрепараты не только в монорежиме, но и эффективно использовать их в сочетании с химиопрепаратами, таргетными и даже другими иммунными препаратами. Причем, комбинация двух или нескольких средств, как правило, имеет синергетический эффект, они многократно усиливают действие друг друга.
Полностью излечить метастатический процесс, к сожалению, нельзя. Наша задача, чтобы пациент жил долго и в хорошем качестве. И сегодня мы научились переводить рак в длительное хроническое течение, назначая последовательную терапию при прогрессировании заболевания.
- Может ли человек сам, не дожидаясь лечения в стационаре, купить иммунологический препарат и начать его использовать самостоятельно? Ведь многие из них выпускаются в форме таблеток – ничего сложного.
- Ни в коем случае! Любой иммунологический препарат должен приниматься под контролем врача, имеющего опыт работы с подобными средствами.
Иммунологические препараты при неграмотном применении могут вызывать тяжелые побочные явления. Например, у пациента появилась высокая температура, кашель одышка. Что это – аутоиммунная или обычная пневмония? Знать это крайне важно, ведь при схожем названии тактика лечения будет принципиально различной.
Токсичная реакция на иммунологический препарат может развиться как через несколько дней, так и через несколько лет после его применения, может пройти почти сразу, а может сохраняться годами. Понимание первопричин каждого из явлений крайне важно для его успешного лечения.
Конечно, такие тяжелые побочные эффекты развиваются редко, поэтому мы успешно лечим наших пациентов в условиях дневного стационара, однако быть готовыми к ним просто необходимо. Тем более не понятно, зачем так рисковать собственным здоровьем, ведь все препараты есть в наличии в диспансере, и пациенты получают их абсолютно бесплатно. А это отнюдь немалые деньги – одно введение такого препарата может стоить 500 тысяч рублей, а общий курс составляет до 18 процедур.
- Почему так дорого?
- Разработка нового иммунологического препарата стоит порядка миллиарда долларов. Это многоуровневый процесс, в ходе которого сначала изучаются общие и специфические свойства препарата, потом его тестируют на животных, затем на добровольцах, следующим этапом изучают степень его токсичности, и так далее.
На входе может стартовать десять потенциальных лекарств, а лет эдак через двадцать к финишу придет лишь один препарат. И только семь лет после разработки формула защищается патентом, по истечении этого срока буквально на следующий день заранее скопированный препарат начинает продаваться гораздо дешевле. Вот производители и успевают отбить затраты и заработать на своем изобретении.
- Можно ли профилактически укрепить иммунитет конкретно против онкологии?
- К сожалению, это невозможно. Иммунитету все равно, против кого бороться, для него и раковая клетка и вирус гриппа – одинаково опасны. Он либо работает, либо нет. Чтобы увереннее противостоять, в том числе развитию злокачественных патологий, нужно укреплять свой иммунный ответ в целом. Рекомендации тут стандартные: здоровый образ жизни, отказ от вредных привычек, правильное питание, постоянный контроль за хроническими болезнями высокого онкориска. Кроме этого существуют и специфические меры профилактики, например, вакцинация против рака шейки матки.
Ну а если есть выраженные проблемы с иммунитетом – частые простуды, головные боли, усталость, упадок сил, сонливость, раздражительность – то лучше обратиться к врачу.
- Ваше мнение: действительно ли иммунотерапия – это прорыв в онкологии, как об этом сейчас говорят?
- Это несомненный прорыв. Появление современных иммунных препаратов коренным образом изменило подход к терапии злокачественных опухолей. У этой категории лекарств есть важная особенность: однажды получив полный ответ на иммунотерапию, мы сохраняем его на годы. У цитостатиков и таргетных препаратов такого нет, там этот эффект длится в среднем от полугода до года. То, что новые препараты дают возможность превратить ра нее считавшееся смертельным заболевание в контролируемую хроническую болезнь или полностью от нее излечиться, вселяет надежду в миллионы больных.
Да, мы пока не можем вылечить всех. Но можем выделить иммунозависимую популяцию и полечить ее. Например, для рака легкого это около 25% всех пациентов. Это уже немало!
Бывает, что опухоли уходят полностью, как в случае со Святым Перегрином, однако следует признать, что это случается крайне редко. Чаще – они значительно уменьшаются в размерах или полностью регрессируют и такое состояние при назначении иммунотерапии может длиться очень долго. Сейчас все эти эффекты изучаются более активно, и я уверена, что ученых ждет еще масса революционных открытий.
С развитием науки клинические онкологи все больше узнают о процессах формирования злокачественных новообразований. Понимание клеточных, молекулярных и генных механизмов дает возможность разрабатывать новые средства борьбы с опухолями. Несмотря на то, что сражение идет с переменным успехом, врачам удается отвоевать больше жизней, чем раньше.
Классическая триада лечения онкологии (хирургия, лучевая и химиотерапия) пополняются новыми, направленными на опухоль и более щадящими для организма, методами. К традиционным способам терапии формируются обновленные подходы.
Лечение онкологии в зависимости от стадии заболевания

Для классификации опухолевого процесса используют различные показатели, такие как структурные и анатомические особенности, размеры и скорость роста, локализацию и риск метастазирования.
Всего выделяют пять стадий развития онкозаболеваний. В зависимости от того, на какой стадии выявлено заболевание и начато лечение, составляется план лечебных мероприятий, а также определяется прогноз.
Чем в более ранней стадии начато лечение онкологии, тем выше шансы на полное выздоровление и тем менее агрессивной и масштабной будет терапия.
0 стадия — опухоли любой локализации. Границы очага не выходят за границу эпителиального слоя клеток, из которых произошла опухоль. Такой рак при своевременном адекватном лечении можно полностью вылечить.
I стадия — рак распространяется в границах органа. Если такую опухоль вовремя выявить и удалить, то прогноз в целом благоприятный.
II стадия — практически все опухоли на этой стадии в границах органа, но с большим проникновением вглубь или больших размеров. Здесь уже прогноз зависит от вида опухоли и ее расположения.
III стадия — опухоль и дальше прогрессирует, дает метастазы в регионарные лимфоузлы, но отдаленных метастазов, как правило, еще нет. Это может дать надежду на продление жизни. Но общий прогноз зависит от целого ряда факторов: типа опухоли, ее анатомических особенностей, нарушений функции соседних органов, сопутствующих заболеваний и общего состояния пациента.
IV стадия — распространенная. Первичные очаги большого размера, часто прорастающие в соседние органы, нарушение кровоснабжения, поражение регионарных и отдаленных лимфоузлов, общая интоксикация. Для облегчения состояния проводится паллиативное и симптоматическое лечение.
Лечение рака с помощью оперативного вмешательства: от радикальных операций к органосохраняющим
Хирургические вмешательства по-прежнему остаются стандартом лечения рака с вполне удовлетворительными результатами. В этой области онкологи достигли большого мастерства.
Операции при лечении опухолевых заболеваний могут быть:
- Радикальными. Предусматривается полное удаление первичного новообразования и его метастазов. После такого вмешательства в организме не остается очагов опухоли, которые можно определить каким-либо диагностическим методом.
- Паллиативными. После такого хирургического лечения в организме могут оставаться опухолевые очаги. Основная задача — предотвратить тяжелые осложнения, связанные с ростом опухоли (кровотечения, сдавливания соседних органов и сосудов, резкое сужение просвета или уменьшение полости органа).
Последние достижения хирургической (в т.ч. роботизированной) техники позволяют расширить количество органосохраняющих операций, число вмешательств, которые выполняются в один этап, уменьшить послеоперационные осложнения и сократить реабилитационный период.
Кроме того, в настоящее время до 54,3% увеличилось число случаев лечения рака, когда хирургический способ использовался как самостоятельный. Особенно эффективен он при раке почки, меланоме кожи, раке щитовидной железы.
В комбинации с другими методами в РФ оперативное лечение опухолей проводится в 85% случаев. Это говорит о том, что хирургия лидирует в лечении злокачественных новообразований. Намного чаще стали использоваться эндоскопические, в том числе лапароскопические методы, которые меньше травмируют ткани, окружающие опухоль, и дают возможность сохранить орган. Конечно, специалисты, в первую очередь, оценивают индивидуальную клиническую ситуацию, стадию, распространенность и тип рака, состояние пациента. И только потом коллегиально (на онкоконсилиуме) принимают решение в пользу открытой операции или эндоскопического вмешательства.
Также доказано, что результат лечения при меланоме кожи мало зависит от того, насколько широко иссекли ткани в районе опухоли, то есть достаточно отступить всего на 1–2 см (а не до 15 см, как было принято ранее).
Изменилось отношение и к лечению рака молочной железы — от радикальной мастэктомии (полного удаления вместе с группой лимфоузлов) до органосохраняющей операции и одномоментной пластики.
Используются инструменты (например, электронож), которые помогают более строго следовать таким принципам хирургического лечения, как
- Абластика — резекция (иссечение) пораженного органа в пределах здоровых тканей для уменьшения риска распространений опухолевых клеток по кровеносным сосудам.
- Антибластика — уничтожение раковых клеток, которые остались в зоне оперативного вмешательства с помощью промывания специальными растворами или облучения.
Хотите мы вам перезвоним?
Лучевая терапия в лечении онкологии
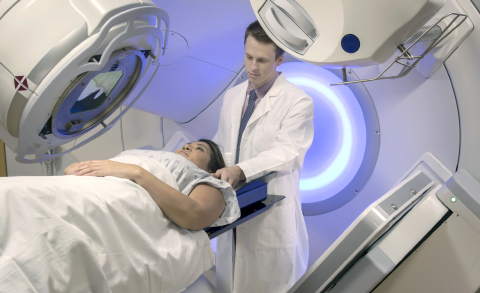
Лучевая терапия в составе комплексной или комбинированной применяется сейчас в 60–70% случаев онкозаболеваний и приводит к выздоровлению у половины пациентов. Методы постоянно совершенствуются, чтобы при минимальном воздействии на здоровые ткани достичь наибольшего результата по удалению опухоли.
Для лучевой терапии используют ионизирующее излучение. Оно может отличаться по механизму биологического действия, проникающей способности и распределению энергии. В клинической практике чаще других применяют фотонное излучение, к которому относится:
- Гамма-излучение — излучение от радионуклидов, проникающее на глубину до 1 м и больше.
- Рентгеновское (с помощью рентген-аппаратов) — излучение вследствие перехода электронов в ядре с орбиты на орбиту.
- Тормозное излучение — получают с помощью протонных ускорителей.
Также используется корпускулярное излучение (от ядерных частиц). Виды: бета-излучение, позитронное излучение, альфа-частицы.
Основные источники ионизирующего излучения — это естественные и искусственные радионуклиды (радиоактивные вещества) и специальные аппараты — ускорители, генераторы нейтронов, рентгеновские аппараты.
Возможно дистанционное, контактное и внутреннее облучение, при котором радионуклиды вводятся внутривенно или через рот.
При дистанционной лучевой терапии источник излучения (в основном фотонного) удален от опухоли на 80–100 см. При контактном облучении, которое называется брахитерапия, источник находится на близком расстоянии, до 30 см, от опухолевого очага или в непосредственном контакте. Это более щадящий вид терапии. Основные виды контактного облучения: внутриполостное, внутритканевое, аппликационное (на поверхности тела).
Под действием ионизирующего излучения образуются свободные радикалы, которые повреждают клетки, также нарушается воспроизведение ДНК и деление клеток, что приводит к уничтожению опухоли. При этом есть мгновенное действие и отсроченное.
В сочетании с хирургическими методами лечения рака применяется:
- предоперационная — для понижения жизнеспособности клеток опухоли перед операцией;
- интраоперационная — облучение зоны опухоли во время операции для предупреждения развития рецидивов и метастазов;
- послеоперационная лучевая терапия — для предупреждения метастазов после нерадикального удаления опухоли.
Для того чтобы общая реакция организма на лучевую терапию была менее выраженной, современные методики дополняются способами визуализации опухоли, в том числе 3D, а также фиксирующими приспособлениями. Это помогает наиболее точно воздействовать на опухоль.
Лучевая терапия хорошо сочетается и с лекарственными методами лечения онкологии.
Химиотерапия
Химиотерапевтические методы лечения рака (и монотерапия, и комбинированное применение средств) связаны с действием лекарственных препаратов на опухолевые клетки в определенных фазах их развития.
В зависимости от места химиотерапии в лечении опухолевого заболевания выделяют:
- Адъювантную химиотерапию — дополнение к основному (хирургическому или лучевому) методу лечения. Назначают при высоком риске развития метастазов или рецидива — повторной опухоли, когда первичный очаг уже удален.
- Неадъювантную химиотерапию, которая проводится перед удалением опухоли хирургическим или другим путем. Цель — уменьшить объем образования, чтобы выполнить менее травматичную операцию, возможно, органосохраняющую.
- Первичную химиотерапию при неоперабельном раке или развитии множественных метастазов. Задача — продлить жизнь пациента с сохранением ее качества. Используются наименее токсичные препараты, удобные для введения.
При полихимиотерапии подбираются препараты с различным механизмом действия.
Возможна цитостатическая терапия, когда препарат замедляет развитие опухоли и цитотоксическая, если раковые клетки уничтожаются.
В зависимости от того, на каком этапе и каким образом химиопрепарат действует на клетку, его относят к той или иной группе:
- Алкилирующие агенты: хлорэтиламины, эфиры дисульфоновых кислот, производные нитрозметилмочевины, соединения платины, триазины. Действуют на клетки, которые активно делятся, независимо от фазы клеточного цикла. Механизм действия: повреждение ДНК атипичной клетки, мутация и гибель. Имеют широкий спектр активности, поэтому возможно их назначение для лечения любой чувствительной опухоли (рак молочной железы, бронхов, желудочно-кишечного тракта, головы, шеи и головного мозга). Их недостаток в высокой токсичности и для здоровых клеток. Особенно важно угнетение кроветворения, с которым очень тяжело справиться. Кроме того, эти препараты могут вызвать почечную недостаточность и другие нарушения в мочевыводящей системе.
- Антиметаболиты: антагонисты фолиевой кислоты, аналоги пиримидина, пурина, аденозина. По структуре схожи с веществами, которые участвуют в продукции ДНК и РНК, встраиваются в них и нарушают синтез нуклеотидов, в результате чего клетка гибнет. Особенно хорошо действуют на клетки, которые интенсивно делятся. Применяются для лечения злокачественных опухолей желудка и кишечника, молочной железы, костей и мягких тканей. Также угнетают кроветворение, приводят к поражению кишечника.
- Противоопухолевые антибиотики: доксиорубицин (с самым широким спектром), блеомицин, митомицин и другие. Активно действуют на клетки медленно растущих опухолей. Проявляют разнообразное действие — от нарушения воспроизведения ДНК до торможения активности определенных ферментов. Эффективны для лечения опухолей молочной железы, опорно-двигательного аппарата, лимфом. Токсичны в отношении кроветворения и сердечной мышцы.
- Антимитогенные: винкаалкалоиды, таксаны. Останавливают или нарушают митоз (деление) клеток, в результате чего наступает их гибель. Применяются для химиотерапии рака молочной железы и яичников, бронхолегочной системы. Из токсических реакций опасны нарушение кроветворения, неврологические расстройства, паралич кишечника, аллергические проявления.
- Ингибиторы ДНК-топоизомеразIиII: производные камптотецина, эпиподофиллотоксины. Механизм действия состоит в нарушении работы ферментов, которые участвуют в синтезе ДНК, что приводит к обрыву деления клеток и их разрушению. Эффективны для лечения рака толстого кишечника, рака легкого и яичников. Так же, как и другие цитостатики, угнетают кроветворение, могут вызвать сильную диарею.
Гормонотерапия при лечении онкологии
Одним из направлений химиотерапии является терапия гормонами, которую еще называют эндокринотерапия. Дело в том, что отдельные опухоли растут из-за гормональной стимуляции, поэтому удалив источник гормонов, можно остановить развитие злокачественного процесса. При этом такого воздействия можно добиться хирургическим путем (удаление органа, в котором синтезируются гормоны), с помощью лучевой терапии и введением лекарственных препаратов (гормонов и антигормонов).
Главная цель введения гормонов — это блокировка патологических сигналов.
- Антиэстрогены — блокируют эстрогеновые рецепторы. Используют в лечении гормонзависимого рака молочной железы.
- Ингибиторы ароматазы — снижают количество эстрогенов у пациенток в менопаузе.
- Кортикостероиды — разрушают клетки лимфоидных опухолей, а также назначаются для уменьшения токсического действия прочих цитостатиков на печень и другие органы (при тошноте и рвоте).
- Андрогены — подавляют деление раковых клеток при метастазах рака молочной железы.
- Антиандрогены — не дают андрогенам связываться с рецепторами тканей при раке предстательной железы.
- Агонисты LH-RH — угнетают синтез тестостерона и эстрогена.
- Прогестины — при раке эндометрия блокируют развитие опухолевых клеток.
Иммунотерапия
Один из самых прогрессивных методов лечения онкозаболеваний, который позволяет действовать на раковые клетки высокоспецифическими механизмами. Применяется в комбинации с другими способами терапии.
Иммунотерапия дает возможность организму сформировать иммунный ответ на опухоль, проявить цитотоксическое действие, а также повысить иммунную защиту.
Применяются следующие группы препаратов:
- Иммуномодуляторы (пассивная иммунотерапия): цитокины (интерфероны, интерлейкины), иммуноглобулины, вещества микробного происхождения — для коррекции иммунитета.
- Моноклональные антитела (активная иммунотерапия) — для воздействия на поверхностные антигены опухолевых клеток, которое приводит к гибели клеток.
Таргетная терапия
Это новый метод лечения онкологии и метастазов. Он призван действовать только на определенные мишени. Это могут быть рецепторы гормонов, гены, ферменты. Также происходит повреждение структур, которые питают опухоль, или выключение внутриклеточных обменных процессов за счет нарушений в цепочке биохимических реакций.
В настоящее время применяется для лечения устойчивых к терапии видов рака, может значительно повысить эффект от лечения в сочетании с химиотерапией. С препаратами для таргетной терапии возможно лечение даже запущенных стадий.
Доказана эффективность для лечения рака молочной железы, рака легкого, меланомы и других.
Под контролем онкологов проходит не только терапия опухоли, но и лечение сопутствующих заболеваний, профилактика и уменьшение побочных эффектов, а также полный курс реабилитационных мероприятий.
Читайте также:

