Злокачественный буллезный эпидермолиз новорожденного
Механобуллезные заболевания (буллезный эпидермолиз, БЭ) представляют собой гетерогенную группу пузырных дерматозов, для которых характерно образование очагов после травмы кожи. Варианты буллезного эпидермолиза (БЭ) дифференцируют по типу наследования, мутациям специфических генов, клинической картине, гистопатологическим и биологическим маркерам. Хотя пузыри могут появиться при рождении или в неонатальный период, первая манифестация легких форм с локализованными очагами часто запаздывает до наступления старшего детского или взрослого возраста.
Классификация буллезного эпидермолиза (БЭ) на три основных типа учитывает слой, в котором происходит образование пузыря. При простом буллезном эпидермолизе (БЭ) пузыри образуются внутри эпидермиса, и клинически заболевание протекает в легкой форме. При пограничном БЭ пузыри образуются в зоне дермо-эпидермального соединения, обычно на уровне светлой пластинки базальной мембраны. Хотя заболевание у пациентов может протекать в легкой форме, сравнимой с простым БЭ, у некоторых детей образование пузырей прогрессирует с поражением слизистых оболочек и желудочно-кишечного тракта (ЖКТ), ребенок утрачивает жизненную силу, становится пассивным, развивается сепсис с летальным исходом в первые 2 года жизни.
Для дистрофического буллезного эпидермолиза (БЭ) характерны рубцующиеся пузыри, которые образуются в дерме, под зоной базальной мембраны. Пузыри могут располагаться на ладонях и подошвах или распространяются с поражением зубо-челюстной системы, ногтей, дыхательных путей и пищевода.
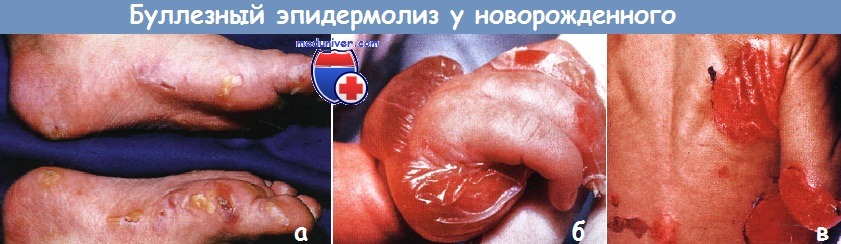
а - простой буллезный эпидермолиз (БЭ). Многочисленные пузыри образуются, прежде всего, на участках давления в области кистей и стоп.
б, в - пограничный буллезный эпидермолиз (БЭ). У этого ребенка обширное поражение наблюдалось при рождении.
(б) Обратите внимание на эрозии и крупный интактный пузырь над большим пальцем и тыльной стороной кисти.
(в) Крупные оголенные участки на спине и ягодицах.
После исключения инфекции у детей с рецидивирующими пузырями следует подозревать буллезный эпидермолиз (БЭ). Семейный анамнез и обследование других членов семьи помогают установить клинический диагноз. Биопсия кожи для иммунологического картирования и/или электронной микроскопии обеспечивает точную идентификацию плоскостного слоя кожи, в котором образуется пузырь. С семьей следует обсудить необходимость генетического консультирования и пренатальной диагностики, особенно в случае тяжелых вариантов заболевания. При некоторых вариантах возможен прена-тальный диагноз с использованием генных маркеров на амниоцитах или с применением электронной микроскопии биопсий кожи плода.
Для детей без буллезного эпидермолиза (БЭ) в семейном анамнезе сделать прогноз в период новорожденности трудно. Младенцы с дистрофическим буллезным эпидермолизом (БЭ) могут развиваться очень хорошо, в то время как у детей с пограничным вариантом заболевание после периода стабилизации может прогрессивно ухудшаться. В такой ситуации врачу следует успокоить родителей и отложить обсуждение прогноза на время после периода наблюдения.
Терапия зависит от тяжести буллезного эпидермолиза (БЭ). При легких вариантах пациенты учатся избегать травм, которые способствуют образованию пузырей. При боли и крупных пузырях можно аккуратно вскрыть покрышку очага или вырезать в ней квадратное окошко и наложить местную мазь с антибиотиком и стерильный бинт. Пластыри приклеивают с повязки на повязку, избегая контакта с кожей.
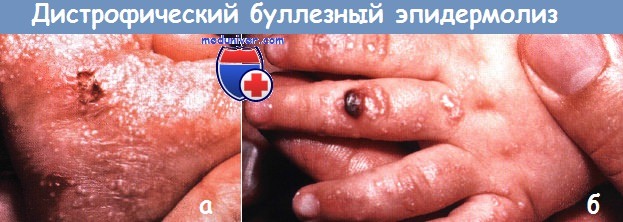
Дистрофический буллезный эпидермолиз (БЭ):
(а) Пузыри, эрозии и сотни милиумов наблюдаются на ступне и лодыжке и на
(б) кисти у этого новорожденного
При тяжелом течении врач должен организовать мультидисциплинарный подход к ведению пациентов. В лечении ребенка должны принимать участие дерматолог, офтальмолог, гастроэнтеролог, отоларинголог, пластический хирург, торакальный хирург, стоматолог и физиотерапевт.
Профилактика включает избегание травм кожи и слизистых оболочек и раннюю терапию инфекций топическими или системными антибиотиками. Может потребоваться восполнение железа вследствие хронических потерь крови через кожу. Для сохранения влаги, уменьшения боли и ускоренного заживления эрозий и язв применяются повязки Adaptic®, Telfa® и бинт Vaseline®. Местные повязки аккуратно фиксируют, обертывая чистым марлевым или самофиксирующимся бинтом Kling®, и удаляют с помощью замачивания, не разрывая свежую грануляционную ткань.
Полупроницаемые повязки (N-ter-Face®, Ensure®, Vigilon®, Mepilex, Mepitel) и герметичные повязки (Duoderm®, Comfeel®) помогают в терапии стойких ран. Хорошее питание обязательно для заживления кожи и нормального роста и развития.
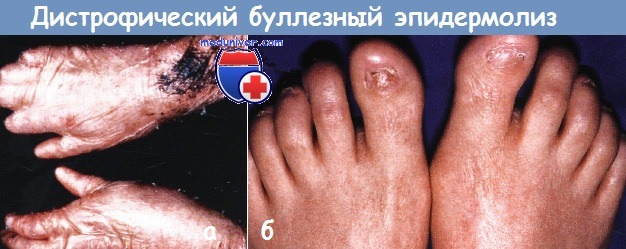
Дистрофический буллезный эпидермолиз (БЭ):
а - у этого ребенка тяжелое рубцевание сковало пальцы и привело к синдактилии
б - рецидивирующие пузыри привели к рубцеванию и перманентной утрате ногтей у этого подростка.
Причины
Симптомы
В зависимости от формы заболевания, различаются признаки проявления врождённой патологии. Простая форма буллезного эпидермолиза встречается крайне редко.
- Сразу после рождения можно определить развитие буллёзного эпидермолиза по появлению пузырьков. При незначительном давлении на кожу или трении наблюдаются пузырьки с серозной жидкостью внутри.
- У большинства новорождённых младенцев признаки патологии заметны сразу после родов. Во время родового процесса происходит сильное воздействие на кожу грудничка, поэтому через несколько минут после появления на свет можно заметить образование пузырьков.
- Вокруг пузырька кожа не воспалена.
- Размер высыпаний может быть от нескольких миллиметров до нескольких сантиметров.
- Наиболее распространёнными местами локализации пузырьков являются кисти рук, стопы и голени, а также колени и локти. Не наблюдаются высыпания на слизистой оболочке при этой форме недуга.
- Возникшие пузырьки могут быть вскрыты естественным и искусственным путём.
- При простой форме заболевания не наблюдается образование дистрофии и рубцевания тканей после устранения пузырей.
- Может возникать потливость стоп и ладоней.
- Общее самочувствие малыша нормальное.
- Появляются болезненные ощущения в периоды активности ребёнка: на кожу оказывается воздействие, что провоцирует возникновение пузырьков с жидкостью.
При наличии дистрофической формы буллёзного эпидермолиза, признаки недуга немного отличаются от простой формы.
- Пузырьки могут возникать не только на коже, но и на слизистых оболочках.
- Ощущается сильный зуд кожного покрова.
- Заметно ухудшение состояния ногтей и волос.
- Возможно отслаивание кожи.
- Содержимое пузырьков может быть кровянистым, и при их устранении образовываются язвы и рубцы.
- Высыпания могут возникать на любом участке тела и увеличиваться в размерах.
- Диагностировать врождённую патологию обычно можно в первые часы после появления младенца на свет.
- Происходит составление семейного анамнеза.
- Для изучения формы и постановки точного диагноза проводится гистологическое исследование содержания пузырьков.
- Проводятся анализы высыпаний на обнаружение эозинофилов.
Осложнения
Чем опасен буллёзный эпидермолиз у малыша?
Лечение
- Самостоятельно лечить данное заболевание нельзя. Если признаки буллёзного эпидермолиза были обнаружены вне стен роддома, родители должны обратиться за врачебной помощью.
- Мамы и папы должны следить, чтобы было минимальное воздействие на кожный покров новорождённого.
- Необходимо следить за состоянием здоровья грудничка и предупреждать развитие других инфекций в его организме.
- Независимо от формы заболевания, ребёнку желательно обеспечить грудное вскармливание на длительный период времени. Мамино молоко поможет в формировании иммунитета и предупреждении осложнений и опасных последствий.
- Обычно врачи назначают искусственное вскрытие пузырьков и смазывание их антисептическими средствами. Эту процедуру необходимо делать по несколько раз в день.
- Нельзя использовать пластыри и повязки, чтобы избежать дополнительного воздействия на кожный покров.
В настоящее время нет возможности полностью вылечить данную патологию. Врач подбирает терапию, учитывая симптомы проявления буллёзного эпидермолиза.
- При тяжёлой форме заболевания может быть назначен приём глюкостериодных гормональных препаратов.
- Возможно использование анаболических средств и антибактериальных препаратов широкого спектра действия.
- В некоторых случаях требуется переливание плазмы.
- Во время лечения следует осуществлять постоянный контроль состояния крови для предупреждения развития анемии.
- Для обработки вскрывшихся пузырьков используются антисептические средства.
- Также применяются мази, крема и гели.
- Может быть назначено физиолечение для облегчения состояния младенца.
Профилактика
Предотвратить это заболевание невозможно, так как неизвестна его причина возникновения. Во время беременности во втором триместре можно пройти процедуру биопсии образцов кожи плода, если в семье были зафиксированы случаи возникновения буллёзного эпидермолиза. Но предупредить дальнейшее развитие заболевание при положительных результатах исследования нельзя.
Организм человека — очень сложная система, малейший сбой которой может повлечь за собой изменения в работе многих систем. Зачастую ребенок только успел появиться на свет, а его уже сопровождают неприятные заболевания. К сожалению, природу не обманешь, и нарушения на генном уровне могут проявляться с первых дней жизни. Так, диагноз буллезный эпидермолиз относится именно к таким заболеваниям.
- Особенности диагноза буллезный эпидермолиз и его симптомы
- Причина возникновения эпидермолиза буллезного
- Различные формы эпидермолиза
- Простой вид
- Дистрофический вид
- Пограничный вид
- Синдром Киндлера
- Своевременная диагностика
- Методы лечения буллезного эпидермолиза
- Продолжительность жизни с буллезным эпидермолизом
Особенности диагноза буллезный эпидермолиз и его симптомы
Буллезный эпидермолиз — это термин, объединяющий группу болезней, характеризующихся появлением пузырей и эрозионных участков на коже или слизистых оболочках. При этом кожные покровы очень ранимы, легко поддаются травмированию и обладают повышенной чувствительностью — таких пациентов часто называют дети-бабочки, ведь эпидермолиз проявляется в первые месяцы или сразу после рождения. Нужно отметить, что рассматриваемая болезнь проявляется из-за изменений на генетическом уровне, чаще всего передающихся по наследству.
Буллезный эпидермолиз достаточно редкое заболевание — встречается у одного из десятков или сотен тысяч пациентов. Как правило, оно проявляется с самого рождения и в зависимости от разновидностей его симптомы с возрастом могут угасать, или становиться более явными. Зачастую болезнь может затрагивать и другие жизненно-важные системы организма, а также сопровождаться развитием инфекции.
Особенность состоит в том, что мутации затрагивают гены в различных слоях кожного покрова, которые кодируют белки. При этом изменения могут происходить не в одном гене, а сразу в нескольких — зачастую болезнь нарушает структуру более 10 генов.
Отличительными признаками данного диагноза являются следующие симптомы:
- наличие на коже пузырей, наполненных жидкостью без цвета и запаха, которые заживают без рубцов, или оставляя их;
- появление эрозии кожи;
- повышенная чувствительность кожных покровов и склонность к появлению травм, трещин и микроповреждений при малейшем воздействии;
В зависимости от тяжести и типа буллезного эпидермолиза возможны и другие, более тяжелые симптомы, которые рассматриваются в индивидуальном порядке.
Симптомы зачастую проявляются в первые часы жизни новорожденного, поэтому квалификация и осведомленность медицинского персонала будет немаловажным в дальнейшем лечении пациента.
Причина возникновения эпидермолиза буллезного
Основная причина — генетическая предрасположенность к мутации генов, отвечающих за кодирование белков, которая передается по наследству от родителей к детям.
Как правило, это происходит двумя способами:
- Аутосомно-доминантный — характерен для простого типа буллезного эпидермолиза.
- Аутосомно-рецессивный — для пограничного.
Еще один тип — дистрофический — может наследоваться обоими способами.

Мужчины и женщины имеют одинаковую степень риска проявления данной болезни. Это достаточно редкое явление, но его примеры существуют. Данный опыт используется для научных исследований и разработки методов лечения.
При планировании ребенка важно уточнить информацию о наличии у родителей наследственных заболеваний, возможно, пройти некоторые генетические исследования, которые позволят предупредить развитие серьезных патологий. Также родителям из группы риска при установлении факта беременности желательно проходить все запланированные обследования и скрининги для выявления отклонений в развитии плода.
Различные формы эпидермолиза
Классификация буллезного эпидермолиза основана на возможности появления пузырей на различных уровнях слоев кожи.

Каждая форма разделяется на несколько подвидов в зависимости от следующих факторов:
- генотипа;
- фенотипа;
- принципа наследования.
Выделяют несколько различных форм.
Ему свойственно образование пузырей в верхних слоях кожи. Их локализация — стопы, кисти рук, в тяжелых случаях может быть поражено все тело человека. При легкой степени поражения пузыри проходят без появления рубцов, но из-за чрезмерной чувствительности кожи возможно появление рецидивов .

Среди подтипов простого вида выделяют два основных:
- Локализованный — при котором обострение эпидермолиза происходит в летний период. Пузыри появляются на ладонях, стопах или по всему телу, но с возрастом их количество, как правило, снижается. Болезнь может сопровождать несколько поколений.
- Генерализованный тип Доулинга-Меары — одна из самых тяжелых форм буллезного эпидермолиза. Она характеризуется появлением пузырей уже с самого рождения.
Дополнительными симптомами могут быть:
- гиперпигментация;
- некоторые разновидности гиперкератоза;
- мили (мелкие узелки белого цвета);
- нарушение слизистых оболочек;
- появление рубцов;
- дистрофия ногтевых пластин, сращение пальцев;
- заболевания сердечно-сосудистой системы;
- нарушение развития и задержка роста.
Данная разновидность зачастую имеет неблагоприятный прогноз — высока смертность новорожденных с таким диагнозом.
Характеризуется появлением пузырей на уровне верхних частей сосочкового слоя кожи, но при этом ниже уровня плотной пластины. Локализация пузырей — в основном руки и ноги, иногда все тело. Симптомы в большинстве случаев стандартны — эрозия, пузыри, рубцевание, дистрофия или утрата ногтевых пластин. Часты рецидивы заболевания. В большинстве случаев отличается тяжелым поражением кожных покровов.

Различают два основных подтипа в зависимости от вида наследования:
- доминантный;
- рецессивный.
В зависимости от подтипа диагноза возможны следующие осложнения:
- задержка развития;
- появление контрактуры суставов — ограничение их движения;
- проблемы с функционированием желудочно-кишечного тракта;
- анемия;
- заболевания роговицы глаз;
- высокий риск развития онкологических заболеваний.
Для этого вида характерно появление пузырей в слоях кожи, которые соответствуют уровню светлой пластины кожи.

- повышенная чувствительность и ранимость кожи и слизистых оболочек;
- появление пузырей, которые проходят без образования рубцов или с рубцеванием;
- образование грануляционной ткани — соединительной ткани, которая образуется на месте повреждений при их заживлении;
- повреждение зубной эмали.
Выделяют два подтипа данной формы:
- Подтип Херлитца, которому свойственно:
- большое количество пузырей;
- наличие эрозий и рубцов;
- заболевание или полное отсутствие ногтевых пластин;
- милии;
- тяжелые заболевания ротовой полости — кариес, воспаление мягких тканей, нарушение эмалевого покрытия зубов.
Дополнительными симптомами запущенной стадии могут быть анемия, пневмония, сепсис, заболевания глаз, нарушения работы желудочно-кишечного тракта, очаги грануляционной ткани на лице и в области подмышек.
- Подтип Не Херлитца, его симптомами могут быть:
- очаги пузырей и эрозии на коже;
- образование корок и рубцов;
- заболевания ногтей;
- кариес и нарушение эмали.
Симптомы обоих подтипов похожи, но вид Херлитца отличается более тяжелыми поражениями организма.
Отдельный вид, — при котором появление пузырей возможно на различных уровнях слоев кожи верхних и нижних конечностей. Их образование происходит уже к моменту рождения малыша. Помимо образования пузырей возможны следующие симптомы:
- развитие кариеса, пародонтита и других заболеваний полости рта;
- нарушение работы желудочно-кишечного тракта;
- развитие заболеваний глаз;
- дистрофия ногтей;
- появление проблем в функционировании мочеполовой системы.
По мере роста пациента количество вновь образующихся пузырей снижается, но при этом кожа становится очень тонкой, чувствительной, возможно появление мелких кровеносных сосудов, располагающихся близко к поверхности кожи.
Своевременная диагностика
Медицинское лечение при данном заболевании начинается с диагностики — она дает возможность установить точный диагноз, включая подтип эпидермолиза, что дает возможность назначения конкретного лечения. Помимо внешнего осмотра проводится ряд специфических исследований:
- иммунофлюоресценция;
- иммуногистология;
Они позволяют оценить уровень нарушения структуры генов и глубину затронутых болезнью слоев кожи.

- биопсия;
- генетический анализ;
- микроскопия — для оценки состояния внутренних слоев кожи.
Обязателен сбор анамнеза пациента — получение информации о наличии семейных заболеваний, длительности болезни, ее проявлениях и симптомах, и комплексное обследование всех систем организма, анализы мочи и крови.
Своевременная диагностика и определение точного диагноза — подтипа буллезного эпидермолиза может дать возможность для улучшения качества жизни маленького пациента и создания препятствия для развития рецидивов заболевания.
Методы лечения буллезного эпидермолиза
Как правило, назначается комплексное систематическое лечение, которое может включать в себя следующие составляющие:
- Гигиенические процедуры пузырей, ран, очагов эрозии и язв на коже. Это необходимо для их скорейшего зарастания и уменьшения вероятности их разрастания — в качестве повязок чаще всего используют специальные не прилипающие бинты без вылезающих ниточек, способных травмировать нежную кожу пациента.
- Протеиновая терапия — требующая введения в организм некоторого количества белка.
- Клеточная терапия, при которой в организм пациента вводятся клетки, содержащие здоровые гены, отвечающие за кодирование белка.
- Генная терапия, характеризующаяся в организм генов, заменяющих таковые с нарушенной структурой.
- Некоторые методы комбинированного лечения.
- Применение для лечения стволовых клеток мозга, как донорских, так и собственных.
- Использование специализированных лекарственных препаратов, препятствующих блокировке кодирования белка.
- Лечение сопутствующих заболеваний — в зависимости от их тяжести и степени поражения организма.
Нужно отметить, что в настоящее время ведется активная работа по научным разработкам методов лечения буллезного эпидермолиза, как в Российской Федерации, так и за рубежом. Но единого способа диагностики и лечения данной болезни пока нет, а квалификация специалистов не везде на должном уровне, что не дает гарантии на благополучный исход для пациентов с подобным диагнозом.
Продолжительность жизни с буллезным эпидермолизом
Исход болезни и продолжительность жизни с диагнозом буллезного эпидермолиза напрямую зависит от степени изменения структуры генов и глубины поражения тканей и всего организма в целом. На состояние пациента влияет также подтип эпидермолиза. Простые формы могут протекать относительно легче более тяжелых, сопровождающихся образованием большого количества пузырей, развитием инфекционного процесса и нарушением функций внутренних органов и систем организма. Второй вариант течения болезни часто заканчивается летальным исходом еще в младенческом возрасте.
Продолжительность жизни людей с таким диагнозом, как правило, невысока. Помимо медицинских показаний, она зависит от степени ухода за больным — в данном случае родителям нужно приложить максимум усилий и терпения — это даст возможность улучшить качество жизни маленького пациента.
В медицинской истории описаны случаи так называемого обратного мозаицизма — когда при унаследованной мутации, изменяющей структуру определенных генов, происходит их восстановление вследствие работы определенных систем организма и новых изменений на генном уровне. Этот процесс крайне редкий, но, все же, такое чудо имеет место быть.
Каким бы неприятным ни казался диагноз, современная медицина может творить чудеса. Своевременная диагностика, грамотное лечение и регулярные обследования могут дать возможность для благополучного исхода болезни или некоторого улучшения качества жизни пациента. Конечно, результат в немалой степени зависит от тяжести болезни и общего состояния здоровья пациента, а в данном случае, к сожалению, генетические предрасположенности изменить невозможно.
Буллезный эпидермолиз – это большая группа наследственных заболеваний, для которых характерно образование на слизистых оболочках и кожных покровах пузырей (спонтанное или под влиянием незначительного травмирующего воздействия). Показатель заболеваемости буллезным эпидермолизом составляет от 1 до 3 случаев на 100 000 населения.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Причины и факторы риска
В зависимости от вида заболевания буллезный эпидермолиз наследуется либо по аутосомно-доминантному, либо по аутосомно-рецессивному типу. Мутации могут локализоваться более чем в 10 генах. Эти мутации влекут нарушение синтеза белковых молекул, обеспечивающих упругость кожи (коллагена, кератина и др.).
Формы заболевания
В зависимости от локализации пузырей выделяются следующие формы буллезного эпидермолиза:
- Простая. Патологический процесс не затрагивает нижние слои кожи. Заболевание характеризуется образованием пузырей в полости рта, утолщением кожи подошв и ладоней. Заживление лопнувших пузырей происходит без образования рубцов.
- Пограничная. Пузыри формируются в зоне дермо-эпидермального соединения. При тяжелом течении они образуются в органах мочеполовой системы, кишечника и пищевода. Возможен летальный исход.
- Дистрофическая. Клинические проявления различаются в зависимости от типа наследования. Для заболеваний с рецессивным типом наследования характерны образование пузырей в пищеводе, срастание пальцев рук и ног, а также повышенный риск развития рака кожи. Заболевания с доминантным типом наследования проявляются появлением пузырей на коже в области локтевых и коленных суставов, на слизистых оболочках.
- Злокачественная. Сразу после рождения на коже и слизистых оболочках ребенка появляется генерализованная геморрагическая сыпь. После вскрытия пузырьков на их месте образуются длительно не заживающие эрозии. Присоединение вторичной гноеродной инфекции становится причиной развития сепсиса и гибели новорожденного.
Симптомы
Клинические проявления буллезного эпидермолиза:
- легкая травмируемость кожных покровов;
- милиумы (мелкие прыщи белого цвета);
- пузыри и эрозии на коже и слизистых оболочках;
- отсутствие или утолщение ногтевых пластинок;
- утолщение кожных покровов ладоней и подошв;
- атрофические рубцы на месте заживления эрозий;
- нарушения пигментации кожи;
- отсутствие или поредение волос;
- нарушение потоотделения (усиление или уменьшение);
- сращение пальцев рук и ног;
- подверженность кариесу;
- частая рвота;
- дисфагия;
- склонность к запорам;
- замедленный рост;
- низкая масса тела.
Диагностика
Диагностика буллезного эпидермолиза может быть пренатальной (до рождения ребенка) и постнатальной (после рождения).
Пренатальная диагностика основывается на генетическом анализе амниотической жидкости, получаемой в ходе амниоцентеза, выполняемого после 17-й недели беременности.
При выявлении у плода генетических мутаций, характерных для тяжелых форм буллезного эпидермолиза (злокачественной, дистрофической), семейной паре рекомендуют прерывание беременности по медицинским показаниям.
Постнатальная проводится методами электронной микроскопии (ТЕМ) и иммунофлюоресцентного генетического картирования (IAM). Для этого необходимы образцы кожи с неповрежденных и поврежденных участков; их получают путем биопсии.
Немаловажную роль в диагностике буллезного эпидермолиза играет анализ ДНК. Он позволяет выявить локализацию мутировавшего гена, а также определить тип наследования заболевания.
Лечение
Специфических методов терапии буллезного эпидермолиза не существует, лечение симптоматическое. Основные усилия направлены на предупреждение травмирования кожных покровов, а также профилактику присоединения вторичной пиогенной инфекции.
При тяжелом течении буллезного эпидермолиза местная терапия дополняется системным применением кортикостероидов.
Возможные осложнения и последствия
Основное осложнение буллезного эпидермолиза – нагноение эрозированной поверхности в результате присоединения вторичной инфекции. При сниженном иммунитете возможно распространение гнойной инфекции (вплоть до развития сепсиса).
Показатель заболеваемости буллезным эпидермолизом составляет от 1 до 3 случаев на 100 000 населения.
Прогноз
Прогноз при буллезном эпидермолизе во многом определяется формой заболевания. Наиболее благоприятен он для простой формы.
Профилактика
Поскольку буллезный эпидермолиз является наследственным заболеванием, специфических мер его профилактики не существует. Если в роду были случаи данного заболевания, то семейной паре на этапе планирования беременности рекомендуется медико-генетическое консультирование. Во втором триместре беременности показано выполнение амниоцентеза с последующим гистологическим и генетическим анализом полученного пунктата. При выявлении у плода генетических мутаций, характерных для тяжелых форм буллезного эпидермолиза (злокачественной, дистрофической), семейной паре рекомендуют прерывание беременности по медицинским показаниям.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Врождённый буллёзный эпидермолиз — генетическое заболевание, которое характеризуется многообразием форм, но объединяет их поражение кожного покрова.
Причины возникновения заболевания
Буллёзный эпидермолиз — врождённое, наследственное, генетическое заболевание. Развивается оно вследствие мутации генов, которые кодируют специальные белки кожи, обеспечивающие связь между дермой и эпидермисом. Такую функцию выполняют около 15 генов, способных к новым мутациям.
Провоцирующими факторами для развития заболевания могут быть:
- травмы кожного покрова;
- изменения температуры окружающей среды;
- неудобная одежда или обувь.
Трудностью для диагностики является то, что каждая форма заболевания имеет различные причины. Простой буллёзный эпидермолиз вызывается мутацией KRT5 и KRT14 генов. Такой вид заболевания наследуется по аутосомно-доминантному механизму наследования. При данной ситуации происходит нарушение баланса между белками и ферментами. При повреждении кожного покрова структурные белки разрушаются, и развивается отторжение эпидермиса.
Более тяжёлой формой заболевания является пограничная. Такой вид буллёзного эпидермолиза вызывается мутацией в генах LAMB3 и LAMA3. Данная форма наследуется по аутосомно-рецессивному типу. Страдают белки коллагена. Поэтому, помимо образования пузырей, кожный покров при такой форме склонен в повышенной ломкости.
Дистрофический тип буллёзного эпидермолиза может наследоваться как по аутосомно-доминантному типу, так и по аутосомно-рецессивному. Мишенью поражения становится коллаген 7-го типа, кодирующийся дефектным геном COL7A1. Такой коллаген отвечает за состояние соединительной ткани во всех органах и системах. Поэтому вместе с поражением кожного покрова у пациентов выявляются контрактуры суставов, злокачественные новообразования, которые могут развиваться на месте рубцов (заживших эрозий).
Механизм развития заболевания
Механизм развития некоторых форм заболевания имеет незначительные особенности, но в целом патогенез буллёзного эпидермолиза сводится к нарушению функционирования ферментов под воздействием генных мутаций. Такие изменения разрушают белки, необходимые для постройки прочных связей между слоями кожи. Если связи непрочны или вовсе отсутствуют, то клинически это проявляется отторжением верхних слоёв эпидермиса, иными словами, образованием пузырей.
Классификация булялезного эпидермолиза
На сегодняшний день выделено 4 основных типа и 6 подтипов заболевания. Внутри подтипов существует около 30 клинических форм.
- Простой буллёзный эпидермолиз имеет 2 основных подтипа: супрабазальный и базальный. Такой тип заболевания имеет 14 клинических форм. В данной ситуации поражаются белки эпидермиса, поэтому пузырьки образуются интраэпидермальные, то есть внутри эпидермиса.
- Пограничный буллёзный эпидермолиз также в своём составе содержит 2 подтипа: генерализованный и локализованный. Клинических форм насчитывается порядка 8. Называется данная форма пограничной, так как образуется в светлой пластинке базальной мембраны эпидермиса.
- Дистрофический буллёзный эпидермолиз протекает более тяжело, так как образование пузырей происходит в сосочковом слое дермы под плотной пластинкой базальной мембраны эпидермиса. В этом случае заживление эрозий происходит медленно, характерно появление рубцов. Делится такой тип на 2 подтипа по варианту наследования: доминантный и рецессивный.
- Синдром Киндлера является наиболее неизученной на сегодняшний день формой буллёзного эпидермолиза. Встречается данный синдром крайне редко и характеризуется наличием пузырей во всех слоях кожи.
Клиническая картина
Для всех форм буллёзного эпидермолиза характерно наличие пузырей. Они имеют шаровидную форму, всегда наполнены жидкостью. Пузыри образуются в местах трения или травмы, для повреждения кожного покрова хватает незначительного воздействия извне. Для дистрофической формы характерно появление вялых пузырей, жидкость смещается в зависимости от положения тела. Клинических форм существует большое количество, но важно иметь представление о наиболее часто встречающихся типах заболевания.
Среди простого буллёзного эпидермолиза следует выделить: тяжёлый генерализованный (синдром Кебнера), локализованный (синдром Вебера — Коккейна), герпетиформный (синдром Доулинг — Меара).
Синдром Кебнера. Заболевание выявляется в раннем возрасте практически с первых дней жизни. На коже ребёнка появляются генерализованные обширные пузыри. Чаще начинаются со стоп. Далее с возрастом наблюдаются утолщённые участки на стопах, повышенная влажность ладошек. Ухудшается состояние кожного покрова летом, так как тёплое время года негативно влияет на кожу, вызывая повышенную потливость. В зимнее время отмечается значительное улучшение. В период полового созревания и климакса у женщин состояние кожи также заметно улучшается.
Синдром Вебера — Коккейна появляется чаше в возрасте, когда ребёнок начинает вставать на ножки или ходить. Называется такой синдром локализованным, так как поражение кожного покрова приходится на стопы и ладони. Данная форма заболевания характеризуется образованием пузырей в ответ на травматизацию кожного покрова. В более сознательном возрасте, когда малыш играет игрушками или хлопает в ладоши, появляются пузыри на местах трения или травм. Прогрессирование заболевания наблюдается до 4 — 5-летнего возраста. Затем в период полого созревания отмечается улучшение. Потливость ладошек и стоп сохраняется длительное время.
Синдром Доулинг — Меара. Множество пузырей на коже можно уже наблюдать в первые дни жизни. Характерным отличием служит появление изменений на слизистой оболочке полости рта, а также отсутствие связи с травматизацией. Пузыри склонны к группировке. Данная форма заболевания быстро развивается до 1 года жизни ребёнка, затем можно увидеть положительную динамику, даже полное исчезновение симптомов болезни. Нередко можно визуализировать гнойное содержание пузырей и формирование корочек. После их исчезновения остаётся стойкая пигментация. Спустя 2 — 3 года болезни можно чётко отметить связь со временем года (летом ухудшение, зимой улучшение). Помимо кожных проявлений часто можно наблюдать симптомы: бледность, вялость, головокружения, запоры, анемию. Такое заболевание является фактором риска для развития базальноклеточного рака кожи.
Среди пограничного типа буллёзного эпидермолиза наиболее популярными являются клинические формы: генерализованная тяжёлая летальная (синдром Герлитца), среднетяжёлая, с поздней манифестацией.
Пограничный генерализованный тяжёлый летальный синдром Герлитца. Данный тип заболевания характеризуется полиморфизмом клинических проявлений. Начинается появление симптомов с первых дней жизни или сразу после рождения. На кожном покрове и слизистой оболочке полости рта новорождённого ребёнка наблюдаются множественные, вялые, быстро вскрывающиеся пузыри. Придатки кожи также подвергаются изменениям. Отмечается деформация ногтей или их отсутствие. При прорезывании зубов выявляется гипоплазия эмали. Заживление пузырей на слизистой полости рта не проходит бесследно, оставляя сужение ротовой щели. Поражение глаз может приводить к сращению век. В более старшем возрасте развивается диффузная алопеция (поредение волос), плоскоклеточный рак кожи. При таком заболевании поражается довольно большое количество органов и систем. Это приводит к отставанию в физическом развитии, анемии, нарушению дыхания, пневмонии, сепсису. Именно последние проявления заболевания приводят к летальному исходу. Смертность при данной форме крайне высока.
Пограничный генерализованный среднетяжёлый буллёзный эпидермолиз. Начальные проявления не отличаются от тяжёлой формы заболевания. Также начинаются с появления пузырей на кистях и стопах. Но разрешение патологического процесса происходит быстрее, кожный покров эпителизируется, и состояние кожи заметно улучшается со временем. Некожные симптомы также встречаются, но риск смертельного исхода значительно ниже.
Пограничный буллёзный эпидермолиз с поздней манифестацией. Отличительной особенностью является то, что данная форма проявляется не в период новорождённости, а в дошкольном или школьном возрасте. Также появление пузырей начинается с ладоней или стоп, реже на других участках кожи. Ногти могут отсутствовать. Выявляют гипоплазию зубной эмали. Атрофия кожного покрова развивается медленно.
Дистрофический тип буллёзного эпидермолиза делится на 2 варианта: доминантный и рецессивный, при этом последний имеет несколько клинических форм.
Доминантный дистофический буллёзный эпидермолиз. Как правило, дебютирует заболевание после первого месяца жизни. Могут появляться пузыри спонтанно, но чаще они образуются в местах трения. К 5 годам новые элементы практически не наблюдаются. Проявляются лишь после значительной травмы или ушиба или на месте заживления давних эрозий. Полное улучшение кожного покрова регистрируется в возрасте 10 лет. Период полового созревания также способствует окончательному восстановлению кожи. Ногтевые пластинки, которые были поражены в период активного появления пузырей, вновь не восстанавливаются.
Рецессивный дистрофический тяжёлый генерализованный буллёзный эпидермолиз (синдром Аллопо-Сименса). Данный синдром среди дистрофических форм буллёзного эпидермолиза является самым тяжёлым. Заболевание регистрируется с самого рождения. Нередко дети появляются на свет без эпидермиса. На коже новорождённого появляется множество пузырей и эрозий, которые могут заживать в течение нескольких месяцев. На месте заживших поражённых участков появляются рубцы, ограничивающие движения. Слизистая оболочка также подвержена образованию пузырей, эрозий и рубцеванию. Перерождение слизистой во рту ведёт к атрофии сосочков языка, сужению ротовой щели, дефекту речи. Рубцевание в пищеводе ведёт к его сужению и, следствием этого является нарушение глотания, пищеводный рефлюкс (обратный запрос пищи). При изменениях слизистой оболочки прямой кишки происходит сужение просвета органа с явлениями запора. Помимо вышеперечисленных проявлений, у больного можно отметить выпадение зубов, почечную недостаточность, остеопороз, деформации кистей и стоп, боли в суставах и мышцах, анемию, отставание в физическом и нервно-психическом развитии. Такие проявления болезни существенно ухудшают качество жизни ребёнка. Отсроченным проявлением может быть плоскоклеточный рак кожи.
Рецессивный дистрофический инверсный буллёзный эпидермолиз. Проявляется заболевание с первых недель жизни ребёнка. По мере взросления пациента развивается алопеция, приводящая к полному исчезновению волос на теле. Поражение слизистых оболочек ведёт к сужению поражённых органов. К 30 годам у больного развивается плоскоклеточный рак кожи.
Синдром Киндлера. Клинические проявления заболевания не отличаются от типичных симптомов буллёзного эпидермолиза, но выраженность их превосходит все формы. Заболевание характеризуется поражением всех слоёв кожи и слизистой оболочки. Поражаются все органы и системы. Деформируются суставы, конечности, пальцы. Например, после заживления эрозий, кожа фаланг пальцев рубцуется так, что фиброзные перетяжки способствуют к самопроизвольной ампутации.
Осложнения буллёзного эпидермолиза встречаются довольно часто. Наиболее серьёзным последствием является плоскоклеточный рак кожи. Он развивается на наиболее поражённых участках кожного покрова и склонен к быстрому метастазированию.
Диагностика заболевания
На сегодняшний день пренатальная диагностика (во время беременности) буллёзного эпидермолиза существует и заключается она в проведении генетического анализа.
Гистологическое исследование поражённого участка кожи позволяет убедиться в наличии заболевания, но не определяет форму буллёзного эпидермолиза.
Для более точной диагностики требуется углублённое исследование материала методом непрямой иммунофлюоресценции. Данная процедура требует соблюдения ряда правил сбора биоптата. Материал забирают на границе видимо здоровой кожи со свежим пузырём. Такой метод позволяет определить уровень поражения и, следовательно, установить форму заболевания.
Пациенту требуется постоянный контроль общего анализа мочи и крови, а также регулярная консультация офтальмолога, гастроэнтеролог, кардиолога, хирурга, гинеколога, уролога, стоматолога, оториноларинголога, онколога при наличии осложнений.
Принципы лечения
Основные принципы направлены на уход за поражённой поверхностью кожного покрова и слизистых оболочек, лечение осложнений.
- Режим. Следует избегать физических нагрузок, которые могут привезти к травматизации кожного покрова, а также к повышенному потоотделению.
Показания к госпитализации:
- распространённое поражение кожи и слизистых оболочек;
- наличие осложнений заболевания, в зависимости от их характера, пациент может быть госпитализирован либо в хирургическое отделение, либо соматическое.
- Диета. Данный принцип имеет огромную роль в лечении буллёзного эпидермолиза. Питание больных должно быть правильным, сбалансированным и получать ребёнок необходимые питательные вещества обязан в полном объёме. Это так важно, потому что пациент теряет много жидкости, а с ней и необходимые элементы, в процессе образования пузырей. Когда у ребёнка обнаруживается поражение ротовой полости, то пища должна быть щадящей, протёртой, не горячей. Диету рекомендуется обогащать белками, жирами, углеводами, витаминами, микроэлементами. А также необходимо ребёнку получать большое количество жидкости, в связи с постоянными потерями. Помимо правильного питания, больному следует применять витаминные комплексы и минералы, такие как железо, цинк, кальций.
- Уход за поражённой кожей и слизистыми оболочками.
Пузыри вскрывают иглой, обработанной раствором антисептиков. Прокол рекомендуется в 2 местах для выхода жидкости, при этом, не задевая дно пузыря. Содержимое удаляют марлевыми салфетками. Важно не делать резких движений и аккуратно, промакивающими движениями, убирать жидкость. Затем необходима обработка раствором антисептика (водные растворы: хлоргексидина биглюконат 0,05%, метилтиониния хлорид 1%, гидроксиметилхиноксалиндиоксид 1%). После обработки пузырей накладывается специальная стерильная повязка. Перевязочный материал должен быть без клеевой основы, чтобы не происходило прилипание к коже больного. Предпочтение отдают липидо-коллоидным повязкам с восковым покрытием, а также с гидрогелевым или силиконовым покрытием. Если происходит инфицирование поражённых участков кожи, то следует использовать перевязочный материал с антимикробным и антисептическим действием. Для фиксации используют вторичные перевязки в виде трубчатых бинтов. В случае прилипания повязки к коже ребёнка, рекомендуется наносить очиститель для кожи в виде спрея, для профилактики болезненных ощущений у пациента. Для быстрой эпителизации и регенерации эрозий используют декспантенол. Обработка слизистой оболочки включает в себя полоскание раствором хлоргексидина и использование геля Холисал.
- Антибактериальная терапия. Назначается при выраженном инфицировании кожного покрова. Применяют антибактериальные препараты: Амоксиклав, Ципрофлоксацин, Клиндамицин. Курс должен составлять не менее 10 суток.
- Антигистаминная терапия. Нередко больные испытывают зуд под повязками. В таких случаях показаны антигистаминные препараты: Эбастин, Лоратадин, Цетиризин.
- Болеутоляющая терапия. В очагах поражения может беспокоить болезненность. С целью уменьшения боли назначают: Парацетамол, Ибупрофен.
- Лечение осложнений. В связи с большим охватом поражения различных органов и систем, больному может потребоваться целый ряд консультаций других специалистов и выполнение рекомендаций по лечению осложнений.
Профилактика
Самым лучшим профилактическим мероприятием для всех заболеваний является пренатальная диагностика. Медико-генетическое консультирование поможет избежать тяжёлых заболеваний и оценить риск рождения больного ребёнка.
При развитии заболевания следует избегать травматизации кожи, повышенного потоотделения. Носить свободную одежду и обувь из качественных и натуральных материалов. Уход за кожей, своевременная смена повязок уменьшает площадь поражения. Для своевременного выявления осложнений требуется постоянная консультация специалистов и регулярная сдача анализов.
Заключение
Несмотря на то, что буллёзный эпидермолиз — заболевание с серьёзным прогнозом, на сегодняшний день существует пренатальная диагностика, которая позволяет определить наличие тяжёлой патологии. Проблема данной болезни заключается в постоянной потребности перевязочных материалов, которые имеют высокую стоимость. Но только специальные повязки способны улучшить качество жизни больного, предотвратить контрактуры, и, следовательно, инвалидизацию пациента.
Читайте также:

