Злокачественные опухоли относятся к зрелым незрелым
VI РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
НЕЗРЕЛЫЕ ТЕРАТОМЫ ЯИЧНИКОВ
(клинико-морфологические особенности, лечение)
И.Ю. Давыдова, В.В. Кузнецов, А.И. Карселадзе, О.В. Губина
Одной из самых серьезных проблем современной онкогинекологии являются опухоли яичников. Первое место по частоте занимают эпителиальные новообразования.
Целый ряд редких опухолей яичников так и не знаком широкой аудитории онкогинекологов. К их числу относятся незрелые тератомы яичников (НТЯ), которые составляют 1% всех новообразований женской гонады и стоят на 3-ем месте по частоте среди герминогенных опухолей яичников после дисгерминомы и опухоли эндодермального синуса.
По определению классификации ВОЗ незрелыми называются тератомы, содержащие эмбриональные ткани наряду с дефинитивными, зрелыми тканевыми структурами. Чаще всего определяются ткани нервной системы на разных стадиях эмбриональной дифференцировки, хотя могут выявляться элементы типа эмбрионального хряща и другие незрелые ткани.
В гистологической классификации ВОЗ незрелые тератомы относятся к герминогенным опухолям яичников и входят в группу тератом.
Невзирая на отсутствие структур, имеющих формальные морфологические признаки злокачественности, незрелые тератомы обладают способностью к экстраорганной диссеминации и даже метастазированию. При этом и диссеминаты, и метастазы могут торпидно существовать годами, не вызывая значительных функциональных нарушений. В тех редких случаях, когда есть возможность сравнения микроскопической структуры первичной опухоли и диссеминатов или метастазов, выявляются убедительные признаки созревания опухолевых клеток во вторичных очагах по сравнению с первичной опухолью. В то же время внезапное прогрессирование процесса с летальным исходом структурно может быть связано с появлением анаплазированных элементов на фоне созревшей опухолевой ткани.
Подобное разнообразие клинического течения заболевания, естественно, сказывается на тактике лечения больных с незрелыми тератомами яичников.
До сих пор ведутся дискуссии о том, нужна ли химиотерапия, если морфологические признаки злокачественности не определяются? Чем предопределена клиническая стабилизация процесса в тех случаях, когда химиотерапия, по существу, не имеет клеточной мишени для воздействия
Следует подчеркнуть, что незрелые тератомы - это опухоли, поражающие молодой контингент больных, и это с особой остротой ставит вопросы сохранения детородной функции и дальнейшей социально-генетической реабилитации этих больных.
Целью настоящего исследования были:
- разработка клинико-морфологической семиотики незрелых тератом яичников, как изолированных "чистых", так и в сочетании с другими герминогенными и негерминогенными опухолями женской гонады;
- определение оптимальных методов диагностики и лечения опухоли;
- выделение основных факторов прогноза течения болезни.
Для достижения поставленной цели были определены следующие задачи:
- изучить клиническую характеристику больных с чистыми и смешанными незрелыми тератомами яичников;
- оценить возможности различных диагностических методов (УЗИ, рентгеновская компьютерная томография, внутривенная урография, иммунологические исследования) в скрининге и мониторинге;
- проанализировать эффективность различных методов лечения;
- изучить особенности рецидивирования и метастазирования при НТЯ;
- проанализировать прогностическую значимость различных клинико-морфологических и иммунологических признаков, характерных для больных как чистыми, так и смешанными незрелыми тератомами яичников;
- оценить отдаленные результаты лечения НТЯ.
Материалом для нашего исследования послужили данные о 79 больных, получавших лечение с 1966 по 2000 гг.
Для проверки гипотезы о возможности созревания злокачественных герминогенных опухолей через стадию незрелых тератом в работу была включена группа больных, в опухолевой ткани которых на фоне преобладания участков незрелой тератомы выявлялись фокусы злокачественных герминогенных новообразований.
В работе Гохта показано наличие определенной группы макрофагов, вырабатывающих фактор, способствующий росту глии. С целью уточнения роли этих макрофагов в незрелых тератомах яичников у части больных нами было проведено иммуногистохимическое исследование материала для выявления CD-68 положительных макрофагов в опухолевой ткани и динамики их количества в процессе прогрессии заболевания.
Стадия заболевания определялась на основании классификации Международной федерации акушеров и гинекологов.
Гистологическая градация незрелых тератом яичника по степеням зрелости производилась по методу Norris, которая учитывает нарастание незрелого нейрогенного эпителия.
Большинство больных находились в возрастном интервале от 15 до 25 лет. При статистической обработке материала доказано отсутствие статистически значимой разницы в выживаемости в зависимости от возраста.
У 81,1% больных была I стадия заболевания; II стадию заболевания мы не наблюдали; у 18,9% пациенток была III стадия заболевания.
По степеням зрелости больные распределялись следующим образом: I и II степени зрелости опухоли были у 81% больных, III степень - у 19 % пациенток.
Патогномоничных клинических проявлений при НТЯ не выявлено.
Основными жалобами, сопровождающими данное заболевание, являются боль в животе как острого, так и тупого характера, увеличение живота. Реже больные предъявляли жалобы на повышение температуры тела, нарушение менструальной функции.
Инструментальные методы исследования, УЗИ, внутривенная урография, рентгеновская компьютерная томография позволяли предположить тератоидный характер новообразования, однако тип тератомы (зрелая или незрелая) данные методы не определили ни в одном наблюдении.
Следует особо отметить, что ?-фетопротеин, считающийся для клинициста патогномоничным для злокачественных герминогенных опухолей, был повышенным у 73,3% больных незрелыми тератомами яичников. Высокий уровень хорионического гонадотропина, безусловно, свидетельствует о наличии хориокарциномы.
Макроскопически незрелая тератома представляет собой кистозное или кистозно-солидное образование преимущественно больших размеров.
Несмотря на то, что инвазия первичной опухоли в соседние органы и ткани для незрелой тератомы не характерна, у 28% больных во время операции определялась адгезия новообразования к органам, в большинстве случаев - большому сальнику, кишке.
Как правило, адгезия опухоли к окружающим органам и тканям была следствием микроперфорации капсулы новообразования или сопровождала распространенный опухолевый процесс. У каждой четвертой больной отмечен перекрут ножки опухоли.
Микроскопически незрелая тератома содержит, как правило, структуры и зрелой тератомы, на фоне которых происходит размножение клеток незрелой нейрогенной природы или незрелого хряща.
НТЯ характеризуются специфическими формами диссеминации и рецидивирования. Диссеминаты или рецидивы могут быть представлены как производными одной тканевой направленности, так и элементами всех зародышевых листков.
К первой группе относятся больные с глиоматозом брюшины. Мы наблюдали 7 больных с этим редким видом диссеминации. Глиоматоз брюшины является специфической формой диссеминации незрелой тератомы. Обнаруженные диссеминаты по брюшине и в большом сальнике представляли собой разрастания нейроглиальной ткани. У 2 больных обнаружены микрометастазы в большом сальнике, визуально и пальпаторно не определяемые.
Имплантаты нейроглии растут под мезотелиальным покровом, однако никогда не прорастают в органы брюшной полости. Глиоматоз брюшины не зависит от степени дифференцировки первичной опухоли.
Течение глиоматоза относительно доброкачественное. Так, ни в одном наблюдении мы не видели сдавления органов с нарушением их функции. При рецидиве заболевания также возможен глиоматоз брюшины.
Бывает и другой тип диссеминации, когда рецидивная опухоль представлена производными всех тканевых элементов, которые были в первичном очаге.
Рецидив заболевания в нашем исследовании наблюдался в 41% наблюдений, у большинства больных - в течение 10 мес. после операции. У 1 пациентки несколько рецидивов развилось в сроке от 4 мес. до 5 лет.
Рецидивные опухоли или диссеминаты могут или совпадать по степени зрелости с первичной опухолью или отличаться как в сторону понижения, так и в сторону повышения степени дифференцировки.
Приведем примеры. Больной 21 года по поводу незрелой тератомы яичника была выполнена односторонняя аднексэктомия. Гистологически определялась незрелая нейроглиальная ткань, представленная коммитированными клетками. Через 2 мес. отмечено прогрессирование заболевания. Рецидивная опухоль была удалена. Гистологическое заключение: более зрелая нейроглиальная ткань. Больная жива 15 лет.
В другом наблюдении у больной 18 лет первичная опухоль была представлена незрелой тератомой. Микроскопически опухоль была представлена сравнительно зрелой глиальной тканью. Через 1,5 мес. Отмечено прогрессирование болезни. Рецидивная опухоль в малом тазу и брюшной полости удалена. Микроскопически отмечено снижение дифференцировки опухоли до скоплений коммитированных клеток. Больная умерла через 8 мес. от прогрессирования заболевания.
Третье наблюдение демонстрирует развитие злокачественной герминогенной опухоли (опухоли эндодермального синуса) в незрелой тератоме. Больной 19 лет по поводу незрелой тератомы была выполнена аднексэктомия. Через 3 мес. зафиксировано прогрессирование болезни, в связи с чем произведена надвлагалищная ампутация матки с придатками, удаление опухолевых узлов. Гистологическое заключение: более зрелая нейроглия. В послеоперационном периоде проведена химиотерапия, на фоне которой отмечен рост опухоли. Рецидивная опухоль была удалена. При исследовании микропрепаратов обнаружена злокачественная герминогенная опухоль - опухоль эндодермального синуса. Больная умерла через 1 год от прогрессирования болезни.
Механизм созревания рецидивов в определенной мере прояснило изучение динамики числа специфических макрофагов, дающих положительную CD-68 реакцию, которое показало, что в незрелой нервной ткани CD-68 положительные макрофаги определяются как единичные. В участках зрелой глии CD-68 положительные макрофаги обычно формируют гнездные скопления, порой занимающие все поле зрения как в первичной опухоли, так и в рецидивной. И всегда число CD-68 положительных макрофагов однозначно повышается по мере созревания нейрогенных элементов в сторону нейроглии.
Незрелая тератома метастазирует, по данным наших исследований, в 18,5% случаев в печень, легкие, кости. Течение метастатического процесса может быть различным: от агрессивного до торпидного, как, например, в следующем клиническом наблюдении. Больной 15 лет выполнена экстирпация матки с придатками по поводу незрелой тератомы яичника III стадии. Через 6 мес. после комплексного лечения возникли множественные метастазы в легких с обеих сторон до 8 см в диаметре, метастазы в печень. При трансбронхиальной биопсии обнаружена идентичность метастатической опухоли и первичного новообразования. Больная была выписана с рекомендацией проведения симптоматического лечения. Через 15 лет динамики со стороны метастазов в легких и печени не наблюдалось. Больная живет 21 год, хотя признаки дыхательной недостаточности сохраняются.
Несмотря на возможность относительно доброкачественного течения НТЯ при наличии метастазов, 5-летняя выживаемость таких больных была существенно ниже и составила 38,8 % в сравнении с 80% в группе пациенток, у которых метастазирования не наблюдалось.
Прогрессирование незрелой тератомы может быть обусловлено присутствием в опухоли саркоматозного компонента и плоскоклеточного рака, несмотря на общепринятое мнение, что плоскоклеточный рак может развиваться в дермоидной кисте. Дальнейшее прогрессирование будет обусловлено соматическим компонентом опухоли.
Вторая группа смешанных опухолей была включена в исследование с целью проверки гипотезы о возможности трансформации злокачественных герминогенных опухолей в более зрелые структуры. До сегодняшнего дня большинство авторов считает зрелые и незрелые тератомы результатом созревания гоноцитов, дающих начало и злокачественным герминогенным опухолям. Следовательно, логически можно предположить, что наличие соматических структур одновременно с герминогенными означает склонность опухоли к повышению дифференцировки и созреванию. Если это так, то гипотетически злокачественные герминогенные опухоли, сочетающиеся с незрелой и даже зрелой тератомой, должны протекать более благоприятно, чем в чистом виде. Однако прогностически эта группа ничем не отличалась от течения злокачественных герминогенных новообразований без присутствия незрелой тератомы.
Уровень α-фетопротеина у больных со смешанными незрелыми тератомами был на порядок выше. Максимальный уровень α-фетопротеина при "чистых" НТЯ был равен 2000 нг/мл, при смешанных НТЯ - 125000 нг/мл.
Частота рецидивов и метастазов при смешанных НТЯ выше по сравнению с "чистыми" НТЯ. Смешанные НТЯ в 53% наблюдений метастазировали в забрюшинные лимфоузлы, печень, легкие.
Отдельно следует остановиться на лечении незрелых тератом яичников. Большинству больных проведено комбинированное лечение, включающее операцию и химиотерапию. Односторонняя аднексэктомия выполнена подавляющему большинству пациенток. Мы должны подчеркнуть, что трактовка результатов проведенной химиотерапии затруднена, поскольку больные лечились в разное время, получали самые разнообразные схемы химиотерапии. Тем не менее, предварительные результаты анализа этих данных говорят о следующем.
Традиционные схемы химиотерапии с применением препаратов платины, блеомицина, этопозида, винбластина существенно влияют на выживаемость (рис. 1).
Специалисты отмечают, что опухоль, образовавшаяся еще в самом начале беременности, имеет более сложную структуру, нежели появившаяся в более поздние сроки. Клинические симптомы обычно начинают появляться в детстве и юношестве. 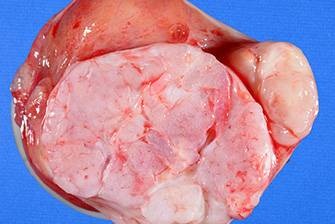
У мужчин обычно образуется тератома яичка, у женщин – яичника, у детей образование чаще локализуется в крестцово-копчиковом позвоночном отделе. Реже оккупирует другие органы. Образование может иметь различный характер, протекая как злокачественная или доброкачественная опухоль.
Классификация
Существует зрелая и незрелая разновидности опухоли. Зрелая более характерна для пациентов детского и подросткового периода, иногда встречается у новорожденных и младенцев. Зрелая тератома состоит из дифференцированных клеток нескольких тканей. В свою очередь, зрелая опухоль яичника подразделяется на солидное (плотное) и кистозное (жидкостное) образование. Солидная зрелая опухоль гладкая и плотная при пальпации, может содержать тяжи и небольшие кисты. Кистозная зрелая тератома большая и гладкая на ощупь, состоит в основном из кист, заполненных жидкостью вперемешку с волосами, хрящами и костями, зубами и проч.
Незрелая тератома отличается от зрелой признаками злокачественности. Незрелая опухоль способна по мере увеличения разрушать окружающие ткани. Незрелая опухолевидная патология яичника способна давать метастазы в лимфатическую и кровеносную системы. Внутри образования незрелой формы обычно обнаруживаются тестообразные эмбриональные ткани с добавлением мелких кист.
Тератома обычно классифицируется по системе Gonzalez-Crussi (степень гистологической незрелости):
- 0 степень или зрелая, содержит только зрелые доброкачественные ткани;
- 1 степень или незрелая (зрелых тканей чуть меньше 90%), с большой вероятностью доброкачественная;
- 2 степень (количество незрелых тканей колеблются от 10 до 50%, быстрее злокачественная);
- 3 степень (незрелых тканей больше 50%, с большой долей вероятности злокачественная);
Опухоль также может классифицироваться по своему содержанию:
- Твердая (плотная), содержит только ткани (возможны более сложные структуры);
- Кистозная тератома, более мягкая на ощупь, содержащая спинномозговую жидкость, кожное сало или даже жир;
- Смешанная, содержит как твердые, так и мягкие ткани;
Причины развития
Основные причины развития тератомы обусловлены ненормальным развитием эмбриональных тканей. В результате чего внутри можно обнаружить такие органические зачатки, которые совершенно нехарактерны для области развития опухоли. Например, в тератоме яичника можно обнаружить мышечные волокна, волосяные фолликулы и зачатки зубов, как изображено на фото.
Почему эмбриональные ткани начинают развиваться аномально, до сих пор выясняют множество специалистов. Существует несколько предположений, но они не считаются на 100% достоверными. Большинство ученых склоняется к версии, по которой причины недуга – это последствия хромосомных сбоев во время эмбрионального развития. Чаще образуется тератома яичка или яичника. Причины подобной локализации связаны с тем, что основополагающими клетками недуга являются гонадотропные клетки половых желез.
Знаете ли вы, что? Тератома чаще всего является доброкачественная, при этом диагностируется 1 случай на 40 000 новорожденных, учитывая нынешнее население и рождаемость — это около 5 случаев в день или 1800 в год, прибавим к этому случаи диагностики после рождения, то получится около 5 000-8 000 новых случаев ежегодно.
Симптомы
На начальных этапах опухолевого развития обычно не наблюдаются специфические симптомы (к примеру, как при микроцефалии ), что опасно запоздалым обнаружением патологии. Клинические симптомы могут появиться только тогда, когда образование приобретает крупные размеры, начиная сдавливать окружающие органы, либо, когда оно начнет метастазировать. Медики утверждают, что тератома совершенно не зависит от гормональной системы и не оказывает на нее какого-либо воздействия, хотя практика показывает, что активный рост начинается в пубертатном или климактерическом периоде. Активность подобной новообразования может вызвать и беременность.
Согласно наблюдениям, опухоль яичника начинает проявлять себя при размерах около 8-10 см. Обычно женщины наблюдают появление ощущения тяжести внизу живота, частые запоры, нарушения мочеиспусканий и проч. Женщины худенького телосложения могут заметить заметное округление живота, как будто имеет место беременность. Если развилась нообразование в виде скопления дермоидных кист. то возможны признаки слабости, резких болей в животе и высокой температуры, сопровождающиеся общей слабостью.
Лечение
Лечение подобных образований индивидуально и зависит от разновидности тератомы. Кроме того, на лечение влияет и стадия развития, и размеры образования, возраст больного и общее состояние иммунной системы. 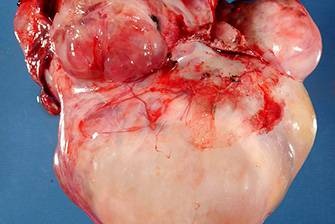
Среди всех разновидностей лечение зрелой опухоли имеет наиболее благоприятные прогнозы. В целом, лечение подразумевает полное удаление образований. Причем, чем раньше удаление проведено, тем меньше опасность последствия в виде малигнизации опухоли. Обычно удаление осуществляется лапароскопическим методом энуклеации. Это операция, подразумевающая удаление тератомы в периметре здоровых тканей, определяемых визуально.
Если операция проводится на яичнике, то лечение может включать и частичную резекцию пораженного органа. Подобная операция проводится обычно у молодых девочек и женщин, дабы сохранить способность к деторождению. Для злокачественных тератом лечение подбирается комплексно: хирургическая операция сочетается с облучением и химиотерапией. К сожалению, злокачественные формы, лечение которых было начато поздно, имеют тяжелые последствия, приводящие к неутешительным прогнозам.
Клетки являются элементами систем более высокого уровня — тканей и органов.
К сожалению, совершенной и общепризнанной классификации тканей до настоящего времени не существует.
С различием подходов к классификации тканей связаны и трудности в классификации и номенклатуре опухолей.
Большинство гистологов опираются на морфофункционапьную классификацию, основанную на дифференцировке зародышевых листков [Р.К. Данилов, В.Л. Быков. 2001].
Еще в начале XX века сложилась классификация новообразований но зародышевым зачаткам и типу клеток, из которых они исходят. В частности, выделяют опухоли, происходящие из тотипотентных, плюрипотентных и из дифференцированных клеток.
Тотипотентные клетки
В нормальном онтогенезе к тотипотентным клеткам принадлежат зигота и клетки зародышевой пинии Опухоли, происходящие из тотипотентных клеток, называются герминогенными (от лат. germen — зародыш, росток).
В организме взрослого человека тотипотентные клетки имеются в гонадах (яичко, яичник), но могут обнаруживаться и вне их — по пути миграции данных клеток в эмбриональном периоде — в эпифизе, ретроперитонеальном пространстве, средостении. Последнее обстоятельство объясняет хорошо известный факт экстрагонадной локализации герминогенных опухолей (например, в средостении).
Доброкачественные опухоли тотипотентного генеза — зрелые тератомы. Зрелым тератомам присуща начальная соматическая дифференцировка, в них могут обнаруживаться зрелые и незрелые клетки всех трех зародышевых листков (эктодермы, энтодермы и мезодермы). Поэтому они могут содержать дифференцированные клетки любой ткани, например, нервной или хряща и даже производные кожи (ногти, волосы, зубы).
Но некоторые зрелые тератомы, хотя и содержат клетки с высокой степенью дифференцировки, ведут себя как злокачественные (например, метастазирующие и имеющие плохой прогноз тестикулярные тератомы у взрослых). К зрелым тератомам относятся также дермоидные кисты яичников.
К злокачественным герминогенным опухолям относятся незрелые тератомы. Они всегда высоко злокачественны и бывают разными по морфологии, так как их начальная дифференцировка может происходить по разным направлениям. Наиболее частыми злокачественными опухолями являются семинома яичка и дисгерминома яичников, когда клетки незрелых тератом не обладают признаками дифференцировки и сохраняют свойства примитивных прогамет.
Если клетки зародышевой пинии проявляют начальную трофобпастическую дифференцировку (в цитотрофобласт и синцитиотрофобласт), то развивается хорионкарцинома (яичка, яичника).
При энтодермальной дифференцировке возникает карцинома желточного мешка, чаще всего яичка и/или яичников. Данная опухоль относится к самым частым новообразованиям яичек у детей до 3-х лет. Характерным признаком, подтверждающим карциному желточного мешка, считается наличие альфа-фетопротеина.
В случае начальной эктодермальной дифференцировки тотипотентных клеток формируется эмбриональная карцинома (или эмбриональный рак), содержащая малодифференцированные эпителиальные клетки. Эмбриональная карцинома часто является элементом злокачественных новообразований яичка, особенно в возрасте 20-30 лет.
Характерной особенностью герминогенных опухолей является их смешанное строение, то есть опухоль часто представлена сочетанием нескольких структурных элементов.
Гетерогенность новообразований обязательно следует учитывать в процессе диагностики, при оценке прогноза и планировании лечения, которое должно обеспечивать эффективное воздействие на все структуры, формирующие опухоль у конкретного пациента
Полипотентные клетки
С точки зрения особенностей происхождении и своеобразия клинических проявлений выделяют новообразования, возникающие из элементов органных зачатков, или из так называемых эмбриональных полипотентных клеток.
Эти клетки, в норме существующие у плода, в небольшом количестве сохраняются и в последующей жизни (например, в мозжечке, эпифизе, почке, надпочечнике, сетчатке глаза, печени и др. ). Эмбриональные клетки органных зачатков могут давать начало злокачественным опухолям, обычно развивающимся в первые годы жизни.
Опухоли данной группы всегда исключительно злокачественны, хотя название бластомы или эмбриомы и именуются но названию соответствующего органного зачатка (ретинобпастома, нефробластома, генатобпастома, пинеобластома, нейробпастома, медулпобластома, эмбриональная рабдомиосаркома).
Максимально в бластоме могут быть производные двух зародышевых листков. Бпастомы сходны между собой по типу своих клеток, которые могут дифференцироваться в различные ткани, и не всегда в ткани того органа, где они локализованы Типична дифференцировка по пути мезенхимальных производных.
Например, нефробластома (опухоль Вильмса) может содержать клетки хряща и мышечные элементы, гепатобластома — костную ткань. Клиническое значение бластом в том, что они возникают в первые годы жизни, т.е встречаются исключительно у детей и являются объемом онкопедиатрии.
Дифференцированные клетки — третий и основной источник образования опухолей. Из этих клеток, утративших в процессе канцерогенеза часть или все признаки дифференцировки, и образуется большинство опухолей у взрослых.
В клинической практике при выяснении органной принадлежности опухолей следует помнить, что. несмотря на существующие параллели между типом исходной ткани и типом опухоли, строение неоплазмы может не соответствовать нормальной ткани, характерной для данною органа. Это возможно в случаях, когда развитию опухоли предшествует метаплазия исходного эпителия в другой.
Например, аденокарцинома может возникать не только там, где в норме есть железистый эпителий (толстая кишка, желудок), но и там. где возможна метаплазия (например, аденокарцинома в мочевом пузыре).
Эпителиальные опухоли
Номенклатура эпителиальных опухолей определяется типом эпителия, из которых они возникли (табл. 6.3).
Таблица 6.3. Номенклатура некоторых новообразований эпителиального происхождения. 
Доброкачественные опухоли, развивающиеся из покровного эпителия (кожа, мочевые и дыхательные пути, полость рта. пищевод, влагалище), называются папилломами, из железистого эпителия — аденомами.
Последние возникают в органах, паренхима которых целиком построена из эпителия (печень, почки, различные железистые органы), а также в трубчатых и полых органах, слизистая оболочка которых содержит множество мелких желез, где при экзофитном типе роста, например в толстой кишке, их называют аденоматозными (железистыми) полипами.
Типичный полип имеет пальцевидную форму роста, но бывают ветвистые или вилпезные (ворсинчатые) полипы. В некоторых органах (например, в молочной железе) бывают варианты аденом с сильным развитием стромы, их называют фиброаденомами.
Злокачественные эпителиальные опухоли носят название рак или карцинома. Существуют различные классификации и системы обозначения карцином: по органному типу эпителия, из которого они возникают (почечно-клеточный рак, гепатокарцинома, переходноклеточный рак); по типу клеток, давших начало опухолевой паренхиме (В- или С-клеточная карцинома щитовидной железы): независимо от тканевого источника, просто по гистологическому строению и уровню развития паренхимы.
В последнюю группу входят наиболее распространенные формы: плоскоклеточный рак, аденокарцинома, солидный рак, скирр и анапластическая карцинома.
Плоскоклеточный рак развивается в тех органах, в которых в норме есть многослойный плоский эпителий (влагалищная порция шейки матки, кожа, пищевод и др.), а также там, где этого эпителия в норме нет, но может развиться метаплазия (бронхи, мочевой пузырь, пищевод и др.).
Плоскоклеточный рак может быть высокой и низкой степени гистологической дифференцировки. В органах, где есть железистый эпителий (например, в простате, толстой кишке, желудке), развивается аденокарцинома (железистый рак).
Однако данный архаизм настолько прочно вошел в обиход, что едва ли будет предложено иное название. Аденокарцинома может возникать и в органах, где в норме железистого эпителия нет, но возможна метаплазия (пищевод, мочевыводящий тракт).
Неправильно потому, что любая, даже очень малигнизированная ткань при самой низкой степени дифференцировки не может не иметь вообще дифференцировки. К сожалению, название это, введенное в практику за рубежом, прижилось и довольно широко распространилось.
Опухоли мягких тканей и мезенхимальные опухоли
Для этих новообразовании можно выделить два групповых признака доброкачественные варианты редко подвергаются малигнизации, а при некоторых их разновидностях трудно определить гистологическую границу между элементами паренхимы и стромой.
Доброкачественные опухоли неэпитепиального генеза обозначают по названию соответствующей ткани или органа с добавлением суффикса -ома (гемангиома, липома и т.д.).
Все злокачественные опухоли неэпитепиального происхождения называются саркомами. При формировании названия саркомы, исходящей из конкретной ткани (органа), к их названию добавляется слово саркома (ангиосаркома, липосаркома и т.д.). Названия некоторых опухолей мягких тканей, мезенхимального происхождения, нервной и кроветворной систем представлены в таблице 6.4.
Таблица 6.4. Номенклатура некоторых новообразований неэпителиального происхождения. 
Если лимфома возникает в лимфатических органах (лимфатические узлы, вальдейерово кольцо, селезенка, пейеровы бляшки), то она относится к лимфатическим (модальным) формам болезни. При развитии лимфомы из лимфоидной ткани какого-либо органа (печени, кишечника, желудка) или ткани (кожа, мягкие ткани др.) она называется экстралимфатической (экстранодальной).
Апудомы
Известно, что специфические (т.е. дифференцированные) элементы ткани могут быть образованы либо одним, либо несколькими дифферонами. В последнем случае ткань помимо клеток основного (профильного), доминирующего дифферона, содержит клетки, имеющие другие направления дифференцировки.
В частности, в составе эпителиев различных органов и тканей выявляются многочисленные типы нейроэндокринных клеток, которые обычно обнаруживаются путем импрегнации гистологических срезов солями серебра (поэтому названы аргирофильными ими аргентаффинными) или с помощью иммуногистохимических реакции к продуктам этих клеток.
Вследствие способности декарбокилировать предшественники амина, неироэндокринные клетки называют еще APUD-клетками (апудоцитами). Они секретируют биологически активные вещества и образуют диффузную неироэндокринную систему (APUD-систему).
Считается, что неироэндокринные клетки являются близкими аналогами клеток, формирующих ряд желез внутренней секреции (гипофиз, паращитовидные железы, мозговое вещество надпочечников). Если опухоли возникают из апудоцитов, то они называются апудомами.
Номенклатура новообразований не представляет собой исключения из печального принципа, согласно которому медицина — наука неточных названии. Названия некоторых злокачественных опухолей звучат так, как будто бы эти новообразования доброкачественные (лимфома, миелома, меланома, эпендимома) и, наоборот, по названиям некоторые опухолей можно думать, что они злокачественные, тогда как они на самом деле доброкачественные (остеобластома и хондробластома).
Названия последних возникли по клеткам, дающим начало доброкачественному клону, в данном случае, остеобластам и хондробластам, а это — элементы нормальной структуры кости и хряща.
Гистогенез некоторых новообразований точно не известен, в связи с чем, для них сохраняются традиционные эпонимы.
Примерами могут быть саркома Юинга: лимфома Ходжкина (лимфогранулематоз), опухоль Бреннера и др. Наконец, наряду с опухолями из клеток одного типа имеются новообразования, сочетающие клетки эпителиального и мезенхимального происхождения — смешанноклеточные опухоли.
Например, карциносаркома легких, смешанные опухоли слюнной железы (доброкачественная и злокачественная)
Гамартомы и хористомы
С истинными опухолями не следует смешивать гамартомы и хористомы, которые не обладают избыточным неконтролируемым ростом.
Гамартомы — неправильно развитые дистолированные эмбриональные остатки органов и тканей.
Это опухолеподобные образования типа пороков развития, обладают тканевым атипизмом, но состоят из зрелых клеток, имеющихся в данном органе и свойственных его нормальной архитектуре (например, эпителиально-хрящевая гамартома легкиx).
Хористомы — зачатки органов, неприсутствующих в данном месте в норме (например, комплексы панкреатических и гладкомышечных клеток в стенке желудка).
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Читайте также:

