Железистый рак пищевода развивается на фоне
Рак пищевода (РП) находится в 10-ке самых распространенных видов злокачественных опухолей, причем наибольшие показатели заболеваемости регистрируют в развитых странах. Основное число пациентов – мужчины за 50 лет, у молодых людей рак пищевода встречается крайне редко. По причине отсутствия специфических симптомов на первых стадиях болезни, диагностируют карциному пищевода у 70% людей на 3-4 стадии.
Разделяют два вида данного заболевания, которые поражают человеческий организм в равных количествах, то есть 50/50 — это плоскоклеточный рак и аденокарцинома. В данной статье мы рассмотрим аденокарциному пищевода и узнаем причины его появления, симптомы опухоли, стадии развития, способы диагностики и лечения.
Пищевод представляет собой мышечный канал длиной 25 см, который соединяет глотку и желудок. В нем происходит первый этап переваривания еды. Различают три отдела: шейный, грудной и абдоминальный (брюшной). Стенки этого органа состоят из нескольких оболочек: слизистой, подслизистой, мышечного слоя и наружной адвентиции.
Аденокарцинома пищевода, которую еще называют железистым раком, поражает подслизистую оболочку. Чаще это происходит в нижнем отделе. Постепенно опухоль прорастает глубже в мышечный слой, а затем выходит за пределы органа. Эта стадия представляет большую опасность из-за соседства пищевода с аортой, бронхами, трахеей, верхней полой веной, перикардом.
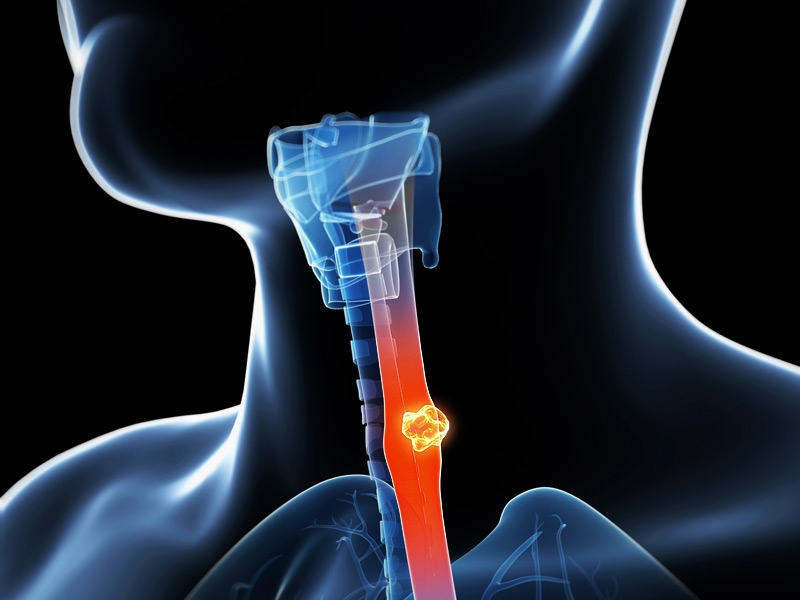
Аденокарцинома может расти экзофитно (то есть в полости пищевода) или эндофитно (прорастая из слизистой оболочки в другие слои и обхватывая пищевод вокруг). Не редко встречаются и смешанные типы.
Опухоли нижнего отдела чаще растут вверх по пищеводу, нежели в сторону желудка. Метастазирует рак пищевода лимфогенно и гематогенно, поражая легкие и печень, реже – кости. По статистике, уже на первых стадиях болезни у 40-80% пациентов наблюдаются метастазы в прилегающих лимфоузлах, так как пищевод имеет богатую лимфатическую сеть. Отдаленные поражения находят в половине случаев.
Преимущественно встречается первичная опухоль пищевода, и лишь в 3% случаются метастатические поражения от рака груди, мозга, легких, шеи, желудка и других органов.
Причины возникновения аденокарциномы пищевода
Распространенной причиной аденокарциномы пищевода является болезнь под названием пищевод Баррета. Это явление, при котором нормальные клетки оболочки пищевода замещаются цилиндрическими, характерными для желудка или кишечника. Доказано, что у половины людей с такой патологией со временем образовывается рак.
Другие предраковые заболевания:
- полипы и язвы;
- тилоз. Это генетическое заболевание, при котором структура слизистой пищевода отличается от нормальной. Это может стать причиной мутаций в ней;
- дивертикулы;
- синдром Пламмера-Винсона, который характеризуется постоянным воспалительным процессом в пищеводе. Он вызывает РП в 10% случаев;
- гастроэзофагеальная рефлюксная болезнь. У людей с таким недугом происходят выбросы кислоты из желудка в пищевод, из-за чего велика вероятность развития аденокарциномы;
- папиллома вирус;
- ахалазия. Такое нарушение моторики пищевода увеличивает риск возникновения злокачественных образований в 15 раз;
- ожоговые стриктуры. Ожоговые травмы пищевода, вызванные химикатами, твердой пищей или инородными предметами, могут дать о себе знать даже спустя 10-20 лет.
Онкология пищевода может быть следствием таких факторов:
- курение. Эта вредная привычка способствует появлению рака, особенно, если у человека есть какие-то хронические болезни пищевода. Из-за курения мужчины в 3 раза чаще болеют РП, чем женщины;
- неправильное питание. Является причиной недостатка витаминов и микроэлементов в организме. Слишком горячая, острая, твердая пища наносит вред пищеводу. Также засоленная и минерализированная вода, в сочетании с курением и алкоголем могут стать причиной различных нарушений.
- ожирение. Избыточный вес оказывает давление на пищевод, плюс переедание и неправильное питание – эти факторы приводят к рефлюксной болезни, она – к пищеводу Баррета, что в свою очередь – к РП.
Для профилактики аденокарциномы необходимо отказаться от вредных привычек, питаться полезной едой и заниматься физическими упражнениями.
Симптомы опухоли пищевода
Первым тревожным признаком РП является дисфагия (перекрытие трети или половины пищевода). Вначале она проявляется в трудности проглатывания твердой пищи, затем становится тяжело глотать даже кашу и жидкость. Когда опухоль достигает больших размеров и сдавливает пищевод – развивается последняя степень дисфагии – полное перекрытие пищевода.
Симптомы аденокарциномы пищевода это:
- болевые ощущения, тяжесть и дискомфорт за грудиной;
- отрыжка, срыгивание пищи;
- боль во время глотания;
- тошнота и рвота.
- изжога;
- повышенное слюноотделение;
- неприятный запах изо рта.
Появление этих симптомов уже говорит о запущенности процесса.
Признаки распространения опухоли за пределы пищевода:
- охриплость или изменение голоса;
- брадикардия;
- увеличенные лимфоузлы;
- сильный кашель;
- отдышка;
- внутренние кровотечения (проявляются в виде рвоты с кровью или темным стулом).
К общим симптомам рака относятся: слабость, большая потеря веса, анемия, повышенная температура тела.
Стадии аденокарциномы пищевода
Выделяют 4 стадии онкологического процесса:
- 1 стадия — новообразование небольшого размера (до 3 см) находится в слизистой оболочке пищевода, не проникающее в слой мышц;
- 2 стадия — аденокарцинома прорастает в мышечный слой и сужает пищевод. Диаметр ее составляет около 5 см. На второй стадии возможно возникновение региональных метастаз в лимфатических узлах;
- 3 стадия характеризуется опухолью, которая проросла сквозь внешний слой пищевода и прилегающую жировую ткань или серозную оболочку. Она имеет множественные метастазы в лимфоузлах. Отдаленных поражений пока нет;
- аденокарцинома пищевода 4 степени имеет большой размер. Наблюдаются обширные поражения пищевода и соседних тканей. Прослеживаются отдаленные поражения в органах и лимфатических узлах.
Как видите, эта форма рака развивается очень быстро, поэтому лечение аденокарциномы пищевода необходимо начинать как можно раньше.
Диагностика заболевания
Первичная диагностика аденокарциномы пищевода включает:
- опрос больного (жалобы, семейный анамнез и т.д.) и внешний осмотр;
- ренгенологическое исследование с применением контрастного вещества. Эта процедура позволит выявить наличие поражения, его размер и степень сдавливания пищевода;
- ФЭГДС. С помощью эндоскопа, который вводят через рот до желудка можно точнее рассмотреть поверхность внутренних органов, определить распространенность аденокарциномы в глотке, гортани и желудке, а также в региональных лимфоузлах. Одновременно берут материал разных участков пищевода для последующего исследования в лаборатории и определения типа опухоли.
Для уточнения диагноза назначают:
- УЗИ томография. Такое исследование направленно на выявление метастаз в шейной зоне, брюшной полости и забрюшинном пространстве. Также можно увидеть такие органы, как печень и почки;
- по показаниям проводят компьютерную или магниторезонансную томографию (например, если результаты УЗИ были спорными). Эти методы показывают даже самые мелкие патологии. Можно вывить поражения в отдаленных органах и лимфатических узлах;
- трахеобронхоскопия. Используется для исследования трахеи и бронхов;
- иногда проводят торакоскопию и лапороскопию. Это методы, при которых через разрез в коже вводятся специальные инструменты с видеокамерой. При торакоскопии изучают плевральную полость, а при лапароскопии – брюшную.
Если пациенту будет назначена операция, то нужно пройти целый ряд анализов: кардиографию, анализ свертываемости крови, УЗИ сосудов, исследование дыхания и другие тесты для оценки функционального состояния главных систем организма.
Информативное видео
Лечение аденокарциномы пищевода
Есть несколько методов лечения опухоли пищевода:
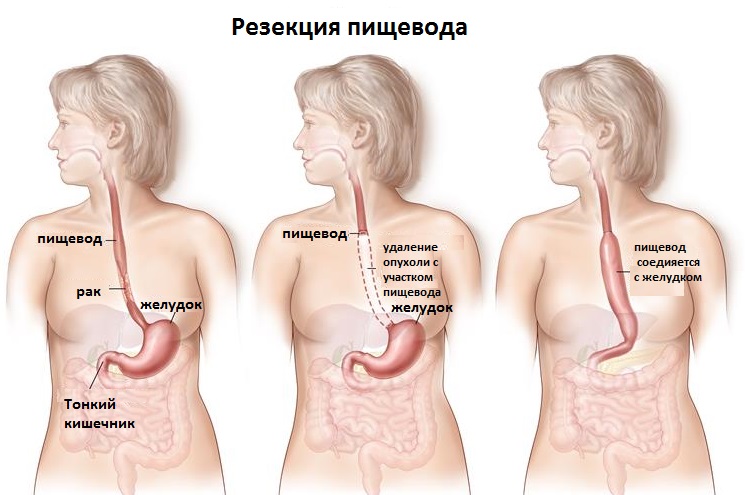
- Хирургический. Операция на пищеводе при раке проводится всегда, когда есть возможность, так как этот метод самый эффективный. Зачастую делают субтотальную резекцию пищевода, которая подразумевает удаление целого отдела этого органа вместе с прилегающей клетчаткой и опухолью, отступая от нее не менее 5 см. Одновременно выполняют лимфодиссекцию (удаляют региональные трахеобронхиальные, абдоминальные и средостенные лимфоузлы). Во время операции проводят пластику пищевода желудком. В редких случаях (например, при опухолях или язвах желудка) для пластики используют часть толстого или тонкого кишечника. Иногда выполняют полное удаление пищевода, с последующей пластикой из желудка и участка кишки.
Для опухолей первой стадии. Когда они затрагивают только слизистую оболочку, применяют метод эндоскопической резекции, то есть удаление с помощью эндоскопа. 5-летняя выживаемость составляет от 80 до 100%. Но для рака 2 и 3 стадии только лишь хирургическое лечение не даст должных результатов. Поэтому его совмещают с химиотерапией и облучением.
- Химиотерапия. Назначается как самостоятельный метод лечения, так и в дополнение к хирургическому (до или после операции). При аденокарциноме обычно проводят несколько курсов до резекции, и несколько – после. Предоперационная химия позволяет уменьшить опухоль и симптомы дисфагии.
- Облучение. Применяют для больных, которым резекция противопоказана или в комплексе с резекцией и химией. Лучевая терапия, проведенная на ранних стадиях, может лишь незначительно увеличить продолжительность жизни больного. По разным данным совмещение облучений с химиопрепаратами не продлевают жизнь пациента, в других случаях – улучшения заметны.
Химиолучевая терапия применяется при нерезектабельном раке (например, когда прослеживаются отдаленные метастазы или множественные региональные поражения).
При выраженной дисфагии, когда опухоль перекрывает пищевод, человеку необходимо провести лечение, направленное на восстановление нормального питания. Для этого используют операцию по наложению гастростромы или стенирования (установление трубки, которая расширяет просвет пищевода), также возможно проведение лазерной коагуляции опухоли, что позволяет уничтожить ее клетки и освободить пищевод.
Прогноз жизни при аденокарциноме пищевода
Вовремя диагностированная опухоль пищевода хорошо поддается лечению. 5-летняя выживаемость для первой стадии после операции составляет 80-100%. Беда в том, что на 1 стадии опухоль обнаруживают редко. Поэтому общий показатель 5-летней выживаемости равен 10%. Для 2 стадии показатель составляет 30-40%, для 3 – до 10%. Пациенты с 4 стадией живут не больше года.
Для выявления рака на ранних стадиях людям, которые находятся в зоне риска (с рефлюксной болезнью, пищеводом Баррета, вирусом папилломы и др.) необходимо проходить регулярное обследование. Оно включает эндоскопическое исследование и биопсию раз в год. Если по результатам анализов выявлена дисплазия, то назначают паллиативное лечение или операцию.
Питание при раке пищевода должно включать в себя побольше белка. Это отварное, нежирное мясо, яйца, молочные продукты, орехи. Нужно кушать жидкие каши, супы и пюре, вареные овощи. Порции должны быть маленькими, переедать нельзя. Для больных, которые не могут питаться самостоятельно, предусмотрено зондовое искусственное питание.
Информативное видео:

Онкозаболевание, характеризуемое разрастанием на стенке пищевода опухолевого образования, называют раком пищевода. Такой тип онкологии по распространенности занимает восьмое место, зачастую диагностируется у людей в возрасте, но может развиться и у молодых пациентов. Поэтому так важно знать, какие имеет первые симптомы рак пищевода.
Как распознать рак пищевода?
Для начала узнаем, что представляет собой пищевод и каковы его функции. Пищевод – это полый орган, напоминающий по форме трубку с многослойными стенками, который связывает ротовую полость с желудком. Этот орган служит для перемещения пищи в желудок, чему помогает выделяемая его тканями слизь, и предотвращения обратного попадания пищевого комка в глотку и дыхательные пути.
При своей кажущейся простоте пищевод требует деликатного отношения и под воздействием разных неблагоприятных факторов, среди которых – курение, употребление алкоголя, горячих напитков и блюд, может вовлекаться в патологические процессы. Раковые опухоли в нем начинают развиваться при появлении аномальных клеток, связанных с мутациями в ДНК, которые бесконтрольно делятся и растут. Такие новообразования не только повреждают орган, но также могут вторгаться в рядом находящиеся ткани, распространяться в другие области организма с током крови и лимфы.
Рак пищевода первые признаки нередко выдает не на начальной стадии, а уже при развитии новообразования существенных размеров. При этом у ряда пациентов все же регистрируются тревожные проявления, которые, однако, неспецифичны и зачастую приписываются прочим патологиям – гастриту, рефлюкс-эзофагиту, нейроциркуляторной дистонии и пр. К таким проявлениям относятся:
- дискомфорт в области грудины, связанный или не связанный с приемом пищи;
- ощущение жжения в этой зоне.
Те, кто чутко и внимательно относится к своему здоровью, смогут обнаружить первые признаки рака пищевода на ранней стадии, что значительно увеличивает шансы на успех при лечении. Основные характерные проявления, при которых сразу нужно бить тревогу и обращаться к специалисту, - это местные симптомы, связанные с поражение пищеводных тканей:
- дисфагия, не обусловленная механической, химической либо термической травмой пищевода, - затрудненный акт проглатывания, вначале не ярко выраженный, а впоследствии заставляющий отказываться от твердой пищи;
- выраженное ощущение прохождения комка пищи по пищеводу, неприятные ощущения во время еды или питья;
- осиплость голоса, не связанная с простудными заболеваниями;
- увеличенное слюнообразование;
- отрыжка пищей после или во время трапезы;
- изжога;
- тошнота;
- частая икота;
- приступы кашля, появляющиеся при питье;
- неприятный запах изо рта.
Первые симптомы рака пищевода, относящиеся к общим проявлениям, связанным с интоксикацией организма продуктами распада злокачественных клеток, включают:
- постоянное ощущение слабости;
- быстрая утомляемость;
- нарастающее похудание;
- анемия.

Исходя из гистологических характеристик опухолей в данном органе, их классифицируют на несколько типов. Более распространенным является плоскоклеточный рак, при котором на поверхности пищевода формируются плоские и тонкие атипичные клетки. Такая опухоль нередко затрагивает средний отдел органа. Если плоскоклеточная опухоль является высокодифференцированной, она растет не стремительно, клетки ее склонны к ороговению. В таком случае первые симптомы, признаки рака пищевода проявляются постепенно, метастазы наблюдаются на поздних стадиях.
Данная разновидность болезни характеризуется образованием неороговевающих клеток, склонных к быстрому росту и прогрессированию. Это агрессивная форма, которая отличается более стремительным нарастанием проявлений и высоким риском быстрого распространения по организму. Как выявить рак пищевода, определить его вид и стадию после обнаружения настораживающих симптомов, может порекомендовать врач. Зачастую при этом назначается рентгеноскопия или зофагоскопия, достоверно выявляющие неблагоприятные признаки в органе.
Опухоль, берущая начало своего развития в железистых клетках, называется железистой, другое название – аденокарцинома. Зачастую такая форма онкологии образуется в нижней части пищевода. Рак пищевода, первые признаки которого в данном случае могут быть скудными, в некоторых случаях развивается на фоне такой патологии, как синдром Барретта. Предраковыми проявлениями в данном случае могут выступать: изжога, рвота с кровью, боли в животе.
Первые симптомы рака пищевода у женщин
Симптомы рака пищевода у женщин не отличаются от таковых у мужчин, однако, по данным статистики, заболеваемость у представительниц прекрасного пола в разы ниже. Вследствие неспецифичности начальных проявлений заболевание нередко диагностируется спустя несколько месяцев после появления опухоли. В этот период уже может наблюдаться выход раковых тканей за пределы пищеводных стенок, сопровождаемый такими вторичными признаками:
- одышка;
- увеличение лимфоузлов;
- рвота;
- изменение звучности голоса;
- брадикардия и пр.
Рак пищевода – первые симптомы, сколько живут?
Рак пищевода, первые симптомы которого обнаружены на раннем этапе, и при своевременном правильном лечении характеризуется вполне утешительным прогнозом. Так, у более 90 % пациентов, получивших хирургическое лечение, химио- и лучевую терапию, наблюдается пятилетняя и больше выживаемость. Поздно диагностированный рак пищевода прогноз имеет противоположный: без лечения у многих больных летальный исход наступает спустя 5-6 месяцев, а при лечении пятилетняя выживаемость бывает лишь у 10 % таких пациентов.
Рак пищевода представляет собой опухоль злокачественного характера, происходящую из эпителиальных клеток пищевода. Заболевание берет начало с внутреннего слоя, то есть слизистой оболочки, а затем распространяется наружу, преодолевая подслизистый и мышечный слои.
Существует два основных вида такого заболевания:
- Плоскоклеточный рак. Он возникает из клеток, составляющих слизистую оболочку пищевода. Чаще всего встречается в зоне шеи, а также двух верхних третей грудной клетки.
- Аденокарцинома, другими словами – железистый рак. Чаще всего диагностируется в нижней трети пищевода. Вначале происходит замещение железистого эпителия плоскоклеточным (при пищеводе Барретта).
Статистика
Чаще всего (до 80% случаев) новообразование находится в нижне- и среднегрудном отделах пищевода. С частотой 10-15% случаев диагностируется рак шейного отдела пищевода.
Факторы риска
Основные факторы риска возникновения и развития такой болезни:
- мужской пол, потому что мужчины чаще подвержены вредным привычкам – курению и употреблению спиртного в больших количествах;
- возраст – чем он больше, тем выше риск, лишь 15% пациентов были младше 55-ти лет;
- избыточная масса тела;
- курение и злоупотребление спиртным;
- употребление очень горячих напитков и еды;
- пищевод Барретта (когда в нижней части пищевода возникает клеточное перерождение, вызываемое кислотным повреждением хронической формы);
- рефлюкс;
- ахалазия (когда нарушена запирательная функция отверстия между желудком и пищеводом);
- рубцы в пищеводе, приведшие к его сужению;
- синдром Пламмера-Винсона (для такого синдрома характерна триада, то есть три вида нарушений одновременно: нарушенная глотательная функция, суженный пищевод, железодефицитная анемия);
- контакт с химикатами.
Примерно у 1/3 заболевших диагностирован ВПЧ (вирус папилломы человека).
Риск заболеть этим видом рака можно снизить, если разнообразно питаться, не пить крепкий алкоголь, а при наличии синдрома Барретта отслеживать изменения в слизистой оболочке.
Скрининг этого заболевания не проводится. Однако при повышенном риске появления рака пищевода рекомендуется проходить эндоскопическое исследование, при необходимости с биопсией подозрительной зоны.
Симптомы
Обычно рак пищевода обнаруживается на поздних стадиях, когда терапия уже осложнена, или случайно.
Наиболее частая симптоматика включает следующее:
Есть и более редкие симптомы:
- кашель;
- икота;
- хриплый голос;
- рвота;
- костные боли (при наличии метастазов);
- пищеводное кровотечение (после того как кровь проходит по ЖКТ, стул окрашивается в черный цвет);
- как следствие кровотечения – анемия (человек становится бледным, слабым, быстро утомляется, испытывает постоянную сонливость).
Важно! Наличие подобных симптомов еще не означает рак. Однако нужно обязательно обратиться к врачу и обследоваться.
Классификация рака пищевода
По области возникновения:
- внутригрудной отдел пищевода;
- шейный отдел (от нижней границы перстневидного хряща до входа в грудную полость);
- верхняя грудная зона (от входа в грудную полость до области бифуркации трахеи);
- средняя грудная область (проксимальная часть пищевода распространяется от зоны бифуркации трахеи до соединения пищевода с желудком);
- нижняя грудная область (дистальная часть пищевода примерно 10 см в длине, включая абдоминальную часть пищевода, распространяется от зоны бифуркации трахеи до соединения пищевода и желудка).
По характеру роста опухоли:
- в просвет пищевода (экзофитный);
- язвенный (эндофитный);
- круговая форма (инфильтративный склерозирующий).
По степени дифференцировки новообразования:
- степень не определена – Gx;
- высокодифференцированное образование – G1;
- умеренно дифференцированное – G2;
- малодифференцированное – G3;
- недифференцируемое – G4.

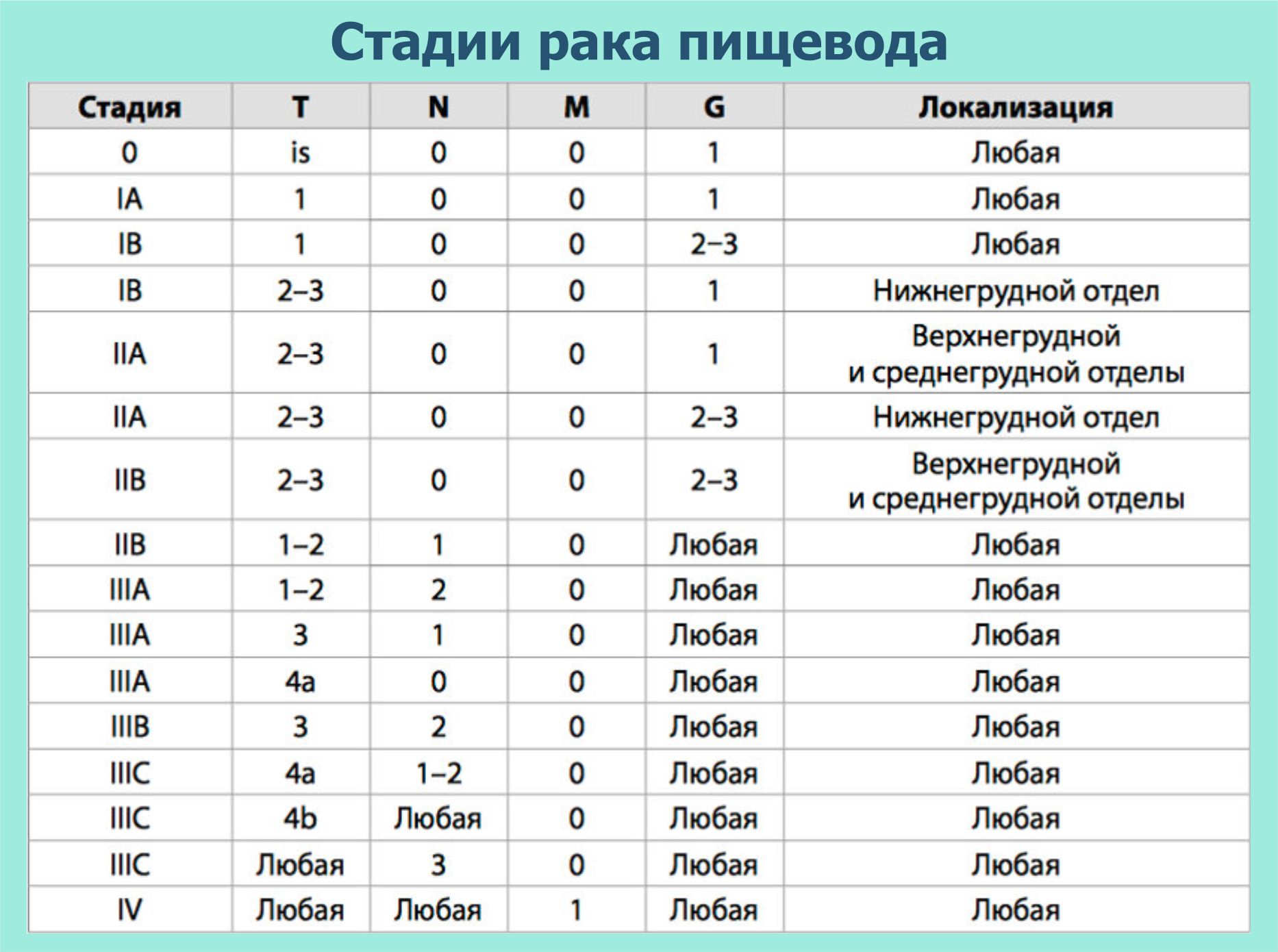
Стадии рака пищевода
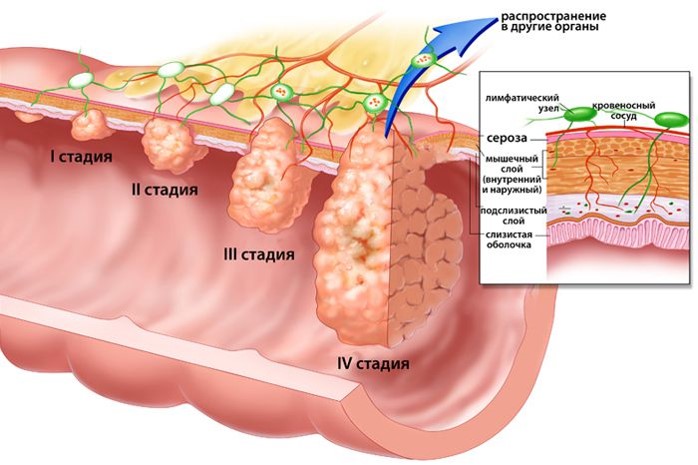
Предлагаем ознакомиться с таблицей стадирования заболевания:
Диагностика
Диагностирование осуществляется инструментальными и лабораторными методами.
-
Рентгенография с бариевым контрастом. Пациент принимает внутрь сульфат бария, который обволакивает стенки пищевода. Это позволяет увидеть на снимке рельеф стенок и обнаружить сужение просвета. На ранней стадии рак может иметь вид небольших круглых выпуклостей, то есть бляшек. На поздней стадии развития новообразование принимает вид большой опухоли неправильной формы, которая может вызывать сильное сужение пищевода. Рентгенография также позволяет диагностировать трахеопищеводную фистулу, то есть когда из-за разрушения новообразованием стенки пищевода на всю толщину пищевод начинает сообщаться с трахеей.
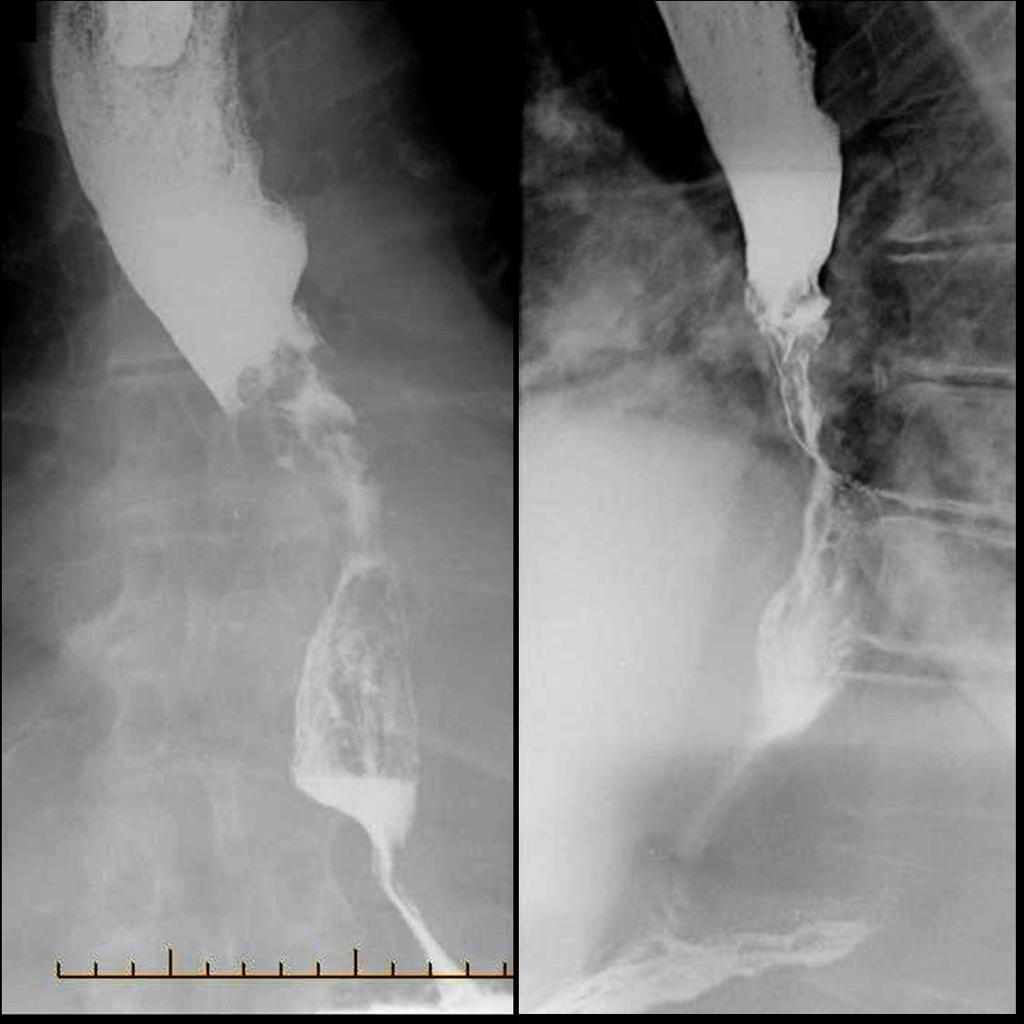
Рентгенодиагностика рака пищевода
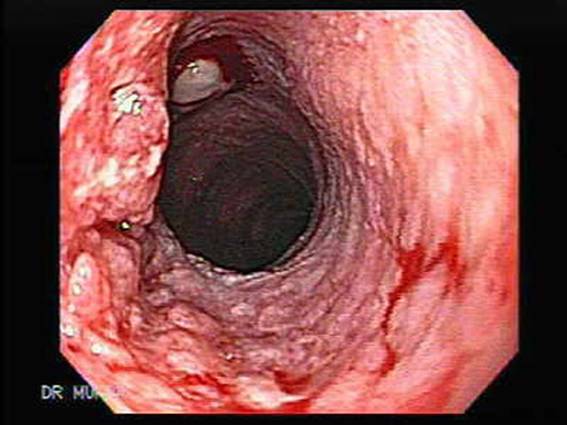
Эндоскопическая картина аденокарциномы
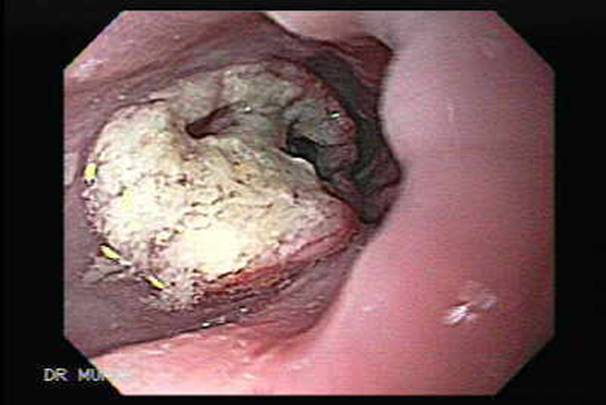
Эндоскопическая картина плоскоклеточного рака
- Клинический анализ крови. Позволяет выявить анемию, которая возникает из-за кровотечения или скудного рациона.
- Биохимический анализ крови. Он показывает состояние внутренних органов, а именно почек, печени и др.
- Анализ на онкомаркеры СА 19-9, РЭА.
- Исследование биоматериала, взятого во время биопсии. В нем определяют рецепторы белка HER2. При их наличии против новообразования можно использовать таргетную терапию.
Лечение
Основной метод лечения – хирургическая операция, однако комплексный подход позволяет улучшить результаты. Поэтому различные методики комбинируются.
В ходе операции удаляют пищевод целиком или его часть, все зависит от распространенности и локализации патологического процесса.
Когда опухоль находится в шейном отделе, удаляют большую часть пищевода. После этого желудок поднимают и подшивают к оставшейся части пищевода. Кроме того, вместо удаленной части методом пластической операции может быть использована часть толстой или тонкой кишки. При возможности выполнения резекции шейного отдела пищевода может быть выполнена пластика кишкой с микрососудистым анастомозом сосудов на шее.
При локализации опухоли в шейном отделе пищевода с большим распространением приходится выполнять операцию в объеме: удаления фаринголарингоэктомии с одномоментной пластикой пищевода желудочным трансплантатом, с пришиванием его к корню языка.
Хирургическое вмешательство по удалению части пищевода с последующим замещением трансплантатом может быть проведено открытым способом или методом торакоскопии и лапароскопии.
При любом типе вмешательства удаляют регионарные лимфоузлы, которые потом исследуют в лаборатории методом гистологии. Если в них обнаруживаются раковые клетки, то после операции пациенту прописывают лучевое лечение или химиотерапию в комбинации с ЛТ.
Также существуют паллиативные операции. Их проводят для того, чтобы пациент мог питаться, если из-за опухоли он не может глотать. Этот тип вмешательства называется гастростома, то есть введение через переднюю брюшную стенку в желудок специальной трубки для питания.
Применяется ионизирующее излучение с целью уничтожения клеток новообразования. Такая терапия может проводиться:
Разновидности лучевого лечения:
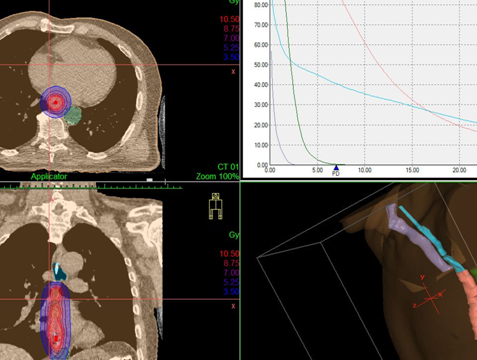
Дозное распределение, получаемое при дистанционной конформной лучевой терапии и внутрипросветной брахитерапии
Данная методика представляет собой введение в организм препаратов, затормаживающих жизнедеятельность опухолевых клеток или уничтожающих их. Лекарственные средства принимаются внутрь или вводятся в вену, после чего попадают в кровоток и достигают почти всех областей организма.
Химиотерапия осуществляется циклами. Это связано с тем, что действие препарата направлено на те клетки, которые постоянно делятся. Введение повторяется через определенное число дней, что связано с клеточным циклом. Циклы химиотерапии, как правило, имеют продолжительность 2-4 недели, больным обычно показано несколько циклов.
Как и облучение, химиотерапия показана в адъювантном и неоадъвантном режимах. Также она применяется, чтобы облегчить симптоматику тем больным, у которых рак распространен и не поддается хирургическому лечению.
Направлена на блокировку роста новообразования путем воздействия на определенные мишени, то есть на те молекулы, которыми определяются деление и рост опухоли. Если в биоматериале, взятом методом биопсии, находят такие белковые молекулы, то может быть эффективна именно таргетная терапия.
При проведении паллиативной терапии применяют следующие методики:
- Бужирование, то есть расширение пищевода.
- Установку стентов эндоскопическим методом. Стенты – это полые цилиндры, которые устанавливаются в просвет пищевода, чтобы обеспечить проходимость пищи.
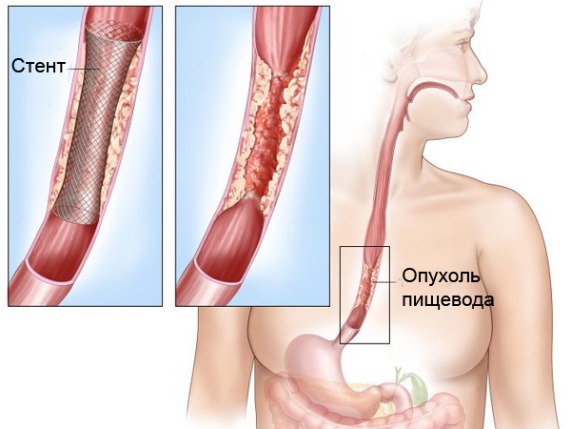
Стентирование рака пищевода
Лечение рака пищевода изменяется в зависимости от стадии
Обычно применяются эндоскопические методики лечения:
- PDT, или фотодинамическая терапия;
- RFA, то есть радиочастотная абляция;
- EMR, эндоскопическое удаление опухоли слизистой оболочки (после этого обеспечивается длительное наблюдение с применением эндоскопии, чтобы вовремя заметить рецидив, если он возникнет).
Новообразование затрагивает мышечную или собственную пластинку слизистой, но не поражает другие органы и лимфоузлы.
- Рак T1. Заболевание на ранней стадии, когда оно находится только в небольшой зоне слизистой и не достигло подслизистой основы (новообразования Т1а), может быть удалено путем эндоскопической резекции в рамках слизистой или подслизистого слоя. Иногда медики рекомендуют хирургически удалить часть пищевода, а затем провести облучение и химиотерапию.
- Рак Т2. Опухоль затрагивает мышечную пластинку слизистой. Таким пациентам перед операцией проводятся химиотерапия и облучение. Исключительно хирургическое удаление рекомендовано, только когда новообразование менее 2 см в размере.
Когда рак локализуется в зоне шеи, вместо операции в качестве основного метода лечения могут быть рекомендованы облучение и химиотерапия.
На второй стадии опухоль распространяется на главный мышечный слой пищевода либо его наружную оболочку. Также новообразование поражает 1 или 2 расположенных рядом лимфоузла.
При третьей стадии новообразование прорастает на наружную оболочку пищевода, может распространяться на соседние органы, им поражены регионарные лимфоузлы. Рекомендовано комбинированное лечение, которое включает операцию и предваряющие ее химиотерапию либо химиотерапию в сочетании с облучением. Если по состоянию здоровья для пациента есть риск не пережить операцию, то химиотерапия в сочетании с облучением становится основным методом лечения.
Рак затрагивает отдаленные лимфоузлы, есть метастазы в отдаленных органах (легких, печени). На такой стадии основная цель лечения – как можно более долгий контроль над распространением и размером новообразования. Пациентам проводится симптоматическое лечение для облегчения боли, восстановления возможности питаться и др. Применяется лучевая терапия и химиотерапия.
Профилактика
Чтобы предупредить такое заболевание, нужно исключить алкоголь и курение, контролировать массу тела. Если у человека присутствует повышенный риск развития этого типа рака (это такие патологии, как пищевод Барретта, ахалазия кардии, стриктуры пищевода, хронические эзофагит), то он должен регулярно обследоваться с обязательным применением эндоскопии.
Важно! Если рано диагностировать рак пищевода, то его можно вылечить с вероятностью от 85% до 100%.
Когда лечение рака завершено, нужно регулярно проходить контрольные обследования:
- После радикального лечения, сочетающего хирургию, химиотерапию и лучевую терапию: в первые 2 года – каждые 3-6 месяцев, в следующие 3-5 лет – каждые 6-12 месяцев, затем – каждый год.
- Тем, у кого был обнаружен ранний рак и кто подвергся эндоскопическому удалению слизистой: в первый год – каждые 3 месяца эндоскопическое обследование, во 2-й и 3-й годы – каждые полгода, затем – каждый год.


Авторская публикация:
Бекяшева Зоя Салаватовна
Ординатор хирургического отделения опухолей головы и шеи
НМИЦ онкологии им Н.Н. Петрова

Под научной редакцией:
Раджабова Замира Ахмедовна
Заведующий отделением опухолей головы и шеи, врач-онколог, научный сотрудник, доцент, кандидат наук
НМИЦ онкологии им. Н.Н. Петрова
Читайте также:

